Wie pflegt man Zahnersatz?
Wie man Zahnprothesen pflegt
Reinigen Sie Zahnprothesen täglich, indem Sie sie nach den Mahlzeiten abspülen, mit einer weichen Prothesenbürste und einem nicht scheuernden Reinigungsmittel bürsten und gemäß den Anweisungen einweichen. Halten Sie sie über ein Handtuch oder ein mit Wasser gefülltes Waschbecken, um Bruch zu vermeiden. Nehmen Sie die Prothesen nachts heraus, es sei denn, Ihr Zahnarzt rät etwas anderes, und halten Sie auch Ihr Zahnfleisch, Ihre Zunge und eventuelle natürliche Zähne sauber.
Zahnprothesen können die Kau-, Sprech- und Lächel-Funktion nach Zahnverlust wiederherstellen. Sie benötigen jedoch regelmäßige Pflege, da sich Plaque und Speisereste auf der Oberfläche genauso ansammeln können wie auf natürlichen Zähnen. Einige konsequente Gewohnheiten machen Prothesen angenehmer, reduzieren Gerüche und verlängern ihre Lebensdauer.
Was Zahnprothesen sind
Zahnprothesen sind herausnehmbare Zahnersatzgeräte, die fehlende Zähne ersetzen. Vollprothesen ersetzen alle Zähne im Ober- oder Unterkiefer, während Teilprothesen Lücken füllen und an verbleibenden natürlichen Zähnen befestigt werden. Einige Prothesen werden durch Implantate gestützt, was die Stabilität verbessern kann, aber zusätzliche Pflege an den Befestigungen erfordert.
Wer Zahnprothesen brauchen könnte
- Erwachsene, die durch Karies oder Zahnfleischerkrankungen Zähne verloren haben.
- Menschen, die nach einem Unfall Zähne verloren haben.
- Patienten, die ohne bestimmte Zähne geboren wurden oder Entwicklungsstörungen der Zähne haben.
- Jeder, dessen fehlende Zähne Funktion, Komfort oder Aussehen beeinträchtigen.
Warum die Pflege von Zahnprothesen wichtig ist
Schlechte Prothesenhygiene kann zu Mundgeruch, Zahnfleischreizungen und Infektionen wie prothesenbedingter Stomatitis (oft durch Hefepilze verursacht) führen. Sie kann auch Verfärbungen, unangenehmen Geschmack und schnelleren Verschleiß des Prothesenmaterials verursachen. Regelmäßige Reinigung und richtige Aufbewahrung helfen, den Sitz zu erhalten und das Risiko von Druckstellen zu reduzieren.
Wie oft man Zahnprothesen reinigen sollte
Reinigen Sie die Prothesen mindestens morgens und abends und spülen Sie sie nach den Mahlzeiten ab, um Speisereste zu entfernen. Die Reinigung am Abend ist besonders wichtig, da sich tagsüber Plaque und Bakterien ansammeln können. Wenn Sie Haftcreme verwenden, entfernen Sie täglich Rückstände, damit sie nicht aushärtet und Bakterien einschließt.
Schritt-für-Schritt: So reinigen Sie Zahnprothesen
Vorsichtig herausnehmen. Nehmen Sie die Prothesen behutsam heraus. Reinigen Sie sie über einem gefalteten Handtuch oder einem teilweise mit Wasser gefüllten Waschbecken, um sie im Falle eines Herunterfallens zu schützen.
Zuerst abspülen. Spülen Sie sie unter fließendem Wasser ab, um Speisereste zu entfernen. Verwenden Sie kühles bis lauwarmes Wasser – sehr heißes Wasser kann manche Materialien verformen.
Alle Oberflächen bürsten. Verwenden Sie eine weiche Prothesenbürste und einen nicht scheuernden Prothesenreiniger (oder milde Seife, falls empfohlen). Bürsten Sie die Zahnoberflächen, den zahnfleischfarbenen Teil und die Rillen, die auf Ihrem Zahnfleisch sitzen.
Gründlich abspülen. Spülen Sie gründlich, bevor Sie die Prothesen wieder einsetzen. Verwenden Sie niemals Reinigungsmittel im Mund.
Einweichen, wenn nötig. Weichen Sie die Prothesen in Wasser oder einer speziellen Einweichlösung ein, wie vom Produkt oder Zahnarzt empfohlen. Viele Prothesen müssen feucht bleiben, um ihre Form zu erhalten.
Geeignete Produkte für Zahnprothesen
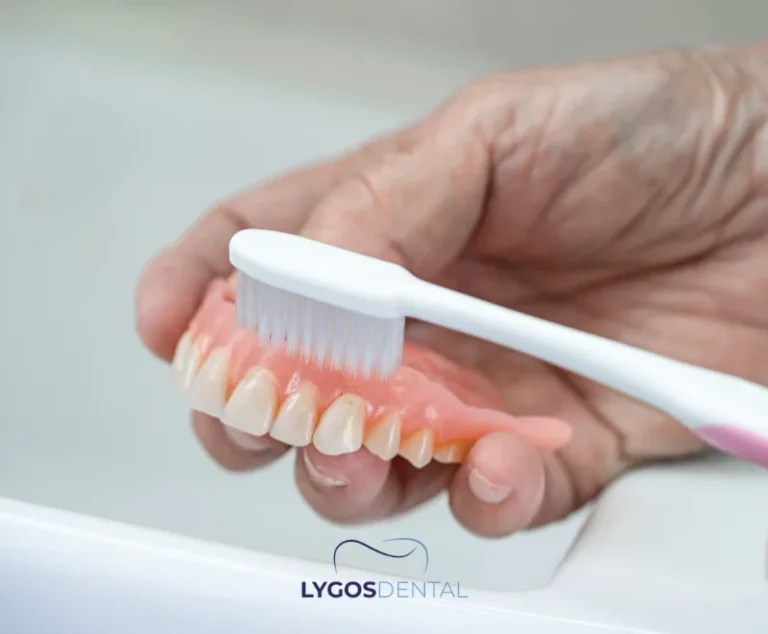
Wählen Sie Produkte, die für Prothesenmaterialien geeignet sind, und befolgen Sie die Herstelleranweisungen zur Einweichdauer und Anwendung.
- Weiche Prothesenbürste (oder eine weiche Zahnbürste, die nur für Prothesen verwendet wird).
- Nicht scheuernder Prothesenreiniger – Creme, Paste oder Tabletten.
- Prothesen-Einweichlösung oder klares Wasser zur nächtlichen Aufbewahrung (je nach Empfehlung).
- Interdentalbürsten, Zahnseidenhalter oder Mundduschen für implantatgetragene Prothesen – verwenden Sie die Hilfsmittel, die Ihr Zahnarzt empfiehlt.
Häufige Fehler, die vermieden werden sollten
- Verwendung normaler Zahnpasta oder scheuernder Pulver (kann Prothesen zerkratzen und mehr Plaque anziehen).
- Reinigung mit Bleichmittel oder aggressiven Chemikalien (kann das Material schwächen oder verfärben).
- Einweichen in sehr heißem Wasser (kann Prothesen verformen).
- Bürsten mit harten Borsten (kann die Oberfläche beschädigen).
- Nächtliches Tragen ohne ärztliche Anweisung (kann Reizungen und Infektionen fördern).
- Auslassen von Kontrolluntersuchungen (Sitz kann sich mit der Zeit durch Veränderung von Zahnfleisch und Kieferknochen verändern).
Nachtroutine und Aufbewahrung
Die meisten Menschen sollten ihre Zahnprothesen nachts herausnehmen, um dem Zahnfleisch Erholungszeit zu geben – es sei denn, Ihr Zahnarzt rät etwas anderes. Nach der Reinigung sollten die Prothesen in Wasser oder der empfohlenen Lösung aufbewahrt werden, damit sie nicht austrocknen. Wenn Ihre Prothese Metallteile enthält, fragen Sie Ihren Zahnarzt, welche Lösungen geeignet sind, um Verfärbungen zu vermeiden.
Vergessen Sie nicht Ihren Mund

Auch mit Vollprothesen benötigt Ihr Mund tägliche Pflege. Bürsten Sie sanft Ihr Zahnfleisch, Ihre Zunge und den Gaumen mit einer weichen Zahnbürste, um Plaque zu entfernen und die Durchblutung anzuregen. Wenn Sie natürliche Zähne haben, reinigen Sie diese mit fluoridhaltiger Zahnpasta und Zahnseide.
Wann man zum Zahnarzt gehen sollte
Vereinbaren Sie einen Zahnarzttermin, wenn sich Ihre Prothesen locker anfühlen, reiben, Wunden verursachen oder Sie trotz Reinigung anhaltenden Mundgeruch bemerken. Suchen Sie auch Hilfe, wenn sich das Gewebe unter der Prothese entzündet oder brennend anfühlt – dies könnten Anzeichen einer Infektion oder Allergie sein. Regelmäßige Kontrollen sichern Sitz, Komfort und sichere Reinigung.
Häufig gestellte Fragen
Ist tägliche Prothesenreinigung wirklich notwendig?
Ja. Tägliches Bürsten und Spülen reduziert Plaque, Gerüche und das Infektionsrisiko. Kombinieren Sie mechanisches Bürsten mit dem Einweichen gemäß den Anweisungen für beste Ergebnisse.
Kann ich normale Zahnpasta für meine Prothesen verwenden?
In der Regel nein. Viele Zahnpasten sind scheuernd und können die Prothesenoberfläche zerkratzen. Verwenden Sie einen speziellen Prothesenreiniger oder eine milde Seife, wie von Ihrem Zahnarzt empfohlen.
Darf ich mit Prothesen schlafen?
Viele Zahnärzte empfehlen, die Prothesen nachts herauszunehmen, um Reizungen und Infektionen zu vermeiden. Befolgen Sie die Anweisungen Ihres Zahnarztes, falls Sie sie aus einem bestimmten Grund tragen sollen.
Wie lange halten Prothesen?
Bei guter Pflege halten viele Prothesen etwa 5 bis 10 Jahre, sie können jedoch Anpassungen, Unterfütterung oder Ersatz benötigen, da sich Ihr Mund mit der Zeit verändert.
Was ist ein ektopischer Zahn?
Was ist ein ektopischer Zahn? Symptome, Ursachen und Behandlung
Ein ektopischer Zahn ist ein Zahn, der sich außerhalb seines normalen Pfads entwickelt oder durchbricht, wie zum Beispiel ein Eckzahn oder Weisheitszahn, der in einem ungewöhnlichen Winkel oder an der falschen Stelle erscheint. Er kann zu Engständen, Schmerzen, Schwellungen oder Schäden an benachbarten Zähnen führen, manche Fälle werden jedoch nur auf Röntgenbildern entdeckt. Die Behandlung reicht von Beobachtung über kieferorthopädische Steuerung bis zur chirurgischen Entfernung.
Was ist ein ektopischer Zahn?
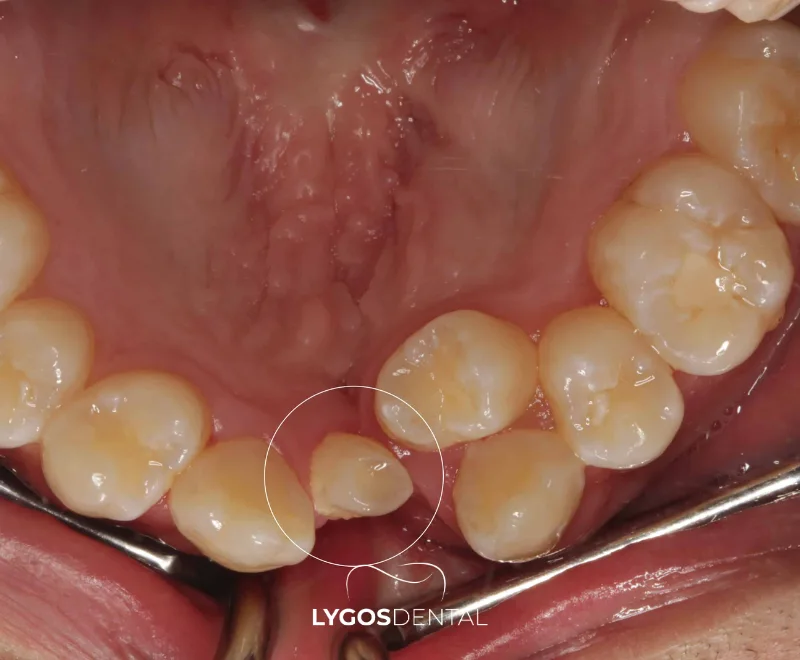
Ein ektopischer Zahn ist ein Zahn, der an einer abnormalen Stelle durchbricht, statt an seiner erwarteten Position im Zahnbogen. Er kann sich außerhalb des normalen Durchbruchwegs im Kieferknochen befinden, im Knochen eingeschlossen bleiben oder im Zahnfleisch in einem ungewöhnlichen Winkel hervortreten. Ektopische Durchbrüche betreffen am häufigsten obere Eckzähne und dritte Molaren, können aber jeden Zahn betreffen.
Warum treten ektopische Zähne auf?
Ein ektopischer Durchbruch hat in der Regel mehrere Ursachen. Bei vielen Menschen liegt das Problem lokal – Platzmangel, Zeitfaktoren oder Störungen der Zahnentwicklung – und nicht an einem einzigen Auslöser.
Häufige Risikofaktoren
- Engstand oder Platzmangel im Kiefer, insbesondere bei engem Zahnbogen.
- Genetik und familiäre Vorgeschichte von retinierten oder ektopischen Zähnen.
- Früher Verlust von Milchzähnen oder verzögertes Ausfallen, was den Durchbruchspfad bleibender Zähne verändern kann.
- Abnorme Zahnform, -größe oder Position der Zahnanlage.
- Verletzungen oder Infektionen, die den Kiefer oder sich entwickelnde Zähne in der Kindheit betreffen.
In welchem Alter werden ektopische Zähne meist entdeckt?
Viele Fälle werden in der Kindheit oder frühen Jugend festgestellt, wenn die bleibenden Zähne durchbrechen und kieferorthopädische Untersuchungen häufig sind. Häufig erfolgt die Entdeckung im Alter zwischen etwa 7 und 14 Jahren, besonders bei oberen Eckzähnen. Weisheitszähne werden oft später entdeckt, typischerweise zwischen 17 und 25 Jahren, besonders wenn sie Symptome verursachen oder auf Bildgebung erscheinen.
Symptome ektopischer Zähne

Die Symptome hängen davon ab, wo sich der Zahn befindet und ob er durchbricht oder eingeschlossen bleibt. Manche Menschen haben keine Symptome und erfahren von dem Problem nur bei einer routinemäßigen Zahnuntersuchung oder einem Röntgenbild.
Mögliche Anzeichen
- Ein Zahn, der an einer unerwarteten Stelle oder in einem ungewöhnlichen Winkel durchbricht.
- Zahnverschiebungen, Lücken oder Engstände, wenn benachbarte Zähne verdrängt werden.
- Zahnfleischschwellung, Empfindlichkeit oder wiederkehrende Entzündungen in der betroffenen Region.
- Druckgefühl im Kiefer, Gesichtsbeschwerden oder gelegentliche Schmerzen.
- Kauprobleme oder Bissveränderungen, wenn der Zahn den normalen Kontakt stört.
Probleme, die ektopische Zähne verursachen können
Unbehandelt können ektopische Zähne sowohl ästhetische als auch funktionelle Probleme verursachen. Hauptsorge ist die Schädigung umliegender Strukturen, einschließlich benachbarter Zahnwurzeln und Kieferknochen.
Mögliche Komplikationen
- Zunehmende Engstände und Bissprobleme, die sich mit der Zeit verschlechtern können.
- Wurzelresorption benachbarter Zähne in einigen Fällen retinierter Eckzähne.
- Zysten im Zusammenhang mit retinierten Zähnen (z. B. follikuläre Zysten) bei einer kleinen Anzahl von Patienten.
- Wiederholte Zahnfleischentzündungen, wenn der Zahn teilweise durchbricht und Bakterien einschließt.
- Kiefer- oder Nasennebenhöhlenbeschwerden in seltenen Fällen, in denen ein Zahn in einen ungewöhnlichen anatomischen Raum verlagert ist.
Wie Zahnärzte einen ektopischen Zahn diagnostizieren
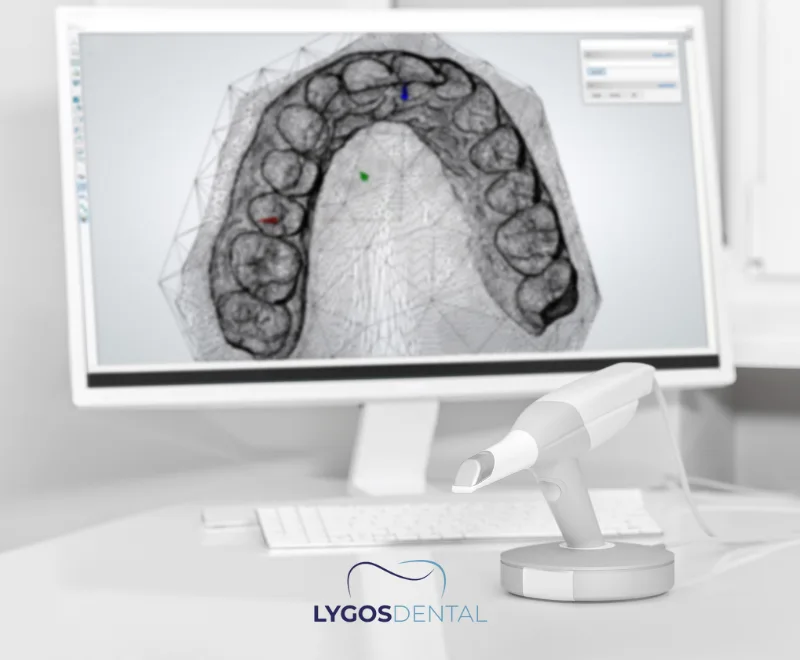
Die Diagnose beginnt mit einer klinischen Untersuchung, aber zur Bestätigung der genauen Position ist meist Bildgebung erforderlich. Zahnärzte verwenden häufig Panorama-Röntgenaufnahmen und empfehlen gegebenenfalls CBCT (3D-Bildgebung), insbesondere bei chirurgischer Planung oder komplexer Anatomie.
Behandlungsoptionen
Die Behandlung hängt vom betroffenen Zahn, seiner Position, dem Alter des Patienten und dem Risiko für umliegende Strukturen ab. Viele Pläne zielen zunächst auf die Vermeidung von Komplikationen, dann auf die Wiederherstellung von Funktion und Ausrichtung.
Kieferorthopädische Steuerung
Wenn genügend Platz vorhanden ist und der Zahn gelenkt werden kann, kann eine kieferorthopädische Behandlung helfen, ihn in die richtige Position zu bringen. Dieser Ansatz wird oft bei ektopischen oberen Eckzähnen in Betracht gezogen, insbesondere bei früher Erkennung.
Chirurgische Freilegung oder Entfernung
Wenn der Zahn zu weit von seinem normalen Pfad entfernt ist oder ein Risiko für benachbarte Zähne darstellt, kann eine Operation durch einen Zahnarzt oder Kieferchirurgen empfohlen werden. Optionen sind chirurgische Freilegung (teils kombiniert mit Zahnspangen) oder Extraktion von Zähnen, die nicht sicher repositioniert werden können.
Beobachtung
Wenn der ektopische Zahn vollständig eingeschlossen, beschwerdefrei und für umliegende Strukturen unbedenklich ist, kann eine sorgfältige Beobachtung angemessen sein. Dies umfasst in der Regel regelmäßige Bildgebung und Kontrollen, um Veränderungen wie Zystenbildung oder Druckerscheinungen zu erkennen.
Häufig gestellte Fragen
Woran erkennt man einen ektopischen Zahn?
Manche Menschen bemerken einen Zahn, der an einer falschen Stelle durchbricht, Schwellungen oder Engstände. Andere haben keine Symptome und der Zahn wird bei Routine-Röntgenaufnahmen oder kieferorthopädischen Scans entdeckt.
Kann sich ein ektopischer Zahn von selbst korrigieren?
Gelegentlich verbessert sich ein leicht fehlgeleiteter Zahn, wenn Platz geschaffen wird, aber viele Fälle korrigieren sich nicht von selbst. Eine frühzeitige zahnärztliche Beurteilung ist der sicherste Weg, Komplikationen zu vermeiden.
Müssen ektopische Zähne immer entfernt werden?
Nein. Wenn der Zahn in Position gebracht werden kann oder stabil ist und keinen Schaden verursacht, ist eine Entfernung möglicherweise nicht erforderlich. Der Behandlungsplan basiert auf Bildgebung und Risikoabwägung durch den Zahnarzt.
Welcher Spezialist behandelt ektopische Zähne?
Allgemeinzahnärzte können einen ektopischen Durchbruch diagnostizieren, aber Kieferorthopäden und Kieferchirurgen übernehmen häufig die Behandlung, insbesondere bei retinierten Eckzähnen oder Weisheitszähnen.
Was ist ein Sinuslift?
Was ist ein Sinuslift? Warum wird er durchgeführt?
Ein Sinuslift (Sinusbodenanhebung) ist ein Knochenaufbauverfahren, das vor dem Einsetzen von Zahnimplantaten im hinteren Oberkiefer durchgeführt wird. Dabei hebt der Chirurg die Kieferhöhlenschleimhaut an und bringt Knochenmaterial ein, um genügend Knochenhöhe für ein stabiles Implantat zu schaffen. Er wird empfohlen, wenn der Knochen nach Zahnverlust zu dünn geworden ist oder die Kieferhöhle zu nah an der Implantatstelle liegt.
Was ist ein Sinuslift?
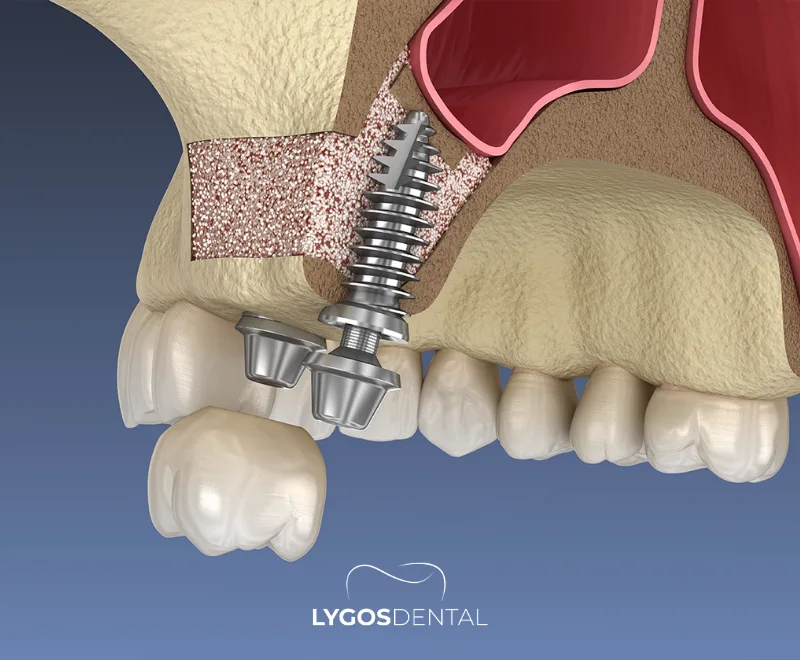
Ein Sinuslift ist eine chirurgische Technik zur Erhöhung des Knochenvolumens im hinteren Bereich des Oberkiefers, um das sichere Einsetzen von Zahnimplantaten zu ermöglichen. Die Kieferhöhle (Sinus maxillaris) ist ein mit Luft gefüllter Hohlraum oberhalb der oberen Backen- und Vormahlzähne. Nach Zahnverlust kann sich der Kieferknochen in diesem Bereich zurückbilden und die Kieferhöhle sich nach unten ausdehnen, wodurch zu wenig Knochen für ein Implantat verbleibt.
Während eines Sinuslifts schafft der Chirurg Raum, indem er die Kieferhöhlenschleimhaut (auch Schneider’sche Membran genannt) anhebt und den Bereich mit Knochenersatzmaterial füllt. Mit der Zeit bildet sich um das Transplantat neuer Knochen, der die nötige Höhe und Dichte für eine langfristige Implantatstabilität bietet.
Warum wird ein Sinuslift durchgeführt?
Ein Sinuslift wird empfohlen, wenn nicht genügend eigener Knochen vorhanden ist, um ein Implantat im hinteren Oberkiefer zu verankern. Häufige Ursachen sind langjähriger Zahnverlust, Knochenabbau oder eine natürliche Anatomie, bei der die Kieferhöhle nahe am Zahnfleisch verläuft.
Das Ziel ist es, die Implantatstützung zu verbessern und das Risiko eines Implantatverlustes zu verringern. Ihr Behandler stellt den Bedarf an einem Sinuslift in der Regel durch eine klinische Untersuchung und 3D-Bildgebung (oft ein DVT-Scan) zur Messung der Knochenhöhe und Position der Kieferhöhle fest.
Wie wird ein Sinuslift durchgeführt?
Ein Sinuslift wird in der Regel unter lokaler Betäubung durchgeführt, bei Bedarf kann eine Sedierung zur Beruhigung angeboten werden. Die genauen Schritte variieren je nach Technik, umfassen jedoch in der Regel den vorsichtigen Zugang zur Kieferhöhle, das behutsame Anheben der Membran, das Einbringen des Knochenmaterials und den Wundverschluss mit Nähten.
In manchen Fällen kann das Implantat in derselben Sitzung eingesetzt werden, wenn ausreichend vorhandener Knochen für anfängliche Stabilität vorhanden ist. Ist der Knochen sehr dünn, wird zunächst nur das Transplantat eingebracht und das Implantat nach der Heilung eingesetzt.
Offener vs. geschlossener Sinuslift: Was ist der Unterschied?
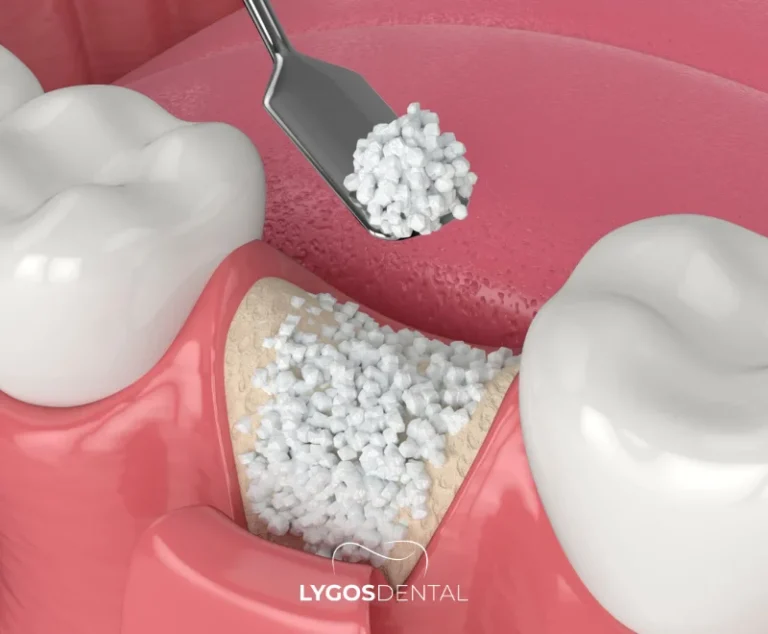
Offener Sinuslift (laterales Fensterverfahren)
Diese Methode wird angewendet, wenn die Knochenhöhe stark reduziert ist und mehr Transplantatvolumen benötigt wird. Der Chirurg schafft ein kleines Fenster an der Seite des Oberkiefers, um direkten Zugang zur Kieferhöhlenschleimhaut zu erhalten. Das Einsetzen des Implantats erfolgt häufig zu einem späteren Zeitpunkt, nachdem das Transplantat ausgereift ist.
Geschlossener Sinuslift (crestaler Zugang)
Diese Methode eignet sich bei leichtem bis mäßigem Knochenverlust und wenn nur eine geringe Anhebung erforderlich ist. Die Membran wird über die Implantatstelle angehoben, während das Implantatbett vorbereitet wird. Sie ist weniger invasiv, und Implantate werden häufig in derselben Sitzung gesetzt – je nach Knochenqualität.
Was vor und nach der Operation zu beachten ist
Vor dem Eingriff
Teilen Sie Ihrem Oralchirurgen oder Implantologen Ihre vollständige Krankengeschichte, eingenommene Medikamente und bekannte Allergien mit. Rauchen kann die Heilung verlangsamen und das Risiko für Komplikationen erhöhen – ein Rauchstopp vor der Operation wird daher dringend empfohlen. Bei Sinusbeschwerden oder einer akuten Infektion sollte der Eingriff verschoben werden, bis diese abgeklungen ist.
Nach dem Eingriff
Vermeiden Sie es, die Nase zu schnäuzen, stark zu niesen (niesen Sie mit offenem Mund) und schwere Lasten zu heben – je nach ärztlicher Empfehlung. Nehmen Sie verordnete Antibiotika oder Schmerzmittel genau nach Anweisung ein und halten Sie den Operationsbereich sauber gemäß der erhaltenen Mundhygieneanweisung.
Halten Sie sich in den ersten Tagen an weiche Nahrung und vermeiden Sie sehr heiße oder harte Speisen. Wenden Sie sich sofort an Ihre Klinik, wenn starke Schwellungen, Fieber, anhaltende Blutungen oder ein schlechter Geschmack bzw. Ausfluss auftreten.
Heilungsdauer und Erholungszeit
Die anfängliche Weichgewebeheilung dauert in der Regel etwa 7–10 Tage – dann werden nicht resorbierbare Nähte, falls vorhanden, meist entfernt. In den ersten Tagen sind Schwellungen, leichte Schmerzen und Blutergüsse häufig und sprechen meist gut auf verordnete Medikamente an.
Die Knochenreifung dauert länger. Die meisten Patienten benötigen etwa 4–6 Monate, bis das Transplantat integriert ist, bevor das Implantat eingesetzt oder belastet wird – je nach Transplantattyp, Technik und individueller Heilung.
Mögliche Risiken und deren Behandlung

Ein Sinuslift ist ein etabliertes Verfahren, bleibt aber anspruchsvoll, da die Kieferhöhlenschleimhaut sehr dünn ist. Die häufigste Komplikation während der OP ist ein Riss der Membran – dieser kann oft repariert werden, sodass die Behandlung fortgesetzt oder je nach Schwere neu terminiert wird.
Weitere potenzielle Risiken sind Infektionen, verstopfte Kieferhöhlen, Transplantatverschiebung oder Sinusitis. Die Wahl eines erfahrenen Behandlers, das Befolgen der Nachsorgeanweisungen und die Teilnahme an Kontrollterminen helfen, Risiken gering zu halten.
Häufig gestellte Fragen
Für wen ist ein Sinuslift geeignet?
Er wird meist bei Patienten empfohlen, die Implantate im Bereich der oberen Backen- oder Vormahlzähne wünschen, aber nicht genügend Knochenhöhe haben. Dies kann nach Zahnverlust, parodontalem Knochenabbau oder aufgrund natürlicher großer Kieferhöhlen auftreten.
Ist ein Sinuslift schmerzhaft?
Der Eingriff erfolgt unter Betäubung, sodass Sie währenddessen keine Schmerzen spüren sollten. Nach dem Eingriff sind Schmerzen üblich, lassen sich aber in der Regel gut mit verordneten Schmerzmitteln und Kälteanwendungen in den ersten 24–48 Stunden behandeln.
Wann können Implantate nach einem Sinuslift eingesetzt werden?
Wenn genügend Knochen für die anfängliche Implantatstabilität vorhanden ist, können Implantate gleichzeitig mit dem Sinuslift eingesetzt werden. Ist die Knochenhöhe stark reduziert, warten viele Behandler etwa 4–6 Monate, bis das Transplantat integriert ist.
Wie lange dauert der Eingriff?
Viele Sinuslift-Verfahren dauern etwa 30–60 Minuten – abhängig davon, ob ein offenes oder geschlossenes Verfahren gewählt wird und wie viel Transplantat eingebracht werden muss. Ihre Klinik kann nach Bildgebung und Untersuchung eine genauere Einschätzung geben.
Was sollte ich nach der Operation vermeiden?
Vermeiden Sie Aktivitäten, die den Druck in den Kieferhöhlen erhöhen, wie Nase schnäuzen, das Trinken mit Strohhalmen oder anstrengenden Sport, bis Ihr Behandler es erlaubt. Rauchen sollte während der Heilung vermieden werden, da es die Durchblutung beeinträchtigt und die Knochenbildung verlangsamen kann.
Kieferorthopädie im Jugendalter
Kieferorthopädie im Jugendalter
Eine kieferorthopädische Behandlung im Jugendalter verläuft oft schneller und vorhersehbarer, da die Kiefer noch im Wachstum sind und die meisten bleibenden Zähne bereits durchgebrochen sind. Behandlungen wie Zahnspangen oder transparente Aligner können die Bissfunktion verbessern, die Reinigung erleichtern und das Selbstbewusstsein stärken. Viele Jugendliche beginnen zwischen dem 10. und 14. Lebensjahr, während eine frühe kieferorthopädische Untersuchung oft ab dem 7. Lebensjahr empfohlen wird.
Warum kieferorthopädische Behandlung im Jugendalter wichtig ist

Das Jugendalter ist eine Phase intensiven Wachstums von Kiefer und Gesicht. Werden kieferorthopädische Probleme in diesem Stadium behandelt, verläuft die Zahnbewegung effizienter und die Ergebnisse lassen sich leichter stabilisieren.
Kieferorthopädische Versorgung dient nicht nur der Ästhetik. Die Korrektur von Zahn- und Bissfehlstellungen kann auch zu einer klareren Aussprache, angenehmerem Kauen und besserer langfristiger Gesundheit von Zahnfleisch und Zähnen beitragen.
Häufige Gründe für eine kieferorthopädische Behandlung bei Jugendlichen
- Gedrängte oder überlappende Zähne, die schwer zu reinigen sind und das Risiko für Karies und Zahnfleischentzündungen erhöhen.
- Schmale, fehlpositionierte oder asymmetrische Kiefer, die das Kauen, Sprechen und die Gesichtsästhetik beeinträchtigen können.
- Überbiss, Unterbiss, Kreuzbiss oder offener Biss, die langfristig zu ungleichmäßiger Abnutzung der Zähne führen können.
- Mundatmung und bestimmte orale Gewohnheiten, die die Entwicklung von Zähnen und Gesicht beeinflussen können.
- Unsicherheit wegen auffälliger oder schiefer Zähne, was das Selbstvertrauen beeinträchtigen kann.
Gängige kieferorthopädische Optionen für Jugendliche

Metallzahnspangen
Metallzahnspangen gehören nach wie vor zu den effektivsten Optionen bei verschiedenen Biss- und Zahnfehlstellungen. Brackets und Drähte üben sanfte, kontrollierte Kräfte aus, die die Zähne im Laufe der Zeit in gesündere Positionen bewegen.
Keramik-Zahnspangen
Keramik-Zahnspangen funktionieren wie Metallspangen, verwenden aber zahnfarbene Brackets, die weniger auffällig sind. Sie sind eine gute Wahl für Jugendliche, die eine unauffälligere Lösung suchen, aber dennoch die Kontrolle einer Spange benötigen.
Lingualzahnspangen
Lingualzahnspangen werden an der Rückseite der Zähne angebracht und sind von vorne nicht sichtbar. Sie eignen sich für ausgewählte Fälle, erfordern jedoch oft einen speziell geschulten Fachzahnarzt und eine gewisse Eingewöhnungszeit.
Transparente Aligner (Invisalign Teen und ähnliche Systeme)
Transparente Aligner verwenden eine Serie maßgefertigter Schienen, um die Zähne schrittweise in Position zu bringen. Sie sind herausnehmbar, was das Essen und Zähneputzen erleichtert, und viele Jugendliche schätzen das dezente Design.
Der Erfolg hängt stark von der täglichen Tragedauer ab. Einige Systeme für Jugendliche enthalten Trageindikatoren, mit denen das Kieferorthopäden-Team und die Eltern die Nutzung kontrollieren können.
Das beste Alter für den Beginn einer Behandlung
Für viele Jugendliche beginnt eine umfassende kieferorthopädische Behandlung zwischen dem 10. und 14. Lebensjahr, wenn die meisten bleibenden Zähne vorhanden sind und das Kieferwachstum noch aktiv ist. Der richtige Zeitpunkt ist jedoch individuell unterschiedlich.
Viele kieferorthopädische Fachgesellschaften empfehlen eine erste Untersuchung etwa im Alter von 7 Jahren. Das bedeutet nicht, dass sofort behandelt werden muss, sondern hilft, frühzeitig Probleme zu erkennen und den besten Zeitpunkt für Maßnahmen zu planen.
Wie lange dauert eine kieferorthopädische Behandlung?
Die Dauer hängt von der Komplexität der Fehlstellung, der Art der Apparatur und der Mitarbeit des Jugendlichen ab. Viele Behandlungen dauern zwischen 12 und 30 Monaten, können aber auch kürzer oder länger sein.
Was den Zeitrahmen beeinflussen kann
- Ausmaß von Zahnengstand oder Bissproblemen.
- Wachstumsmuster und Kieferentwicklung.
- Mundhygiene sowie Zahn- und Zahnfleischgesundheit.
- Konsequente Nutzung von Gummizügen, Alignern und Befolgen der Anweisungen.
- Regelmäßige Kontrolltermine wahrnehmen.
Zähne nach der Behandlung stabil halten

Die Retention ist ein entscheidender Teil der kieferorthopädischen Behandlung. Die Zähne neigen dazu, wieder in ihre ursprüngliche Position zurückzuwandern, besonders im ersten Jahr nach der aktiven Therapie.
Retention – Optionen
- Herausnehmbare Retainer: Anfangs oft ganztägig getragen, später nur nachts – je nach Empfehlung.
- Festsitzende Retainer: Ein dünner Draht hinter den Zähnen, um die Ausrichtung zu erhalten.
- Regelmäßige Kontrollen: Kurze Nachsorgetermine helfen, frühzeitig Veränderungen zu erkennen und gegebenenfalls die Retention anzupassen.
Gute Putz- und Zahnseide-Gewohnheiten sollten nach der Behandlung beibehalten werden. Bei Zähneknirschen (Bruxismus) kann ein Zahnarzt oder Kieferorthopäde eine Aufbissschiene empfehlen, um Zähne und Retainer zu schützen.
Häufig gestellte Fragen
Ist eine kieferorthopädische Behandlung schmerzhaft?
Ein gewisser Druck oder leichtes Unbehagen nach dem Einsetzen oder Nachstellen der Spange oder beim Wechsel des Aligners ist normal. Die Beschwerden klingen meist nach ein paar Tagen ab. Weiche Nahrung, gute Hygiene und vom Kieferorthopäden empfohlene Schmerzmittel können helfen.
Müssen alle bleibenden Zähne durchgebrochen sein, bevor die Behandlung beginnt?
Nicht unbedingt. Manche Behandlungen beginnen früher, vor allem wenn das Kieferwachstum gezielt gesteuert werden soll. Viele umfassende Behandlungen im Jugendalter starten, wenn die meisten bleibenden Zähne vorhanden sind – der Kieferorthopäde entscheidet individuell.
Können Jugendliche ihre Zähne ohne Zahnspange begradigen?
In vielen leichten bis mittelschweren Fällen sind transparente Aligner eine Option. Bei komplexeren Fehlstellungen bieten feste Spangen oft mehr Kontrolle. Eine Beratung zeigt, welches System am besten geeignet ist.
Beeinträchtigen Zahnspangen Schule, Sport oder Musik?
Die meisten Jugendlichen gewöhnen sich schnell daran. Mundschutz schützt bei Kontaktsportarten, und Wachs kann Reizungen lindern. Wer ein Blasinstrument spielt, braucht eventuell eine kurze Eingewöhnungszeit.
Verursachen Zahnspangen Karies?
Zahnspangen selbst verursachen keine Karies, können aber bei unzureichender Reinigung Speisereste und Plaque festhalten. Gründliches Putzen, Zahnzwischenraumreinigung und regelmäßige Zahnarztbesuche senken das Risiko.
Was passiert, wenn die Behandlung erst im Erwachsenenalter beginnt?
Kieferorthopädische Behandlungen sind in jedem Alter möglich, aber im Jugendalter oft schneller, da das Wachstum zur Korrektur genutzt werden kann. Erwachsene benötigen meist längere Behandlungszeiten, und manche Kieferprobleme lassen sich ohne komplexe Maßnahmen schwerer korrigieren.
Was ist Perikoronitis?
Was ist Perikoronitis? Symptome & Behandlungen
Perikoronitis ist eine schmerzhafte Infektion des Zahnfleischs rund um einen teilweise durchgebrochenen Weisheitszahn. Wenn eine kleine Zahnfleischklappe Nahrung und Bakterien einschließt, kann der Bereich anschwellen und empfindlich werden, was zu schlechtem Geschmack, Kauproblemen und eingeschränkter Mundöffnung führt. Zahnärzte behandeln sie mit Reinigung, Medikamenten und – bei wiederkehrenden Fällen – durch Entfernung der Zahnfleischklappe oder Extraktion des Weisheitszahns.
Was Perikoronitis ist
Perikoronitis ist eine Entzündung und Infektion des Zahnfleischgewebes rund um einen Weisheitszahn, der nur teilweise durchgebrochen ist. Der teilweise bedeckte Bereich (oft als Operculum bezeichnet) kann eine Tasche bilden, in der sich Plaque, Speisereste und Bakterien ansammeln. Diese eingeschlossene Ansammlung reizt das Zahnfleisch und kann eine Infektion auslösen, die sich unbehandelt auf umliegendes Weichgewebe ausbreitet.
Häufige Ursachen und Risikofaktoren
Die meisten Fälle treten rund um untere Weisheitszähne auf, da diese häufig schräg durchbrechen oder teilweise impaktiert bleiben. Das Risiko ist höher, wenn der Bereich schwer zu reinigen ist, wenn gegenüberliegende Zähne in die Zahnfleischklappe beißen oder wenn die allgemeine Mundhygiene gestört ist. Stress, Krankheit und Rauchen können ebenfalls eine Infektion begünstigen.
- Teilweise durchgebrochene oder impaktierte Weisheitszähne (insbesondere untere dritte Molaren)
- Nahrung, die sich unter der Zahnfleischklappe verfängt, und schlechter Zugang zum Zähneputzen/Zahnseide
- Reizung durch den oberen Weisheitszahn, der auf das Zahnfleisch beißt
- Enge rund um die hinteren Backenzähne und Plaqueansammlungen
- Rauchen oder geschwächte Immunabwehr bei Krankheit
Symptome einer Perikoronitis
Die Symptome reichen von leichter Empfindlichkeit bis hin zu starken Schmerzen und Schwellungen im Gesicht. Sie verschlimmern sich häufig beim Kauen und können über Wochen oder Monate wiederholt auftreten.
- Pochender Schmerz im hinteren Kieferbereich (oft einseitig)
- Rotes, geschwollenes oder empfindliches Zahnfleisch rund um den Weisheitszahn
- Mundgeruch oder schlechter Geschmack (manchmal mit Eiter oder Ausfluss)
- Schwierigkeiten beim Kauen oder Schmerzen beim Zubeißen
- Eingeschränkte Mundöffnung (Kiefersteifigkeit)
- Geschwollene Lymphknoten unter dem Kiefer oder im Nacken
Wann man dringend zum Zahnarzt sollte
Perikoronitis kann ernst werden, wenn sich die Infektion ausbreitet. Suchen Sie dringend zahnärztliche oder notfallmedizinische Hilfe, wenn eines der folgenden Warnzeichen auftritt.
- Fieber, Schüttelfrost oder allgemeines Unwohlsein
- Rasch zunehmende Schwellung im Gesicht
- Schwierigkeiten beim Schlucken, Atmen oder Öffnen des Mundes
- Schwellung, die sich auf den Nacken oder unter die Zunge ausbreitet
- Starke Schmerzen, die durch rezeptfreie Medikamente nicht gelindert werden
Wie Perikoronitis diagnostiziert wird
Ein Zahnarzt diagnostiziert Perikoronitis in der Regel durch eine orale Untersuchung und Besprechung der Symptome. Dabei werden Schwellungen, eingeschlossene Rückstände und Empfindlichkeit rund um den Zahn überprüft. Zahnärztliche Röntgenaufnahmen werden oft eingesetzt, um die Position des Zahns und eventuelle Impaktion oder Knochenbeteiligung zu erkennen.
Behandlungsoptionen
Reinigung und Drainage in der Praxis
Für viele ist der erste Schritt die sanfte Reinigung der Tasche rund um den Zahn und das Spülen mit einer antiseptischen Lösung. Wenn Eiter vorhanden ist, kann der Zahnarzt diesen ablassen, was schnell Druck und Schmerzen lindern kann.
Medikamentöse Behandlung
Schmerzlinderung erfolgt meist mit entzündungshemmenden Medikamenten, sofern geeignet. Bei Anzeichen einer ausbreitenden Infektion, Fieber oder starker Schwellung können Antibiotika verschrieben werden. Die Medikamente wirken am besten in Kombination mit professioneller Reinigung, da Bakterien unter der Zahnfleischklappe zurückbleiben können.
Entfernung der Zahnfleischklappe (Operkulotomie)
Wenn zu erwarten ist, dass der Zahn gesund durchbricht, kann das Entfernen der Zahnfleischklappe die bakterienanfällige Tasche beseitigen. Dies kann das Wiederauftreten verringern, ist jedoch möglicherweise ungeeignet, wenn der Zahn ungünstig positioniert ist.
Entfernung des Weisheitszahns
Wenn die Perikoronitis wiederholt auftritt oder der Weisheitszahn impaktiert bzw. langfristig schwer zu reinigen ist, ist die Extraktion oft die zuverlässigste Lösung. Ihr Zahnarzt oder Oralchirurg entscheidet anhand von Röntgenaufnahmen, Symptomen und allgemeinem Mundgesundheitszustand über die beste Option.
Hausmittel zur kurzfristigen Linderung
Hausmittel können Beschwerden lindern, während Sie zahnärztliche Hilfe organisieren, beseitigen jedoch nicht die Ursache. Tragen Sie kein Aspirin direkt auf das Zahnfleisch auf und verlassen Sie sich nicht auf Hausmittel, wenn sich die Symptome verschlimmern.
- Spülen Sie mehrmals täglich sanft mit warmem Salzwasser
- Putzen Sie vorsichtig rund um die Stelle und verwenden Sie eine Interdentalbürste, wenn möglich
- Kühlen Sie die Wange mit kalten Kompressen bei Schwellungen
- Wählen Sie weiche Nahrung und vermeiden Sie das Kauen auf der schmerzhaften Seite
- Nehmen Sie rezeptfreie Schmerzmittel nur wie angegeben und nur, wenn sie für Sie sicher sind
Wie lange dauert die Heilung von Perikoronitis?
Mit angemessener Behandlung beginnen Schmerzen und Schwellung oft innerhalb weniger Tage abzuklingen. Leichte Fälle können sich innerhalb von 3–5 Tagen beruhigen, sobald der Bereich gereinigt ist und die Reizung nachlässt. Größere Infektionen können 7–10 Tage benötigen, und die Erholung nach einem kleinen Eingriff oder einer Extraktion kann bis zu zwei Wochen dauern.
Wie man ein Wiederauftreten verhindert
Perikoronitis tritt häufiger erneut auf, wenn der Weisheitszahn teilweise von Zahnfleisch bedeckt bleibt. Gute tägliche Reinigung hilft, reicht jedoch oft nicht aus, wenn der Zahn impaktiert ist oder die Zahnfleischklappe wiederholt gereizt wird.
- Halten Sie den hinteren Backenzahnbereich mit sanftem Putzen und Zahnseide oder Interdentalbürste sauber
- Gehen Sie regelmäßig zur zahnärztlichen Kontrolle, insbesondere während der Durchbruchsphase der Weisheitszähne
- Behandeln Sie wiederkehrende Speisereste frühzeitig – warten Sie nicht auf starke Schmerzen
- Besprechen Sie langfristige Optionen (Operkulotomie oder Extraktion), wenn es wiederholt zu Entzündungen kommt
Häufig gestellte Fragen
Kann Perikoronitis von selbst verschwinden?
Die Symptome können vorübergehend abklingen, wenn eingeschlossene Rückstände entfernt werden und die Reizung nachlässt. Auch wenn die Schmerzen nachlassen, bleibt die Tasche unter der Zahnfleischklappe bestehen, weshalb Rückfälle ohne zahnärztliche Untersuchung und Langzeitbehandlung häufig sind.
Kann sie ohne Zahnentfernung behandelt werden?
Manchmal ja. Reinigung, Medikamente und Entfernung der Zahnfleischklappe können ausreichen, wenn der Zahn in eine gute Position durchbricht. Ist der Zahn jedoch impaktiert oder kehren Infektionen immer wieder zurück, ist die Extraktion meist der zuverlässigste Weg, weitere Episoden zu verhindern.
Ist Perikoronitis ansteckend?
Die Infektion selbst gilt nicht als ansteckend wie eine Erkältung oder Grippe. Die Bakterien, die Zahnfleischentzündungen verursachen, sind jedoch häufig im Mund, daher konzentriert sich die Vorbeugung auf die Reduzierung des Bakterienaufbaus und die Verbesserung der Reinigungsmöglichkeiten.
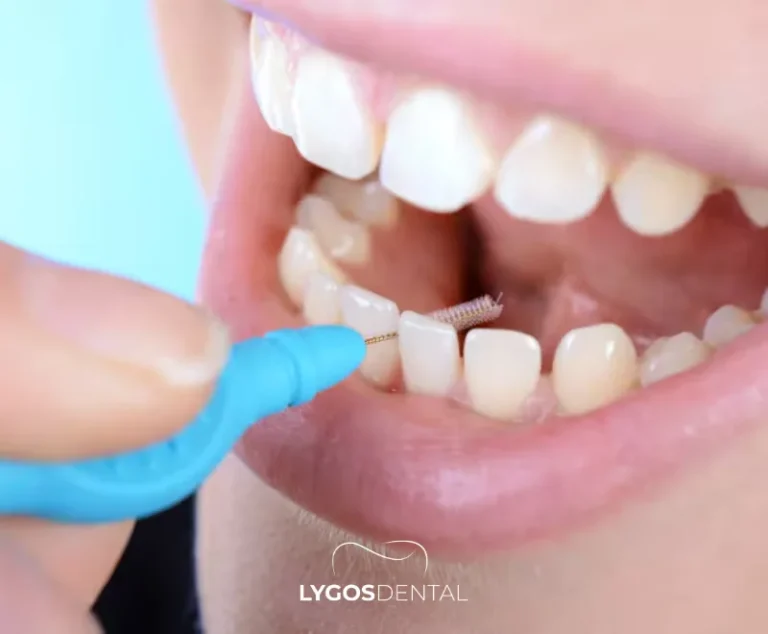
Interdentalbürste oder Zahnseide?
Interdentalbürste oder Zahnseide?
Wenn Ihre Zähne eng beieinander stehen, ist Zahnseide in der Regel besser geeignet. Bei größeren Lücken, Zahnfleischrückgang, Zahnspangen, Brücken oder Implantaten reinigt eine Interdentalbürste oft effektiver. Viele Menschen erzielen die besten Ergebnisse, indem sie Zahnseide für enge Kontakte und eine Bürste für breitere Zwischenräume einmal täglich verwenden.
Zähneputzen ist unerlässlich, aber eine Zahnbürste kann die engen Zwischenräume und den Zahnfleischrand nicht vollständig reinigen. Genau hier kommt die Interdentalreinigung ins Spiel. Das richtige Hilfsmittel hängt von der Form Ihrer Zähne, der Größe der Zwischenräume und eventuellen zahnärztlichen Versorgungen ab.
Interdentalbürsten: Was sie sind und für wen sie geeignet sind

Eine Interdentalbürste ist eine kleine Bürste mit Borsten, die dafür entwickelt wurde, zwischen die Zähne zu gleiten und Zahnbelag von den Zahnseiten und dem Zahnfleischrand zu entfernen. Sie sind in verschiedenen Durchmessern erhältlich, daher ist die Größe entscheidend. Eine Bürste sollte mit leichtem Widerstand durchpassen, ohne Gewalt anzuwenden.
Interdentalbürsten funktionieren am besten, wenn genug Platz vorhanden ist, damit die Borsten beide Zahnflächen berühren können.
Sie werden häufig empfohlen bei:
• Sichtbaren Lücken zwischen den Zähnen
• Zahnfleischrückgang, der offene Zahnzwischenräume schafft
• Brücken und Implantaten (wo sich Plaque am Rand ansammelt)
• Zahnspangen und kieferorthopädischen Apparaturen
• Personen mit Schwierigkeiten bei der Zahnseide-Technik
Zu den häufigen Vorteilen zählen gründlichere Plaque-Entfernung in offenen Zwischenräumen, sanfte Zahnfleischstimulation und einfacherer Zugang um Zahnersatz herum.
Zahnseide: Was sie ist und wann sie am besten wirkt
Zahnseide ist ein dünner Faden – meist aus Nylon oder PTFE – der dazu dient, enge Zahnzwischenräume zu reinigen, in die keine Bürste passt. Richtig angewendet, entfernt Zahnseide Plaque und eingeschlossene Speisereste zwischen den Zähnen.
Zahnseide ist eine gute Wahl, wenn die Zähne eng aneinander liegen und der Platz für eine Bürste zu schmal ist.
Besonders nützlich ist Zahnseide bei:
• Engen Kontakten zwischen natürlichen Zähnen
• Bereichen mit Kariesanfälligkeit zwischen den Zähnen
• Personen, die eine kompakte, reisefreundliche Lösung bevorzugen
Die Technik ist entscheidend. Wenn man Zahnseide mit Schwung ins Zahnfleisch drückt, kann das zu Schmerzen oder Blutungen führen. Eine sanfte Biegung um den Zahn herum reinigt effektiver.
Wichtige Unterschiede auf einen Blick
| Faktor | Interdentalbürste | Zahnseide |
| Am besten geeignet für | Offene Zwischenräume und Zahnfleischrückgang | Enge Zahnzwischenräume |
| Zahnersatz | Ideal für Implantate, Brücken, Zahnspangen | Funktioniert, aber schwierig bei Apparaturen |
| Anwenderfreundlichkeit | Meist einfacher bei richtiger Größe | Erfordert Übung und Technik |
| Zahnfleischverträglichkeit | Kann bei sanfter Anwendung das Zahnfleisch massieren | Kann Zahnfleisch reizen, wenn sie mit Schwung verwendet wird |
| Portabilität | Weniger kompakt; Spitzen können sich verbiegen | Sehr kompakt und leicht mitzuführen |
Wie man je nach Situation auswählt
Die einfachste Regel lautet: Passform. Wenn ein Hilfsmittel den Zwischenraum nicht bequem erreicht, ist es nicht die richtige Wahl für diesen Bereich.
Verwenden Sie Zahnseide, wenn Sie:
• Enge Zwischenräume mit Zahnkontakt haben
• Keine sichtbaren Lücken und gesundes Zahnfleischprofil
Wählen Sie eine Interdentalbürste, wenn Sie:
• Bereiche haben, in denen sich Zahnseide locker anfühlt oder die Zahnflächen nicht gut reinigt
• Zahnfleischrückgang oder schwarze Dreiecke zwischen den Zähnen haben
• Implantate, Brücken oder Zahnspangen haben, die Plaque ansammeln
Es ist völlig normal, beides zu verwenden. Viele Münder haben eine Mischung aus engen und offenen Bereichen, sodass eine kombinierte Routine oft am sinnvollsten ist.
Kieferorthopädische Behandlung: Zahnspangen und Aligner
Bei Zahnspangen sammeln sich Plaque und Speisereste um Brackets und Drähte, daher ist die Interdentalreinigung hier besonders anspruchsvoll. Interdentalbürsten – besonders angewinkelte – gelangen schnell um die Apparaturen. Zahnseide kann ebenfalls verwendet werden, erfordert jedoch oft Einfädelhilfen oder spezielle kieferorthopädische Zahnseide.
Wenn Sie durchsichtige Aligner tragen, ist das Verwenden von Zahnseide meist unkompliziert, da keine Brackets vorhanden sind, aber auch hier kann eine Interdentalbürste bei kleinen Lücken oder Zahnfleischrückgang hilfreich sein.
Zahnarzttipps für bessere Interdentalreinigung
Für sichere und effektive Ergebnisse:
• Reinigen Sie einmal täglich zwischen den Zähnen, vorzugsweise abends.
• Wenden Sie keine Gewalt an. Wenn ein Hilfsmittel nicht passt, wählen Sie eine andere Größe oder verwenden Sie Zahnseide.
• Lassen Sie sich für Interdentalbürsten von Zahnärzt:innen oder Prophylaxe-Fachpersonal die passende Größe bestimmen – der Durchmesser macht den Unterschied.
• Spülen Sie die Bürste nach der Anwendung und lassen Sie sie trocknen. Wechseln Sie sie aus, wenn sich die Borsten spreizen oder der Draht verbiegt.
• Wenn Ihr Zahnfleisch trotz sanfter Technik länger als eine Woche blutet, vereinbaren Sie einen Zahnarzttermin.
Häufig gestellte Fragen
Was ist effektiver: Interdentalbürste oder Zahnseide?
Die Wirksamkeit hängt vom Zwischenraum ab. Interdentalbürsten entfernen meist mehr Plaque in offenen Bereichen, während Zahnseide bei engen Kontakten besser geeignet ist. Wenn Sie unsicher sind, kann eine zahnärztliche Fachkraft Größe und Technik empfehlen.
Kann ich eine Interdentalbürste anstelle von Zahnseide verwenden?
Ja, wenn die Bürste mit leichtem Widerstand passt. Bei sehr engen Kontakten bleibt Zahnseide die sicherere und effektivere Option. Eine Mischroutine ist weit verbreitet.
Wie oft sollte ich zwischen meinen Zähnen reinigen?
Einmal täglich ist für die meisten Menschen eine praktikable Grundlage. Beständigkeit ist wichtiger als mehrmals täglich.
Kann Zahnseide meinem Zahnfleisch schaden?
Ja, wenn sie mit Schwung oder Gewalt verwendet wird. Nutzen Sie eine sanfte Sägebewegung, um den Kontakt zu überwinden, und formen Sie dann die Zahnseide zu einem „C“ um den Zahn, um ihn auf- und abwärts zu reinigen.
Wie oft sollte ich eine Interdentalbürste austauschen?
Viele Bürsten halten bei täglicher Anwendung etwa 1–2 Wochen, je nach Marke und Enge der Zwischenräume. Tauschen Sie sie früher aus, wenn sich die Borsten spreizen oder der Draht verbiegt, da die Reinigungsleistung dann abnimmt.
Warum schwillt das Zahnfleisch an?
Warum schwellen Zahnfleischbereiche an?
Zahnfleischschwellungen sind meist ein Zeichen für eine Entzündung, die durch Plaqueablagerungen, Infektionen, Reizungen, hormonelle Veränderungen oder bestimmte Medikamente verursacht wird. Sie äußern sich in geschwollenem, rotem, empfindlichem Zahnfleisch, das beim Zähneputzen oder der Verwendung von Zahnseide bluten kann. Frühzeitige Pflege und eine zahnärztliche Untersuchung helfen, Zahnfleischerkrankungen zu verhindern und Zähne sowie Kieferknochen zu schützen.
Was Zahnfleischschwellungen bedeuten
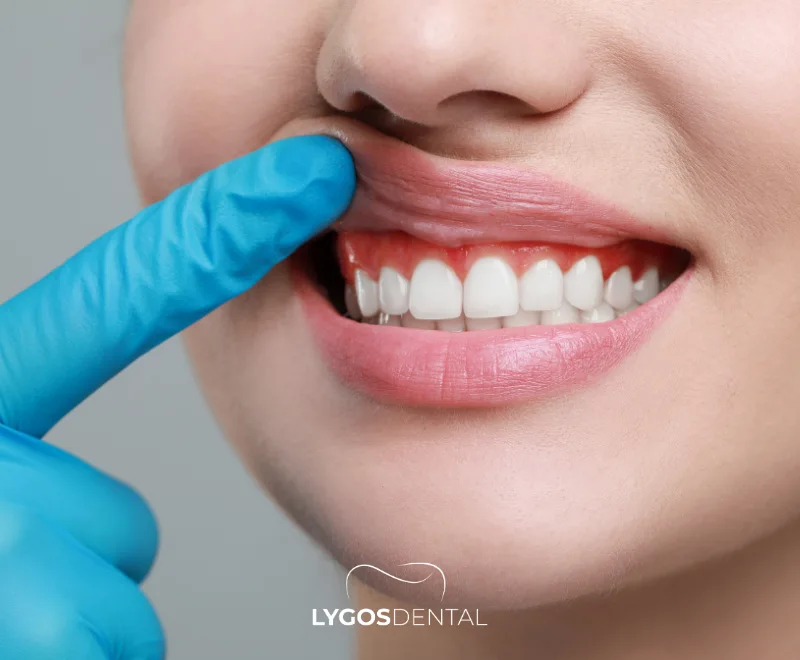
Geschwollenes Zahnfleisch (auch als Gingivale Schwellung bezeichnet) tritt auf, wenn das Zahnfleischgewebe entzündet und geschwollen ist. Das Zahnfleisch kann dunkler rot erscheinen, schmerzhaft sein und leicht bluten. Die Schwellung kann leicht und auf eine Stelle begrenzt sein oder das Zahnfleisch um mehrere Zähne betreffen.
Zahnfleischschwellung vs. Zahnfleischrückgang
Zahnfleischschwellungen und Zahnfleischrückgang können auf den ersten Blick ähnlich aussehen, sind aber unterschiedliche Probleme. Eine Schwellung ist eine Vergrößerung des Zahnfleischs durch Entzündung. Rückgang bedeutet, dass sich der Zahnfleischrand zurückzieht und mehr vom Zahn oder der Wurzel freilegt – die Zähne erscheinen länger. Manche Menschen haben beides gleichzeitig, besonders bei Zahnfleischerkrankungen.
Häufige Symptome
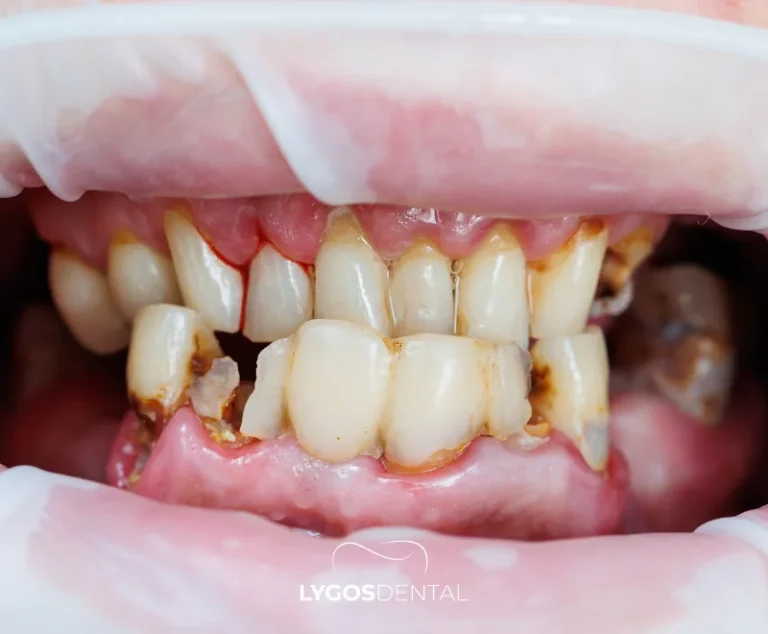
Geschwollenes Zahnfleisch schmerzt nicht immer sofort. Mit der Zeit können folgende Veränderungen auftreten:
- Geschwollenes, rotes oder glänzendes Zahnfleisch
- Bluten beim Zähneputzen oder bei der Zahnseideanwendung
- Empfindlichkeit oder Schmerz, besonders beim Kauen
- Mundgeruch oder schlechter Geschmack
- Zahnschmerzen um einen bestimmten Zahn herum
- Zahnsensibilität bei gleichzeitigem Zahnfleischrückgang
Warum schwillt das Zahnfleisch an? Die häufigsten Ursachen
Plaqueablagerung und Gingivitis
Die häufigste Ursache ist Plaque entlang des Zahnfleischrands. Wird Plaque nicht täglich entfernt, reizt sie das Zahnfleisch und löst eine Entzündung (Gingivitis) aus. Gingivitis ist meist reversibel durch bessere Mundhygiene und professionelle Zahnreinigung.
Parodontitis und tiefere Zahnfleischinfektion
Wenn eine Zahnfleischentzündung unbehandelt bleibt, kann sie zu Parodontitis fortschreiten. Diese tiefere Infektion führt zu anhaltender Schwellung, Zahnfleischtaschen, Knochenabbau und gelockerten Zähnen. Parodontitis erfordert eine professionelle Behandlung wie Tiefenreinigung und gegebenenfalls zusätzliche Maßnahmen.
Nahrungsreste und lokale Reizung
Eine lokal begrenzte Schwellung kann durch Essensreste zwischen den Zähnen, einen scharfen Zahnrand oder störende Zahnarztarbeiten entstehen. Sanftes Reinigen mit Zahnseide und Spülen mit Wasser kann helfen. Anhaltende Schwellung sollte ärztlich abgeklärt werden.
Hormonelle Veränderungen
Hormonelle Veränderungen während der Schwangerschaft, Pubertät oder Menopause machen das Zahnfleisch empfindlicher gegenüber Plaque. Das kann zu Schwellung und Blutung führen, auch bei geringen Plaquemengen. Gründliche tägliche Reinigung und regelmäßige Zahnarztbesuche sind in diesen Phasen besonders wichtig.
Rauchen und Tabakkonsum
Tabak erhöht das Risiko für Zahnfleischerkrankungen und verlangsamt die Heilung. Blutungen können überdeckt werden, sodass sich Probleme unbemerkt entwickeln. Rauchstopp ist eine der wirksamsten Maßnahmen für die langfristige Zahnfleischgesundheit.
Zu kräftiges Zähneputzen oder falsche Hilfsmittel
Kräftiges Putzen, harte Zahnbürsten oder schlechte Technik reizen das Zahnfleisch. Weiche Bürsten und sanfte, schräge Bewegungen entlang des Zahnfleischrands reduzieren Reizungen und helfen beim Abklingen der Schwellung.
Zahnersatz und schlecht sitzende Restaurationen
Unpassende Kronen, Füllungen, Aligner, Retainer oder Prothesen können das Zahnfleisch reizen und Plaqueansammlungen fördern. Wenn die Schwellung nach zahnärztlichen Arbeiten oder neuen Geräten auftritt, sollte die Passform überprüft werden.
Medikamente und Mundtrockenheit
Einige Medikamente können Zahnfleischschwellungen begünstigen oder die Speichelproduktion hemmen, was zu vermehrter Plaquebildung führt. Bei neuen Medikamenten sollte der Zahnarzt oder Arzt konsultiert werden, bevor Änderungen vorgenommen werden.
Ernährungslücken und allgemeine Gesundheitsfaktoren
Ein Mangel an wichtigen Nährstoffen – vor allem Vitamin C – erhöht die Neigung zu Zahnfleischbluten und -schwellungen. Stress, schlecht eingestellter Diabetes und ein geschwächtes Immunsystem verschlimmern Entzündungen. Bei häufigem Zahnfleischschwellen kann eine allgemeine Gesundheitsprüfung sinnvoll sein.
Wann Zahnfleischschwellungen ein Notfall sind

Suchen Sie umgehend zahnärztliche oder ärztliche Hilfe, wenn Schwellungen mit Fieber, Gesichtsschwellung, Eiter, starken Schmerzen, Schluckbeschwerden oder Atemnot einhergehen. Diese Symptome können auf eine ausgedehnte Infektion hindeuten, die sofort behandelt werden muss.
Was Sie zu Hause tun können
Hausmittel können bei leichten Schwellungen helfen, ersetzen aber keine zahnärztliche Diagnose. Hilfreiche Maßnahmen sind:
- Zweimal täglich mit weicher Zahnbürste und sanftem Druck putzen
- Täglich Zahnseide oder Interdentalbürsten verwenden
- Mit warmem Salzwasser spülen für kurzfristige Linderung
- Tabak meiden und zuckerreiche Snacks und Getränke reduzieren
- Zahnärztlich empfohlene Mundspülung bei Entzündungen anwenden
Wie Zahnärzte geschwollenes Zahnfleisch behandeln
Die Behandlung richtet sich nach Ursache und Schweregrad der Entzündung. Häufige Optionen sind:
- Professionelle Reinigung zur Entfernung von Plaque und Zahnstein
- Tiefenreinigung (Scaling und Wurzelglättung) bei Zahnfleischtaschen
- Zielgerichtete Behandlung von Karies oder beschädigten Füllungen
- Antibakterielle Spülungen oder Antibiotika bei Infektionen
- Anpassung oder Austausch von Restaurationen oder Geräten, die Plaque festhalten
- Regelmäßige parodontale Nachsorge bei Parodontitis
Wie Sie Zahnfleischschwellungen vorbeugen
Die meisten Zahnfleischschwellungen lassen sich durch konsequente Pflege verhindern. Wichtig sind tägliche Plaqueentfernung, sanfte Technik und regelmäßige Zahnarztbesuche. Eine ausgewogene Ernährung, ausreichend Flüssigkeit und Tabakverzicht fördern gesundes Zahnfleisch und Heilung.
Häufig gestellte Fragen
Verschwinden geschwollene Zahnfleischbereiche von selbst?
Leichte Schwellungen durch vorübergehende Reizung können sich durch bessere Reinigung bessern. Halten sie jedoch länger als ein paar Tage an, sollte ein Zahnarzt aufgesucht werden. Bei Zahnfleischerkrankungen oder Infektionen wird es ohne Behandlung meist schlimmer.
Bedeuten geschwollene Zahnfleischbereiche immer eine Zahnfleischerkrankung?
Nicht immer. Schwellungen können auch durch lokale Reizungen, hormonelle Veränderungen, Medikamente oder Zahngeräte verursacht werden. Ein Zahnarzt kann die Ursache feststellen und nach Zahnfleischtaschen oder Knochenveränderungen suchen.
Warum schwillt mein Zahnfleisch nur um einen Zahn herum an?
Häufige Ursachen sind Nahrungsreste, Karies, ein Riss im Zahn oder eine Zahnfleischtasche an dieser Stelle. Lokale, schmerzhafte oder wiederkehrende Schwellungen sollten abgeklärt werden.
Hilft Mundspülung bei geschwollenem Zahnfleisch?
Sie kann helfen, Bakterien zu reduzieren und das Zahnfleisch zu beruhigen, entfernt aber keinen Zahnstein und behebt keine Ursachen. Mundspülung ist eine unterstützende Maßnahme, ersetzt jedoch nicht das Putzen, die Zahnseide und die professionelle Behandlung.
Wie wirken sich Zahnfleischerkrankungen auf die Herzgesundheit aus?
Wie Beeinflussen Zahnfleischerkrankungen Die Herzgesundheit?
Zahnfleischerkrankungen (insbesondere Parodontitis) stehen im Zusammenhang mit einem erhöhten Risiko für Herz-Kreislauf-Erkrankungen. Der wahrscheinliche Zusammenhang ist eine gemeinsame Entzündung: Infiziertes Zahnfleisch kann Entzündungsmarker erhöhen und es oralen Bakterien ermöglichen, in den Blutkreislauf zu gelangen, was Blutgefäße beeinträchtigen kann. Studien zeigen einen Zusammenhang, aber es wurde nicht bewiesen, dass Zahnfleischerkrankungen direkt Herzkrankheiten verursachen.
Die Kurzfassung: Was Die Forschung Zeigt
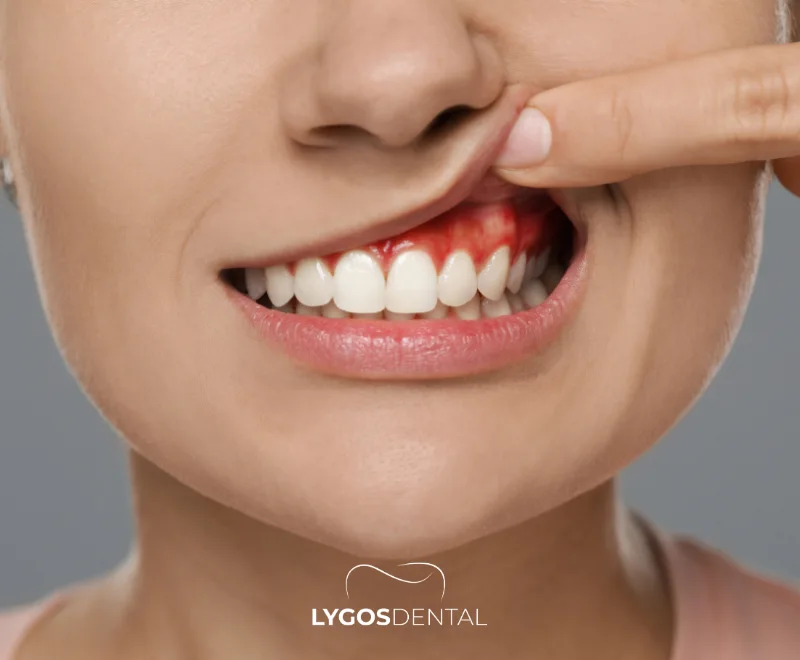
Große Studien und Expertenbewertungen zeigen durchgängig einen Zusammenhang zwischen Parodontitis und atherosklerotischer Herz-Kreislauf-Erkrankung (ASCVD), wie z. B. koronarer Herzkrankheit und Schlaganfall. Dennoch bedeutet ein Zusammenhang nicht gleich Ursache. Zahnfleisch- und Herzerkrankungen teilen wichtige Risikofaktoren – Rauchen, Diabetes, Alter und sozioökonomische Faktoren – daher können Forscher bisher nicht sagen, dass Zahnfleischerkrankungen allein Herzereignisse verursachen.
Was Gilt Als Zahnfleischerkrankung?
Zahnfleischerkrankungen sind Infektionen und Entzündungen des Gewebes, das Ihre Zähne hält. Sie verlaufen typischerweise in mehreren Stadien:
- Gingivitis: Leichte Entzündung mit Rötung, Schwellung und Blutung. Oft reversibel durch konsequente Plaquekontrolle und professionelle Reinigung.
- Parodontitis: Tiefere Infektion, die das Zahnfleischgewebe und den stützenden Knochen schädigt. Unbehandelt kann sie zu lockeren Zähnen und Zahnverlust führen.
Wie Zahnfleischerkrankungen Das Herz Beeinflussen Können
Forscher konzentrieren sich auf einige biologisch plausible Mechanismen. Diese helfen, den Zusammenhang zu erklären, auch wenn sie keinen direkten Ursache-Wirkungs-Beweis liefern.
1) Systemische Entzündung
Parodontitis ist eine chronische Entzündungserkrankung. Chronische Entzündungen stehen auch im Zentrum der Atherosklerose, also des Prozesses, der zu Plaquebildung in den Arterien führt. Wenn Zahnfleischentzündungen bestehen bleiben, können Entzündungssignale in den Blutkreislauf gelangen und die allgemeine Entzündungsbelastung des Körpers erhöhen.
2) Bakterien im Blutkreislauf
Alltägliche Handlungen wie Zähneputzen oder Kauen können Bakterien aus infiziertem Zahnfleisch in den Blutkreislauf bringen, insbesondere wenn das Zahnfleisch blutet. Orale Bakterien und deren Nebenprodukte können dann mit den Wänden der Blutgefäße interagieren und möglicherweise zu einer Endotheldysfunktion beitragen (ein früher Schritt in der Gefäßerkrankung).
3) Immun- und Gerinnungseffekte
Chronische Infektionen können das Immunsystem dauerhaft aktiv halten. Einige Studien deuten auf Zusammenhänge zwischen Parodontitis und Veränderungen der Thrombozytenfunktion und der Gerinnung hin – was relevant ist, da Blutgerinnsel bei Herzinfarkten und vielen Schlaganfällen eine Rolle spielen.
Verursacht Zahnfleischerkrankung Herzinfarkte?
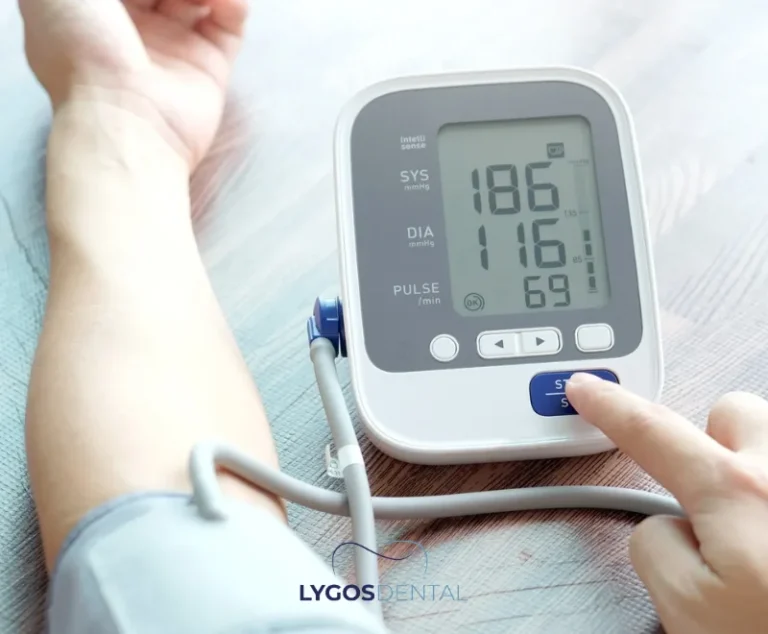
Aktuelle Belege unterstützen einen Zusammenhang, aber keine Gewissheit. Menschen mit Parodontitis haben laut Beobachtungsstudien häufiger Herzinfarkte und Schlaganfälle, aber das beweist nicht, dass Zahnfleischerkrankungen der direkte Auslöser sind. Die Behandlung von Zahnfleischerkrankungen verbessert die Mundgesundheit und kann Entzündungen senken – klinische Studien zeigen jedoch keine konsistente Reduktion von Herzinfarkten oder Schlaganfällen allein durch zahnärztliche Behandlung.
Wer Sollte Diesen Zusammenhang Besonders Ernst Nehmen?
Gesundes Zahnfleisch ist für alle von Vorteil, aber diese Gruppen sollten besonders aufmerksam sein:
- Menschen mit Diabetes, Prädiabetes oder metabolischem Syndrom.
- Raucher und ehemalige Raucher.
- Erwachsene über 40, insbesondere mit Zahnfleischproblemen in der Vergangenheit.
- Menschen mit bekannten Herz- oder Gefäßerkrankungen, Bluthochdruck oder hohem Cholesterin.
- Menschen mit eingeschränktem Zugang zu regelmäßiger zahnärztlicher Versorgung.
Warnzeichen, Die Sie Nicht Ignorieren Sollten
Zahnfleischerkrankungen können schmerzlos verlaufen, bis sie fortgeschritten sind. Häufige Anzeichen sind:
- Bluten beim Zähneputzen oder Zahnseidebenutzen.
- Rotes, geschwollenes oder empfindliches Zahnfleisch.
- Anhaltender Mundgeruch oder schlechter Geschmack.
- Zahnfleischrückgang oder „länger“ wirkende Zähne.
- Lockere Zähne oder Veränderungen im Biss.
Wie Sie Ihr Zahnfleisch Schützen Und Die Herzgesundheit Unterstützen
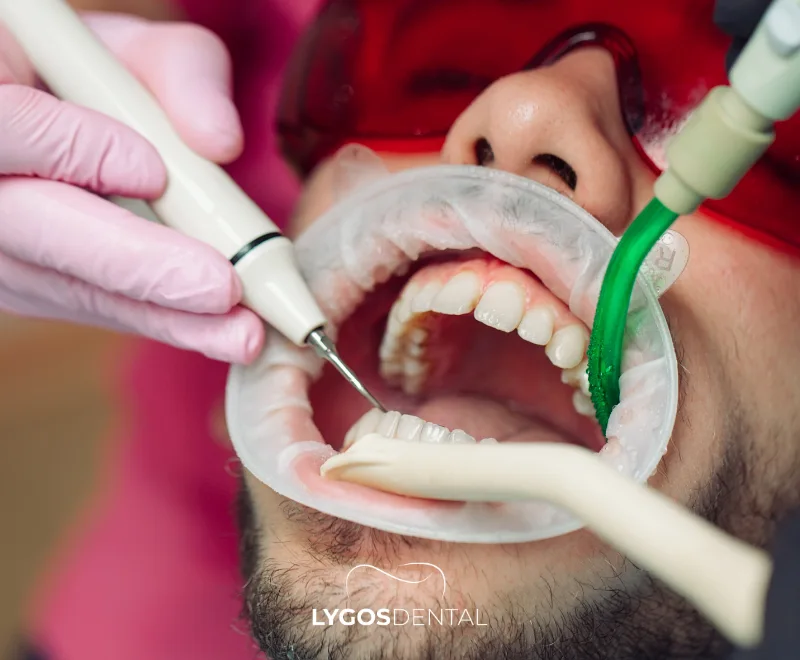
Die Mundpflege sollte Teil Ihres allgemeinen Plans zur Reduzierung von Herz-Kreislauf-Risiken sein. Praktische Maßnahmen:
Tägliche Gewohnheiten
- Zweimal täglich mit fluoridhaltiger Zahnpasta und einer weichen Bürste putzen.
- Täglich Zahnzwischenräume reinigen (Zahnseide oder Interdentalbürsten).
- Bei Brücken, Implantaten oder Zahnspangen die empfohlenen Hilfsmittel Ihres Zahnarztes verwenden.
Professionelle Betreuung
- Regelmäßige zahnärztliche Kontrollen und Reinigungen gemäß den Empfehlungen Ihres Zahnarztes vereinbaren.
- Bei Zahnfleischtaschen oder Parodontitis in der Vergangenheit nach spezieller Überwachung und Nachsorgeterminen fragen.
Lebensstil- und Medizinische Faktoren
- Mit dem Rauchen aufhören – einer der größten gemeinsamen Risikofaktoren für Zahnfleisch- und Herzerkrankungen.
- Diabetes und Blutdruck gut kontrollieren; schlechte Kontrolle verschlimmert Zahnfleischentzündungen.
- Ausgewogene Ernährung mit wenig zugesetztem Zucker anstreben; häufige Zuckerzufuhr fördert Plaquebakterien.
Hinweis Zum Endokarditis-Risiko
Eine kleine Personengruppe hat ein erhöhtes Risiko für infektiöse Endokarditis (eine Infektion der Herzinnenhaut oder -klappen). Für diese Patienten können Zahnärzte spezielle Vorsichtsmaßnahmen empfehlen. Wenn Sie eine künstliche Herzklappe, bestimmte angeborene Herzfehler oder eine Endokarditis in der Vergangenheit hatten, informieren Sie Ihren Zahnarzt und Kardiologen, damit beide einen abgestimmten Behandlungsplan entwickeln können.
Häufig Gestellte Fragen
Bedeuten blutendes Zahnfleisch, dass ich eine Herzkrankheit habe?
Nein. Blutendes Zahnfleisch weist meist auf Gingivitis oder Parodontitis hin. Es ist ein Zeichen dafür, einen Zahnarzttermin zu vereinbaren – und eine Erinnerung daran, gemeinsame Risikofaktoren wie Rauchen und Diabetes zu überprüfen.
Kann bessere Mundhygiene das Herzrisiko senken?
Gute Mundhygiene hilft, Zahnfleischentzündungen und Infektionen zu reduzieren. Sie ersetzt zwar nicht die Kontrolle von Blutdruck, Cholesterin oder Diabetes, ist aber ein sinnvoller Bestandteil eines umfassenden Vorsorgeplans.
Wenn ich eine Herzkrankheit habe, sollte ich öfter zum Zahnarzt gehen?
Viele Menschen mit Herzerkrankungen profitieren von konsequenter Vorsorge, besonders bei bestehenden Zahnfleischproblemen. Ihr Zahnarzt kann auf Basis Ihres Parodontalstatus und Ihrer Medikamente einen passenden Besuchsplan empfehlen.
Ernährungsempfehlungen während der Zahnungsphase
Ernährungsempfehlungen während der Zahnungsphase
Während des Zahnens essen viele Babys weniger, da schmerzendes Zahnfleisch das Kauen unangenehm macht. Bieten Sie weiche, nährstoffreiche Lebensmittel an, ergänzen Sie mit kühlen Optionen wie Joghurt oder gekühlten Pürees zur Linderung und halten Sie die Milchmahlzeiten konstant. Vermeiden Sie Erstickungsgefahren und zuckerhaltige Snacks. Wenn Ihr Baby Fieber (38°C oder höher) oder anhaltenden Durchfall hat, wenden Sie sich an einen Kinderarzt.
Warum Ernährung während des Zahnens wichtig ist

Das Zahnen kann vermehrten Speichelfluss, empfindliches Zahnfleisch und zusätzliche Unruhe verursachen. Der Appetit nimmt oft ab, was Eltern beunruhigen kann. Ziel ist es, das Baby zu beruhigen und dennoch den täglichen Bedarf an Energie, Eiweiß, Eisen und Kalzium zu decken.
Wann beginnt das Zahnen normalerweise?
Viele Babys beginnen zwischen dem 4. und 7. Monat zu zahnen, aber früher oder später ist ebenfalls normal. Die ersten Zähne sind meist die unteren Schneidezähne, gefolgt von den oberen Schneidezähnen. Neue Zähne können bis etwa zum Alter von 2½ bis 3 Jahren erscheinen.
Typische Anzeichen des Zahnens
Sie können eines oder mehrere der folgenden Anzeichen bemerken:
- Mehr Speichelfluss als üblich
- Rotes, empfindliches Zahnfleisch, wo ein Zahn durchbricht
- Kauen auf Händen oder Spielzeug
- Reizbarkeit oder gestörter Schlaf
- Vorübergehende Veränderungen im Essverhalten
Einige Symptome, die Eltern dem Zahnen zuschreiben – wie hohes Fieber oder starker Durchfall – deuten meist auf eine andere Ursache hin. Wenn Sie unsicher sind, wenden Sie sich sicherheitshalber an den Kinderarzt.
Beste Lebensmittel während des Zahnens

Wählen Sie Lebensmittel, die weich, leicht zu schlucken und nährstoffreich sind. Wenn Ihr Baby bereits Beikost bekommt, sind folgende Optionen meist gut verträglich:
- Gemüse- und Obstpürees (feine Konsistenz, leicht zu essen)
- Naturjoghurt (kühl und sanft zum Zahnfleisch)
- Zerdrückte Banane (weich, sättigend und leicht verdaulich)
- Weich gekochtes Gemüse wie Zucchini, Karotte oder Kartoffel (zerdrückt oder fein gehackt)
- Weichkäse oder Hüttenkäse (Kalzium und Eiweiß, wenn Milchprodukte vertragen werden)
Beruhigende, kühle Optionen für empfindliches Zahnfleisch
Kühle Temperaturen können Zahnfleischbeschwerden lindern. Verwenden Sie gekühlte – nicht tiefgefrorene – Lebensmittel und beaufsichtigen Sie Ihr Baby beim Essen stets.
- Kalter Joghurt oder gekühltes Püree mit dem Löffel serviert
- Gekühltes Fruchtpüree (Birne oder Banane sind oft gut verträglich)
- Ein sauberer, gekühlter Beißring oder kalter Waschlappen zum Kauen (nicht um den Hals gebunden)
- Muttermilch oder Flaschenmilch wie gewohnt; leicht gekühlte Milch kann für manche Babys beruhigend sein
Lebensmittel, die während des Zahnens vermieden werden sollten
Vermeiden Sie während des Zahnens Lebensmittel, die ein Erstickungsrisiko darstellen, das empfindliche Zahnfleisch reizen oder unnötig Zucker enthalten.
- Harte Lebensmittelstücke (rohe Apfelscheiben, rohe Karottensticks, Popcorn, Nüsse)
- Klebrige Lebensmittel, die an den Zähnen haften (Gummibärchen)
- Zuckerhaltige Snacks und gesüßte Getränke, die das Kariesrisiko erhöhen
- Honig vor dem 12. Monat (Gefahr von Säuglingsbotulismus)
- Sehr säurehaltige Lebensmittel, wenn sie offensichtlich Reizungen im Mund verursachen (z. B. Zitrusfrüchte)
Flüssigkeitszufuhr während des Zahnens
Während des Zahnens kann es zu starkem Speichelfluss kommen, daher ist Flüssigkeitszufuhr wichtig. Muttermilch oder Säuglingsnahrung sollte weiterhin die Hauptquelle für Flüssigkeit sein. Nach 6 Monaten können kleine Schlucke Wasser zu den Mahlzeiten angeboten werden – nach Rücksprache mit dem Kinderarzt.
Vermeiden Sie zuckerhaltige Säfte und gesüßte Kompotte. Wenn Sie Obst anbieten, sind ganze Früchte oder ungesüßtes Püree meist die bessere Wahl.
Praktische Ernährungstipps für Eltern

- Bieten Sie kleinere, häufigere Mahlzeiten an, wenn der Appetit gering ist.
- Achten Sie auf die Konsistenz: Glatte, zerdrückte oder fein gehackte Speisen werden oft besser vertragen.
- Servieren Sie Speisen lauwarm oder kühl, wenn warme Mahlzeiten das Zahnfleisch reizen.
- Bleiben Sie während der Mahlzeiten bei Ihrem Baby, um Erstickungsgefahr zu reduzieren.
- Achten Sie auf sanfte Mundhygiene: Wischen Sie Zahnfleisch und durchbrechende Zähne mit einem weichen, sauberen Tuch ab.
Wann sollte man einen Kinderarzt kontaktieren?
Suchen Sie ärztlichen Rat, wenn Ihr Baby eine Temperatur von 38°C oder höher hat, Anzeichen von Dehydration zeigt, anhaltenden Durchfall oder Erbrechen hat, die meisten Mahlzeiten verweigert oder ungewöhnlich schläfrig oder schwer zu beruhigen ist. Diese Symptome sollten nicht einfach als „nur Zahnen“ abgetan werden.
Häufig gestellte Fragen zur Ernährung während der Zahnungsphase (FAQ)
Ist es normal, dass Babys während des Zahnens weniger essen?
Ja. Empfindliches Zahnfleisch kann das Kauen unangenehm machen. Bieten Sie weiche Nahrung an, halten Sie die Milchmahlzeiten konstant und versuchen Sie kleinere Mahlzeiten in kürzeren Abständen. Der Appetit kehrt in der Regel zurück, sobald das Unwohlsein nachlässt.
Welche Früchte eignen sich am besten für zahnende Babys?
Sanfte, weiche Früchte wie Banane und Birne sind oft gut geeignet. Geben Sie sie zerdrückt oder als glattes Püree. Wenn Sie Apfel anbieten möchten, kochen und zerdrücken Sie ihn anstelle von rohen Stücken.
Wie viele Mahlzeiten sollte ein zahnendes Baby bekommen?
Es gibt keine feste Anzahl, die für jedes Baby gilt. Wenn die Nahrungsaufnahme abnimmt, setzen Sie auf kleinere, häufigere Mahlzeiten und konzentrieren Sie sich auf nährstoffreiche Optionen, anstatt große Portionen zu erzwingen.
Warum ist Flüssigkeitszufuhr beim Zahnen so wichtig?
Babys sabbern oft stark und trinken manchmal weniger, wenn sie sich unwohl fühlen. Muttermilch oder Säuglingsnahrung bleibt am wichtigsten; nach 6 Monaten können Sie zu den Mahlzeiten kleine Schlucke Wasser anbieten.
Gehört Fieber zum Zahnen?
Zahnen kann mit einer leichten Temperaturveränderung einhergehen, aber echtes Fieber – 38°C oder höher – sollte als Anzeichen einer Krankheit gewertet werden, bis ein Arzt etwas anderes sagt.
Ist das Aufhellen der Zähne mit Backpulver sicher?
Ist das Aufhellen der Zähne mit Natron sicher?
Bei gelegentlicher und sanfter Anwendung kann Natron helfen, oberflächliche Verfärbungen durch Kaffee, Tee oder Rauchen zu entfernen. Es bleicht die Zähne nicht und verändert nicht deren natürliche Farbe, und es ersetzt keine fluoridhaltige Zahnpasta. Vermeiden Sie die Mischung mit sauren Zutaten wie Zitrone oder Essig und brechen Sie die Anwendung ab, wenn Sie Empfindlichkeit oder Zahnfleischreizungen bemerken.
Natron (Natriumbicarbonat) ist ein beliebtes Hausmittel für ein strahlenderes Lächeln, da es äußere Verfärbungen abpolieren kann. Allerdings bedeutet „natürlich“ nicht immer „risikofrei“. Die sicherste Anwendung hängt davon ab, wie und wie oft Sie es verwenden sowie vom Zustand Ihres Zahnschmelzes und Zahnfleisches.
Was Natron auf den Zähnen bewirkt

Natron ist leicht abrasiv und alkalisch. Beim Zähneputzen kann es helfen, Plaque zu lösen und oberflächliche Verfärbungen auf dem Zahnschmelz zu entfernen. Aufgrund seines alkalischen Charakters kann es zudem Säuren im Mund neutralisieren, die zur Demineralisierung des Zahnschmelzes beitragen.
Hellt Natron die Zähne tatsächlich auf?
Es kann die Zähne durch Entfernen oberflächlicher Verfärbungen weißer erscheinen lassen, jedoch nicht durch Bleichen. Verfärbungen durch Kaffee, Tee, Rotwein und Tabak sprechen am ehesten darauf an. Wenn Ihre Zähne durch Genetik, Alter, Medikamente oder Verletzungen dunkler erscheinen, wird Natron die tatsächliche Farbe nicht verändern.
Ist es sicher für Zahnschmelz und Zahnfleisch?
Studien zeigen, dass Natron im Vergleich zu vielen anderen Zahnpasta-Abriebstoffen eine intrinsisch geringe Abrasivität besitzt, und Zahnpasten mit Natron gelten als wenig abrasiv. Die größeren Sicherheitsrisiken entstehen in der Regel durch zu starkes oder zu langes Putzen, zu häufige Anwendung oder die Kombination mit sauren DIY-Mischungen, die den Zahnschmelz zuerst erweichen können.
Reines Natron enthält zudem kein Fluorid, einen wichtigen Bestandteil zur Kariesprävention. Wer langfristig auf fluoridhaltige Zahnpasta verzichtet, verpasst den täglichen Fluoridschutz zur Stärkung des Zahnschmelzes.
Mögliche Nachteile, auf die man achten sollte
- Zahnsensibilität, insbesondere bei bereits dünnem Zahnschmelz oder freiliegenden Zahnhälsen.
- Zahnfleischreizungen, wenn die Paste grobkörnig ist oder am Zahnfleischrand geschrubbt wird.
- Unregelmäßige Ergebnisse, wenn man sich auf bestimmte Zähne konzentriert oder zu fest putzt.
- Erhöhtes Kariesrisiko, wenn Natron fluoridhaltige Zahnpasta ersetzt.
Wie man Natron sicher verwendet

Für die meisten Erwachsenen ist die gelegentliche Anwendung der sicherste Weg, Natron als Ergänzung zur Fleckenentfernung und nicht als tägliche Zahnpasta zu nutzen. Eine häufig empfohlene Faustregel von Zahnärzten lautet: einmal pro Woche oder seltener – besonders bei empfindlichen Zähnen.
Eine sanfte Methode für zu Hause
- Befeuchten Sie Ihre Zahnbürste und streuen Sie eine kleine Prise Natron auf die Borsten oder mischen Sie eine kleine Menge mit Wasser zu einer dünnen Paste.
- Bürsten Sie leicht etwa eine Minute lang, konzentrieren Sie sich auf verfärbte Bereiche und vermeiden Sie starken Druck am Zahnfleischrand.
- Spülen Sie gründlich aus und putzen Sie anschließend mit einer fluoridhaltigen Zahnpasta (oder beim nächsten Zähneputzen).
- Beenden Sie die Anwendung bei starker Sensibilität oder Zahnfleischbeschwerden.
Vermeiden Sie Rezepte, die Natron mit Zitronensaft, Essig oder anderen sauren Zutaten kombinieren. Säuren können den Zahnschmelz erweichen, und direktes Bürsten danach kann den Abrieb verstärken.
Wer sollte auf Natron zur Zahnaufhellung verzichten?

Verzichten Sie auf Natron oder holen Sie zahnärztlichen Rat ein, wenn Sie unter mittlerer bis starker Zahnsensibilität, Zahnfleischrückgang, Zahnschmelzerosion, unbehandelten Kariesstellen oder freiliegenden Zahnhälsen leiden. Für Kinder ist es ebenfalls nicht geeignet, da sich der Zahnschmelz noch entwickelt und sie besonders von Fluorid profitieren.
Sichere Alternativen für sichtbare Aufhellung
Wenn Sie vorhersehbare Ergebnisse wünschen, bieten speziell für Zähne entwickelte Produkte meist bessere Resultate mit klaren Sicherheitshinweisen. Diese Optionen können Sie in Betracht ziehen, beginnend mit den schonendsten.
Zahnpasta mit Natron und Fluorid
Eine fluoridhaltige Zahnpasta mit Natron kann täglich zur Plaqueentfernung und Oberflächenreinigung beitragen und gleichzeitig die Kariesprophylaxe unterstützen. Dies ist in der Regel die bessere Langzeitlösung als reines Natron.
Aufhellungsstreifen oder -gele mit Peroxid
Freiverkäufliche Aufhellungsprodukte mit Peroxid zersetzen Flecken chemisch, sodass sie tiefergehende Verfärbungen aufhellen können. Halten Sie sich genau an die Anweisungen und machen Sie Pausen bei auftretender Sensibilität.
Professionelle Zahnaufhellung durch den Zahnarzt
Wenn Sie Kronen, Veneers, Kompositfüllungen oder ungleichmäßige Zahnfarben haben, ist eine zahnärztlich überwachte Aufhellung meist der sicherste Weg. Der Zahnarzt kann außerdem Karies oder Risse erkennen und einen passenden Behandlungsplan vorschlagen.
Vorsicht bei Aktivkohle
Aktivkohleprodukte sind online beliebt, doch die Wirksamkeit zur Aufhellung ist wissenschaftlich kaum belegt und die Abrasivität variiert stark je nach Produkt. Einige Aktivkohlepulver und Zahnpasten enthalten kein Fluorid, was die Kariesprävention beeinträchtigen kann.
Häufig gestellte Fragen
Ist die Aufhellung mit Natron dauerhaft?
Nein. Es entfernt hauptsächlich oberflächliche Verfärbungen, daher verblasst der Effekt bei weiterhin verfärbenden Gewohnheiten wie Kaffee, Tee oder Rauchen.
Kann ich Natron täglich verwenden?
Die tägliche Anwendung ist für die meisten Menschen nicht ideal, besonders bei festem Putzdruck oder vorhandener Sensibilität. Eine fluoridhaltige Zahnpasta ist als tägliche Basis besser geeignet.
Hilft Natron bei gelben Zähnen?
Es kann helfen, wenn die Gelbfärbung von äußeren Flecken herrührt. Wenn das Gelb jedoch durch durchscheinendes Dentin unter dünnem Zahnschmelz verursacht wird, bringt Natron keine Veränderung.
Was soll ich tun, wenn meine Zähne danach empfindlich sind?
Beenden Sie die Anwendung mit Natron und greifen Sie zu einer Zahnpasta für empfindliche Zähne mit Fluorid. Hält die Sensibilität länger als ein paar Tage an, vereinbaren Sie einen Zahnarzttermin.