Orale Läsionen bei Autoimmunerkrankungen
Orale Läsionen bei Autoimmunerkrankungen
Autoimmunerkrankungen können Mundgeschwüre, Schmerzen und anhaltende Trockenheit verursachen, wenn durch die Immunaktivität das orale Gewebe entzündet oder Speicheldrüsen geschädigt werden. Die häufigsten Ursachen sind Morbus Behçet, Lupus, Sjögren-Syndrom und Pemphigus vulgaris. Die Behandlung kombiniert in der Regel die Therapie der Grunderkrankung mit lokaler Schmerzbehandlung und sorgfältiger Mundpflege.
Autoimmunerkrankungen sind chronische Erkrankungen, bei denen das Immunsystem fälschlicherweise körpereigenes Gewebe angreift. Wenn der Mund betroffen ist, können die Symptome besonders störend sein – Schmerzen erschweren oft das Essen, Sprechen und Zähneputzen.
Orale Läsionen werden nicht immer durch Autoimmunerkrankungen verursacht, aber wiederkehrende oder unerklärliche Probleme im Mund können ein frühes Anzeichen sein. Zahnärzte oder Ärzte nutzen diese Hinweise zusammen mit anderen Symptomen zur Diagnosestellung und für Tests.
Inhaltsverzeichnis
Was ist eine Autoimmunerkrankung?
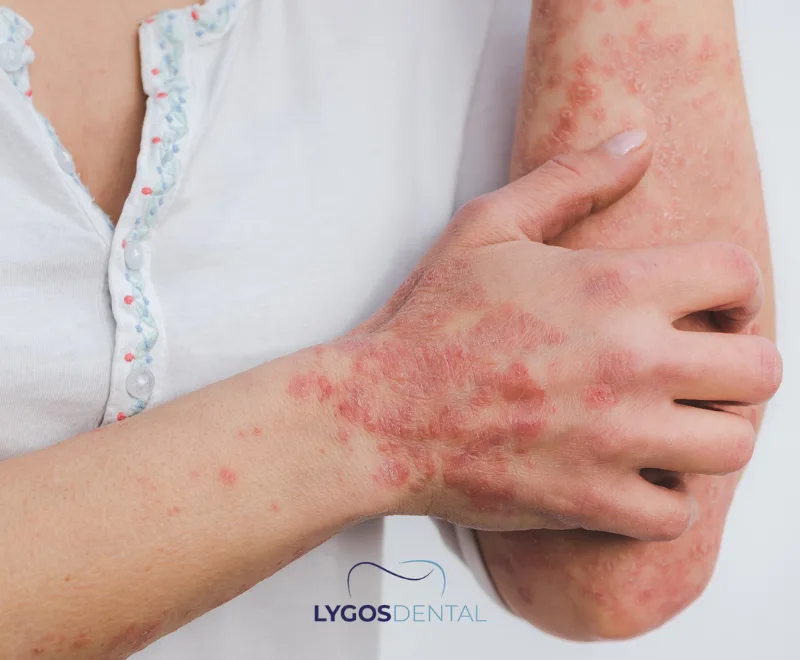
In einem gesunden Immunsystem erkennen Immunzellen schädliche Bedrohungen wie Bakterien und Viren und beseitigen sie. Bei einer Autoimmunerkrankung erkennt das Abwehrsystem körpereigene Zellen fälschlicherweise als „fremd“ und verursacht eine Entzündung, die Organe und Gewebe schädigen kann.
Viele Autoimmunerkrankungen können die Mundgesundheit direkt (durch Entzündung der Mundschleimhaut) oder indirekt (durch Mundtrockenheit, Nebenwirkungen von Medikamenten oder systemische Schübe) beeinträchtigen.
Häufige orale Symptome
Orale Symptome können die Mundschleimhaut, Lippen, Zunge, das Zahnfleisch und die Speicheldrüsen betreffen. Häufig berichten Betroffene über eines oder mehrere der folgenden Symptome:
- Schmerzhafte, wiederkehrende Mundgeschwüre (Aphthen)
- Trockener Mund (Xerostomie) und dicker oder schaumiger Speichel
- Zahnfleischentzündung, -bluten oder -schwellung
- Brennen oder Schmerzen der Zunge
- Geschmacksveränderungen
- Aufgesprungene, trockene Lippen oder Mundwinkel
Da diese Symptome auch bei Stress, Vitaminmangel, Infektionen und Verletzungen auftreten können, sind Muster wichtig. Geschwüre, die häufig wiederkehren, länger als erwartet anhalten oder mit anderen systemischen Symptomen einhergehen, sollten ärztlich abgeklärt werden.
Autoimmunerkrankungen, die häufig mit oralen Läsionen verbunden sind
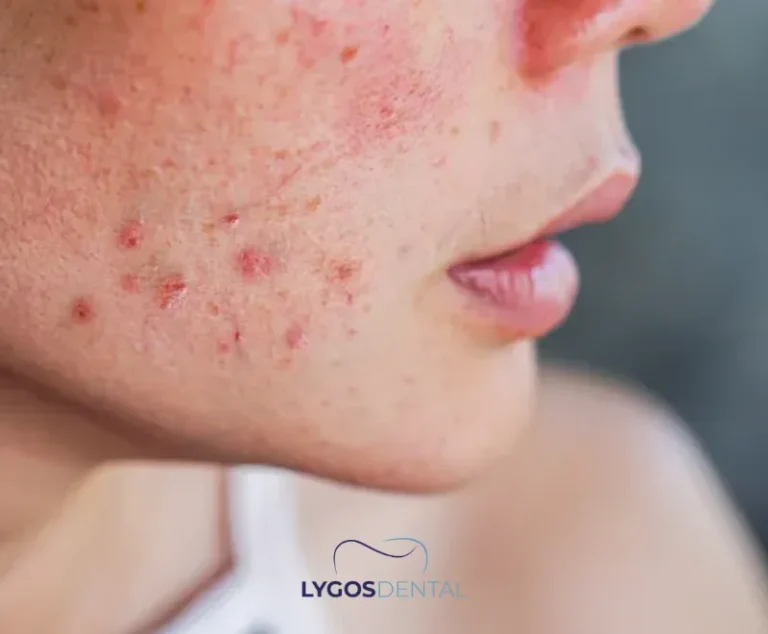
Morbus Behçet
Morbus Behçet ist eine multisystemische Entzündungserkrankung, bei der wiederkehrende orale Geschwüre ein typisches Merkmal sind. Die Geschwüre sind meist schmerzhaft, treten häufig mehrfach auf und kehren zyklisch zurück.
Läsionen können überall im Mund auftreten – an Lippen, Wangen, Zunge oder Gaumen. Wenn orale Geschwüre tief und anhaltend sind – besonders in Kombination mit Genitalgeschwüren, Augensymptomen oder Hautläsionen – sollte Morbus Behçet in Betracht gezogen werden.
Systemischer Lupus erythematodes (Lupus)
Lupus ist eine systemische Autoimmunerkrankung, die Haut, Gelenke, Nieren, Blut und das Nervensystem betreffen kann. Orale Geschwüre sind häufig und treten meist in Phasen erhöhter Krankheitsaktivität auf.
Typische Lupus-Geschwüre im Mund erscheinen oft am Gaumen und können rot oder weiß sein. Sie sind manchmal schmerzlos und bleiben daher unbemerkt, wenn der Mund nicht gezielt untersucht wird.
Sjögren-Syndrom
Das Sjögren-Syndrom betrifft Speichel- und Tränendrüsen und führt zu Mundtrockenheit und trockenen Augen. Reduzierter Speichel beeinträchtigt den natürlichen Schutz des Mundes vor Säuren und Mikroben.
Mundtrockenheit erhöht das Risiko für Karies, Zahnfleischerkrankungen, orale Pilzinfektionen und Reizungen durch Sprechen, Kauen oder Zahnprothesen. Manche Betroffene bemerken auch Zungenfissuren, Brennen und Schluckbeschwerden bei trockenen Lebensmitteln.
Pemphigus vulgaris
Pemphigus vulgaris ist eine Autoimmunerkrankung mit Blasenbildung. Bei vielen Betroffenen zeigen sich die ersten Anzeichen im Mund als empfindliche Blasen, die schnell platzen.
Dies führt zu weit verbreiteten, schmerzhaften Erosionen, die das Essen und die Mundhygiene erschweren können. Eine rasche Diagnose und Behandlung durch Fachärzte ist wichtig, da sich die Symptome über den Mund hinaus ausbreiten können.
Wie Lupus, Behçet und Sjögren den Mund beeinflussen

Diese Erkrankungen können sich zunächst ähnlich präsentieren, aber ihre Muster helfen bei der Unterscheidung in der Klinik.
Bei Lupus betreffen Geschwüre oft den Gaumen und sind möglicherweise schmerzlos. Bei Morbus Behçet sind sie in der Regel tiefer, schmerzhafter und treten wiederholt auf.
Beim Sjögren-Syndrom ist vor allem die Trockenheit für viele Beschwerden verantwortlich – Reizungen, Fissuren, erhöhtes Kariesrisiko und wiederkehrende Infektionen – anstelle eines einheitlichen „Geschwüreetyps“.
Behandlungsoptionen
Die Behandlung richtet sich nach der zugrunde liegenden Diagnose, dem Schweregrad der Symptome und der Häufigkeit der Läsionen. Hauptziele sind Schmerzlinderung, schnellere Heilung und die Vermeidung von Komplikationen wie Infektionen oder Karies.
Systemische Behandlung (vom Spezialisten verordnet)
Wenn orale Läsionen Ausdruck einer aktiven Autoimmunerkrankung sind, kann eine systemische Therapie zur Entzündungskontrolle erforderlich sein. Je nach Erkrankung kommen Kortikosteroide, immunsuppressive Medikamente oder gezielte Biologika zum Einsatz.
Lokale Behandlung und unterstützende Maßnahmen
Die lokale Therapie zielt auf Linderung und Schutz des oralen Gewebes ab. Dazu gehören kortikosteroidhaltige Gele, antiseptische Mundspülungen und kurzzeitig betäubende Produkte.
Bei Trockenheit durch Sjögren können Speichelersatzmittel, feuchtigkeitsspendende Sprays und Speichelanreger helfen, Reizungen zu verringern und das Kariesrisiko zu senken.
Selbstpflege und Vorbeugung
Einfache Änderungen helfen oft, Schübe zu reduzieren und Läsionen weniger schmerzhaft zu machen. Viele Betroffene profitieren davon, bei aktiven Läsionen auf scharfe oder saure Speisen zu verzichten und eine sanfte, regelmäßige Mundpflege beizubehalten.
Wer raucht, kann durch Rauchstopp die Heilung fördern und Reizungen reduzieren. Auch Stressbewältigung hilft, da Stress ein häufiger Auslöser für wiederkehrende Mundgeschwüre ist.
Sind orale Läsionen dauerhaft?
Bei vielen Autoimmunerkrankungen treten orale Läsionen schubweise auf und bleiben nicht dauerhaft. Morbus Behçet ist bekannt für wiederkehrende Mundgeschwüre, während Lupus-Geschwüre oft mit Krankheitsaktivität einhergehen.
Beim Sjögren-Syndrom kann die Trockenheit dauerhaft sein, sodass Folgeprobleme wie Karies, Zahnfleischerkrankungen und chronische Reizungen ohne kontinuierliche Vorsorge fortbestehen können.
Wann sollte man medizinische oder zahnärztliche Hilfe suchen?
Suchen Sie ärztliche Hilfe, wenn Mundgeschwüre häufig wiederkehren, länger als zwei Wochen bestehen oder von Fieber, Gewichtsverlust, Hautausschlag, Gelenkschmerzen, Augensymptomen oder Genitalgeschwüren begleitet werden.
Eine dringende Versorgung ist angezeigt, wenn Sie nicht genug Flüssigkeit zu sich nehmen können, starke Schmerzen haben oder Anzeichen einer Infektion wie ausbreitende Rötung, Eiter oder hohes Fieber auftreten.
Häufig gestellte Fragen
Welche Autoimmunerkrankung verursacht Mundläsionen?
Morbus Behçet, Lupus, Pemphigus und oraler Lichen planus verursachen Mundläsionen.
Welche Autoimmunerkrankung verursacht extreme Müdigkeit?
Lupus, rheumatoide Arthritis, Sjögren-Syndrom und Autoimmunthyreoiditis verursachen oft extreme Müdigkeit.
Was ist die beste Ernährung, um eine Autoimmunerkrankung rückgängig zu machen?
Keine Ernährung macht Autoimmunität rückgängig; mediterrane Kost kann Entzündung und Symptome senken.
Wie kann ich Autoimmun-Mundgeschwüre loswerden?
Arzt aufsuchen; Grunderkrankung behandeln, topische Steroide nutzen, Auslöser meiden.
Welche Autoimmunerkrankung ist am schwierigsten zu diagnostizieren?
Keine ist generell am schwierigsten; Lupus und Vaskulitiden sind oft variabel.
Beschädigt Zahnsteinreinigung den Zahnschmelz?
Schadet die Zahnsteinentfernung dem Zahnschmelz?
Die professionelle Zahnsteinentfernung (auch als Scaling bezeichnet) schadet dem Zahnschmelz nicht, wenn sie von einem geschulten Zahnarzt durchgeführt wird. Die Instrumente sind dafür konzipiert, verhärtete Ablagerungen von der Zahnoberfläche und entlang des Zahnfleischrands zu entfernen. Vorübergehende Empfindlichkeit kann nach der Reinigung auftreten, wird jedoch meist durch freiliegendes Dentin oder gereiztes Zahnfleisch verursacht – nicht durch den Verlust von Zahnschmelz.
Inhaltsverzeichnis
Was Zahnstein ist
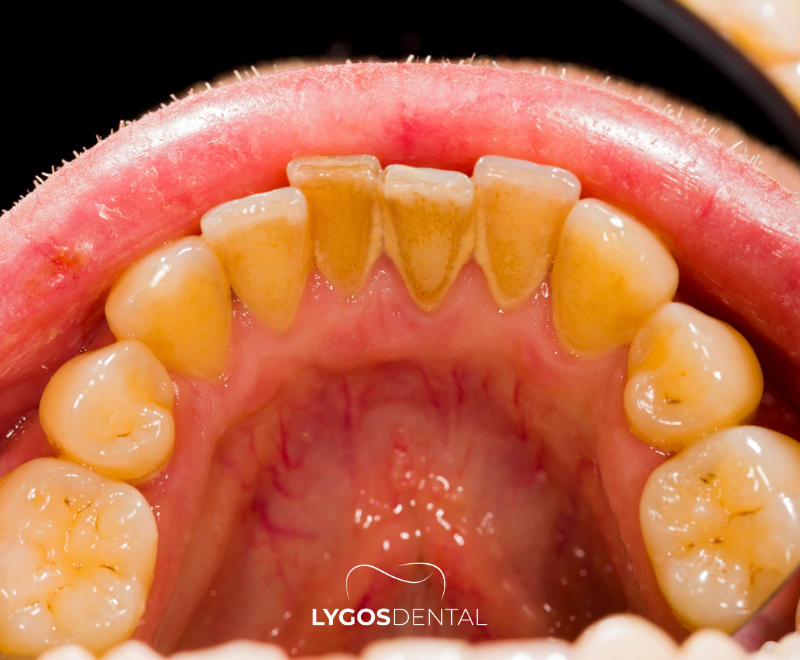
Zahnstein (Konkremente) ist Plaque, der durch Mineralien im Speichel verhärtet wurde. Im Gegensatz zu weichem Plaque kann Zahnstein nach der Bildung nicht mehr vollständig durch Zähneputzen entfernt werden.
Er lagert sich häufig am Zahnfleischrand, zwischen den Zähnen und hinter den unteren Schneidezähnen ab – also an Stellen, die schwieriger gründlich zu reinigen sind.
Warum Zahnärzte Zahnstein entfernen
Zahnstein hält Bakterien an Zähnen und Zahnfleisch fest. Mit der Zeit erhöht das das Risiko für Zahnfleischentzündungen und kann zur Parodontitis beitragen.
Die Entfernung von Zahnstein hilft, Folgendes zu reduzieren:
- Zahnfleischentzündungen (Gingivitis)
- Blutendes Zahnfleisch und Zahnfleischrückgang
- Anhaltender Mundgeruch
- Fortschreiten zur Parodontitis und Zahnverlust
- Sichtbare Verfärbungen und raue Zahnoberflächen
Schadet Zahnsteinentfernung dem Zahnschmelz?
Nein – die routinemäßige Zahnsteinentfernung „reibt“ den Zahnschmelz nicht ab, wenn sie korrekt durchgeführt wird. Zahnärzte verwenden Handinstrumente und/oder Ultraschallgeräte, um Zahnstein von der Zahnoberfläche zu lösen.
Diese Werkzeuge werden mit kontrolliertem Druck und bestimmten Winkeln eingesetzt, um Ablagerungen zu entfernen und nicht Zahnhartsubstanz abzutragen. Nach der Reinigung fühlen sich die Zähne glatter an, weil die harten Ablagerungen entfernt wurden – nicht, weil Zahnschmelz verloren ging.
Wenn bei Ihnen bereits Zahnschmelzabbau, freiliegende Zahnhälse oder Zahnfleischrückgang vorliegen, kann während oder nach dem Termin mehr Empfindlichkeit auftreten. Diese ist auf freiliegendes Dentin oder Wurzeloberflächen zurückzuführen (Wurzeln besitzen keinen Zahnschmelz), nicht auf neue Schäden durch die Reinigung.
Ist Zahnsensibilität nach Zahnsteinentfernung normal?

Leichte Empfindlichkeit ist nach dem Scaling für kurze Zeit üblich. Sie äußert sich meist als schnelles „Ziehen“ bei kalter Luft, kalten Getränken oder beim Zähneputzen.
Warum Empfindlichkeit auftreten kann
Häufige Ursachen sind:
- Zuvor vom Zahnstein bedeckte empfindliche Stellen am Zahnfleischrand
- Vorübergehende Reizung des Zahnfleischs durch Instrumente bei entzündetem Gewebe
- Vorliegender Zahnfleischrückgang mit freiliegendem Dentin oder Wurzeln
Wie lange sie anhält und wann Sie den Zahnarzt kontaktieren sollten
Die meisten Menschen fühlen sich nach wenigen Tagen besser. Wenn die Beschwerden stark sind, länger als eine Woche anhalten oder mit Schwellungen, anhaltendem Bluten oder Schmerzen beim Kauen einhergehen, sollten Sie Ihren Zahnarzt kontaktieren, um Karies, Risse oder Zahnfleischinfektionen auszuschließen.
Wie oft sollte man Zahnstein entfernen lassen?

Es gibt keinen perfekten Zeitplan für alle. Viele Patienten kommen mit einer Kontrolle und Reinigung etwa alle sechs Monate gut zurecht, aber das ideale Intervall hängt von den individuellen Risikofaktoren und der Mundgesundheit ab.
Ihr Zahnarzt kann häufigere Reinigungen empfehlen, wenn Sie:
- Rauchen oder Tabakprodukte verwenden
- Eine Vorgeschichte mit Zahnfleischerkrankungen haben
- Diabetes oder andere Erkrankungen haben, die das Zahnfleisch betreffen
- Zahnspangen tragen oder viele Restaurationen haben, die Plaque zurückhalten
- Schnell Zahnstein bilden aufgrund von Speichelzusammensetzung oder Genetik
Pflegehinweise nach der Zahnsteinentfernung
Um die Ergebnisse länger zu erhalten und Empfindlichkeit zu verringern:
- Zweimal täglich mit einer weichen Zahnbürste und fluoridhaltiger Zahnpasta putzen.
- Täglich mit Zahnseide oder Interdentalbürsten die Zahnzwischenräume reinigen.
- Vermeiden Sie für 24–48 Stunden sehr kalte, sehr heiße oder saure Lebensmittel, wenn Empfindlichkeit auftritt.
- Verwenden Sie auf Empfehlung Ihres Zahnarztes eine desensibilisierende Zahnpasta für ein bis zwei Wochen.
- Besuchen Sie regelmäßig den Zahnarzt, damit sich kein neuer Zahnstein bildet.
Häufig gestellte Fragen
Schädigt Zahnsteinentfernung den Zahnschmelz?
Nein; professionelle Zahnsteinentfernung schädigt den Schmelz bei korrekter Technik nicht.
Kann ich meinen Zahnschmelz wiederherstellen?
Nein; Schmelz wächst nicht nach, aber Fluorid kann frühe Schäden remineralisieren.
Warum empfehlen Zahnärzte eine Tiefenreinigung?
Weil sie Beläge unter dem Zahnfleisch entfernt und Zahnfleischtaschen sowie Entzündung reduziert.
Wie entfernt man Zahnstein ohne Zahnschmelz zu schädigen?
Durch professionelle Zahnsteinentfernung mit passenden Instrumenten, vermeiden Sie Selbstkratzen.
Was passiert, wenn Zahnstein nicht entfernt wird?
Zahnstein fördert Zahnfleischerkrankungen, Mundgeruch, Rückgang und Knochenverlust, erhöht Zahnverlust-Risiko.
Zahnprobleme nach der Menopause
Zahnprobleme nach den Wechseljahren
Nach den Wechseljahren kann ein niedriger Östrogenspiegel den Speichelfluss verringern, das Zahnfleisch empfindlicher machen und zum Knochenschwund im Kiefer beitragen. Viele Frauen bemerken Mundtrockenheit, Zahnfleischbluten, Brennen oder mehr Karies. Mit konsequenter häuslicher Pflege, gezielten Produkten gegen Trockenheit und regelmäßigen Zahnarztbesuchen lassen sich diese Veränderungen oft gut bewältigen und vorbeugen.
Inhaltsverzeichnis
Warum die Wechseljahre die Mundgesundheit beeinflussen
Östrogen hilft, gesundes Mundgewebe zu erhalten und unterstützt den normalen Knochenstoffwechsel. Wenn der Östrogenspiegel in den Wechseljahren sinkt, kann sich der Mund trockener anfühlen und das Weichgewebe dünner oder empfindlicher werden. Gleichzeitig können altersbedingte Veränderungen und verringerte Knochendichte den Kiefer betreffen, der die Zähne trägt.
Häufige Zahn- und Mundprobleme

Zahnfleischerkrankungen (Gingivitis und Parodontitis)
Hormonelle Veränderungen können das Zahnfleisch anfälliger für Entzündungen und Empfindlichkeit machen. Es kann zu Schwellungen, Blutungen beim Zähneputzen, Mundgeruch oder Zahnfleischrückgang kommen. Unbehandelte Parodontitis kann den Knochen um die Zähne schädigen und das Risiko für Zahnverlust erhöhen.
Mundtrockenheit (Xerostomie)
Ein Rückgang des Speichelflusses ist häufig und kann das Mundgefühl im Alltag verändern. Speichel schützt die Zähne, indem er Speisereste entfernt und Säuren neutralisiert. Bei Speichelmangel steigt das Risiko für Karies, Plaque und Infektionen im Mundraum.
Brennendes-Mund-Syndrom
Einige Frauen entwickeln ein anhaltendes Brennen, Kribbeln oder ein verbranntes Gefühl auf der Zunge, den Lippen oder dem Gaumen. Die Symptome können schwanken und mit verändertem Geschmack oder Trockenheit einhergehen. Da die Auslöser unterschiedlich sind, sollte man die Beschwerden mit einem Zahnarzt oder Arzt besprechen, um andere Ursachen auszuschließen.
Karies
Mundtrockenheit und Veränderungen der Mundflora können das Kariesrisiko erhöhen. Bestehende Füllungen können mit der Zeit undicht werden, wodurch Karies an den Rändern unbemerkt bleibt. Regelmäßige Kontrollen und Fluoridbehandlungen sind in dieser Phase besonders hilfreich.
Lockere Zähne und Zahnverlust
Knochendichteveränderungen nach den Wechseljahren betreffen nicht nur Wirbelsäule und Hüfte, sondern auch den Kiefer. Ist eine Parodontalerkrankung vorhanden, kann sich der Knochenabbau beschleunigen und den Halt der Zähne schwächen. Frühzeitige Zahnfleischbehandlungen und Knochengesundheitskontrollen helfen, langfristige Risiken zu minimieren.
Mundtrockenheit und Wechseljahre
Mundtrockenheit kann das Sprechen, Schlucken, den Schlaf und das Essen beeinträchtigen. Sie kann auch zu Mundgeschwüren, rissigen Lippen, Mundgeruch oder vermehrter Karies führen. Wenn die Trockenheit anhält, sollte sie als medizinisches und zahnärztliches Problem ernst genommen werden, nicht nur als kleine Unannehmlichkeit.
Praktische Maßnahmen, die oft helfen:
- Regelmäßig Wasser trinken und nachts Wasser in Reichweite halten.
- Zuckerfreies Kaugummi kauen oder Xylit-Lutschtabletten verwenden (wenn für Sie geeignet), um Speichel anzuregen.
- Alkohol und Koffein einschränken, wenn sie die Trockenheit verschlimmern.
- Speichelersatzmittel, feuchtigkeitsspendende Gele oder Mundspülungen für trockenen Mund verwenden.
- Fragen Sie Ihren Zahnarzt nach hochdosierter Fluorid-Zahnpasta oder Fluoridbehandlungen in der Praxis.
Wenn Sie Medikamente einnehmen, die den Speichelfluss verringern, kann Ihr Zahnarzt einen individuell abgestimmten Plan empfehlen. Suchen Sie frühzeitig Hilfe, wenn Sie häufig Karies, Mundsoor oder schmerzhafte Risse in den Mundwinkeln entwickeln.
Osteoporose, Kieferveränderungen und Zahnstabilität

Postmenopausale Osteoporose kann die allgemeine Knochendichte verringern – auch im Kiefer. Eine geringere Knochendichte im Unterkiefer kann zu lockeren Zähnen beitragen und die Planung von Implantaten oder Prothesen beeinflussen. Eine enge Zusammenarbeit zwischen Zahnarzt und Arzt ist hilfreich, wenn sich die Knochendichte verändert oder eine Behandlung läuft.
Unterstützende Gewohnheiten für Knochen- und Mundgesundheit:
- Befolgen Sie die Empfehlungen Ihres Arztes zu Kalzium- und Vitamin-D-Zufuhr.
- Machen Sie regelmäßig belastende oder muskelstärkende Übungen, wenn medizinisch erlaubt.
- Halten Sie Parodontalerkrankungen durch professionelle Zahnreinigungen unter Kontrolle.
- Fragen Sie, ob ein Knochendichtetest für Sie sinnvoll ist, besonders bei Risikofaktoren.
Zahnfleischpflege während und nach den Wechseljahren
Das Zahnfleisch kann empfindlicher werden, und das Zähneputzen, das früher angenehm war, kann plötzlich zu Blutungen führen. Blutungen sind ein Zeichen für Entzündungen und sollten nicht ignoriert werden. Eine konsequente Pflegeroutine bessert die Symptome meist innerhalb weniger Wochen, aber anhaltende Blutungen sollten untersucht werden.
Zahnfleischfreundliche tägliche Routine:
- Zweimal täglich mit einer weichen Zahnbürste und sanfter Technik putzen.
- Täglich Zahnzwischenräume mit Zahnseide oder Interdentalbürsten reinigen.
- Verwenden Sie bei Mundtrockenheit eine alkoholfreie Mundspülung.
- Ersetzen Sie Ihre Zahnbürste alle 3 Monate oder früher, wenn sich die Borsten abnutzen.
Professionelle Zahnreinigungen und parodontale Untersuchungen bleiben alle sechs Monate wichtig – oder häufiger, wenn empfohlen. Wenn Sie rauchen oder Diabetes haben, fragen Sie Ihr zahnärztliches Team nach zusätzlichen Präventionsmaßnahmen.
Wie Medikamente in den Wechseljahren die Zähne beeinflussen können

Hormontherapie
Die Hormontherapie kann einige Symptome der Wechseljahre lindern, wobei die Auswirkungen auf die Mundgesundheit individuell unterschiedlich sind. Wenn Sie nach Beginn oder Änderung der Therapie neue Mundtrockenheit oder Zahnfleischreizungen bemerken, notieren Sie den Zeitpunkt und sprechen Sie mit Ihrem Arzt. Beenden Sie verschriebene Medikamente niemals ohne Rücksprache.
Antidepressiva und angstlösende Medikamente
Mehrere gängige Medikamente können den Speichelfluss reduzieren und Mundtrockenheit verschlimmern. Wenn Sie auf diese Medikamente angewiesen sind, wird vorbeugende Zahnpflege besonders wichtig. Ihr Zahnarzt kann Fluoridunterstützung und häufigere Kontrollen empfehlen.
Osteoporosemedikamente (einschließlich Bisphosphonate)
Antiresorptive Medikamente zur Osteoporosebehandlung sind wichtig zur Vorbeugung von Brüchen. In seltenen Fällen werden sie mit einer Kieferkomplikation namens medikamentenbedingte Osteonekrose in Verbindung gebracht – vor allem nach invasiven Zahnbehandlungen. Informieren Sie Ihren Zahnarzt immer, wenn Sie solche Medikamente einnehmen, und holen Sie vor Extraktionen oder Implantaten ärztlichen und zahnärztlichen Rat ein.
Wann Sie zum Zahnarzt gehen sollten
Vereinbaren Sie einen Zahnarzttermin, wenn Sie anhaltendes Zahnfleischbluten, ständige Mundtrockenheit oder ein brennendes Gefühl haben, das länger als zwei Wochen anhält. Zahnschmerzen, lockere Zähne, Schwellungen oder nicht heilende Wunden sollten rasch untersucht werden. Frühe Behandlung ist meist einfacher und verhindert größere Probleme.
Häufige Fragen
Warum nehmen Zahn- und Zahnfleischprobleme nach der Menopause zu?
Östrogenabfall senkt Speichel und Knochensupport, erhöht Entzündung und Trockenheit.
Erhöht die Menopause das Risiko für Zahnfleischerkrankungen?
Ja; Östrogenmangel erhöht parodontale Entzündung und das Risiko für Knochenverlust.
Ist Zahnempfindlichkeit während der Menopause normal?
Ja; Mundtrockenheit und Zahnfleischrückgang können Zähne vorübergehend empfindlicher machen.
Wie oft sollten zahnärztliche Kontrolluntersuchungen nach der Menopause erfolgen?
Alle 6 Monate, oder alle 3–4 Monate bei hohem Parodontitisrisiko.
Ist das Aufhellen der Zähne mit Essig schädlich?
Ist das Zähneaufhellen mit Essig schädlich?
Ja, das Aufhellen der Zähne mit Essig kann schädlich sein, da Essig sauer ist und den Zahnschmelz erweichen und angreifen kann. Auch wenn die Zähne anfangs etwas heller erscheinen, kann wiederholter Kontakt die Empfindlichkeit erhöhen, das Zahnfleisch reizen und die Zähne anfälliger für Verfärbungen und Karies machen. Es gibt sicherere Methoden zur Zahnaufhellung, darunter zahnärztlich empfohlene Produkte und professionelle Behandlungen.
Inhaltsverzeichnis
Warum Menschen Essig zur Zahnaufhellung verwenden

Das Interesse an einem strahlenderen Lächeln hat „natürliche“ Aufhellungstricks beliebt gemacht – und Essig gehört zu den am häufigsten geteilten. Die meisten Menschen verwenden Apfelessig, aber auch weißer Essig wird in Online-Rezepten erwähnt.
Die Idee ist einfach: Säure kann einige oberflächliche Verfärbungen und Plaque lösen, sodass ein kurzes Spülen die Zähne sauberer erscheinen lassen kann. Manche tragen Essig mit Watte auf, verdünnen ihn mit Wasser als Mundspülung oder mischen ihn mit Natron und putzen damit.
Wie Essig den Zahnschmelz beeinflusst
Essig hat einen niedrigen pH-Wert, was bedeutet, dass er sauer ist. Wenn Zähne Säuren ausgesetzt sind, kann sich der Zahnschmelz vorübergehend erweichen. Häufiger oder längerer Säurekontakt kann den Zahnschmelz mit der Zeit abtragen.
Zahnschmelz wächst nicht nach. Wenn er sich einmal verdünnt hat, wird das darunterliegende Dentin stärker freigelegt, was die Zähne gelblicher erscheinen lässt, sie empfindlicher macht und sie leichter beschädigen kann.
Bleicht Essig die Zähne tatsächlich?
Essig kann einige extrinsische (oberflächliche) Verfärbungen reduzieren, insbesondere durch Nahrungsmittel und Getränke. Jede sichtbare Veränderung ist in der Regel gering und nur von kurzer Dauer.
Der Kompromiss ist entscheidend. Eine Methode, die durch Schwächung des Zahnschmelzes aufhellt, kann nach hinten losgehen, da dünnerer Zahnschmelz gelbes Dentin freilegen und neue Verfärbungen begünstigen kann. Eine sichere Aufhellungsmethode sollte die Farbe verbessern, ohne die Zahnstruktur zu opfern.
Hauptsächliche Risiken beim Zähneaufhellen mit Essig

Zahnschmelzerosion: Säure kann den Zahnschmelz allmählich abtragen, was zu dauerhaften Veränderungen in der Festigkeit und im Aussehen der Zähne führen kann.
Zahnsensibilität: Wenn der Zahnschmelz dünner wird, reagieren die Zähne empfindlicher auf kalte, heiße, süße oder saure Speisen und Getränke.
Zahnfleischreizung: Essig kann das Zahnfleisch reizen und brennen, besonders wenn es bereits empfindlich ist oder kleine Verletzungen vorhanden sind.
Höheres Kariesrisiko: Schwächerer Zahnschmelz bietet weniger Schutz vor Karies. Wenn das Zähneputzen aufgrund von Empfindlichkeit schmerzhaft wird, kann sich schneller Plaque ansammeln.
Unregelmäßige Ergebnisse: Die Entfernung von Verfärbungen kann ungleichmäßig sein, und Erosion kann zu einem stumpfen oder durchscheinenden Aussehen an den Zahnkanten führen.
Häufige Fehler, die den Schaden verschlimmern
Tägliche Anwendung von Essig oder langes Spülen. Selbst „verdünnter“ Essig ist noch sauer, und wiederholte Anwendung erhöht das Risiko.
Zähneputzen direkt nach der Anwendung von Essig. Säure kann den Zahnschmelz erweichen, und sofortiges Putzen kann den Abrieb verstärken. Nach säurehaltigem Konsum sollte man mit Wasser spülen und mit dem Zähneputzen warten.
Kombination von Essig mit Natron. Die Mischung kann sich „reinigend“ anfühlen, erhöht aber den Abrieb und ist kein kontrolliertes Aufhellungssystem.
Rezepte aus sozialen Medien nachmachen. Aufhellung ist nicht für jeden gleich geeignet; bestehende Empfindlichkeit, Füllungen und Zahnfleischgesundheit beeinflussen, was sicher ist.
Sichere Alternativen zu Essig für ein weißeres Lächeln

Zahnärztlich empfohlene Optionen für zu Hause
Frei verkäufliche Aufhellungsprodukte können bei sachgemäßer Anwendung helfen. Achten Sie auf Produkte, die speziell für Zähne entwickelt wurden (nicht DIY-Säuren), und befolgen Sie genau die Anweisungen auf dem Etikett.
Aufhellende Zahnpasten können oberflächliche Verfärbungen entfernen und sind ein guter Anfang, wenn man eine leichte Verbesserung ohne Bleichmittel wünscht.
Professionelle Zahnaufhellung
Wer eine deutliche Farbveränderung möchte, sollte sich für eine professionelle Zahnaufhellung entscheiden. Zahnärzte können vor der Behandlung auf Karies, Zahnfleischentzündung und Zahnschmelzabnutzung prüfen und dann die passende Methode auswählen.
In-Office-Behandlungen und zahnärztlich betreute Schienen für zu Hause verwenden kontrollierte peroxidebasierte Gele. Diese Methode ist vorhersehbarer und leichter anpassbar, falls Empfindlichkeit auftritt.
Gewohnheiten, die die Zähne auf natürliche Weise heller erscheinen lassen
Vieles vom „Vergilben“ kommt durch oberflächliche Verfärbungen. Tägliches Zähneputzen mit fluoridhaltiger Zahnpasta, Zahnseide und regelmäßige professionelle Reinigungen lassen die Zähne oft deutlich frischer wirken.
Wenn Tee, Kaffee, Rotwein oder Rauchen zur Routine gehören, kann eine Reduzierung und anschließendes Spülen mit Wasser helfen, Verfärbungen zu verlangsamen.
Wann man zuerst mit dem Zahnarzt sprechen sollte
Wer unter Empfindlichkeit, sichtbarem Zahnschmelzverlust, Zahnfleischrückgang oder häufigen Karies leidet, sollte auf DIY-Aufhellung verzichten. Gleiches gilt für Personen mit Kronen, Veneers oder Kompositfüllungen an den Frontzähnen, da diese Restaurationen sich nicht wie natürlicher Zahnschmelz aufhellen lassen.
Ein Zahnarzt kann feststellen, ob es sich bei der Farbveränderung um oberflächliche Verfärbung, Zahnschmelzverdünnung oder ein internes Problem handelt. Diese Diagnose bestimmt den sichersten Weg zu einem schöneren Lächeln.
Häufig gestellte Fragen
Kann ich meine Zähne mit Essig aufhellen?
Nein; Essig ist sauer, greift Schmelz an und erhöht Sensibilität sowie Kariesrisiko.
Was ist die gesündeste Methode, Zähne aufzuhellen?
Zahnarztüberwachtes Peroxid-Bleaching mit individuellen Schienen ist am schonendsten.
Kann weißer Essig deine Zähne schädigen?
Ja; weißer Essig kann Schmelz erodieren, Empfindlichkeit verstärken und Zahnfleisch reizen.
Was ist der beste natürliche Zahnaufheller?
Keiner bleicht wirklich natürlich; am besten sind professionelle Reinigung und fluoridhaltiges Putzen gegen Verfärbungen.
Was passiert, wenn ich meine Zähne mit Apfelessig putze?
Es kann Schmelz abtragen, brennen, Sensibilität erhöhen und Kariesrisiko steigern.
Wann brechen bei Kindern die bleibenden Zähne durch?
Wann brechen bleibende Zähne bei Kindern durch?
Die meisten Kinder beginnen im Alter von etwa 6 Jahren mit dem Durchbruch der bleibenden (Erwachsenen-)Zähne, oft mit den ersten Backenzähnen und den unteren Schneidezähnen. Der Zahndurchbruch setzt sich bis in die frühen Teenagerjahre fort, wobei die meisten bleibenden Zähne bis zum Alter von 12–13 Jahren vorhanden sind. Die dritten Molaren (Weisheitszähne) erscheinen möglicherweise später, typischerweise zwischen 17 und 25 Jahren.
Inhaltsverzeichnis
Typischer Zeitplan für den Verlust der Milchzähne
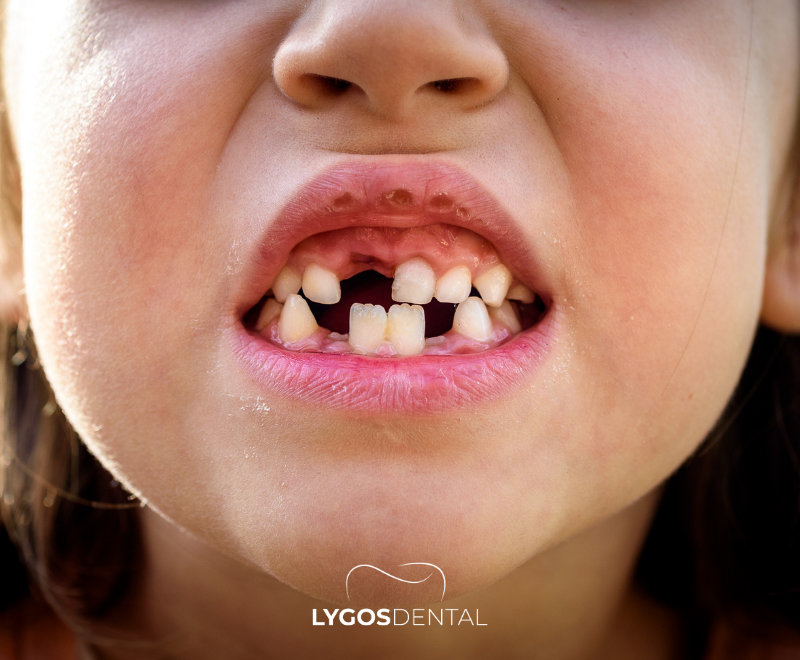
Milchzähne helfen beim Kauen, Sprechen und beim Wachstum des Kiefers und halten den Platz für die nachfolgenden bleibenden Zähne frei. Die meisten Kinder beginnen im Alter von etwa 6 Jahren mit dem Verlust ihrer Milchzähne, obwohl es auch etwas früher oder später passieren kann. Diese Phase wird als Mischgebissphase bezeichnet, da sowohl Milchzähne als auch bleibende Zähne vorhanden sind.
Wann beginnen bleibende Zähne durchzubrechen?
Bleibende Zähne brechen in der Regel zwischen dem 5. und 7. Lebensjahr durch, wobei das 6. Lebensjahr der häufigste Beginn ist. Die ersten Zähne, die man bemerkt, sind die ersten bleibenden Backenzähne (oft „6-Jahres-Molaren“ genannt) und die unteren mittleren Schneidezähne. Der Zeitpunkt variiert je nach Kind und kann durch Genetik, allgemeines Wachstum und Mundgesundheit beeinflusst werden.
Reihenfolge des Durchbruchs bleibender Zähne

Kinder folgen nicht alle exakt demselben Zeitplan, aber die Reihenfolge ist ziemlich konsistent. Unten sind typische Altersbereiche für den Durchbruch aufgeführt (Ober- und Unterkiefer können sich unterscheiden):
- Erste bleibende Molaren (6-Jahres-Molaren): 6–7 Jahre
- Untere mittlere Schneidezähne: 6–7 Jahre
- Obere mittlere Schneidezähne: 7–8 Jahre
- Seitliche Schneidezähne: 7–9 Jahre
- Erste Prämolaren (Bikuspidaten): 9–12 Jahre
- Eckzähne (Cuspidaten): 9–12 Jahre
- Zweite Prämolaren: 10–12 Jahre
- Zweite Molaren: 11–13 Jahre
- Dritte Molaren (Weisheitszähne): 17–25 Jahre (stark variierend)
Wenn die Reihenfolge bei Ihrem Kind abweicht, bedeutet das nicht automatisch ein Problem. Zahnärzte achten auf Muster wie Engstände, „festsitzende“ Zähne oder große Verzögerungen zwischen rechter und linker Seite.
Was sind 6-Jahres-Molaren und warum sind sie wichtig?
Die 6-Jahres-Molaren sind die ersten bleibenden Backenzähne, die durchbrechen, und sie ersetzen keinen Milchzahn. Sie erscheinen hinter den Milchmolaren, weshalb sie leicht mit „neuen Milchzähnen“ verwechselt werden können. Da sie früh kommen und tiefe Rillen haben, sind sie bei unregelmäßigem Putzen stärker kariesgefährdet.
Fragen Sie Ihren Zahnarzt, ob Fissurenversiegelungen sinnvoll sind, sobald diese Molaren vollständig durchgebrochen sind. Versiegelungen können die Kauflächen vor Karies schützen, insbesondere bei Kindern mit erhöhtem Kariesrisiko.
Was, wenn bleibende Zähne zu früh oder zu spät durchbrechen?
Ein Unterschied von ein paar Monaten ist in der Regel normal. Ein Zahnarztbesuch ist empfehlenswert, wenn Ihr Kind 7–8 Jahre alt ist und noch keinen Milchzahn verloren hat oder wenn ein bleibender Zahn sichtbar ist, aber nicht richtig durch das Zahnfleisch kommt.
Häufige Gründe für einen verzögerten Durchbruch sind:
- Begrenzter Platz oder Engstand im Kiefer
- Wurzeln der Milchzähne lösen sich nicht rechtzeitig auf
- Zusätzliche (überzählige) Zähne blockieren den Durchbruch
- Zähne entwickeln sich an ungewöhnlicher Position
- Seltener medizinische oder hormonelle Faktoren, die das Wachstum beeinflussen
Ihr Zahnarzt kann eine Untersuchung und Röntgenaufnahmen empfehlen, um zu bestätigen, dass die bleibenden Zähne vorhanden sind und deren Position zu prüfen. In manchen Fällen kann das Entfernen eines verbleibenden Milchzahns den Durchbruch des bleibenden Zahns erleichtern.
Wie man neu durchgebrochene bleibende Zähne schützt
Neu durchgebrochene Zähne sind für Kinder schwerer zu reinigen, insbesondere die hinteren Molaren. Starke tägliche Gewohnheiten während der Mischgebissjahre machen einen langfristigen Unterschied.
- Zweimal täglich mit fluoridhaltiger Zahnpasta putzen (ein Elternteil sollte beaufsichtigen, bis das Kind effektiv putzen kann).
- Täglich Zahnseide benutzen, sobald die Zähne sich berühren, besonders um die Molaren herum.
- Häufige zuckerhaltige Snacks und Getränke zwischen den Mahlzeiten begrenzen.
- Regelmäßige Zahnarztbesuche beibehalten, um den Durchbruch, die Zahnstellung und die Bissentwicklung zu überwachen.
- Fluoridlack und Fissurenversiegelungen in Erwägung ziehen, wenn vom Zahnarzt empfohlen.
Häufig gestellte Fragen
Wann kommen bleibende Zähne normalerweise durch?
Mit etwa 6 Jahren brechen meist die ersten Molaren und unteren Schneidezähne durch.
Gibt es Zähne, die mit 7 Jahren durchkommen?
Ja; bleibende seitliche Schneidezähne kommen häufig mit 7–8 Jahren.
Welche Vitamine helfen Zähnen zu wachsen?
Keine Vitamine lassen Erwachsenenzähne wachsen; Vitamin D und A unterstützen die Zahnentwicklung.
Unterschiede zwischen Implantaten und Zahnbrücken
Unterschiede zwischen Implantaten und Zahnbrücken
Zahnimplantate ersetzen einen fehlenden Zahn durch einen Titanpfosten im Kieferknochen und eine Krone darauf, während eine Zahnbrücke die Lücke schließt, indem ein künstlicher Zahn an den benachbarten Zähnen befestigt wird. Implantate halten in der Regel länger und helfen, den Knochen zu erhalten, erfordern jedoch mehr Zeit und höhere Anfangskosten als Brücken.
Inhaltsverzeichnis
Was sind Zahnimplantate und Zahnbrücken?
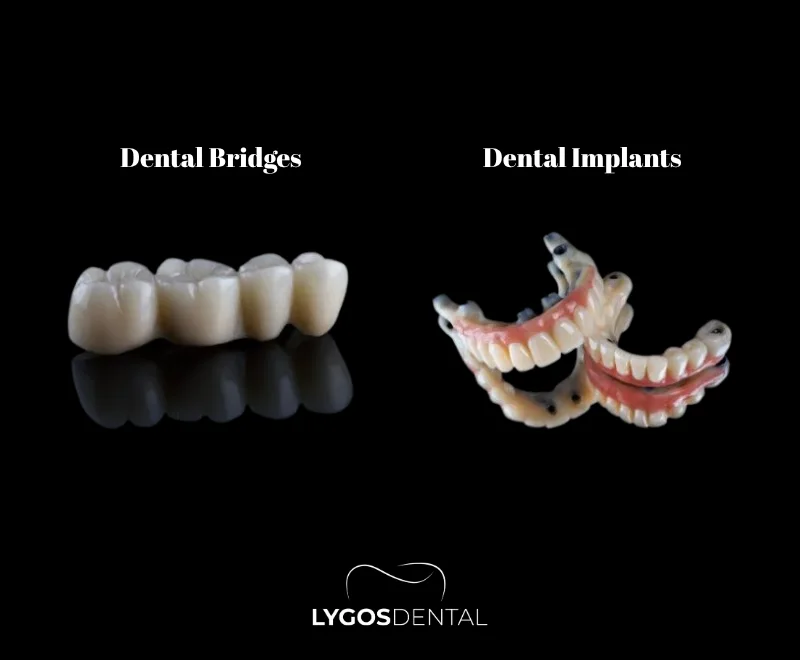
Ein Zahnimplantat ist ein schraubenförmiger Pfosten aus Titan oder einem anderen biokompatiblen Material, der in den Kieferknochen eingesetzt wird, um wie eine Zahnwurzel zu funktionieren. Nach der Heilung wird eine Krone (häufig aus Porzellan oder Zirkonoxid) befestigt, um das Aussehen und die Funktion eines natürlichen Zahns wiederherzustellen.
Eine Zahnbrücke ist ein festsitzender Zahnersatz, der einen oder mehrere fehlende Zähne ersetzt, indem er sich auf die benachbarten Zähne stützt. Diese Nachbarzähne werden präpariert, um Kronen zu tragen, und der Ersatzzahn (Pontic) wird dazwischen befestigt.
Wie jede Behandlung durchgeführt wird
Schritte der Implantatbehandlung
Die Implantatbehandlung umfasst einen kleineren chirurgischen Eingriff, bei dem das Implantat in den Kieferknochen eingesetzt wird. Das Implantat muss anschließend mit dem Knochen verwachsen (Osseointegration), was in der Regel mehrere Monate dauert. Sobald die Stelle stabil ist, setzt der Zahnarzt die endgültige Krone auf das Implantat.
Schritte der Zahnbrückenbehandlung
Für eine Zahnbrücke bereitet der Zahnarzt die Zähne auf beiden Seiten der Zahnlücke vor und nimmt Abdrücke oder digitale Scans. Ein Dentallabor fertigt die Brücke an, und der Zahnarzt befestigt sie bei einem Folgetermin. Da keine Implantatchirurgie notwendig ist, ist die Behandlung in der Regel schneller abgeschlossen.
Wichtige Unterschiede auf einen Blick

- Verankerung: Implantate werden im Kieferknochen verankert; Brücken stützen sich auf benachbarte Zähne.
- Einfluss auf Nachbarzähne: Implantate erfordern in der Regel keine Veränderung der benachbarten Zähne; Brücken erfordern meist deren Präparation.
- Knochenunterstützung: Implantate können helfen, Knochenabbau im Bereich des fehlenden Zahns zu verlangsamen; Brücken ersetzen die Wurzel nicht, daher kann der Knochen weiterhin schrumpfen.
- Langlebigkeit: Implantate halten bei guter Mundhygiene oft länger; Brücken müssen mit der Zeit häufig ersetzt werden.
- Behandlungsdauer: Implantate benötigen mehr Zeit wegen der Heilungsphase; Brücken sind meist schneller abgeschlossen.
Vor- und Nachteile
Vorteile von Implantaten
- Helfen, den Kieferknochen im Bereich des fehlenden Zahns zu erhalten.
- Benachbarte Zähne müssen in der Regel nicht beschliffen werden.
- Stabile und starke Kaufunktion.
- Natürliche Ästhetik bei guter Planung.
Mögliche Nachteile von Implantaten
- Erfordern einen chirurgischen Eingriff und eine Heilungszeit.
- Nicht für jeden geeignet (z. B. bei geringer Knochensubstanz oder bestimmten gesundheitlichen Risiken).
- Höhere Anfangskosten im Vergleich zu vielen Brückenoptionen.
Vorteile von Zahnbrücken
- Keine Implantatchirurgie erforderlich.
- Schnellere Versorgung mit festsitzendem Zahnersatz in vielen Fällen.
- Oft geringere Anfangskosten.
Mögliche Nachteile von Zahnbrücken
- Nachbarzähne müssen meist beschliffen werden, was gesunde Zahnsubstanz beeinträchtigen kann.
- Die Zahnwurzel wird nicht ersetzt, daher kann es weiterhin zu Knochenveränderungen kommen.
- Kann mit der Zeit durch Abnutzung, Karies oder Zahnfleischveränderungen ersetzt werden müssen.
Behandlungsdauer und Heilung
Bei Implantaten hängt der Zeitrahmen von der Heilung und Knochenintegration ab, daher kann die Behandlung vom Start bis zur endgültigen Krone mehrere Monate dauern. Nach dem Eingriff kann es zu leichten Schwellungen oder Beschwerden kommen – die richtige Nachsorge hilft, Komplikationen zu vermeiden.
Bei Brücken kehren die meisten Patienten schnell zum Alltag zurück, da keine chirurgische Wundheilung erforderlich ist. Vorübergehende Empfindlichkeit kann nach dem Beschleifen auftreten, besonders wenn die Zähne vorher bereits empfindlich waren.
Kosten und langfristiger Wert

Implantate sind in der Regel teurer in der Anschaffung, da sie chirurgisch eingesetzt werden und einen längeren klinischen Ablauf beinhalten. Brücken können anfangs kostengünstiger sein, insbesondere wenn mehrere benachbarte Zähne ersetzt werden.
Langfristig hängt der Wert von der Pflege, dem Zustand des Zahnfleisches, der Kaukraft und davon ab, ob der Zahnersatz ersetzt werden muss. Der Zahnarzt kann die zu erwartende Lebensdauer und Folgekosten individuell erklären.
Welche Option ist für Sie geeignet?
Implantate sind oft die bevorzugte Wahl, wenn Sie die Nachbarzähne nicht einbeziehen möchten und genügend Knochen für eine vorhersehbare Platzierung vorhanden ist. Brücken kommen infrage, wenn eine schnellere Lösung gewünscht wird, Implantate nicht möglich sind oder benachbarte Zähne ohnehin Kronen benötigen.
Die beste Wahl hängt von der Krankengeschichte, Rauchgewohnheiten, Kieferknochenqualität, Zahnfleischgesundheit und dem Budget ab. Eine klinische Untersuchung und Bildgebung sind vor der Entscheidung unerlässlich.
Pflegehinweise zum Schutz Ihres Zahnersatzes
Zweimal täglich mit einer weichen Zahnbürste putzen und die Zahnzwischenräume mit Zahnseide, Fädlern oder Interdentalbürsten reinigen – gemäß den Anweisungen Ihres Zahnarztes. Professionelle Zahnreinigungen und regelmäßige Kontrollen helfen, frühe Probleme wie Zahnfleischentzündungen, Bissveränderungen oder Karies an Brückenrändern frühzeitig zu erkennen.
Wenn Sie mit den Zähnen knirschen, fragen Sie nach einer Knirscherschiene. Vermeiden Sie es, Ihre Zähne als Werkzeuge zu benutzen, und seien Sie vorsichtig mit sehr harten Lebensmitteln – besonders in den ersten Wochen nach der Behandlung.
Häufig gestellte Fragen
Ist ein Zahnimplantat besser als eine Brücke?
Oft ja; Implantate schonen Nachbarzähne und Knochen, doch Brücken passen manchmal.
Was ist teurer, eine Brücke oder ein Implantat?
Meist ist ein Implantat anfangs teurer als eine Brücke.
Können Zähne unter einer Brücke Karies bekommen?
Ja; Pfeilerzähne können an Rändern kariös werden, wenn die Hygiene schlecht ist.
Was ist die 2-2-2-Regel in der Zahnmedizin?
Zweimal täglich zwei Minuten putzen und zweimal jährlich zum Zahnarzt gehen.
Was kann ich statt einer Brücke machen?
Alternativen sind Implantat, Teilprothese, Klebebrücke oder kieferorthopädischer Lückenschluss.
Zahnbehandlungen mit CAD/CAM-Technologie
Zahnbehandlungen mit CAD/CAM-Technologie
Die CAD/CAM-Zahnmedizin verwendet einen digitalen Scanner, um Ihre Zähne zu erfassen, und entwirft und fräst anschließend Restaurationen wie Kronen, Veneers, Inlays/Onlays und Implantatkronen mit hoher Präzision. Viele Fälle können schneller als mit herkömmlichen Laborabläufen abgeschlossen werden, oft mit einem angenehmeren Abdruckverfahren und einem sehr natürlichen Aussehen – je nach Biss, Materialien und klinischem Bedarf.
Die Zahnmedizin entwickelt sich rasant in Richtung digitaler Arbeitsabläufe, und CAD/CAM zählt zu den praktischsten Neuerungen sowohl für Patienten als auch für Praxen. Anstelle eines Abdrucks mit Abformmasse und tagelangem Warten auf das Labor können viele Restaurationen digital geplant und mit höherer Präzision hergestellt werden.
Dieser Leitfaden erklärt, was CAD/CAM-Technologie ist, wo sie in der modernen Zahnmedizin zum Einsatz kommt und welche Vorteile, Einschränkungen und Kosten zu erwarten sind.
Inhaltsverzeichnis
Was ist CAD/CAM-Technologie?
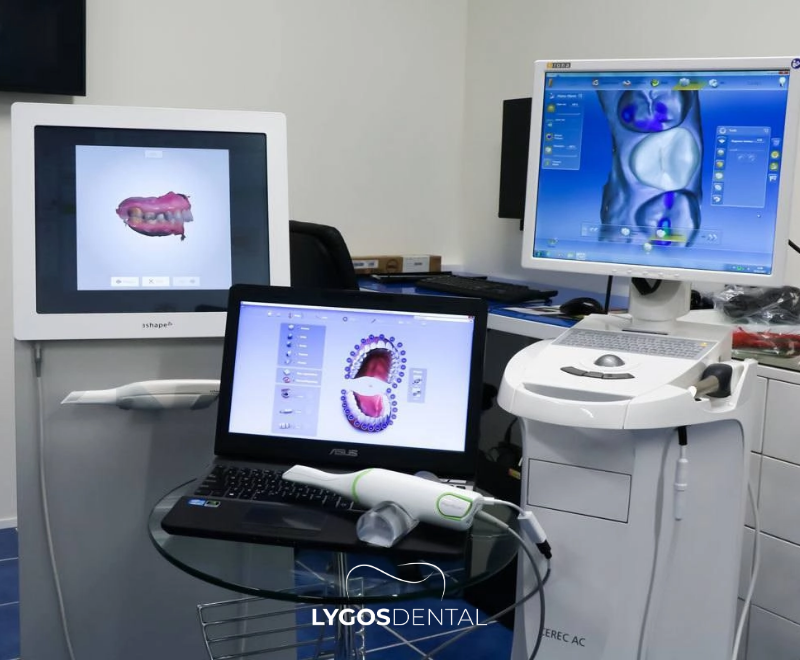
CAD/CAM steht für Computer‑Aided Design (CAD) und Computer‑Aided Manufacturing (CAM). In der Zahnmedizin umfasst dies in der Regel drei Schritte:
- Digitales Scannen der Zähne und des Zahnfleischs mit einem Intraoralscanner (oder ein Scan eines physischen Modells).
- Gestaltung der Restauration am Computer mit spezieller Software.
- Herstellung des Werkstücks durch Fräsen oder 3D-Druck, anschließend Nachbearbeitung und Befestigung mittels Kleben oder Zementieren.
Typische CAD/CAM-Materialien sind Keramiken wie Zirkonoxid, Lithiumdisilikat (z. B. E.max) und andere hochfeste Porzellanarten.
Wo CAD/CAM in der Zahnmedizin eingesetzt wird
CAD/CAM kann eine Vielzahl restaurativer und ästhetischer Behandlungen unterstützen. Zu den häufigsten Anwendungen zählen:
Kronen und Brücken: Einzelkronen und mehrgliedrige Brücken können passgenau auf Biss und Lachlinie abgestimmt werden.
Veneers (Laminierschalen): Dünne Keramikschalen für Frontzähne können digital in Form, Symmetrie und Farbton geplant werden.
Inlays und Onlays: Individuelle Restaurationen für größere Kariesstellen oder gebrochene Höcker, wenn eine normale Füllung nicht ausreicht.
Implantatgetragene Restaurationen: Implantatkronen, -brücken und Vollprothesen können mit präziser Berücksichtigung von Emergenzprofil und Zugang für Schrauben/Zement gestaltet werden.
Kieferorthopädische Geräte: Abläufe für transparente Aligner und einige Retainer können digital geplant und mit hoher Konsistenz produziert werden.
Wichtige Vorteile für Patienten
- Schnellere Fertigung: Viele Fälle können zügiger abgeschlossen werden, manche Praxen bieten bei ausgewählten Restaurationen sogar eine Versorgung am selben Tag an.
- Hohe Präzision: Digitales Scannen und Fertigung verringern Verformungen und verbessern die Passgenauigkeit.
- Angenehmere Abdrücke: Scanner ersetzen in den meisten Fällen unangenehme Abdruckmassen.
- Natürliche Ästhetik: Moderne Keramiken imitieren die Transluzenz und Farbe des Zahnschmelzes sehr realistisch.
- Biokompatible Materialien: Zirkonoxid und andere Keramiken sind weit verbreitet und werden von den meisten Patienten gut vertragen.
Ihr Zahnarzt kann in bestimmten Fällen weiterhin eine konventionelle Methode empfehlen, etwa bei komplexen Bissproblemen, umfangreicher Zahnfleischbehandlung oder wenn eine Laborarbeit klinisch sinnvoller ist.
CAD/CAM vs. traditionelle Zahnmedizin
Beide Methoden können hervorragende Ergebnisse liefern. Der Unterschied liegt meist im Ablauf und der Geschwindigkeit, nicht im Ziel.
| Merkmal | Traditionelle Methode | CAD/CAM-Methode |
| Abdrücke | Abformmasse (kann Würgereiz auslösen) | Digitaler Scan mit Intraoralscanner (in der Regel angenehmer) |
| Produktionszeit | Oft mehrere Tage (Labordauer) | Oft schneller, bei ausgewählten Fällen am selben Tag |
| Genauigkeit | Mehr Schritte mit möglicher Verzerrung | Digitaler Ablauf verbessert Passform und Konsistenz |
| Ästhetik | Abhängig vom Labor und Material | Digitale Planung + moderne Keramiken bieten mehr Vorhersagbarkeit |
| Termine | Meist 2 oder mehr Besuche | Je nach Fall weniger Besuche möglich |
Für wen ist CAD/CAM geeignet?
CAD/CAM ist für viele Patienten geeignet, aber die Fallauswahl ist entscheidend. Es wird häufig empfohlen für Patienten, die:
- Eine natürlich wirkende, ästhetische Restauration an sichtbaren Zähnen wünschen.
- Eine präzise Krone, ein Veneer, ein Inlay/Onlay oder eine Implantatrestauration benötigen.
- Einen kürzeren, effizienteren Behandlungsablauf bevorzugen.
- Früher Probleme mit Abdrücken hatten (Würgereiz, Unbehagen).
Eine klinische Untersuchung, Röntgenaufnahmen und ggf. eine digitale Bissanalyse helfen Ihrem Zahnarzt zu entscheiden, ob eine CAD/CAM-Restauration die beste Lösung für Ihren Biss ist.
CAD/CAM-Zahnbehandlungspreise im Jahr 2026

Die Preise variieren je nach Material, Fallkomplexität, Anzahl der Zähne sowie Ausstattung und Labor des jeweiligen Standorts. In der Türkei rechnen viele Kliniken in EUR oder USD für internationale Patienten ab, wodurch sich Wechselkurse auf die Gesamtkosten auswirken können.
Typische Preisfaktoren sind:
- Materialwahl (Zirkon, Lithiumdisilikat, Mehrschichtkeramiken usw.).
- Komplexität der Zahnpräparation und ob provisorische Restaurationen erforderlich sind.
- Anzahl der Einheiten (Einzelzahn vs. mehrgliedrige Brücke).
- Zusätzliche Behandlungen (Zahnfleischformung, Wurzelbehandlung, Bissanpassung).
- Standort der Klinik und Erfahrung des Zahnarztes.
Ungefähre Preisbereiche pro Zahn in der Türkei (2026):
| Behandlung (Typisches Beispiel) | Ungefährer Bereich (TRY) |
| Zirkonkrone (pro Zahn) | ₺6.700 – ₺10.300 |
| Keramik-Veneer (pro Zahn) | ₺8.700 – ₺15.200 |
| Komposit-Veneer (pro Zahn) | ₺7.800 – ₺10.800 |
| E.max / Lithiumdisilikat-Veneer (pro Zahn) | ₺13.000 – ₺26.000 |
| Inlay (pro Zahn) | ₺5.900 – ₺17.800 |
| Onlay (pro Zahn) | ₺8.900 – ₺23.700 |
| Einzelnes Implantatpaket (Implantat + Abutment + Krone) | ₺17.400 – ₺34.700 |
Diese Angaben sind grobe Schätzungen. Eine schriftliche Behandlungsplanung nach Untersuchung ist der einzige verlässliche Weg, die Kosten für Ihren individuellen Fall zu bestätigen.
Häufig gestellte Fragen
Was ist CAD/CAM-Technologie?
Computerunterstütztes Design und Fertigung erstellen präzise Zahnrestaurationen aus digitalen Scans.
Arten von CAD/CAM-Systemen in der Zahnmedizin
Arten: Chairside-, Labor- und Fertigungszentren; intraorale Scanner plus Fräsen oder 3D-Druck.
Vor- und Nachteile von CAD/CAM in der Zahnmedizin
Vorteile: schnell, präzise, reproduzierbar; Nachteile: hohe Kosten, Schulung, Material- und Ästhetikgrenzen.
Ist CAD/CAM-Technologie sicher?
Ja; sicher bei korrekten Scan-, Design- und Fertigungsprotokollen durch geschulte Behandler.
Welche Behandlungen können mit CAD/CAM durchgeführt werden?
Erstellt Kronen, Brücken, Inlays/Onlays, Veneers, Implantatabutments, Bohrschablonen und Prothesen.
Symptome einer Zahnfleischentzündung (Gingivitis-Symptome)
Symptome einer Zahnfleischentzündung (Symptome einer Gingivitis)
Eine Zahnfleischentzündung (Gingivitis) ist ein frühes Stadium der Parodontalerkrankung, das hauptsächlich durch Plaquebildung am Zahnfleischrand verursacht wird. Häufige Anzeichen sind gerötetes oder geschwollenes Zahnfleisch, Blutungen beim Zähneputzen oder der Verwendung von Zahnseide, anhaltender Mundgeruch, Empfindlichkeit und Zahnfleischrückgang. Mit früher zahnärztlicher Behandlung und konsequenter häuslicher Pflege ist Gingivitis in der Regel reversibel.
Die Mundgesundheit spielt eine wichtige Rolle für das allgemeine Wohlbefinden, und eine Zahnfleischerkrankung beginnt oft unbemerkt. Gingivitis kann zunächst harmlos erscheinen, ist aber ein deutliches Zeichen dafür, dass der Zahnfleischrand durch Bakterien angegriffen wird. Das frühzeitige Erkennen der Anzeichen kann helfen, tiefere Infektionen zu vermeiden, die Knochen und Zahnhalteapparat betreffen.
Inhaltsverzeichnis
Was ist eine Zahnfleischentzündung?
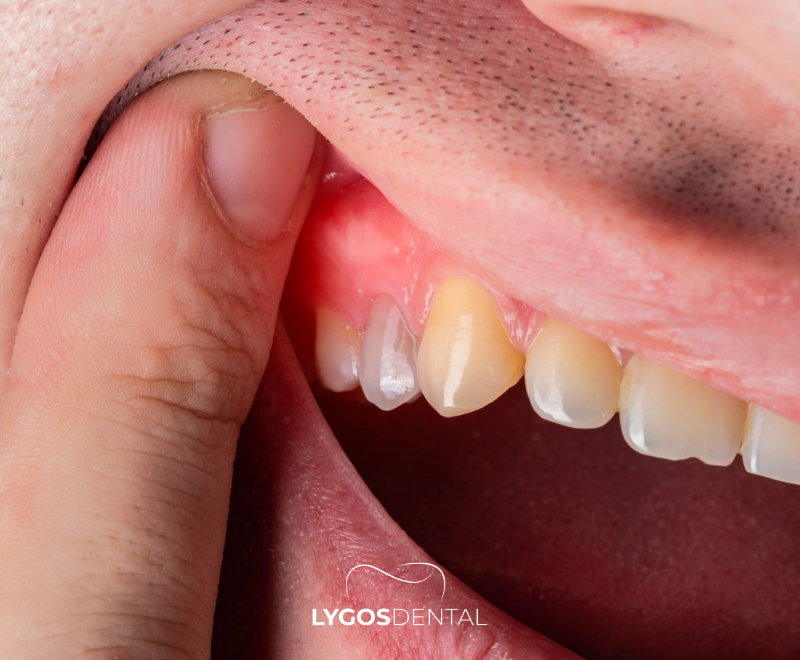
Eine Zahnfleischentzündung ist die Reizung und Schwellung des Zahnfleischgewebes. Der medizinische Begriff lautet Gingivitis und entwickelt sich meist, wenn bakterielle Plaque nicht effektiv von den Zähnen und dem Zahnfleischrand entfernt wird. Mit der Zeit reagiert das Zahnfleisch, indem es rot, geschwollen und blutungsanfällig wird.
Die gute Nachricht ist, dass Gingivitis bei frühzeitiger Behandlung durch professionelle Reinigung und verbesserte tägliche Pflege in der Regel reversibel ist. Wird sie jedoch ignoriert, kann sie sich zu einer Parodontitis entwickeln, einer schwerwiegenderen Form der Zahnfleischerkrankung, die zu Knochenabbau und lockeren Zähnen führen kann.
Häufige Ursachen und Risikofaktoren
Plaquebildung ist der Hauptauslöser, aber mehrere Faktoren können das Risiko erhöhen oder die Symptome verschlimmern. Einige hängen mit dem Lebensstil zusammen, andere mit hormonellen Veränderungen oder Gesundheitszuständen. Wenn Symptome wiederholt auftreten, lohnt es sich, sowohl die eigene Routine als auch die medizinische Vorgeschichte zu überprüfen.
- Unregelmäßiges Zähneputzen und Zahnseidegebrauch oder Schwierigkeiten beim Reinigen um Kronen, Brücken, Zahnspangen oder Implantate
- Rauchen oder Tabakkonsum
- Hormonelle Veränderungen (zum Beispiel während der Schwangerschaft)
- Mundtrockenheit, wodurch die natürliche Reinigungswirkung des Speichels reduziert wird
- Diabetes und andere Erkrankungen, die das Immunsystem beeinträchtigen
- Bestimmte Medikamente, die den Speichelfluss reduzieren oder das Zahnfleisch reizen
Häufigste Symptome einer Gingivitis
Gingivitis kann von Person zu Person variieren, aber die Hauptanzeichen sind ziemlich konstant. Viele Menschen bemerken zuerst Blutungen, insbesondere beim Zähneputzen oder bei der Verwendung von Zahnseide. Wenn mehrere der folgenden Symptome auftreten, ist eine zahnärztliche Untersuchung der sicherste Weg zur Klärung.
- Rotes, geschwollenes oder glänzendes Zahnfleisch (gesundes Zahnfleisch ist normalerweise fest und rosa)
- Blutungen beim Zähneputzen, der Verwendung von Zahnseide oder beim Abbeißen fester Nahrung
- Mundgeruch, der sich trotz Zähneputzen und Zungenreinigung nicht bessert
- Empfindlichkeit am Zahnfleischrand oder Beschwerden beim Kauen
- Zahnfleischrückgang (die Zähne wirken länger)
- Erhöhte Empfindlichkeit gegenüber heißen, kalten oder süßen Speisen
- Ein schlechter Geschmack im Mund
Verursacht eine Zahnfleischentzündung Mundgeruch?

Ja. Wenn sich Plaque und Bakterien am Zahnfleischrand ansammeln, setzen sie Verbindungen frei, die zu anhaltendem Mundgeruch führen können. Wenn der Geruch kurz nach dem Zähneputzen zurückkehrt oder mit Blutungen oder geschwollenem Zahnfleisch einhergeht, deutet dies oft darauf hin, dass das Problem vom Zahnfleisch und nicht nur von der Zunge ausgeht.
Professionelle Reinigung und die Behandlung der zugrunde liegenden Zahnfleischentzündung bringen in der Regel eine deutliche Verbesserung. Wenn der Mundgeruch nach der Behandlung anhält, überprüft der Zahnarzt möglicherweise auch Karies, Mundtrockenheit, Mandelsteine oder andere Ursachen.
Verursacht Gingivitis Schmerzen?
Gingivitis ist nicht immer schmerzhaft, besonders in den frühen Stadien. Das ist einer der Gründe, warum sie leicht übersehen wird. Manche Menschen empfinden ein leichtes Wundgefühl oder ein „rohes“ Gefühl am Zahnfleischrand, andere bemerken eine Empfindlichkeit beim Essen oder Trinken.
Wenn Sie starke Schmerzen, ein Pochen, sich ausbreitende Schwellungen oder ein pickelartiges Knötchen am Zahnfleisch verspüren, kann dies auf eine tiefere Infektion hinweisen und sollte umgehend untersucht werden.
Was passiert, wenn Gingivitis unbehandelt bleibt?
Unbehandelte Gingivitis kann sich über das oberflächliche Zahnfleisch hinaus ausbreiten und das Stützgewebe der Zähne beeinträchtigen. In diesem Stadium reicht die häusliche Pflege meist nicht mehr aus. Eine frühzeitige Behandlung ist einfacher, weniger invasiv und in der Regel kostengünstiger als eine fortgeschrittene Parodontaltherapie.
- Parodontitis (Infektion, die den Kieferknochen schädigen kann)
- Zahnfleischrückgang und Zahnfleischtaschen, die Bakterien einschließen
- Lockere Zähne und im fortgeschrittenen Stadium Zahnverlust
- Zahnfleischabszesse oder Eiteraustritt
Wann sollten Sie zum Zahnarzt gehen?
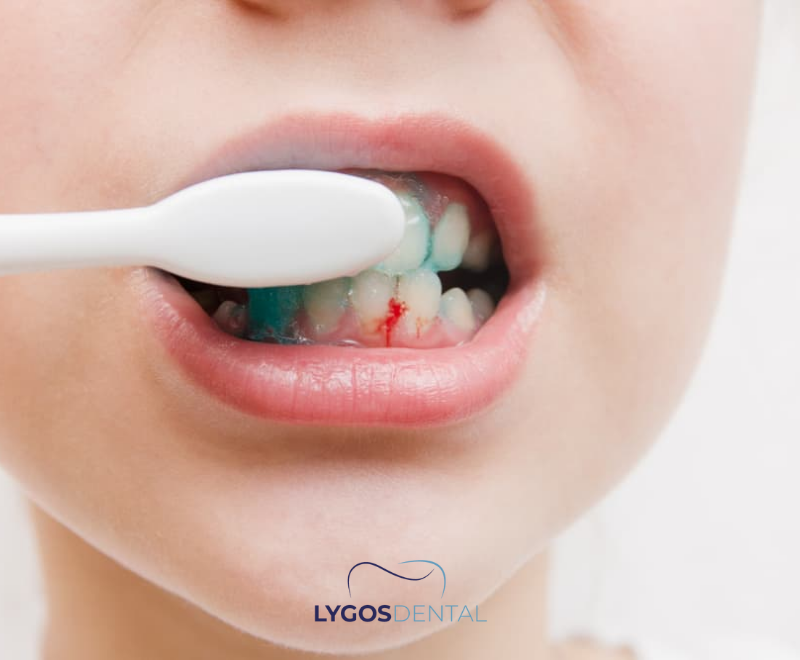
Vereinbaren Sie einen Zahnarzttermin, wenn Sie eines der folgenden Anzeichen bemerken, insbesondere wenn sie länger als eine Woche andauern oder wiederkehren. Ein Zahnarzt kann feststellen, ob es sich um Gingivitis handelt, auf Parodontitis prüfen und die passende Reinigung und Pflege empfehlen.
- Blutendes Zahnfleisch beim Zähneputzen oder bei der Verwendung von Zahnseide
- Rötung, Schwellung oder Empfindlichkeit am Zahnfleischrand
- Mundgeruch oder schlechter Geschmack, der nicht verschwindet
- Zahnfleischrückgang oder länger wirkende Zähne
- Empfindlichkeit, Beschwerden beim Kauen oder Zähne, die sich locker anfühlen
Wie kann man Zahnfleischentzündungen zu Hause lindern?
Häusliche Pflege kann einen großen Unterschied machen, wirkt jedoch am besten in Kombination mit einer professionellen Reinigung, wenn sich Plaque bereits zu Zahnstein verhärtet hat. Setzen Sie auf sanfte, konsequente Hygiene anstelle von aggressivem Putzen, das das Zahnfleisch zusätzlich reizen kann.
- Zweimal täglich zwei Minuten lang mit einer weichen Zahnbürste putzen
- Täglich Zahnseide oder Interdentalbürsten verwenden
- Besonders auf den Zahnfleischrand und die hinteren Backenzähne achten
- Zahnbürstenkopf regelmäßig austauschen, besonders wenn sich die Borsten spreizen
- Wenn Sie rauchen, ziehen Sie einen Rauchstopp in Betracht – Tabak ist stark mit Zahnfleischerkrankungen verbunden
Benötigen Sie professionelle Unterstützung?
Wenn Sie eine Zahnfleischentzündung vermuten oder eine Vorsorgeuntersuchung wünschen, kontaktieren Sie unsere Praxis zur Terminvereinbarung. Wir beraten Sie auch zu ästhetischer Zahnmedizin, Zahnkronen, Zahnimplantaten und allgemeinen zahnärztlichen Leistungen entsprechend Ihrer Bedürfnisse.
Häufig gestellte Fragen
Was ist Zahnfleischerkrankung?
Zahnfleischerkrankung ist Entzündung und Infektion von Zahnfleisch und Zahnhalteapparat.
Was ist das häufigste Symptom einer Zahnfleischerkrankung?
Zahnfleischbluten beim Putzen oder Zahnseide ist das häufigste Symptom.
Wie wird Zahnfleischerkrankung behandelt?
Professionelle Reinigung, bessere Mundhygiene und ggf. Antibiotika oder Parodontalchirurgie behandeln sie.
Was passiert, wenn sie nicht behandelt wird?
Unbehandelt entstehen Rückgang, Knochenverlust, lockere Zähne, Abszesse und Zahnverlust.
Wie lange dauert es, bis Zahnfleischerkrankung heilt?
Gingivitis bessert oft in 1–2 Wochen; Parodontitis braucht langfristige Betreuung.
Wie wirkt sich eine vegane Ernährung auf die Zahngesundheit aus?
Wie Beeinflusst Eine Vegane Ernährung Die Zahngesundheit?
Eine gut geplante vegane Ernährung kann die Zahngesundheit unterstützen, aber sie kann zu erhöhter Abnutzung des Zahnschmelzes oder Zahnfleischproblemen führen, wenn sie reich an Säuren und Zucker oder arm an Kalzium, Vitamin D und B12 ist. Mit angereicherten Lebensmitteln, Nahrungsergänzungsmitteln bei Bedarf und konsequenter Mundhygiene können die meisten Veganer gesunde Zähne und gesundes Zahnfleisch erhalten.
Vegane Ernährungsweisen können sehr zahnfreundlich sein, wenn sie sich auf vollwertige Lebensmittel, ausreichende Mineralien und gute Mundpflege konzentrieren. Probleme entstehen meist durch häufige säurehaltige Getränke, klebrigen Zucker und Nährstoffmängel, die den Zahnschmelz und das Zahnfleisch betreffen. Die folgenden Abschnitte behandeln die häufigsten Risiken und praktische Maßnahmen, mit denen Veganer ihr Lächeln gesund halten können.
Inhaltsverzeichnis
Schadet Eine Vegane Ernährung Der Zahngesundheit?
Eine vegane Ernährung ist nicht automatisch schädlich für Zähne oder Zahnfleisch. Die Mundgesundheit wird stärker durch die generelle Ernährungsqualität, die Häufigkeit des Naschens, Fluoridkontakt und tägliche Hygiene beeinflusst als durch den Verzicht auf tierische Produkte allein.
Das heißt jedoch, dass eine schlecht geplante vegane Ernährung das Risiko auf einige vorhersehbare Weise erhöhen kann. Ein Mangel an Kalzium oder Vitamin D kann die Stärke der Zähne und der stützenden Knochen beeinträchtigen, während ein Mangel an Vitamin B12 mit Mundgeschwüren und Zahnfleischproblemen in Verbindung stehen kann. Stark verarbeitete vegane Snacks und häufige Fruchtsäfte können ebenfalls die Säure- und Zuckermenge im Mund erhöhen.
Wie Eine Pflanzenbasierte Ernährung Die Zähne Beeinflusst

Säureeinwirkung Und Zahnschmelzerosion
Viele pflanzliche Grundnahrungsmittel sind sauer oder werden im Mund sauer, insbesondere bei häufigem Verzehr. Zitrusfrüchte, Essighaltiges, Wein, Kombucha und Fruchtsäfte können den Zahnschmelz mit der Zeit erweichen. Stärkereiche Lebensmittel, die auf den Zähnen haften, können außerdem säurebildende Bakterien ernähren und so das Kariesrisiko erhöhen.
Speichelfreundliche Vollwertkost
Vollwertige, faserreiche Lebensmittel können vorteilhaft sein. Knackiges Gemüse, Nüsse und Samen regen den Speichelfluss an, der Säuren neutralisiert und Speisereste wegspült. Wasserreiche Lebensmittel und ausreichende Flüssigkeitszufuhr unterstützen den Speichelfluss, eine wichtige Abwehr gegen Karies und Mundgeruch.
Wichtige Nährstoffe, Auf Die Veganer Für Die Mundgesundheit Achten Sollten
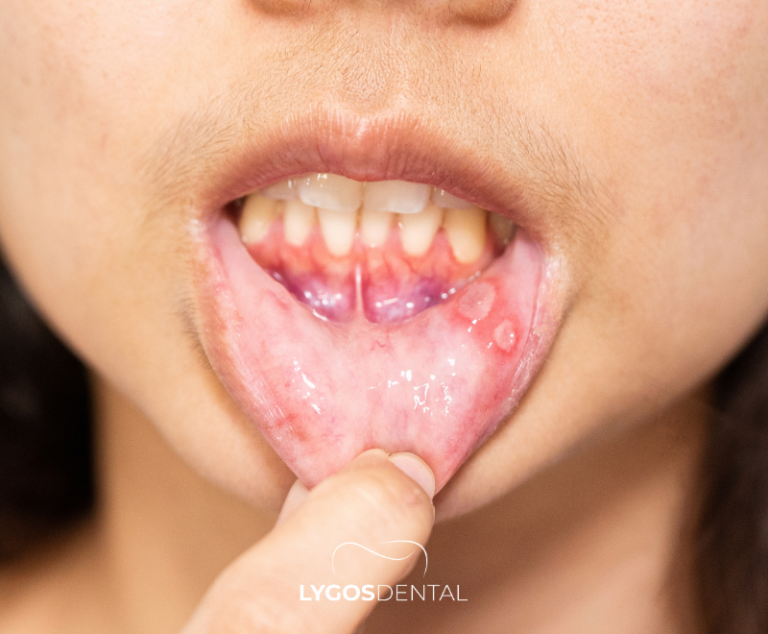
Kalzium Und Vitamin D
Kalzium trägt zur Erhaltung starker Zähne und Kieferknochen bei, während Vitamin D die Kalziumaufnahme unterstützt. Ohne Milchprodukte verlassen sich Veganer in der Regel auf eine Mischung aus natürlich kalziumreichen Lebensmitteln und angereicherten Produkten.
Praktische vegane Quellen sind:
- Mit Kalzium gefestigter Tofu, angereicherte Pflanzenmilch und -joghurts
- Tahini (Sesam), Chiasamen, Mandeln
- Grünkohl, Brokkoli, Pak Choi und andere grüne Blattgemüse
- Vitamin D durch maßvollen Sonnengenuss, angereicherte Lebensmittel oder bei Bedarf Nahrungsergänzungsmittel
Vitamin B12 Und Zahnfleischgesundheit
Vitamin B12 ist wichtig für gesunde Blutkörperchen und Nervenfunktionen und unterstützt die Immunantwort im Mund. Da B12 in nicht angereicherten pflanzlichen Lebensmitteln kaum vorkommt, tritt ein Mangel häufiger bei strengen Veganern auf, die keine angereicherten Produkte oder Nahrungsergänzungsmittel verwenden.
Ein niedriger B12-Spiegel kann mit folgenden Symptomen im Mundraum verbunden sein:
- Mundgeschwüre oder schmerzhafte Stellen
- Brennendes oder kribbelndes Gefühl auf der Zunge
- Zahnfleisch-Empfindlichkeit oder leichtes Bluten
Ein zuverlässiges B12-Präparat oder regelmäßiger Verzehr von B12-angereicherten Lebensmitteln ist der sicherste Weg, einem Mangel vorzubeugen.
Omega-3-Fettsäuren Und Entzündungen
Omega-3-Fettsäuren spielen eine Rolle bei der Entzündungsregulation, was für die Zahnfleischgesundheit wichtig ist. Pflanzliche Lebensmittel liefern hauptsächlich ALA aus Leinsamen, Chiasamen, Walnüssen und Hanf, während DHA und EPA über Algenpräparate verfügbar sind.
Eisen Und Zink
Eisen und Zink unterstützen die Immunfunktion und die Gewebereparatur. Bei dauerhaft niedrigen Werten bemerken manche Menschen häufigere Mundgeschwüre oder eine langsamere Heilung nach Zahnbehandlungen.
Wichtige pflanzliche Quellen sind:
- Linsen, Bohnen, Kichererbsen und Kürbiskerne
- Vollkornprodukte und Hafer
- Cashews und Tahini
- Vitamin-C-reiche Lebensmittel zu den Mahlzeiten zur Verbesserung der Eisenaufnahme
Tägliche Gewohnheiten, Die Vegane Zähne Schützen

- Vermeiden Sie häufiges Nippen an Fruchtsäften, Limonade, Kombucha und anderen säurehaltigen Getränken.
- Spülen Sie nach säurehaltigen Speisen oder Getränken den Mund mit Wasser aus und warten Sie etwa 30 Minuten mit dem Zähneputzen.
- Putzen Sie zweimal täglich mit fluoridhaltiger Zahnpasta und reinigen Sie täglich die Zahnzwischenräume (Zahnseide oder Interdentalbürsten).
- Wählen Sie Snacks, die weniger klebrig und zuckerhaltig sind; kombinieren Sie Obst mit Nüssen oder essen Sie es zu den Mahlzeiten statt ständig zu naschen.
- Kauen Sie zuckerfreien Kaugummi nach den Mahlzeiten, wenn Sie zu Mundtrockenheit neigen (es regt den Speichelfluss an).
- Vereinbaren Sie regelmäßige zahnärztliche Kontrolluntersuchungen und professionelle Zahnreinigungen (meist alle sechs Monate oder wie empfohlen).
Sind Vegane Zahnpasten Wirksam?
Vegane Zahnpasten können genauso wirksam sein wie herkömmliche Varianten, wenn sie bewährte karieshemmende Inhaltsstoffe enthalten. Viele vegane Formeln enthalten Fluorid, das den Zahnschmelz stärkt und das Kariesrisiko senkt. Einige sind fluoridfrei – prüfen Sie daher das Etikett und folgen Sie den Empfehlungen Ihres Zahnarztes, wenn Sie ein alternatives Wirkstoffpräparat verwenden.
Wann Sollte Man Einen Zahnarzt Aufsuchen?
Vereinbaren Sie einen Zahnarzttermin vor der nächsten Routinekontrolle, wenn Sie anhaltendes Zahnfleischbluten, neue Empfindlichkeiten, nicht heilende Mundgeschwüre, ein Brennen auf der Zunge oder anhaltende Mundtrockenheit bemerken. Diese Symptome können verschiedene Ursachen haben – einschließlich Nährstoffmängeln, Reizungen oder Zahnfleischerkrankungen – und sollten frühzeitig abgeklärt werden.
Termin Vereinbaren
Kontaktieren Sie uns, um mehr über ästhetische Zahnmedizin, Zahnkronen, Zahnimplantate und allgemeine Zahnheilkunde zu erfahren. Wir helfen Ihnen, einen Pflegeplan zu finden, der zu Ihrer Ernährung und Ihren Zielen passt.
Häufig Gestellte Fragen
Vegane Ernährung und Zahngesundheit
Vegane Ernährung fördert Zahngesundheit bei ausreichendem Calcium, Vitamin D, B12 und Hygiene.
Verursacht vegetarische Ernährung Karies?
Nein; Karies entsteht durch Zucker, Säuren und Plaque, nicht durch Vegetarismus.
Zahnprobleme bei Vegetariern
Vegetarier können Erosion oder Karies bekommen, wenn die Ernährung sauer oder zuckerreich ist.
Sind die Zähne von Vegetariern gesünder?
Nicht automatisch; Mundhygiene, Fluorid und Zuckerhäufigkeit bestimmen die Zahngesundheit.
Warum bildet sich Zahnstein?
Warum bildet sich Zahnstein?
Zahnstein (auch Zahnkalk genannt) entsteht, wenn Zahnbelag lange genug auf den Zähnen bleibt und verhärtet. Mineralien im Speichel „verfestigen“ den klebrigen Film zu einem rauen Belag – häufig am Zahnfleischrand und zwischen den Zähnen. Gründliches Zähneputzen, tägliches Reinigen der Zahnzwischenräume und regelmäßige professionelle Reinigungen verhindern, dass Plaque zu Zahnstein wird und das Zahnfleisch reizt.
Inhaltsverzeichnis
Was Zahnstein ist
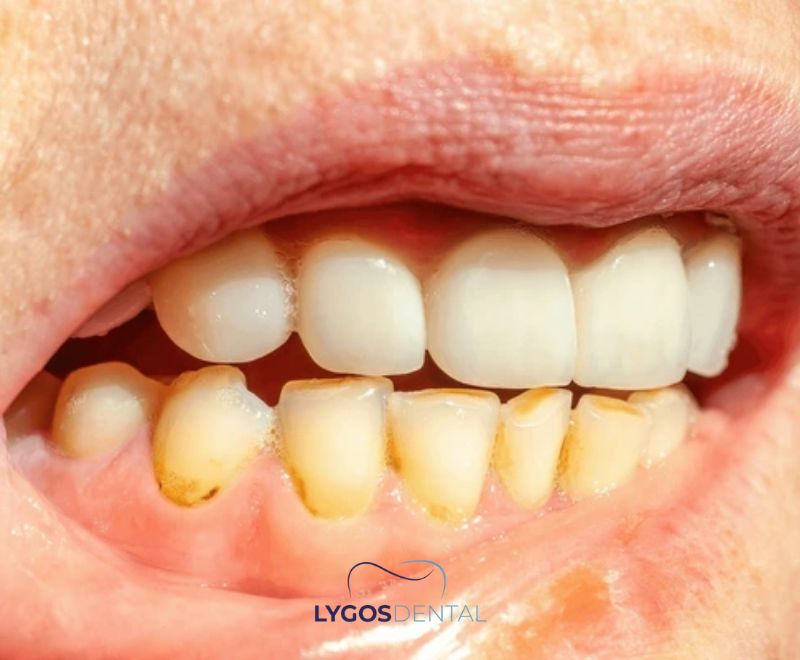
Plaque ist eine weiche, klebrige Schicht aus Bakterien und Speiseresten, die sich täglich auf den Zähnen bildet. Wenn Plaque nicht gründlich entfernt wird, kann sie mineralisieren und zu Zahnstein werden. Im Gegensatz zu Plaque haftet Zahnstein fest auf der Zahnoberfläche und schafft eine raue Stelle, an der sich neue Plaque leichter ansammelt.
Zahnstein bildet sich bevorzugt am Zahnfleischrand, hinter den unteren Schneidezähnen und an den Außenflächen der oberen Backenzähne. Mit der Zeit kann er zu Zahnfleischentzündungen, dauerhaftem Mundgeruch und einem höheren Kariesrisiko führen.
Warum sich Zahnstein bildet
Plaque bleibt auf den Zähnen
Der häufigste Grund ist nicht vollständig entfernter Zahnbelag beim täglichen Putzen. Wenn das Zähneputzen zu kurz oder unregelmäßig erfolgt, bleibt Plaque am Zahnfleischrand und zwischen den Zähnen zurück. Sobald sie verhärtet, entsteht Zahnstein, der mit der Zahnbürste nicht mehr entfernt werden kann.
Mineralien im Speichel und Mundtrockenheit
Speichel enthält von Natur aus Mineralien wie Kalzium und Phosphat. Menschen mit höherem Mineralgehalt im Speichel entwickeln oft schneller Zahnstein. Mundtrockenheit (durch Dehydrierung, bestimmte Medikamente oder Mundatmung) vermindert die reinigende Wirkung des Speichels und kann die Bildung beschleunigen.
Rauchen und Tabakkonsum
Rauchen und anderer Tabakkonsum können die Plaquebildung und Verfärbungen erhöhen. Zudem reizt es das Zahnfleischgewebe und kann frühe Anzeichen einer Zahnfleischerkrankung verdecken, indem sichtbares Bluten reduziert wird. Diese Kombination führt häufig zu stärkerer Zahnsteinbildung im Laufe der Zeit.
Zucker- und stärkehaltige Ernährung
Zucker- und stärkehaltige Lebensmittel fördern das Wachstum von Plaquebakterien, besonders bei häufigem Naschen. Klebrige Speisen und süße Getränke haften länger auf den Zahnoberflächen und in den Zwischenräumen. Je länger Plaque dort bleibt, desto wahrscheinlicher verhärtet sie zu Zahnstein.
Keine Reinigung der Zahnzwischenräume
Eine Zahnbürste erreicht die engen Zahnzwischenräume nicht vollständig. Wenn keine Zahnseide oder Interdentalbürsten verwendet werden, sammelt sich dort und am Zahnfleischrand Plaque an. Deshalb wird Zahnstein oft zuerst zwischen den Zähnen und hinter den unteren Schneidezähnen bemerkt.
Anzeichen für Zahnstein
Zahnstein kann je nach Lage und Dauer unterschiedlich aussehen. Häufige Anzeichen sind:
- Gelbe, beige oder braune Ablagerungen auf den Zähnen (häufig in Zahnfleischnähe)
- Raues Gefühl auf der Zahnoberfläche, das sich nicht wegputzen lässt
- Anhaltender Mundgeruch
- Blutendes oder empfindliches Zahnfleisch beim Putzen oder Reinigen
- Rotes, geschwollenes Zahnfleisch oder Zahnfleischrückgang
- Erhöhte Zahnempfindlichkeit oder häufiger auftretende Karies
Gewohnheiten, die die Zahnsteinbildung beschleunigen

Kleine Alltagsentscheidungen machen einen großen Unterschied. Diese Gewohnheiten fördern häufig die Plaque-Ansammlung und Zahnsteinbildung:
- Weniger als zweimal täglich putzen oder zu kurz putzen
- Zahnseide oder Interdentalbürsten auslassen
- Zahnfleischrand nicht gründlich und sanft reinigen
- Häufiges nächtliches Naschen ohne anschließendes Putzen
- Regelmäßiges Rauchen oder Dampfen mit Nikotinprodukten
- Hoher Konsum von zuckerhaltigen Getränken, süßen Snacks oder Weißmehlprodukten
Wie Zahnärzte Zahnstein entfernen
Sobald Plaque zu Zahnstein verhärtet ist, kann er nicht mehr zu Hause entfernt werden. Ein Zahnarzt oder eine Prophylaxe-Fachkraft entfernt ihn mit speziellen Instrumenten, häufig mithilfe von Ultraschallscaling. Anschließend werden die Zähne poliert, um die Oberfläche zu glätten und erneute Plaque-Anlagerung zu erschweren.
Wenn Zahnstein unter das Zahnfleisch reicht oder Anzeichen einer Zahnfleischerkrankung bestehen, kann eine tiefere Reinigung nötig sein (auch Parodontale Scaling und Wurzelglättung genannt). Ihr Zahnarzt empfiehlt die passende Behandlung je nach Zustand Ihres Zahnfleischs.
Viele Menschen kommen mit einer professionellen Reinigung alle 6–12 Monate gut zurecht. Bei schneller Zahnsteinbildung oder erhöhtem Parodontitis-Risiko kann der Zahnarzt kürzere Intervalle vorschlagen.
Wie man Zahnstein dauerhaft vorbeugt
Vorbeugung bedeutet, Plaque zu entfernen, bevor sie verhärtet. Eine einfache Routine wirkt am besten, wenn sie konsequent eingehalten wird:
- Zweimal täglich zwei Minuten mit fluoridhaltiger Zahnpasta putzen, besonders am Zahnfleischrand.
- Einmal täglich Zahnseide verwenden oder Interdentalbürsten bei größeren Zahnzwischenräumen, Brücken oder Zahnspangen.
- Eine elektrische Zahnbürste in Betracht ziehen, wenn die Technik oder Plaquekontrolle schwierig ist.
- Nach dem Essen mit Wasser spülen und ausreichend trinken, um den Speichelfluss zu fördern.
- Zuckrige Snacks und Getränke möglichst auf Mahlzeiten beschränken.
- Regelmäßige Kontrolltermine und professionelle Zahnreinigungen wahrnehmen, damit Zahnstein früh entfernt wird.
Wann Sie zum Zahnarzt gehen sollten
Vereinbaren Sie einen Termin, wenn Sie Zahnfleischbluten, anhaltenden Mundgeruch, geschwollenes Zahnfleisch, Zahnlockerung oder Schmerzen beim Kauen bemerken. Diese Symptome können auf Gingivitis oder eine fortgeschrittene Zahnfleischerkrankung hinweisen, die eine professionelle Behandlung erfordert. Frühzeitige Therapie ist in der Regel einfacher und schützt den Kieferknochen.
Häufig gestellte Fragen
Wie kann man Zahnsteinbildung verhindern?
Zweimal täglich mit Fluorid putzen, täglich Zwischenräume reinigen, regelmäßig professionelle Prophylaxe.
Was ist die Hauptursache von Zahnstein?
Zahnstein entsteht, wenn Plaque nicht entfernt wird und durch Speichel mineralisiert.
Ist es okay, Zahnstein selbst abzukratzen?
Nein; Selbstkratzen kann Schmelz und Zahnfleisch schädigen und Infektionsrisiko erhöhen.
Was passiert, wenn Zahnstein nicht entfernt wird?
Er führt zu Zahnfleischerkrankung, Mundgeruch, Rückgang, Knochenverlust und Zahnverlust.
Fallen Zähne aus, wenn Zahnstein entfernt wird?
Nein; Reinigung lockert gesunde Zähne nicht, kann aber bestehende Lockerung sichtbar machen.