Lápiz blanqueador dental
Bolígrafo Blanqueador Dental
Los bolígrafos blanqueadores dentales son pequeños geles aplicados con brocha que pueden aclarar manchas superficiales leves en dientes naturales cuando se usan según las indicaciones. La mayoría de las personas nota cambios sutiles después de varios días, con mejores resultados en 1–2 semanas. Los resultados no son permanentes y pueden desvanecerse si consumes regularmente café, té o vino.
¿Qué es un bolígrafo blanqueador dental?

Un bolígrafo blanqueador dental es un aplicador delgado y fácil de transportar lleno de gel blanqueador. La mayoría de las fórmulas utilizan peróxido de hidrógeno o peróxido de carbamida, que son agentes blanqueadores comunes en productos para el hogar. Se pinta una capa fina de gel directamente sobre las superficies frontales de los dientes y luego se deja actuar.
Cómo Funcionan los Bolígrafos Blanqueadores
Los geles blanqueadores funcionan descomponiendo los compuestos que causan manchas, haciendo que los dientes se vean más claros. Los bolígrafos suelen aplicar una menor cantidad de gel y un tiempo de contacto más corto que las bandejas o tratamientos profesionales, por lo que los resultados suelen ser moderados. Son mejores para amarillamiento leve y manchas superficiales cotidianas de alimentos y bebidas.
Los bolígrafos blanqueadores solo cambian el color del esmalte dental natural. No aclaran coronas, empastes, carillas o resinas, y pueden hacer que las diferencias de color sean más notorias si tienes trabajo dental en los dientes frontales.
Cómo Usar un Bolígrafo Blanqueador Dental

Las instrucciones exactas varían según la marca, así que sigue primero la etiqueta. Estos pasos cubren el proceso habitual y te ayudarán a obtener resultados más uniformes.
- Limpia tus dientes: Cepíllate y usa hilo dental (o enjuaga bien) para que el gel entre en contacto con la superficie dental, no con placa o residuos.
- Seca los dientes frontales: Usa un pañuelo limpio o un algodón para secar suavemente los dientes que planeas blanquear. Una superficie seca ayuda a que el gel se mantenga en su lugar.
- Dispensa una pequeña cantidad: Gira, presiona o aprieta el bolígrafo hasta que aparezca un poco de gel en la punta del cepillo.
- Aplica una capa fina: Pinta una capa ligera y uniforme sobre las superficies frontales de los dientes que se muestran al sonreír. Evita las encías y los labios.
- Déjalo actuar: Mantén los labios alejados de los dientes mientras el gel se seca. Muchos bolígrafos se fijan en menos de un minuto, pero sigue el tiempo indicado en tu producto.
- Evita comer o beber brevemente: Evita comer o beber durante unos 30–60 minutos (o según las indicaciones) para que el gel actúe.
La mayoría de las marcas sugiere usar el bolígrafo una o dos veces al día durante 1–2 semanas. Usarlo más seguido de lo recomendado puede aumentar la sensibilidad sin mejorar los resultados.
¿Cuánto Tiempo Tarda en Ver Resultados?
Algunas personas notan un pequeño cambio después de algunos usos, especialmente si las manchas son principalmente superficiales. Para muchos usuarios, la mejora más notoria ocurre después de 1–2 semanas de aplicación constante. Si no ves ningún cambio tras seguir el tratamiento completo recomendado, la decoloración puede ser más profunda y menos sensible a productos en forma de bolígrafo.
Los resultados dependen de factores como:
- Qué tan oscuras son las manchas y si son superficiales o más profundas
- Con qué frecuencia consumes bebidas que manchan como café, té o vino tinto
- Si fumas o usas productos de nicotina como el vapeo
- La potencia del agente blanqueador y cuánto tiempo permanece en los dientes
- Qué tan bien sigues las instrucciones del producto
¿Cuánto Duran los Resultados?
El blanqueamiento con bolígrafo no es permanente. Los dientes pueden adquirir nuevas manchas con el tiempo y el brillo obtenido puede desvanecerse en días o semanas según tus hábitos. Muchas personas usan los bolígrafos para retoques ocasionales en lugar de un uso diario continuo.
Para ayudar a que los resultados duren más:
- Limita alimentos y bebidas que manchen o enjuaga con agua después de consumirlos
- Usa pajilla para bebidas frías como café, té o jugos de colores para reducir el contacto con los dientes frontales
- Espera al menos 30 minutos después de consumir alimentos ácidos antes de cepillarte para proteger el esmalte
- Mantén una buena higiene bucal con cepillado y uso de hilo dental diario, además de limpiezas dentales regulares
Ventajas y Desventajas de los Bolígrafos Blanqueadores
Ventajas:
- Aplicación rápida y sencilla con preparación mínima
- Portátil y fácil de llevar para viajes o eventos
- Costo más bajo que el blanqueamiento profesional
- Útil para retoques entre limpiezas o tratamientos
Desventajas:
- Los resultados suelen ser sutiles y temporales en comparación con bandejas o blanqueamientos profesionales
- Puede causar sensibilidad dental o irritación leve de encías, especialmente si se usa en exceso
- No es eficaz en coronas, carillas, empastes o decoloraciones severas
- Los resultados irregulares son posibles si el gel toca las encías o se aplica de forma desigual
Errores Comunes Que Debes Evitar
- Omitir el cepillado previo: El gel funciona mejor sobre esmalte limpio, no sobre placa o residuos.
- Aplicar en dientes mojados: La saliva puede diluir el gel y hacerlo deslizarse.
- Usar demasiado producto: Una capa gruesa no blanquea más rápido y puede irritar las encías.
- Dejar que el gel toque las encías: El peróxido puede causar blanqueamiento o ardor temporal en los tejidos blandos.
- Comer o beber de inmediato: Dale tiempo al producto para actuar y que no se lave inmediatamente.
- Usar en exceso buscando resultados rápidos: Un uso más frecuente puede aumentar la sensibilidad y no siempre mejora el blanqueamiento.
- Almacenarlo en calor: El calor puede afectar la estabilidad del gel; guárdalo sellado en un lugar fresco y seco.
Seguridad, Sensibilidad y Quién Debe Evitar los Bolígrafos Blanqueadores

Cuando se usan según las indicaciones, los bolígrafos blanqueadores se consideran generalmente seguros para muchos adultos. El efecto secundario más común es la sensibilidad dental temporal, que puede ocurrir porque el peróxido atraviesa el esmalte e irrita la capa interna del diente. También puede ocurrir una leve irritación de encías si el gel toca el tejido blando.
Para reducir la sensibilidad:
- Usa el bolígrafo con menos frecuencia o descansa uno o dos días si aumenta la sensibilidad
- Aplica una capa más fina y evita la línea de las encías
- Usa pasta dental para dientes sensibles y un cepillo de cerdas suaves
- Evita alimentos muy calientes o fríos durante un día si tus dientes reaccionan
Consulta a un dentista antes de blanquear si tienes caries sin tratar, enfermedad de las encías, esmalte desgastado, trabajo dental reciente en dientes visibles o sensibilidad persistente. El blanqueamiento tampoco suele recomendarse para niños y debe discutirse con un dentista durante el embarazo o la lactancia.
Preguntas Frecuentes Sobre el Bolígrafo Blanqueador
¿Son seguros los bolígrafos blanqueadores dentales?
Pueden ser seguros para muchos adultos cuando se usan exactamente como se indica y se compran de marcas confiables. Si tienes dolor dental, problemas activos en las encías o dientes muy sensibles, consulta primero a un dentista.
¿Causan sensibilidad los bolígrafos blanqueadores?
Pueden causarla. La sensibilidad suele ser temporal y mejora al reducir la frecuencia o pausar el tratamiento. Si la sensibilidad es intensa o persiste varios días después de suspender el uso, consulta a un dentista.
¿Funcionan los bolígrafos blanqueadores en todos los dientes?
Funcionan en dientes naturales, principalmente para manchas superficiales leves. No blanquean coronas, carillas, empastes ni resinas, y puede que no ayuden con decoloraciones grises o marrones profundas.
¿Con qué frecuencia se debe usar un bolígrafo blanqueador?
La mayoría de los productos recomienda usarlo una o dos veces al día durante aproximadamente 1–2 semanas, luego hacer retoques ocasionales. No excedas el programa indicado en la etiqueta.
¿Pueden usarlo los niños o mujeres embarazadas?
Por lo general, no se recomienda para niños. Si estás embarazada o amamantando, lo mejor es consultar con tu dentista antes de usar cualquier producto blanqueador.
Cuándo Ir al Dentista en su Lugar
Considera una revisión dental antes de blanquear si tienes:
- Dolor dental, caries visibles o empastes rotos
- Encías sangrantes, inflamadas o señales de enfermedad periodontal
- Decoloración oscura gris, azul o en bandas que pueda ser interna
- Coronas o carillas en dientes frontales y deseas un color uniforme
- Sensibilidad que no mejora tras reducir o
¿Cuándo se debe colocar un implante dental después de la extracción de un diente?
¿Cuándo se debe colocar un implante dental después de una extracción dental?
Un implante dental puede colocarse el mismo día de la extracción, unas semanas después o tras la cicatrización del alvéolo—normalmente entre 4 y 8 semanas o entre 12 y 16 semanas, y a veces más de 6 meses cuando hay infección, pérdida ósea o necesidad de injertos. El momento más seguro depende del hueso, el grosor de las encías y tu historial médico.
Por qué importa el momento después de una extracción
Después de extraer un diente, el alvéolo comienza a cicatrizar y el hueso maxilar se remodela de forma natural. Esto es normal, pero puede reducir el ancho del reborde y cambiar el contorno de la encía, especialmente en las primeras semanas y meses.
El momento del implante se planifica equilibrando tres objetivos: colocarlo en la posición ideal, lograr una estabilidad inicial fuerte en el hueso y reducir el riesgo de complicaciones como infecciones o retracción gingival. Tu dentista utilizará un examen e imágenes para decidir qué opción se adapta mejor a tu caso.
Qué es un implante dental y cómo funciona el tratamiento
Un implante dental es un pequeño poste de titanio o aleación de titanio que reemplaza la raíz de un diente perdido. Con el tiempo, se fusiona con el hueso maxilar (osteointegración), creando una base estable para una corona, puente o dentadura.
La mayoría de los tratamientos con implantes siguen estos pasos:
- Evaluación y planificación (historial médico, evaluación de la mordida e imágenes como radiografías o tomografías 3D si es necesario)
- Extracción dental y manejo del sitio (a veces con injerto para preservar el alvéolo)
- Colocación del implante (de inmediato o tras un período de cicatrización)
- Cicatrización e integración (normalmente varias semanas a unos meses, según el caso)
- Restauración final (corona u otra prótesis) y mantenimiento a largo plazo
La mejor pregunta no es solo “¿cuánto debo esperar?”, sino “¿qué opción de tiempo ofrece el resultado más seguro y estable para mi boca?”
Opciones de tiempo para colocar un implante después de una extracción

Los profesionales suelen describir cuatro categorías de tiempo. Los rangos a continuación son típicos; tu plan puede variar según tu anatomía, presencia de infección y si se requiere injerto.
| Opción | Momento Típico | Razones Comunes Para Elegirlo | Compensaciones |
| Inmediata (Tipo I) | Misma visita que la extracción | Alvéolo sano, sin infección aguda, suficiente hueso para estabilidad | Técnicamente sensible; mayor riesgo de retracción en tejidos delgados |
| Temprana con cicatrización gingival (Tipo II) | Aproximadamente 4–8 semanas | Permite que las encías cierren el alvéolo; tiempo para confirmar resolución de infección | Dos procedimientos; ocurre algo de remodelación ósea temprana |
| Temprana con cicatrización ósea parcial (Tipo III) | Aproximadamente 12–16 semanas | Mejora la estabilidad tras mayor relleno óseo; útil con lesiones mayores | Cronograma más largo; posibles cambios óseos más avanzados |
| Tardía / Sitio cicatrizado (Tipo IV) | Aproximadamente más de 6 meses | Cuando se requiere injerto, infección significativa o una demora planificada | Mayor riesgo de reabsorción; más probable necesidad de injerto |
Colocación inmediata del implante (mismo día)
La colocación inmediata implica insertar el implante justo después de extraer el diente, en la misma cita. Puede funcionar bien cuando las paredes del alvéolo están intactas, las encías están sanas y hay suficiente hueso para anclar el implante con seguridad.
Se puede considerar cuando:
- No hay infección aguda en el sitio de extracción
- La pared ósea facial (frontal) y los tejidos gingivales circundantes son gruesos y estables
- Tu dentista puede lograr una buena estabilidad primaria en la posición 3D correcta
La colocación inmediata puede reducir el número de cirugías y acortar el tiempo total de tratamiento. Aun así, no es la mejor opción para todos los casos, especialmente en áreas estéticas con hueso o encías delgadas.
Colocación temprana tras cicatrización gingival (4–8 semanas)
En este enfoque, se permite que el sitio de extracción se cierre con tejido gingival antes de colocar el implante. Ese tejido adicional puede facilitar el manejo del sitio y ofrecer una imagen más clara de si la inflamación o infección se han resuelto.
Colocación temprana tras cicatrización ósea parcial (12–16 semanas)
Esperar unos meses permite que se forme más hueso dentro del alvéolo, lo cual puede ayudar con la estabilidad del implante. Esta ventana suele considerarse cuando hay una lesión periapical mayor u otro problema local que hace que la colocación temprana sea menos predecible.
Colocación tardía en un sitio completamente cicatrizado (más de 6 meses)
La colocación tardía implica insertar el implante después de que el alvéolo haya cicatrizado y se haya remodelado. Este momento se prefiere a veces cuando se planifican injertos significativos, se requiere resolución total de infección o el tratamiento se ha retrasado por motivos personales o médicos.
El inconveniente es que el reborde puede encogerse durante la cicatrización, lo que puede aumentar la necesidad de injerto óseo para reconstruir el sitio.
¿Qué factores determinan el momento adecuado?

Tu dentista evalúa factores relacionados con el sitio y con tu salud en general. Estos son los puntos de decisión más comunes:
Volumen y densidad ósea: Se necesita hueso adecuado para estabilizar el implante. Si el alvéolo es delgado o está dañado, puede recomendarse un injerto antes o durante la colocación.
Infección y enfermedad gingival: Una infección aguda es motivo para retrasar la colocación. Problemas periodontales crónicos pueden requerir tratamiento previo para reducir el riesgo de enfermedades periimplantarias.
Grosor de encías y estética: Encías delgadas y hueso facial fino implican mayor riesgo de retracción gingival, especialmente en colocación inmediata en la parte frontal de la boca.
Necesidad de injertos óseos o procedimientos de seno maxilar: Si se requiere preservación del reborde, injertos escalonados o elevación de seno, la línea de tiempo puede extenderse para permitir la cicatrización del injerto.
Salud general y medicamentos: Diabetes no controlada, inmunosupresión, antecedentes de radioterapia y ciertos medicamentos óseos pueden afectar la cicatrización y el riesgo. Se necesita un plan personalizado.
Fumar y uso de nicotina: La nicotina reduce el flujo sanguíneo y está asociada con mayor riesgo de complicaciones y fallos del implante. Dejar de fumar antes y después de la cirugía mejora la cicatrización.
5 graves daños del tabaquismo en la salud bucodental
5 Daños Graves del Tabaquismo en la Salud Bucal y Dental
Fumar reseca la boca, altera las bacterias orales y reduce el flujo sanguíneo a las encías. Con el tiempo, aumenta el riesgo de enfermedad periodontal, mal aliento, manchas dentales, cicatrización lenta tras extracciones o implantes, pérdida de dientes y cáncer oral. Las revisiones dentales regulares y dejar de fumar son las formas más efectivas de reducir estos riesgos.
Fumar afecta mucho más que los pulmones. En la boca, el humo del tabaco altera la saliva, alimenta bacterias dañinas y reduce el oxígeno y los nutrientes que llegan a las encías.
Estos cambios hacen que los problemas dentales comiencen antes y progresen más rápido. A continuación se presentan los daños orales y dentales más comunes y graves relacionados con el tabaquismo, junto con señales prácticas a las que estar atento y pasos que ayudan.
Cómo Afecta el Tabaquismo a la Boca
El humo del tabaco contiene sustancias químicas que irritan los tejidos, estrechan los vasos sanguíneos e interfieren con el proceso normal de reparación del cuerpo. También reseca la boca, lo que facilita la acumulación de placa e infecciones.
Los efectos comunes en la boca incluyen:
- Menor cantidad de saliva (boca seca), lo que reduce la limpieza y amortiguación natural de la boca.
- Un cambio en el microbioma oral, permitiendo que bacterias causantes de mal olor y enfermedades dominen.
- Mayor acumulación de placa y sarro, aumentando el riesgo de caries y enfermedad de las encías.
- Reducción del flujo sanguíneo a las encías, lo que puede ocultar señales de advertencia tempranas y ralentizar la cicatrización.
- Mayor probabilidad de infecciones como la candidiasis, especialmente si ya hay una mala higiene bucal.
Los 5 Daños Orales y Dentales Más Graves del Tabaquismo

1. Mayor Riesgo de Enfermedad Periodontal
Fumar está fuertemente relacionado con la enfermedad periodontal. Cuando el flujo sanguíneo se reduce, las encías reciben menos oxígeno y nutrientes, y la respuesta inmunitaria es más débil.
La enfermedad de las encías a menudo comienza de forma silenciosa con una leve sensibilidad o sangrado, y luego progresa hacia la recesión de encías y pérdida ósea alrededor de los dientes. A medida que se destruye el hueso de soporte, los dientes pueden aflojarse y eventualmente caerse.
2. Mal Aliento Persistente y Pérdida del Gusto
La boca seca y la acumulación bacteriana son una combinación común que causa mal aliento duradero (halitosis). Incluso los caramelos mentolados fuertes solo pueden enmascarar el olor cuando la exposición continua al humo es la causa principal.
Fumar también embota las papilas gustativas y el sentido del olfato. Muchas personas notan que los alimentos saben más planos con el tiempo, lo que puede afectar el apetito y las elecciones alimenticias.
3. Manchado Dental y Acumulación Rápida de Sarro
La nicotina y el alquitrán dejan manchas persistentes en los dientes y a lo largo de la línea de las encías. Con el tiempo, la decoloración puede volverse más difícil de eliminar, incluso con limpiezas profesionales.
Los fumadores también tienden a formar sarro más rápidamente. Esa superficie rugosa hace que la placa se adhiera, lo que incrementa el ciclo de irritación e inflamación de las encías.
4. Cicatrización Lenta y Mayor Riesgo de Pérdida Dental
Debido a que fumar restringe la circulación, la boca cicatriza más lentamente después de extracciones, limpiezas profundas, implantes u otros procedimientos. Esto aumenta el riesgo de infecciones, alveolitis seca tras extracciones y complicaciones durante la recuperación.
A largo plazo, la enfermedad periodontal no tratada y la pérdida ósea continua hacen más probable la pérdida dental. Los dientes faltantes pueden afectar la masticación, el habla y la confianza, y pueden provocar el desplazamiento de dientes cercanos.
5. Mayor Riesgo de Cáncer Oral
Fumar es un factor de riesgo importante para los cánceres de boca, lengua, garganta y labios. El humo del cigarrillo contiene miles de sustancias químicas, incluyendo unas 70 carcinógenas conocidas que pueden dañar el ADN de las células orales.
La detección temprana es fundamental. Los exámenes dentales regulares ayudan a detectar llagas o manchas sospechosas antes de que se vuelvan más difíciles de tratar.
Qué Puede Mejorar Después de Dejar de Fumar

Dejar de fumar le da a la boca la oportunidad de recuperarse. Muchas personas notan un aliento más fresco, mejor sabor y menos sequedad a medida que la producción de saliva se normaliza.
Las encías también responden mejor al tratamiento profesional cuando se deja de fumar. Aunque los daños del pasado no siempre se pueden revertir, dejar de fumar reduce la probabilidad de que la enfermedad de las encías y los cambios en los tejidos sigan empeorando.
Cuándo Pedir una Revisión Dental
Agenda una visita dental si notas alguno de los siguientes síntomas:
- Encías sangrantes, inflamadas o sensibles
- Recesión gingival o dientes que parecen más “largos” que antes
- Mal aliento persistente o mal sabor que no desaparece
- Dientes flojos o cambios en la forma en que encajan al morder
- Llagas, bultos o manchas blancas/rojas en la boca que duran más de dos semanas
Preguntas Frecuentes
¿Fumar causa enfermedad periodontal?
Sí. Fumar aumenta la placa y el sarro, debilita la respuesta inmunitaria y reduce el flujo sanguíneo a las encías, lo que hace que la enfermedad periodontal sea más probable y difícil de tratar.
¿Fumar causa mal aliento?
Sí. El humo, la boca seca y la acumulación bacteriana suelen causar halitosis crónica.
¿El blanqueamiento dental es efectivo para fumadores?
El blanqueamiento puede ayudar, pero las manchas suelen regresar si se continúa fumando. Una limpieza dental previa, buena higiene diaria y reducir o dejar de fumar hacen que los resultados duren más.
¿Fumar aumenta el riesgo de cáncer oral?
Sí. Fumar es un factor de riesgo importante para el cáncer oral, y el riesgo aumenta con el tiempo y la cantidad. Los exámenes dentales regulares mejoran la probabilidad de una detección temprana.
¿La salud bucal mejora después de dejar de fumar?
Para muchas personas, sí. El aliento y el gusto suelen mejorar, las encías cicatrizan mejor tras el tratamiento, y el riesgo de más daños disminuye en comparación con seguir fumando.
¿Cómo afecta el uso de aparatos ortodónticos a la vida social?
¿Cómo Afecta el Uso de Brackets a la Vida Social?
Usar brackets puede sentirse incómodo socialmente al principio porque cambian tu sonrisa, pueden afectar ligeramente el habla y requieren cuidado extra al comer fuera. La mayoría de las personas se adaptan en unos días o semanas. Con el tiempo, tener los dientes más rectos suele aumentar la confianza y hacer que sonreír sea más fácil, lo que mejora la comodidad social.
El tratamiento de ortodoncia puede mejorar la función de la mordida, la salud bucal y la apariencia de tu sonrisa. Al mismo tiempo, puede influir en cómo te sientes en entornos sociales, especialmente al principio, cuando la boca aún se está adaptando. La buena noticia es que la mayoría de los cambios sociales son temporales, y muchas personas se sienten más seguras a medida que el tratamiento avanza.
Qué Cambia Más en las Primeras Semanas

Los primeros días con brackets suelen venir acompañados de un cambio visible en la sonrisa, molestias leves y una curva de aprendizaje en la limpieza. Si eres adolescente, puede que te preocupen los comentarios en la escuela; si eres adulto, podrías sentirte cohibido en el trabajo o en citas. Estas sensaciones normalmente desaparecen cuando los brackets se vuelven parte de tu rutina.
Si lo que más te preocupa es la visibilidad, consulta con tu ortodoncista sobre opciones más discretas como brackets cerámicos, linguales (detrás de los dientes) o alineadores transparentes, si son adecuados para tu caso.
Salir a Comer y Eventos Sociales
Comer con amigos puede sentirse diferente al principio, ya que ciertos alimentos pueden aflojar los brackets o doblar los alambres. Con unos cuantos hábitos simples, la mayoría de las personas siguen saliendo a comer sin sentirse limitadas.
Alimentos con los que Tener Cuidado
Los alimentos duros, pegajosos o muy masticables son los que más problemas pueden causar. Cuando salgas, elige opciones más blandas y corta los alimentos en trozos pequeños para masticar con comodidad.
- Productos duros: nueces, hielo, caramelos duros, pan crujiente
- Productos pegajosos: caramelo, chicle, toffee
- Alimentos difíciles de morder: manzanas enteras, mazorcas de maíz, sándwiches gruesos (córtalos antes)
Cómo Manejar la Comida Atrapada en los Brackets
Es común que la comida se quede atrapada en los brackets y puede ser embarazoso, pero es fácil de manejar. Lleva un cepillo de viaje, cepillo interdental o enhebradores de hilo dental en tu bolso. Un enjuague rápido con agua después de comer también ayuda hasta que puedas cepillarte bien.
Hablar, Sonreír y Fotos

Los brackets cambian cómo se mueven los labios y la lengua alrededor de los dientes, por lo que es normal notar pequeñas diferencias al principio. La mayoría de las personas se adaptan rápido, y los amigos suelen notar mucho menos de lo que tú percibes.
Cambios Temporales en la Pronunciación
Algunos sonidos (como la ‘s’ o la ‘t’) pueden sentirse diferentes en la primera o segunda semana, especialmente si tienes rampas de mordida o nuevos elásticos. Leer en voz alta unos minutos al día puede acelerar la adaptación. Si el habla no mejora tras varias semanas, tu ortodoncista puede revisar si hay alguna causa específica.
Sentirse Seguro al Sonreír
Es común sonreír menos al principio, sobre todo en fotos de cerca. A medida que los dientes se alinean, muchas personas se sienten más cómodas sonriendo y riendo nuevamente. Si te sientes tenso en las fotos, practica sonrisas relajadas frente al espejo para saber qué se siente natural.
Confianza y Autoimagen a lo Largo del Tiempo
La confianza suele disminuir al inicio del tratamiento y aumentar a medida que se ven los avances. Ver dientes más rectos, una mejor mordida o menos apiñamiento puede cambiar tu enfoque de los brackets a los resultados. Para muchas personas, ese cambio facilita las situaciones sociales.
Comunicación y Reacciones de los Demás
La mayoría de las personas están acostumbradas a ver brackets y no les prestan mayor atención. Si alguien hace un comentario incómodo, una respuesta tranquila puede detener la situación sin convertirla en algo grande. Frases simples como “Sí, me los estoy alineando” o “Por fin arreglando mi mordida” suelen hacer que la conversación continúe.
Retos Sociales Comunes y Cómo Afrontarlos

Algunas herramientas prácticas pueden prevenir las situaciones que más preocupan a las personas. Estos consejos son especialmente útiles para la escuela, reuniones de trabajo, viajes y eventos especiales.
Zonas adoloridas: Usa cera ortodóntica en los brackets que irriten y enjuaga con agua tibia con sal si tu ortodoncista lo recomienda.
Labios secos o irritación: Ten siempre bálsamo labial a mano y bebe agua con frecuencia, especialmente en lugares con calefacción o aire acondicionado.
Bracket roto o alambre que pincha: Contacta con tu ortodoncista de inmediato; soluciones temporales como la cera pueden ayudarte hasta que te atiendan.
Preocupación por conversaciones cercanas: Gira ligeramente tu cuerpo, mantén contacto visual y habla con calma; las personas se enfocan en tu rostro, no en tus brackets.
Sentirse cohibido: Recuerda que el tratamiento es temporal y los resultados son duraderos.
Beneficios Sociales que Muchas Personas Notan
Los brackets no son solo una cuestión de apariencia. Pueden fomentar mejores hábitos de higiene bucal, facilitar la limpieza a medida que mejora la alineación y reducir las molestias causadas por una mala mordida. A medida que cambia tu sonrisa, suele volverse más fácil hablar, reír y mostrar los dientes sin pensarlo demasiado.
Cuándo Hablar con tu Ortodoncista
Si el dolor, las llagas bucales o los cambios en el habla son intensos o no mejoran, vale la pena consultar con tu ortodoncista. Pequeños ajustes—como alisar un alambre, cambiar el uso de elásticos o aplicar cera en los puntos adecuados—pueden marcar una gran diferencia. Pedir consejo temprano te ayuda a mantenerte cómodo y social durante todo el tratamiento.
Preguntas Frecuentes
¿Usar brackets afecta negativamente mi vida social?
Algunas personas se sienten más cohibidas al principio, y comer o hablar puede requerir algo de práctica. A medida que te adaptas, la vida social suele volver a la normalidad, y muchas personas se sienten más seguras conforme sus dientes se alinean.
¿Es más difícil hablar con brackets?
Puede serlo por un corto período, especialmente en la primera o segunda semana. Leer en voz alta y hablar despacio al principio suele ayudar, y la mayoría de las personas recuperan su forma habitual de hablar rápidamente.
¿Los brackets reducen la autoestima?
Pueden hacerlo al principio si estás enfocado en el cambio de tu sonrisa. La confianza a menudo mejora a medida que ves el progreso y te sientes bien por invertir en tu salud bucal a largo plazo.
¿Se excluye socialmente a las personas por tener brackets?
Los brackets son comunes y la mayoría de las personas son comprensivas o indiferentes. Si alguien se burla, una respuesta sencilla y segura suele terminar con la situación.
¿Da vergüenza sonreír con brackets?
No. Una sonrisa natural sigue siendo una sonrisa natural. Si al principio no estás seguro, date tiempo—muchas personas terminan sonriendo más a medida que avanza el tratamiento.
Bruxismo en niños (rechinar los dientes)
Bruxismo en Niños (Rechinamiento de Dientes)
El bruxismo en niños es el apretamiento o rechinamiento involuntario de los dientes, con mayor frecuencia durante el sueño. Puede desgastar los dientes, tensar los músculos de la mandíbula e interrumpir el descanso. Muchos casos son leves y temporales, pero el rechinamiento continuo, el dolor mandibular matutino, los dolores de cabeza o el desgaste visible de los dientes deben ser evaluados por un dentista para descartar problemas de mordida o del sueño.
¿Qué Es El Bruxismo En Niños?

El bruxismo es el apretamiento o rechinamiento involuntario de los dientes. En los niños, ocurre con mayor frecuencia durante el sueño, por lo que puede pasar desapercibido hasta que un padre escucha el sonido o un dentista detecta desgaste. El bruxismo puede afectar tanto a los dientes de leche como a los permanentes. Si persiste, puede causar fatiga muscular, sensibilidad dental o interrupción del sueño.
Signos Y Síntomas Del Rechinamiento Dental
Los niños no siempre informan síntomas, por lo que los padres suelen notar los cambios primero. Esté atento a uno o más de los siguientes signos:
- Sonidos de rechinamiento o chasquidos durante el sueño
- Dolor, tensión o fatiga mandibular por la mañana
- Dientes aplanados, desgastados, astillados o agrietados
- Sensibilidad dental al frío, calor o al cepillado
- Dolores de cabeza, dolor de oídos o molestias faciales
- Sueño inquieto, despertares frecuentes o cansancio diurno
- Dificultades de concentración en la escuela
Si los síntomas son frecuentes o empeoran, programe una visita dental para que se evalúen la causa y cualquier daño dental desde el principio.
Causas Comunes Del Bruxismo En Niños
El bruxismo rara vez tiene una única causa. Generalmente está relacionado con una combinación de factores emocionales, dentales y del sueño.
Estrés Y Factores Emocionales
Los grandes cambios pueden reflejarse en el sueño del niño. La presión escolar, los exámenes, el estrés familiar, la ansiedad o una nueva rutina pueden aumentar el apretamiento nocturno. Algunos niños también rechinan los dientes cuando están emocionados o sobreestimulados.
Cambios Dentales Y De Mordida
El rechinamiento puede aparecer durante el crecimiento normal, especialmente mientras los dientes de leche se caen y los permanentes brotan. Una mordida desalineada, una mandíbula desviada o la irritación por un diente flojo también pueden contribuir.
Problemas Del Sueño
El bruxismo puede estar asociado con sueño interrumpido, ronquidos o trastornos respiratorios del sueño. Si su hijo ronca fuerte, tiene pausas en la respiración o se despierta sin sentirse descansado, coméntelo con su dentista o pediatra.
Factores Médicos, Neurológicos Y Del Desarrollo
Algunos niños rechinan más cuando tienen diferencias en la atención, la sensibilidad o el desarrollo. Ciertos medicamentos y condiciones médicas también pueden influir, por lo que un historial completo ayuda a determinar los siguientes pasos.
Problemas Potenciales Si El Bruxismo No Se Trata
El rechinamiento leve y ocasional puede no causar daño. Sin embargo, el bruxismo persistente puede ocasionar:
- Desgaste del esmalte y mayor sensibilidad dental
- Dientes astillados, agrietados o empastes rotos
- Dolor en la articulación mandibular (ATM), chasquidos o apertura limitada
- Molestias en cabeza, cuello u hombros
- Mala calidad del sueño y fatiga durante el día
Cómo Se Diagnostica El Bruxismo
El diagnóstico generalmente comienza con un examen dental. El dentista puede buscar desgaste dental, grietas, recesión de encías o sensibilidad en la mandíbula. También puede preguntar sobre hábitos de sueño, estrés, ronquidos y síntomas diurnos. Si se sospecha un trastorno respiratorio del sueño, su hijo puede ser derivado a un pediatra o especialista en sueño.
Opciones De Tratamiento Para El Bruxismo En Niños

El tratamiento depende de la causa, la edad del niño y si hay daño dental o dolor. En muchos niños, la observación y cambios simples en los hábitos son suficientes.
Vigilancia Y Tranquilidad
Cuando el rechinamiento es leve y no hay dolor ni daño dental, los dentistas suelen recomendar una espera vigilante con revisiones regulares. A medida que la mordida cambia con el crecimiento, el bruxismo puede disminuir por sí solo.
Férula Oclusal Nocturna
Una férula nocturna personalizada puede proteger los dientes al reducir el contacto directo entre ellos. No todos los niños son candidatos, especialmente si aún están en fase de erupción dental activa, por lo que el ajuste y momento deben decidirse con un dentista.
Manejo Del Estrés
Si el estrés es un factor claro, el apoyo en casa puede marcar la diferencia. Para la ansiedad persistente, un psicólogo o consejero infantil puede ayudar con estrategias de afrontamiento adecuadas a la edad, como técnicas basadas en el juego o rutinas estructuradas.
Higiene Y Rutina Del Sueño
Un horario constante, tiempo de relajación sin pantallas y un ambiente de sueño tranquilo pueden reducir los despertares nocturnos. Evite bebidas estimulantes y comidas pesadas cerca de la hora de dormir cuando sea posible.
Tratar Las Condiciones Subyacentes
Si el bruxismo está relacionado con ronquidos, congestión nasal, reflujo u otro problema médico, tratar esa causa puede reducir el rechinamiento. El tratamiento ortodóntico puede considerarse si la mordida o la alineación de la mandíbula contribuyen a los síntomas.
Qué Pueden Hacer Los Padres En Casa
Los padres pueden ayudar observando patrones y reduciendo los factores desencadenantes. Algunas acciones prácticas incluyen:
- Hablar con su hijo sobre preocupaciones o cambios que puedan afectar el sueño
- Usar una rutina de sueño relajante como un baño tibio, lectura o música suave
- Mantener el dormitorio tranquilo, oscuro y con una temperatura confortable
- Fomentar la actividad física diurna para liberar tensión
- Programar revisiones dentales regulares para controlar el desgaste dental
- Anotar cuándo ocurre el rechinamiento y los síntomas asociados para compartir con el dentista
Cuándo Consultar Al Dentista O Al Médico
Pida una cita si nota alguno de los siguientes signos:
- Rechinamiento la mayoría de las noches durante varias semanas
- Dolor mandibular por la mañana, dolores de cabeza o molestias faciales
- Desgaste dental visible, astillas o sensibilidad
- Ronquidos, pausas respiratorias o sueño inquieto
- Cansancio diurno o problemas de concentración
Una evaluación oportuna puede prevenir daños y ayuda a identificar si el problema es dental, relacionado con el estrés o con el sueño.
Preguntas Frecuentes Sobre El Bruxismo En Niños
¿Cuándo Se Vuelve Peligroso El Bruxismo En Niños?
El bruxismo debe ser evaluado cuando provoca desgaste dental, dolor, dolores de cabeza, síntomas en la mandíbula o mal sueño. Si la calidad de vida de su hijo se ve afectada o nota daño en los dientes, programe una visita dental.
¿El Bruxismo En Niños Desaparece Por Sí Solo?
Sí, muchos niños superan el bruxismo a medida que cambian sus dientes y mordida. Aun así, debe ser controlado para detectar a tiempo el desgaste dental y la incomodidad mandibular.
¿A Qué Edad Comienza El Rechinamiento Dental En Niños?
El rechinamiento dental suele comenzar entre los 3 y 6 años, cuando la boca y la mandíbula cambian rápidamente. El estrés y las interrupciones del sueño pueden desencadenarlo a cualquier edad.
¿El Rechinamiento Dental Es Un Hábito Permanente?
Puede continuar si no se aborda la causa. Con el apoyo adecuado—como el manejo del estrés, rutinas de sueño y atención dental—la mayoría de los niños puede reducir los síntomas.
¿El Rechinamiento Dental En Niños Puede Causar Trastornos Del Sueño?
El bruxismo puede estar vinculado a microdespertares y actividad muscular que interrumpen el sueño. Los niños pueden sentirse cansados durante el día o tener dificultades de atención si baja la calidad del sueño.
El efecto de los alimentos azucarados en el esmalte dental
El Efecto de los Alimentos Azucarados en el Esmalte Dental
Los alimentos azucarados alimentan a las bacterias de la placa, que rápidamente producen ácidos que ablandan el esmalte dental. Cada bocadillo dulce desencadena un ataque ácido durante unos 20 minutos, y los refrigerios repetidos mantienen el esmalte bajo presión. Con el tiempo, esto puede provocar adelgazamiento, sensibilidad y caries. Limitar la frecuencia y usar flúor ayuda a proteger el esmalte.
La salud bucal afecta la comodidad, la dieta y la confianza. El azúcar no es la única causa de la caries dental, pero los bocadillos y bebidas dulces frecuentes proporcionan a las bacterias orales un suministro constante. Cuando esto ocurre, el esmalte pasa más tiempo bajo ataque ácido, aumentando la probabilidad de caries y sensibilidad.
Qué Hace el Esmalte Dental
El esmalte dental es la capa protectora exterior de cada diente y el tejido más duro del cuerpo humano. Protege la dentina más blanda que se encuentra debajo del desgaste diario, los cambios de temperatura y los ácidos de la boca. El esmalte es fuerte, pero no es tejido vivo, por lo que no puede regenerarse una vez perdido.
Cómo el Azúcar Provoca la Erosión del Esmalte y las Caries
El azúcar por sí solo no «quema» los dientes. El problema comienza cuando los azúcares y almidones refinados permanecen en la placa, lo que permite que las bacterias produzcan ácidos. Esos ácidos extraen minerales del esmalte (desmineralización), dejándolo más blando y propenso al desgaste.
Por Qué la Frecuencia Importa Más que la Cantidad
Cada vez que comes o bebes algo azucarado, los niveles de ácido aumentan durante unos 20 minutos. Si picas o bebes durante todo el día, el esmalte tiene poco tiempo para recuperarse entre ataques. Reservar los dulces para las comidas y reducir los “pequeños bocados” suele ser más efectivo que una fuerza de voluntad perfecta.
Los Dulces Pegajosos y las Bebidas Azucaradas Son Dañinos para el Esmalte
Los alimentos pegajosos como los caramelos, las gomitas y las frutas secas pueden adherirse a los dientes y alimentar la placa por más tiempo. Las bebidas azucaradas, como los refrescos, las bebidas energéticas y el café endulzado, son riesgosas porque se suelen beber lentamente. Usar una pajilla, tomar todo de una vez y enjuagar con agua puede reducir el tiempo de contacto.
Señales de que Tu Esmalte Puede Estar Desgastándose

El desgaste del esmalte puede ocurrir gradualmente, por lo que los primeros signos son fáciles de pasar por alto. Si notas alguno de los siguientes cambios, un dentista puede verificar si hay pérdida de esmalte, caries o bruxismo.
- Sensibilidad al frío, calor o alimentos dulces.
- Dientes que se ven más amarillos al transparentarse la dentina.
- Bordes ásperos, pequeños fragmentos o un aspecto vidrioso/brillante en la superficie dental.
- Caries más frecuentes, especialmente cerca de la línea de las encías.
- Puntas translúcidas o “transparentes” en los dientes frontales.
Formas Prácticas de Proteger el Esmalte Si Comes Dulces
No necesitas una dieta perfecta para proteger el esmalte. El objetivo es reducir la frecuencia de exposición al azúcar y al ácido, y fortalecer el esmalte con flúor y buenos hábitos diarios.
- Cepíllate dos veces al día con pasta dental con flúor y un cepillo de cerdas suaves.
- Escupe después de cepillarte en lugar de enjuagar para que el flúor permanezca más tiempo en los dientes.
- Usa hilo dental una vez al día para eliminar la placa entre los dientes donde el cepillo no llega.
- Reserva los alimentos y bebidas azucaradas para las comidas y evita picar con frecuencia.
- Elige agua o leche entre comidas; enjuaga con agua después de consumir dulces cuando puedas.
- Visita al dentista regularmente para detección temprana y prevención personalizada.
Cuidado Bucal Después de Comer Bocadillos Azucarados
Justo después de consumir algo dulce, tu esmalte está más vulnerable. Unos simples pasos ayudan a neutralizar los ácidos y eliminar azúcares antes de cepillarte.
Espera Antes de Cepillarte
Si el bocadillo o bebida era ácido (por ejemplo, refresco, cítricos o dulces ácidos), evita cepillarte de inmediato. Esperar al menos 30 minutos permite que la saliva amortigüe los ácidos y que el esmalte se endurezca nuevamente. Si no puedes esperar, enjuaga con agua primero y cepíllate suavemente.
Pasos Rápidos Que Ayudan
- Enjuaga con agua para eliminar los azúcares y diluir los ácidos.
- Mastica chicle sin azúcar (idealmente con xilitol) durante 10–20 minutos para estimular la saliva.
- Usa un enjuague bucal con flúor en un momento distinto al del cepillado si tu dentista lo recomienda.
- Limpia suavemente tu lengua; allí viven muchas bacterias.
Alternativas con Menos Azúcar que Son Más Amables con los Dientes

Ningún endulzante es completamente “a prueba de dientes”, pero algunas opciones tienen menos probabilidades de alimentar a las bacterias productoras de ácido. La textura también importa: los alimentos pegajosos tienden a permanecer más tiempo en los dientes.
- Stevia u otros endulzantes sin azúcar en bebidas en lugar de azúcar añadido.
- Chicle o mentas endulzadas con xilitol, que no alimentan las mismas bacterias y pueden ayudar a reducir el riesgo de caries.
- Fruta entera en lugar de caramelos o frutas secas; el agua y la fibra reducen el tiempo que el azúcar permanece en la boca.
- Yogur natural, queso o nueces como refrigerios cuando quieras algo satisfactorio sin un golpe de azúcar.
- Si eliges miel o dátiles, trátalos como cualquier otro azúcar y consúmelos durante las comidas.
Los alimentos azucarados pueden dañar el esmalte dental con el tiempo, especialmente cuando se consumen o beben con frecuencia. La buena noticia es que pequeños cambios —menos momentos azucarados al día, buen momento para cepillarse y uso constante de flúor— pueden marcar una gran diferencia. Si tienes sensibilidad, desgaste visible o caries frecuentes, consulta a tu dentista sobre prevención personalizada y opciones para fortalecer el esmalte.
Preguntas Frecuentes
¿Cómo dañan los alimentos azucarados el esmalte dental?
Los alimentos azucarados alimentan a las bacterias de la placa, que producen ácidos. Esos ácidos extraen minerales del esmalte y lo ablandan, aumentando el riesgo de erosión y caries. Comer con frecuencia mantiene activo este ciclo.
¿Qué tan rápido puede empezar a afectar el azúcar a mis dientes?
Los niveles de ácido pueden aumentar a los pocos minutos de consumir azúcar y permanecer elevados durante unos 20 minutos. Cada nuevo bocadillo o sorbo reinicia el proceso, por eso la frecuencia importa tanto.
¿El azúcar de la fruta (fructosa) también es dañino para los dientes?
Todas las formas de azúcar pueden ser utilizadas por las bacterias de la placa. La fruta entera suele ser menos problemática que los dulces porque contiene agua y fibra y generalmente se consume más rápido. Las frutas secas y los jugos son más propensos a quedarse en los dientes o a consumirse lentamente.
¿Puede regenerarse el esmalte dental una vez que está dañado?
El esmalte perdido no vuelve a crecer, pero el debilitamiento inicial a veces puede estabilizarse mediante remineralización. La pasta dental con flúor, la saliva y los tratamientos recomendados por el dentista pueden ayudar a fortalecer el esmalte restante y ralentizar la pérdida adicional.
¿Es posible tratar los dientes de leche?
¿Es posible tratar los dientes de leche?
Sí. Las caries y daños en los dientes de leche pueden tratarse con empastes, coronas pequeñas y terapia pulpar (pulpotomía o pulpectomía) cuando el nervio está afectado. Tratar los dientes de leche previene el dolor y las infecciones, favorece la masticación y el habla, y ayuda a que los dientes permanentes erupcionen en la posición correcta.
Los dientes de leche pueden ser temporales, pero tienen un trabajo de tiempo completo: ayudan a los niños a masticar cómodamente, hablar con claridad y mantener el espacio para los dientes permanentes que se están desarrollando debajo. Cuando un diente de leche tiene una caries o lesión, tratarlo a tiempo suele significar un cuidado más simple y menos molestias para el niño.
Table of Contents
Por qué es importante tratar los dientes de leche

Dejar una caries sin tratar puede provocar dolor, hinchazón e infección. Las infecciones en un diente de leche también pueden afectar las encías cercanas y, en algunos casos, el diente permanente en desarrollo.
La pérdida temprana de un diente puede hacer que los dientes vecinos se desplacen hacia el espacio vacío. Eso puede dificultar la erupción del diente permanente en el lugar correcto y aumentar el riesgo de apiñamiento en el futuro.
Cuándo erupcionan y se caen los dientes de leche
La mayoría de los niños tienen su primer diente de leche alrededor de los 6 meses de edad, y el conjunto completo de 20 dientes suele estar completo hacia los 3 años.
Los dientes de leche generalmente comienzan a aflojarse alrededor de los 6 años. La transición hacia los dientes permanentes suele continuar hasta los 12–13 años, dependiendo del niño.
Señales comunes de caries o infección

Las caries pueden ser difíciles de detectar al principio, especialmente en los dientes posteriores y entre dientes que se tocan. Llame al dentista si nota lo siguiente:
- Manchas blancas, marrones o negras en un diente
- Sensibilidad al frío, calor o alimentos dulces
- Dolor de muelas, llanto al comer o evitar masticar de un lado
- Mal aliento que no mejora con el cepillado
- Encías inflamadas, rojas o con sangrado cerca de un diente
- Un bulto similar a un grano en la encía (posible signo de infección)
- Un diente astillado o roto después de una caída
Cómo tratan los dentistas los dientes de leche
El tratamiento adecuado depende de la edad del niño, el tamaño de la caries y si el nervio del diente (pulpa) está afectado. El dentista puede usar un examen y, si es necesario, radiografías para confirmar lo que sucede debajo de la superficie.
Cuidado preventivo: flúor y selladores
Si la caries está comenzando, los dentistas pueden centrarse en la prevención para evitar que empeore. Esto puede incluir flúor profesional, orientación sobre el cepillado y sellado de surcos profundos en los dientes posteriores si tienen mayor riesgo de caries.
En algunos casos, el dentista puede recomendar fluoruro diamino de plata (SDF) para ayudar a detener o ralentizar la caries inicial, especialmente si el tratamiento tradicional debe posponerse.
Empastes para caries tempranas
Cuando la caries se limita a las capas externas del diente, un empaste suele ser suficiente. El dentista elimina la parte dañada y restaura el diente con un material seguro para niños, generalmente un compuesto del color del diente.
Puede utilizarse anestesia local para mantener cómodo al niño. Después del empaste, el diente normalmente puede funcionar con normalidad el mismo día.
Coronas para caries grandes o dientes rotos
Si un diente de leche tiene una caries grande o una estructura débil o rota, una corona puede protegerlo mejor que un empaste. Las coronas de acero inoxidable se usan comúnmente en dientes posteriores de leche porque son duraderas y cubren todo el diente.
Las coronas ayudan a los niños a masticar sin dolor y reducen el riesgo de que el diente se vuelva a romper.
Pulpotomía y pulpectomía (endodoncia infantil)
Si la caries llega al nervio, el dentista puede recomendar terapia pulpar en lugar de extraer el diente. Una pulpotomía trata un nervio inflamado en la corona del diente, mientras que una pulpectomía elimina tejido infectado de la corona y las raíces.
En los dientes primarios, los conductos se rellenan con un material reabsorbible diseñado para dientes de leche. El objetivo es mantener el diente en su lugar hasta que esté listo para caerse naturalmente.
Cuándo se necesitan extracciones o mantenedores de espacio
A veces, un diente de leche no puede salvarse, por ejemplo, si la infección es grave o el diente está muy roto. En esas situaciones, extraer el diente puede ser la opción más segura.
Si se pierde un diente antes de tiempo, el dentista puede recomendar un mantenedor de espacio para conservar el espacio para el diente permanente y reducir el riesgo de apiñamiento futuro.
Cuándo llevar a su hijo al dentista
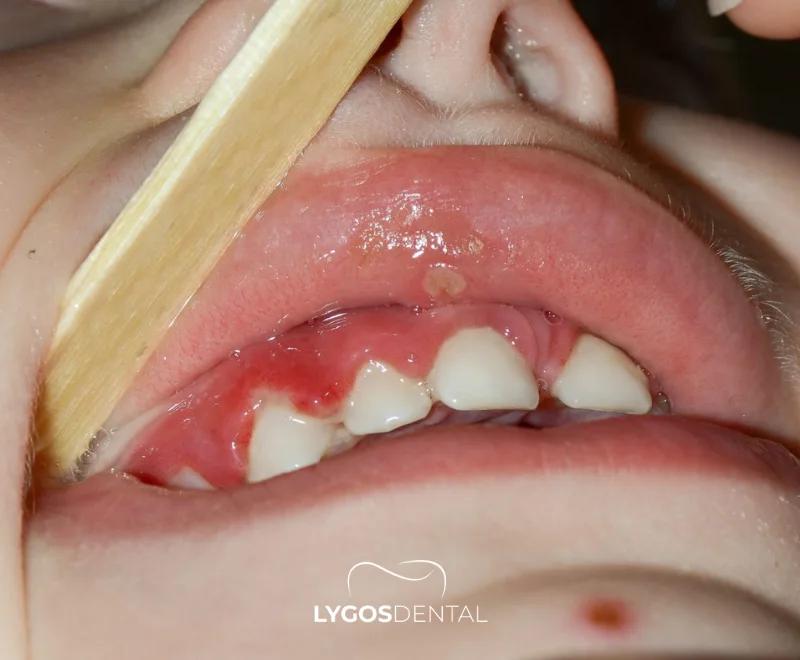
La Academia Estadounidense de Odontología Pediátrica recomienda la primera visita dental a los 12 meses o dentro de los 6 meses posteriores a la erupción del primer diente. Las visitas tempranas ayudan a establecer una rutina y a detectar pequeños problemas antes de que se vuelvan dolorosos.
Solicite una cita antes del chequeo de rutina si su hijo tiene dolor de muelas, hinchazón, fiebre con síntomas dentales o una lesión dental tras una caída.
Cómo ayudar a prevenir las caries en casa
Prevenir suele ser más fácil que tratar. Estos hábitos marcan una gran diferencia:
- Cepille dos veces al día con un cepillo de cerdas suaves. En niños pequeños, un adulto debe cepillar o supervisar.
- Use pasta dental con flúor en la cantidad adecuada: una manchita (como un grano de arroz) para menores de 3 años, y una cantidad del tamaño de un guisante para niños de 3 a 6 años.
- Use hilo dental una vez al día cuando dos dientes se toquen y la comida se quede entre ellos.
- Limite los refrigerios y bebidas azucaradas frecuentes. Beber jugo, leche endulzada o refrescos por períodos prolongados es especialmente perjudicial para los dientes.
- Evite acostar al niño con un biberón o taza con boquilla que contenga algo distinto al agua.
- Mantenga chequeos dentales regulares para detectar caries pequeñas a tiempo.
Preguntas frecuentes
¿Se pueden arreglar los dientes de leche podridos?
Sí—el dentista elimina la caries con empastes, coronas o extracción y previene recaídas.
¿Cuál es la regla 3-3-3 para los dientes?
Cepíllate 3 veces al día 3 minutos y cambia el cepillo cada 3 meses.
¿Vale la pena arreglar caries en dientes de leche?
Sí—tratar caries evita dolor, infección, pérdida temprana y problemas al comer/hablar.
¿Qué edad es tarde para los dientes de leche?
Después de unos 13 años, conservar dientes de leche es tardío y requiere evaluación.
¿Los dientes de leche se pudren con el tiempo?
No—la caries requiere placa y azúcar; el tiempo solo no pudre dientes.
Dentinogénesis imperfecta
Dentinogénesis Imperfecta
La dentinogénesis imperfecta es un defecto hereditario de la dentina que puede hacer que los dientes se vean gris azulado o marrón amarillento y se desgasten más rápido de lo normal. Debido a que la capa de dentina es débil, el esmalte puede astillarse y los dientes pueden fracturarse. Un dentista puede confirmar el diagnóstico con un examen y radiografías, y luego planificar restauraciones protectoras para preservar la masticación y la apariencia.
Table of Contents
¿Qué es la Dentinogénesis Imperfecta?
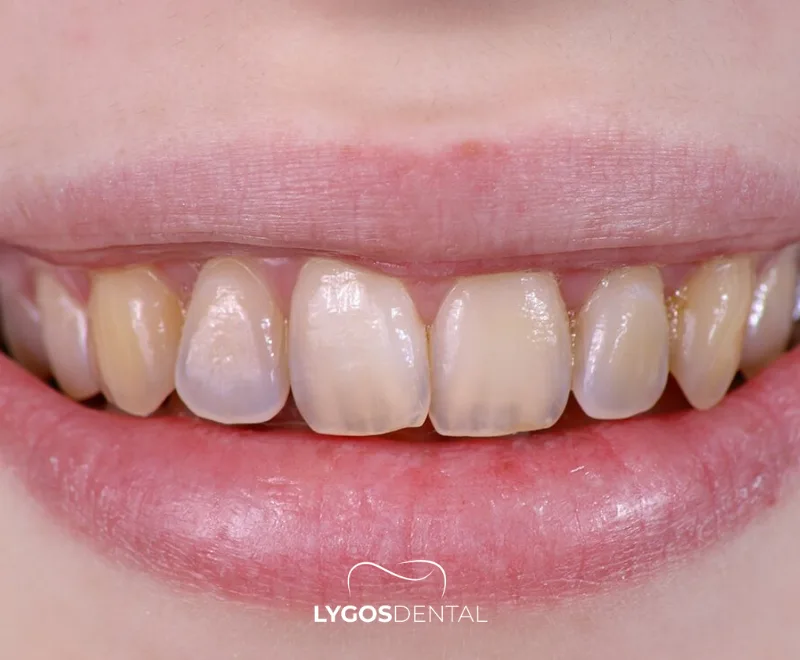
La dentinogénesis imperfecta es una condición genética en la que la dentina (la capa debajo del esmalte) se forma de manera anormal. Como resultado, los dientes pueden verse más oscuros, parecer más translúcidos u “opalescentes” y desgastarse o fracturarse más fácilmente de lo esperado.
Puede afectar los dientes primarios, los permanentes o ambos. Dado que la dentina sostiene el esmalte, incluso una pequeña astilla en el esmalte puede exponer la dentina más débil y acelerar el deterioro.
Signos y Síntomas
Los síntomas pueden variar según la edad y la gravedad. Muchas personas notan cambios en el color o desgaste rápido desde temprano, a menudo en los dientes frontales.
- Decoloración dental (tonos marrón amarillento, ámbar o gris azulado)
- Apariencia opaca u opalescente con brillo natural reducido
- Astillado o desprendimiento del esmalte de la dentina subyacente
- Desgaste dental rápido (atrición) y mayor riesgo de fracturas
- Dientes con aspecto redondeado o “bulboso”, con raíces cortas o estrechas en radiografías
- Sensibilidad al calor o al frío si la dentina queda expuesta
- En algunos casos, mayor riesgo de caries debido a la estructura dental debilitada
Niños y adolescentes pueden sentirse cohibidos por la apariencia de sus dientes. Una atención temprana y de apoyo suele ayudar a proteger tanto la confianza como la funcionalidad.
Causas y Genética
La dentinogénesis imperfecta suele heredarse en un patrón autosómico dominante, por lo que un padre con la condición puede transmitirla a un hijo. En muchos casos no sindrómicos, la causa es una variante patogénica en el gen DSPP, que desempeña un papel clave en la formación de dentina.
Algunas personas tienen dentinogénesis imperfecta como parte de la osteogénesis imperfecta (un trastorno del tejido conectivo). En esos casos, los hallazgos dentales pueden estar relacionados con variantes de genes de colágeno (como COL1A1 o COL1A2) que también afectan la fortaleza ósea.
Tipos de Dentinogénesis Imperfecta

Los profesionales suelen describir la dentinogénesis imperfecta usando tres tipos. Estos ayudan a explicar si la condición está relacionada con osteogénesis imperfecta y lo que se observa en radiografías dentales.
Tipo I (Asociado con Osteogénesis Imperfecta)
El tipo I ocurre junto con osteogénesis imperfecta. Los dientes pueden estar decolorados y ser propensos al desgaste, y los pacientes también pueden presentar signos como fracturas frecuentes o escleróticas azuladas. El tratamiento dental generalmente requiere coordinación entre equipos médicos y odontológicos.
Tipo II (No Sindrómico)
El tipo II es la forma más común y afecta los dientes sin osteogénesis imperfecta. Tanto los dientes primarios como los permanentes pueden mostrar decoloración, astillado del esmalte y desgaste acelerado. Las radiografías a menudo muestran coronas bulbosas, constricción cervical y espacios pulpares reducidos u obliterados.
Tipo III (Tipo Brandywine)
El tipo III es raro y fue descrito por primera vez en la población de Brandywine en Estados Unidos. Los dientes pueden presentar desgaste severo y fracturas desde temprana edad. Las radiografías pueden mostrar cámaras pulpares inusualmente grandes y dentina delgada, a veces descritas como de apariencia de “diente en cáscara”.
¿Cómo se Diagnostica?
El diagnóstico generalmente lo realiza un dentista con base en un examen clínico e imágenes dentales. La historia familiar es útil, ya que cambios similares en los dientes a lo largo de generaciones pueden indicar un trastorno hereditario de la dentina.
- Examen clínico para detectar decoloración, pérdida de esmalte, desgaste rápido y fracturas
- Radiografías dentales para evaluar la forma de la corona, la forma de la raíz, el grosor de la dentina y el tamaño de la cámara pulpar
- Revisión del historial médico en busca de signos de osteogénesis imperfecta u otros trastornos del tejido conectivo
- Pruebas genéticas en casos seleccionados, especialmente cuando el diagnóstico no es claro o se sospecha un síndrome
Opciones de Tratamiento
No existe forma de cambiar la causa genética, pero el tratamiento puede proteger los dientes y mejorar la función y la apariencia. El plan depende de la edad, la gravedad y cuánto tejido dental se haya perdido.
Prevención y Protección
- Revisiones dentales regulares con enfoque en prevenir desgaste y fracturas tempranas
- Flúor y cuidados personalizados en casa para reducir el riesgo de caries
- Recubrimientos protectores o selladores cuando sea apropiado
- Férulas nocturnas para personas que rechinan los dientes
Atención Restauradora
- Empastes del color del diente o adhesiones para pequeñas astillas y defectos
- Coronas de cobertura total (incluyendo opciones cerámicas o de zirconio) para proteger dientes con desgaste significativo
- En niños, restauraciones de cobertura total pueden utilizarse para preservar dientes primarios y mantener la altura de la mordida
Ortodoncia
Los brackets o alineadores pueden utilizarse cuando sea necesario, pero el plan debe tener en cuenta el esmalte y la dentina frágiles. El ortodoncista puede coordinarse con un dentista restaurador para proteger los dientes durante el tratamiento.
Prótesis e Implantes
Cuando la pérdida dental es extensa, las prótesis fijas o removibles pueden restaurar la masticación y la apariencia. Los implantes dentales pueden ser una opción para adultos una vez que el crecimiento mandibular se ha completado y la salud bucal general es estable.
Seguimiento y Apoyo
El mantenimiento a largo plazo es importante porque los dientes pueden seguir desgastándose con el tiempo. Muchos pacientes se benefician de controles programados, limpiezas preventivas y reparación oportuna de astillas antes de que se conviertan en fracturas mayores.
Preguntas Frecuentes
¿Cuál es la diferencia entre la dentinogénesis imperfecta tipo 1 y tipo 2?
El tipo 1 se asocia a osteogénesis imperfecta; el tipo 2 no.
¿Qué tan rara es la dentinogénesis imperfecta?
Aproximadamente 1 de cada 6.000–8.000 personas tiene dentinogénesis imperfecta.
¿Cómo diferenciar la amelogénesis imperfecta de la dentinogénesis imperfecta?
La amelogénesis imperfecta afecta el esmalte; la dentinogénesis imperfecta afecta dentina frágil y opalescente.
¿En qué se ve un diente con forma de tulipán?
La dentinogénesis imperfecta produce coronas en tulipán por constricción cervical en la unión esmalte-cemento.
¿Qué culturas no se cepillan los dientes?
Ninguna cultura omite universalmente la higiene oral; muchas usan palillos masticables o enjuagues.
¿Cómo encontrar un dentista pediátrico cerca de mí?
¿Cómo Encontrar Un Dentista Pediátrico Cerca De Mí?
Para encontrar un dentista pediátrico cerca de ti, comienza con el directorio de tu seguro y la herramienta de búsqueda de dentistas de la Academia Estadounidense de Odontología Pediátrica, luego compara reseñas y horarios de atención. Llama para confirmar que ofrecen servicios amigables para niños, opciones de confort y cobertura de emergencias. Elige un dentista que explique el cuidado claramente y haga que tu hijo se sienta seguro.
Encontrar al dentista adecuado para tu hijo va más allá de la conveniencia. El objetivo es elegir a alguien capacitado para cuidar bocas en crecimiento, comunicarse con lenguaje apto para niños y ayudar a que tu hijo se sienta tranquilo durante las visitas.
Los pasos a continuación te ayudarán a reducir tus opciones rápidamente y reservar con confianza, ya sea que estés programando un primer chequeo o buscando un nuevo consultorio tras una mudanza.
Table of Contents
Por Qué Importa Un Dentista Pediátrico

Los dentistas pediátricos completan una formación adicional centrada en el desarrollo oral infantil, el manejo del comportamiento y la atención preventiva. Esa especialización puede ser útil para todo, desde preguntas sobre la dentición hasta riesgo de caries, protectores bucales deportivos y hábitos como chuparse el dedo.
Una buena elección también puede influir en cómo se siente tu hijo respecto al cuidado dental a largo plazo. Cuando las visitas son predecibles y de apoyo, es más probable que los niños mantengan los chequeos a medida que crecen.
Cuándo Empezar a Buscar
La mayoría de las pautas profesionales recomiendan una primera visita al dentista antes del primer año de edad, o dentro de los seis meses posteriores a la aparición del primer diente. Las primeras citas suelen ser breves y se centran en la prevención, consejos sobre alimentación y cepillado, y detectar problemas a tiempo.
Si tu hijo tiene dolor dental, hinchazón, manchas blancas o marrones, o ha sufrido una lesión en la boca, agenda una cita lo antes posible sin esperar un turno de rutina.
Qué Verificar Antes de Reservar
Credenciales Y Formación
Busca un dentista que haya completado una residencia en odontología pediátrica. Muchas clínicas también destacan la certificación de la Junta Estadounidense de Odontología Pediátrica, lo cual puede ser una señal útil de formación avanzada y estándares continuos.
Experiencia Con Niños
Presta atención a cómo el equipo habla sobre niños tímidos, neurodivergentes o ansiosos. El consultorio adecuado describirá claramente los enfoques de manejo conductual y explicará cómo mantienen las citas cómodas y sin apuros.
Ambiente Y Horarios Del Consultorio
Una sala de espera acogedora ayuda, pero lo más revelador es cómo el personal interactúa con las familias. Pregunta por los horarios de atención, tiempos de espera y si el dentista ofrece citas temprano en la mañana o después de la escuela.
La ubicación también importa. Un consultorio cercano reduce el estrés en días ocupados y puede ser clave si tu hijo necesita atención el mismo día.
Comunicación Y Participación De Los Padres
Elige un dentista que explique los hallazgos en un lenguaje claro y dé orientación práctica para el cuidado en casa. Debes salir de la cita sabiendo qué observar, cómo cepillar y usar hilo dental según la edad de tu hijo y cuándo volver.
Seguro, Precios Y Políticas
Confirma que el consultorio acepte tu plan y esté recibiendo nuevos pacientes. Si vas a pagar de tu bolsillo, pide los precios típicos de un examen, limpieza, radiografías y empastes comunes, además de planes de pago si los ofrecen.
También pregunta sobre las políticas de cancelación, a quién contactar fuera del horario de atención y cómo manejan las emergencias.
Opiniones Y Recomendaciones
Las reseñas en línea pueden resaltar patrones como un trato amable en el sillón o largas esperas. Compénsalas con recomendaciones de tu pediatra, grupos de padres locales y amistades cuyos hijos tengan necesidades similares.
Formas De Encontrar Dentistas Pediátricos Cerca De Ti

Usa Directorios Confiables
Comienza con el directorio de tu proveedor de seguro dental para identificar consultorios en red. Si deseas confirmar la formación especializada, también puedes buscar en directorios profesionales como la herramienta “Encuentra un Dentista Pediátrico” de la Academia Estadounidense de Odontología Pediátrica o el listado de la Junta Estadounidense de Odontología Pediátrica.
Consulta A Tu Pediatra O Comunidad Escolar
Los pediatras y enfermeras escolares suelen saber qué consultorios son receptivos con los niños. Los grupos de padres locales pueden ser útiles para detalles prácticos, como qué dentistas son pacientes con los niños pequeños o trabajan bien con niños con sensibilidades sensoriales.
Haz Una Lista Corta Y Llama
Crea una lista corta de tres a cinco consultorios y llama a cada uno. Una conversación de dos minutos con la recepción puede revelar mucho sobre la disponibilidad, políticas y cómo trata el equipo a las familias.
Si es posible, visita el consultorio antes de la cita de tu hijo. Obtendrás una idea rápida de la limpieza, el ritmo y si el ambiente se siente tranquilo.
Preguntas Para Hacer Por Teléfono
- ¿Están aceptando nuevos pacientes pediátricos y cuán pronto es la próxima cita de rutina?
- ¿Qué edades atienden y también tratan adolescentes?
- ¿Ofrecen visitas el mismo día para dolor dental o lesiones?
- ¿Cómo ayudan a los niños ansiosos a sentirse cómodos?
- ¿Qué opciones de confort ofrecen (por ejemplo, óxido nitroso) y cuándo se usan?
- ¿Qué planes de seguro están en red y cuáles son los costos esperados de bolsillo?
- ¿A quién puedo contactar fuera del horario si mi hijo tiene una urgencia?
¿Con Qué Frecuencia Debe Visitar El Dentista Tu Hijo?

Para muchos niños, un chequeo y limpieza cada seis meses es una frecuencia común. Tu dentista puede sugerir visitas más frecuentes si tu hijo tiene mayor riesgo de caries, preocupaciones ortodónticas o necesita un seguimiento más cercano.
La constancia ayuda a que los niños se acostumbren a la rutina, lo que suele reducir la ansiedad con el tiempo.
Planificación Para Emergencias Dentales
Antes de que ocurra una emergencia, guarda el número del consultorio y confirma su proceso de atención urgente. Pregunta qué hacer fuera del horario, qué tan rápido suelen atender a un niño con dolor y si remiten a una clínica de emergencia los fines de semana o feriados.
Si tu hijo tiene un diente caído o muy astillado, hinchazón facial, sangrado que no se detiene o dificultad para respirar, busca atención médica urgente de inmediato.
Preguntas Frecuentes
¿Cómo elegir al dentista pediátrico adecuado para tu hijo?
Elige un odontopediatra certificado, clínica infantil, buenas reseñas y atención de urgencias.
¿Qué es la regla de los 7 en odontología pediátrica?
Es una guía de hitos: revisiones a los 1, 7, 14 y 21 años.
¿Cuándo debe tu hijo ver a un dentista pediátrico?
Primera visita antes del año, o a los seis meses del primer diente.
¿Qué es la regla 2-2-2 en odontología?
Cepíllate dos veces al día dos minutos y visita al dentista dos veces al año.
¿Los niños sacan dientes a los 4 o 5 años?
La mayoría ya tiene dientes de leche a los 3; permanentes empiezan hacia 6.
Primeros Auxilios Para Emergencias Dentales Infantiles
Primeros Auxilios para Emergencias Dentales en Niños
Si su hijo sufre una lesión dental, mantenga la calma, revise si hay sangrado severo o lesión en la cabeza, y llame a un dentista de inmediato. Si se ha roto un diente, enjuague suavemente y guarde los fragmentos. Si se ha caído un diente permanente, sujételo por la corona, manténgalo húmedo en leche o solución salina, y busque atención urgente—idealmente dentro de los 60 minutos.
Table of Contents
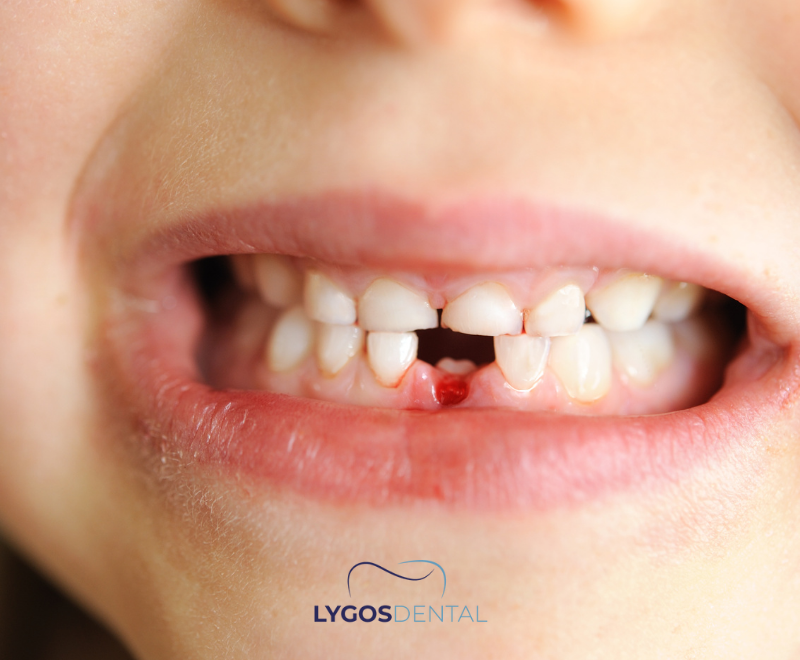
Los niños son activos, y los golpes en la boca son comunes—caídas en el patio de juegos, choques durante deportes y dolor dental repentino. Saber qué hacer en los primeros minutos puede reducir el dolor, disminuir el riesgo de infección y aumentar las posibilidades de salvar un diente.
Esta guía cubre las emergencias dentales más comunes en niños, lo que puede hacer en casa y cuándo debe buscar atención dental o médica urgente.
Emergencias Dentales Comunes en Niños
- Dientes astillados, agrietados o rotos (por caídas, deportes o morder algo duro).
- Dientes arrancados (avulsión).
- Dolor de dientes o hinchazón (a menudo relacionados con caries o infección).
- Lesiones en dientes de leche (flojos, desplazados o caídos).
- Cortes en los labios, lengua, mejillas o encías.

Primeros Pasos Ante Cualquier Lesión Dental
- Mantenga a su hijo calmado y sentado. Si hay mareo, vómitos, confusión o pérdida de conciencia, trátelo como una posible lesión en la cabeza y busque atención médica de emergencia.
- Verifique la respiración y busque objetos que puedan ser tragados o inhalados (fragmentos de diente, coágulos de sangre).
- Controle el sangrado con presión suave y constante usando gasa limpia o un paño.
- Use una compresa fría en la parte externa de la mejilla por 10 minutos sí/10 minutos no para reducir la hinchazón y la incomodidad.
- Llame al dentista de su hijo tan pronto como pueda—la mayoría de las clínicas pueden orientarlo y organizar atención urgente.
Diente Roto o Agrietado
Qué Hacer de Inmediato
- Enjuague la boca suavemente con agua tibia o solución salina. Evite enjuagues vigorosos si hay sangrado.
- Encuentre y conserve cualquier fragmento roto. Guárdelos en un recipiente limpio; el dentista podría volver a adherirlos.
- Si hay sangrado, aplique presión suave con gasa por 10 minutos.
- Si un borde afilado corta la mejilla o la lengua, cúbralo con cera dental (si la tiene) o un pedazo de chicle sin azúcar hasta llegar al dentista.
- Ofrezca un analgésico adecuado para su edad si es necesario (siga las instrucciones del envase).
Cuándo Es Urgente
Busque atención dental el mismo día si el diente es sensible al aire o a la temperatura, la grieta parece profunda, el diente está flojo o si ve un área rosada/roja (posible exposición del nervio). Vaya a urgencias si el sangrado no se detiene, su hijo tiene dificultad para respirar o hay signos de lesión en la cabeza o mandíbula.
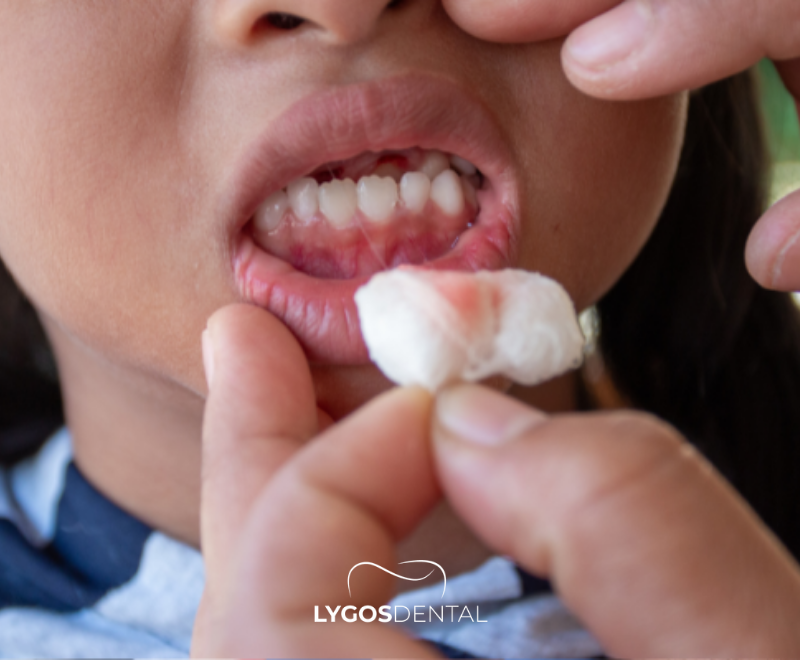
Diente Arrancado (Avulsión)
Si Es un Diente Permanente
El tiempo es fundamental. Un diente permanente arrancado tiene la mejor probabilidad de sobrevivir si se reimplanta rápidamente o se mantiene húmedo y es atendido por un dentista lo antes posible (idealmente dentro de los 60 minutos).
- Sujete el diente por la corona (la parte blanca para masticar), no por la raíz.
- Si está sucio, enjuáguelo brevemente con agua corriente o salina por unos segundos. No lo frote ni use jabón.
- Si su hijo coopera y se siente seguro, intente colocar el diente suavemente en el alveolo y haga que muerda una gasa para mantenerlo en su lugar.
- Si no puede reinsertarlo, mantenga el diente húmedo en leche fría, solución salina o saliva del niño (para niños mayores que puedan sostenerlo de forma segura en la mejilla). Evite guardarlo en agua común.
- Acuda al dentista de inmediato.
Si Es un Diente de Leche
No vuelva a colocar un diente de leche en su lugar. Reimplantarlo puede dañar el diente permanente en desarrollo. Controle el sangrado con gasa, use una compresa fría y coordine una evaluación dental pronta.
Dolor de Dientes en Niños
El dolor de dientes suele ser signo de caries, un empaste flojo o infección. Los cuidados en casa pueden reducir el malestar, pero no reemplazan una evaluación—especialmente si el dolor dura más de un día o aparece hinchazón.
- Enjuague con agua tibia. Si su hijo es lo suficientemente mayor para escupir con seguridad, un enjuague con agua salada tibia puede aliviar las encías irritadas.
- Use hilo dental para eliminar restos de comida entre los dientes.
- Use una compresa fría en la parte externa de la mejilla si hay hinchazón o si el dolor sigue a una lesión.
- Use un analgésico apropiado para la edad según las indicaciones. No coloque aspirina u otros analgésicos directamente sobre las encías.
Llame al dentista urgentemente si su hijo tiene hinchazón facial, fiebre, pus, mal sabor en la boca, dolor que lo despierta por la noche o dificultad para abrir la boca. Si hay hinchazón debajo de la mandíbula, dificultad para tragar o respirar, busque atención médica de emergencia.
Cortes en Labios, Lengua o Mejillas
- Enjuague suavemente con agua fría para eliminar sangre y residuos.
- Aplique presión constante con una gasa limpia durante 10 a 15 minutos.
- Use una compresa fría para reducir la hinchazón.
- Busque atención urgente si el corte es grande, profundo, abierto, causado por mordedura de animal o humano, o si el sangrado no se detiene.
Cuándo Consultar al Dentista o Atención de Urgencia de Inmediato
- Un diente permanente arrancado.
- Un diente flojo, desplazado o muy sensible tras un golpe.
- Grietas profundas, exposición visible del nervio o dolor intenso.
- Hinchazón de la cara o encías, fiebre o signos de infección.
- Sangrado que no se detiene tras 10–15 minutos de presión firme.
- Dolor en la mandíbula, dificultad para abrir la boca o señales de lesión en la cabeza.
Los primeros auxilios dentales consisten en proteger la zona y ganar tiempo hasta que un profesional pueda tratar la causa. Si tiene dudas, llame a un dentista—obtener consejo temprano suele ser la opción más segura.
Preguntas Frecuentes
¿Cuál es la regla 3 3 3 para el dolor de muelas?
No hay definición única; a menudo significa ibuprofeno 600 mg, tres veces/día, tres días.
¿Qué hacer si un niño tiene una emergencia dental?
Llame al dentista ya; controle sangrado, guarde el diente en leche, urgencias si ahogo.
¿Cuál es la regla 7 4 para la erupción dentaria?
Primer diente cerca de 7 meses, luego unos 4 dientes cada 4 meses.
¿Cuál es el primer auxilio ante una emergencia dental?
Enjuague, presione el sangrado, aplique frío, diente en leche, atención urgente.
¿Cómo tratar el dolor de muelas en niños?
Use compresa fría, enjuague salado, paracetamol/ibuprofeno infantil según etiqueta, y dentista.