Ventajas de las coronas dentales de circonio
Ventajas de las Coronas Dentales de Circonio
Las coronas dentales de circonio (zirconia) son restauraciones totalmente cerámicas conocidas por su aspecto natural, con reflexión de la luz, y su alta resistencia a la mordida. Son amigables con las encías, no contienen metal y es menos probable que causen sensibilidad térmica en comparación con las opciones con soporte metálico. Para muchos pacientes, ofrecen una solución duradera y estética para dientes dañados, manchados o fuertemente restaurados.
Índice
¿Qué Son las Coronas Dentales de Circonio?
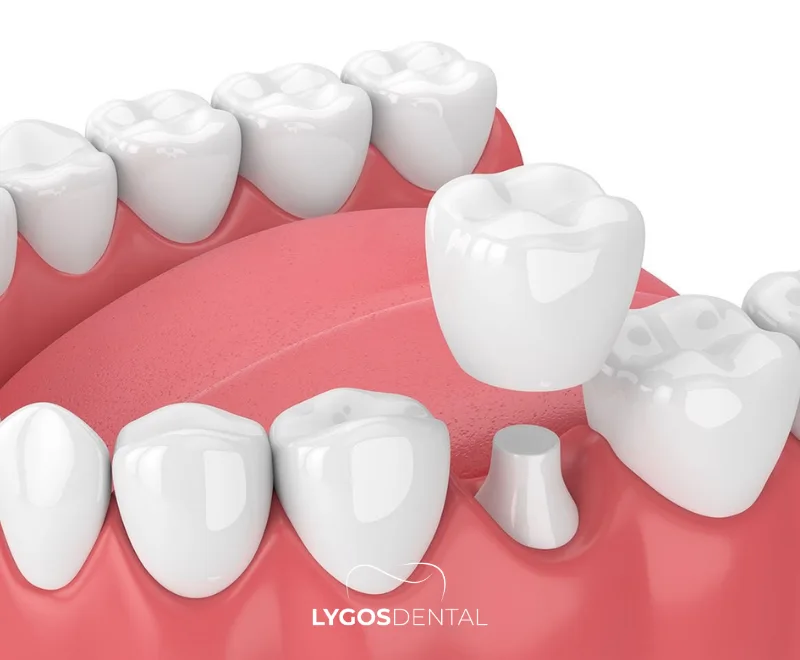
Una corona dental de circonio está hecha de dióxido de circonio (zirconia), una cerámica blanca y de alta resistencia ampliamente utilizada en la odontología moderna. Al no contener metal, evita la sombra oscura en la línea de las encías que a veces se observa con coronas con soporte metálico. Su estructura semitranslúcida ayuda a que la corona se mezcle con los dientes vecinos para un acabado más natural.
¿Cuándo Se Recomiendan las Coronas de Circonio?
Las coronas de circonio se utilizan comúnmente cuando un diente necesita tanto resistencia como una mejora estética, como por ejemplo:
- Dientes severamente decolorados u oscurecidos que no responden bien al blanqueamiento
- Dientes rotos, agrietados o desgastados que necesitan cobertura total
- Reforma estética cuando no se prefiere la ortodoncia o no es adecuada
- Reemplazo de coronas antiguas que lucen antinaturales o irritan las encías
Ventajas Clave de las Coronas de Circonio

Las coronas de circonio son adecuadas para personas de todas las edades con altas exigencias estéticas. Se recomiendan especialmente para personas con:
- Expectativas estéticas,
- Dientes torcidos o desalineados,
- Problemas de decoloración dental,
- Espacios amplios entre los dientes,
- Estructura dental rota o desgastada,
- Insatisfacción con coronas antiguas con soporte metálico.
Gracias a las ventajas de las coronas de circonio, también pueden utilizarse de forma segura en personas con encías sensibles.
Precios de las Coronas Dentales de Circonio en 2025
A partir de 2025, el costo de las coronas dentales de circonio puede variar según la calidad del material utilizado, el número de coronas, la experiencia del dentista y la ubicación de la clínica.
En general, el precio de una corona de circonio individual oscila entre 3.000 TL y 7.500 TL. Algunas clínicas también pueden ofrecer paquetes para múltiples dientes (por ejemplo, 6 u 8 coronas).
Considerando las ventajas de las coronas de circonio, su larga duración y beneficios estéticos las convierten en una inversión rentable.
Cuidados Posteriores al Tratamiento con Coronas de Circonio
Estética de Apariencia Natural
La zirconia puede estratificarse o teñirse para que coincida estrechamente con los dientes circundantes. Al no contener metal, no genera reflejos grises en el margen gingival. Esto es especialmente valioso para los dientes frontales visibles y transformaciones estéticas de la sonrisa.
Alta Resistencia y Desempeño a Largo Plazo
Las coronas de circonio están diseñadas para soportar bien las fuerzas de masticación y pueden ser adecuadas tanto para dientes frontales como posteriores. Su durabilidad depende de los hábitos de mordida, el diseño de la corona y la higiene bucal, pero muchos pacientes las utilizan durante años sin inconvenientes. Tu dentista revisará tu mordida para reducir el riesgo de fracturas o desgaste.
Compatibilidad Gingival y Bajo Riesgo de Alergia
La zirconia es biocompatible, lo que significa que generalmente es bien tolerada por los tejidos blandos. Para los pacientes sensibles a los metales o con antecedentes de irritación gingival, las coronas de circonio suelen ser una opción cómoda. Un ajuste preciso y un buen control de placa siguen siendo esenciales para mantener encías saludables.
Menor Sensibilidad Térmica
En comparación con las coronas con soporte metálico, el circonio generalmente transmite menos temperatura. Eso puede ayudar a reducir la incomodidad con alimentos calientes o fríos, especialmente en personas con dientes sensibles. La sensibilidad aún puede ocurrir si el nervio dental está inflamado o si es necesario ajustar la mordida.
Resistencia a Manchas y Fácil Mantenimiento
Las coronas de circonio resisten las manchas de alimentos y bebidas cotidianos como el té y el café. No se decoloran como algunos materiales antiguos con el tiempo. El cepillado regular, el uso del hilo dental y las limpiezas profesionales mantienen los márgenes sanos y la sonrisa brillante.
Coronas de Circonio vs Coronas de Porcelana

La elección adecuada de corona depende de la estética, las fuerzas de mordida, la salud de las encías y el presupuesto. Las coronas tradicionales de porcelana suelen tener soporte metálico, lo que puede crear una línea oscura cerca de las encías y afectar la reflexión de la luz. Las coronas de circonio son totalmente cerámicas, por lo que generalmente ofrecen un aspecto más natural en la línea de las encías.
Para los dientes frontales, el circonio se elige con frecuencia por su manejo de la luz y apariencia realista. Para los molares, la decisión puede depender de tu mordida, hábitos de rechinar y cuánta estructura dental quede. Un dentista puede recomendar el material más adecuado después de una evaluación.
¿Quiénes Son Candidatos para Coronas de Circonio?
Las coronas de circonio pueden ser una buena opción para muchos adultos que desean un resultado duradero y de aspecto natural, incluyendo aquellos con:
- Altas expectativas estéticas (especialmente para los dientes frontales)
- Dientes desalineados que requieren corrección estética
- Decoloración dental persistente
- Espacios que requieren remodelación restauradora
- Dientes rotos, astillados o con grandes empastes
- Apariencia no deseada o irritación gingival por coronas antiguas con soporte metálico
También pueden ser apropiadas para personas con encías sensibles, siempre que se mantenga una limpieza diaria y controles periódicos.
Precios de Coronas Dentales de Circonio en 2026
Los precios varían según la clínica, ubicación, experiencia del dentista, calidad del laboratorio y tipo de zirconia utilizada (opciones estándar, multicapa o premium). El costo final también puede cambiar si se requieren tratamientos adicionales, como terapia de conducto, tratamiento de encías o una base bajo la corona.
En Turquía, las clínicas pueden cotizar un precio por diente con un rango amplio: generalmente entre 7.500 TL y 15.000 TL. Algunas clínicas ofrecen precios por paquete cuando se planifican varias coronas. Para obtener un presupuesto exacto, es esencial una evaluación clínica y un plan de tratamiento.
Cuidados y Mantenimiento
Un buen cuidado posterior ayuda a que las coronas duren más y mantiene sanas las encías que las rodean:
- Cepillarse dos veces al día y limpiar entre los dientes con hilo dental o cepillos interdentales
- Usar un enjuague bucal sin alcohol si lo recomienda tu dentista
- Asistir a revisiones rutinarias y limpiezas profesionales (normalmente dos veces al año)
- Evitar masticar objetos muy duros como hielo o granos sin explotar
- Si rechinas los dientes, pregunta por una férula nocturna para proteger las coronas y los dientes naturales
Reserva una Consulta
Si estás considerando coronas de circonio, una consulta ayuda a confirmar si son la opción adecuada para tus dientes y mordida. Tu dentista puede explicarte el resultado esperado, el número de citas y tratamientos alternativos según tus necesidades.
Preguntas Frecuentes
¿Cuánto duran las coronas de zirconia?
Normalmente 10–15 años; muchas duran 15–20+ con buena higiene y mordida.
¿Por qué se caen las coronas de zirconia?
Se caen por mal ajuste, fallo del cemento, caries, preparación corta o bruxismo.
¿Se pueden cariar los dientes debajo de las coronas?
Sí; puede haber caries en márgenes si el sellado falla o la higiene es mala.
¿Cuál es la mejor pasta dental para coronas de zirconia?
Use pasta con flúor y baja abrasión; evite blanqueadores fuertes o carbón.
Errores comunes en la salud bucal y dental
Errores Comunes en la Salud Oral y Dental
La mayoría de los problemas dentales comienzan con hábitos cotidianos: cepillarse con prisa, frotar con un cepillo duro, omitir la limpieza interdental, tomar bebidas azucaradas o ácidas y posponer las visitas al dentista. Cepillarse suavemente durante dos minutos con una pasta dental con flúor, usar hilo dental a diario, picar de forma más inteligente y hacerse exámenes regulares ayuda a proteger el esmalte, las encías y el aliento.
Índice
Errores al Cepillarse los Dientes
Cepillarse Demasiado Rápido
Cepillarse solo unos segundos rara vez elimina la placa a lo largo de la línea de las encías y entre los dientes.
Apunta a unos dos minutos, cubriendo cada superficie: exterior, interior, superficies de masticación y la lengua para un aliento más fresco.
Cepillarse con Demasiada Fuerza o Usar Cerdas Duras

Frotar agresivamente o usar un cepillo de cerdas duras puede desgastar el esmalte e irritar las encías.
Usa un cepillo de cerdas suaves y presión ligera. Si las cerdas se abren rápidamente, probablemente te cepillas con demasiada fuerza.
No Reemplazar el Cepillo de Dientes Regularmente
Un cepillo desgastado limpia menos eficazmente y puede albergar bacterias.
Reemplaza tu cepillo o el cabezal del cepillo eléctrico cada 3–4 meses, o antes si las cerdas están desgastadas o después de una enfermedad.
Cepillarse Justo Después de Comer Alimentos o Bebidas Ácidas
Artículos ácidos como cítricos, refrescos, bebidas deportivas, vino y caramelos ácidos pueden ablandar temporalmente el esmalte.
Cepillarse inmediatamente después puede aumentar el desgaste del esmalte. Enjuágate con agua primero y espera entre 30 y 60 minutos antes de cepillarte.
Cepillarse Antes o Después del Desayuno
Cepillarse antes del desayuno elimina la placa acumulada durante la noche y deja una capa protectora de flúor en los dientes.
Si prefieres cepillarte después del desayuno, espera unos 30 minutos después de comer (especialmente tras café, jugo o fruta) para que el esmalte no esté ablandado por los ácidos.
Ignorar la Línea de las Encías
La placa tiende a acumularse donde los dientes se encuentran con las encías, lo que puede provocar sangrado e inflamación.
Inclina ligeramente el cepillo hacia la línea de las encías y haz movimientos pequeños y suaves en lugar de frotar con movimientos amplios.
Omitir la Lengua
La lengua puede albergar bacterias que contribuyen al mal aliento y a la capa blanca.
Cepilla tu lengua suavemente o usa un limpiador lingual una vez al día.
Errores al Usar Hilo Dental y Limpiar entre los Dientes
No Usar Hilo Dental
Un cepillo no puede limpiar entre los dientes donde la placa suele esconderse.
Limpia entre los dientes a diario con hilo dental, cepillos interdentales o irrigadores bucales—elige lo que puedas hacer consistentemente.
Usar el Hilo Dental con Demasiada Fuerza
Forzar el hilo puede cortar las encías y hacer que el proceso sea desagradable.
Guía suavemente el hilo entre los dientes, curveándolo en forma de “C” alrededor de cada diente y deslízalo hacia arriba y abajo.
Usar Hilo Dental Solo Cuando Hay Comida Atascada
La limpieza interdental no es solo para remover comida—elimina placa que contribuye a caries y enfermedades de las encías.
Hazlo un hábito diario, incluso si no sientes nada atascado.
Errores con el Enjuague Bucal
Usar Enjuague Como Sustituto del Cepillado
El enjuague puede apoyar la higiene oral, pero no elimina la placa como el cepillado y el uso de hilo dental.
Úsalo como complemento, no como reemplazo—especialmente si eres propenso a la inflamación de las encías o caries.
Enjuagarse Justo Después de Cepillarse con Pasta con Flúor
Enjuagarse inmediatamente después del cepillado puede eliminar el flúor y reducir su beneficio protector.
Escupe la pasta después del cepillado y evita enjuagarte por un tiempo para que el flúor permanezca más tiempo en los dientes.
Usar en Exceso Enjuagues Antisépticos Fuertes
El uso frecuente de enjuagues antisépticos fuertes puede causar sequedad o irritación en algunas personas.
Sigue las instrucciones del envase. Si tu dentista lo recomienda, suele ser para uso a corto plazo.
Errores en la Dieta y el Estilo de Vida
Picoteo Frecuente y Consumo de Bebidas Azucaradas
Cada refrigerio o bebida azucarada puede iniciar un “ataque ácido” que debilita el esmalte.
Intenta limitar el picoteo. Bebe agua entre comidas y guarda las bebidas azucaradas o ácidas para los tiempos de comida si es posible.
Consumir Demasiados Alimentos y Bebidas Ácidas
Las opciones ácidas pueden ablandar el esmalte, especialmente si se consumen con frecuencia.
Usa una pajilla para bebidas ácidas, enjuágate con agua después y evita cepillarte de inmediato.
No Beber Suficiente Agua
La saliva ayuda a neutralizar ácidos y eliminar restos de comida.
Mantenerse hidratado favorece el flujo salival y puede reducir la sequedad bucal y el mal aliento.
Fumar o Vapear
Los productos de tabaco y nicotina pueden aumentar las manchas, la sequedad bucal, el riesgo de enfermedad de las encías y ralentizar la curación.
Dejar de fumar o reducir el consumo puede mejorar la salud de las encías y reducir complicaciones bucales con el tiempo.
Omitir Visitas al Dentista y Señales de Alerta Temprana
Esperar Hasta que Empiece el Dolor
Muchos problemas dentales no duelen hasta que están avanzados.
Las revisiones regulares ayudan a detectar caries y enfermedades de las encías temprano, cuando el tratamiento es más sencillo y menos costoso.
Ignorar el Sangrado de las Encías
El sangrado al cepillarse o usar hilo dental suele ser señal de inflamación gingival.
Si persiste durante más de una o dos semanas a pesar de una mejor limpieza, agenda una visita dental para evaluar la salud de las encías.
No Atender la Sensibilidad Dental
La sensibilidad puede deberse al desgaste del esmalte, raíces expuestas, caries o bruxismo.
No te autodiagnostiques—usa una pasta para sensibilidad y agenda un examen si persiste.
Errores en el Blanqueamiento Dental y Tratamientos Caseros
Uso Excesivo de Productos Blanqueadores
El uso excesivo puede aumentar la sensibilidad e irritar las encías.
Sigue el programa recomendado y haz pausas si notas molestias.
Probar “Trucos” Caseros Abrasivos
Métodos caseros abrasivos o ácidos pueden dañar el esmalte.
Si quieres dientes más blancos, consulta a tu dentista sobre opciones más seguras y resultados realistas.
Bruxismo, Rechinamiento y Hábitos Mandibulares
Ignorar el Rechinamiento Nocturno
El rechinamiento puede aplanar los dientes, causar grietas y provocar dolor mandibular o dolores de cabeza.
Si te despiertas con dolor de mandíbula o notas desgaste dental, consulta sobre un protector nocturno u otro tratamiento.
Masticar Hielo u Objetos Duros
Masticar objetos duros puede astillar el esmalte y agrietar empastes.
Elige refrigerios más suaves y evita usar los dientes como herramientas.
Preguntas Frecuentes
Problemas dentales y soluciones
Problemas comunes: caries, enfermedad gingival, sensibilidad; soluciones: higiene, flúor y tratamiento dental.
¿Con qué frecuencia debo cepillarme los dientes?
Dos veces al día dos minutos, y tras comidas azucaradas si es posible.
Problemas orales y dentales
Incluyen caries, gingivitis, periodontitis, mal aliento, erosión, úlceras y pérdida dental.
¿Cuáles son las 5 enfermedades de salud oral?
Caries, gingivitis, periodontitis, cáncer oral y candidiasis oral son cinco.
Definición de higiene oral
La higiene oral son hábitos diarios que mantienen dientes y encías limpios y sanos.
Cómo prevenir la retracción de las encías en fumadores
Cómo prevenir la recesión de encías en fumadores
La recesión de encías en fumadores suele desarrollarse silenciosamente porque fumar reduce el flujo sanguíneo y puede ocultar el sangrado. La prevención se centra en un cepillado suave, limpieza interdental diaria, limpiezas profesionales y revisiones tempranas de encías. Dejar el tabaco es el paso más importante: mejora la cicatrización y reduce el riesgo continuo, incluso si las encías ya retraídas no vuelven a crecer.
Índice
Por qué fumar aumenta el riesgo de recesión de encías
Fumar afecta las encías de varias formas interconectadas. La nicotina contrae los vasos sanguíneos, por lo que llega menos oxígeno y nutrientes al tejido gingival. Eso ralentiza la reparación y hace que las encías sean más vulnerables a la irritación constante.
El tabaco también altera el equilibrio bacteriano de la boca y debilita la respuesta inmunitaria. Como resultado, la placa se endurece más fácilmente en sarro, las infecciones son más difíciles de controlar y la enfermedad de las encías tiene más probabilidades de progresar.
Muchos fumadores también sangran menos durante el cepillado debido a la reducción de la circulación. Eso puede enmascarar la inflamación y retrasar el diagnóstico, lo cual es una razón por la que la recesión puede notarse tarde.
Causas comunes de la recesión de encías en fumadores

- Acumulación de placa y sarro a lo largo de la línea de las encías (a menudo peor con la boca seca).
- Enfermedad de las encías (gingivitis y periodontitis) que progresa más rápido y responde de forma menos predecible al tratamiento.
- Cepillado agresivo o cepillo de cerdas duras, que puede desgastar el margen gingival.
- Rechinar o apretar los dientes, lo que puede aumentar el estrés en los tejidos de soporte.
- Trabajo dental mal ajustado o problemas de mordida que retienen placa o irritan las encías.
Señales tempranas que no debes ignorar
La recesión suele ser gradual. Si fumas, vale la pena revisar tus encías con buena luz regularmente.
- Sensibilidad dental al frío, calor o alimentos dulces.
- Dientes que parecen más “largos” o raíces visibles.
- Hendiduras cerca de la línea de las encías o un cambio en cómo las encías rodean al diente.
- Comida que se queda atascada más a menudo entre los dientes.
- Mal aliento persistente o mal sabor que vuelve rápidamente tras cepillarse.
- Sangrado, inflamación o sensibilidad, incluso si es leve u ocasional.
Una rutina diaria que protege tus encías
Cepíllate suavemente dos veces al día
Usa un cepillo de cerdas suaves y movimientos circulares pequeños en la línea de las encías. Apunta a dos minutos. Cepillar con fuerza puede empeorar la recesión, especialmente si las encías ya están inflamadas.
Limpia entre los dientes cada día
El hilo dental, cepillos interdentales o un irrigador bucal pueden eliminar la placa donde no llega el cepillo. Elige la opción que puedas hacer de forma constante; la técnica importa más que la herramienta.
Usa enjuague bucal con propósito
Un enjuague antiséptico puede reducir la carga bacteriana, mientras que los enjuagues con flúor refuerzan el esmalte. Si tienes boca seca, busca opciones sin alcohol y consulta con tu dentista cuál es la mejor para ti.
No omitas la limpieza de la lengua
Un raspador lingual o cepillar la lengua puede reducir bacterias que causan mal olor y mejorar la higiene bucal general.
Atención profesional que marca la mayor diferencia

El cuidado en casa es esencial, pero no puede eliminar el sarro una vez endurecido. Las limpiezas profesionales regulares ayudan a mantener controlada la inflamación de las encías.
Si fumas, muchos dentistas recomiendan limpiezas y revisiones de encías al menos cada 6 meses, y a veces con más frecuencia dependiendo de tus mediciones gingivales y acumulación de sarro.
Si se detecta enfermedad de encías temprana, el tratamiento puede incluir limpieza profunda (raspado y alisado radicular), cuidado antibacteriano dirigido y una revisión de tu técnica de cepillado.
Dejar de fumar: lo que mejora y lo que no
Dejar el tabaco es la medida a largo plazo más efectiva para la salud gingival. La circulación y la respuesta inmunitaria mejoran con el tiempo, lo que apoya la curación y hace más eficaz el tratamiento periodontal.
Dejar de fumar no “regenera” las encías ya retraídas, pero puede ralentizar o detener más daños. Si la recesión ha causado sensibilidad significativa o raíces expuestas, tu dentista puede hablar contigo sobre opciones como empastes, injertos o tratamientos desensibilizantes.
Nutrición que apoya el tejido gingival

La dieta no reemplaza el tratamiento dental, pero puede apoyar la reparación de las encías y la función inmunológica, especialmente si el tabaco ha irritado los tejidos.
- Vitamina C: apoya la formación de colágeno en el tejido gingival.
- Vitamina D y calcio: apoyan la estructura ósea y dental.
- Zinc: apoya la cicatrización y la función inmune.
- Magnesio y vitamina K: ayudan al equilibrio mineral y la reparación normal de los tejidos.
Si estás considerando suplementos, consúltalo con un profesional—especialmente si tomas anticoagulantes, tienes enfermedad renal o estás embarazada.
Cuándo ver al dentista pronto
Pide una cita cuanto antes si notas sensibilidad, raíces expuestas, dientes flojos, pus, hinchazón persistente o mal aliento que no mejora con una mejor higiene. El tratamiento temprano suele ser más sencillo y predecible.
Preguntas frecuentes
¿Las encías retraídas vuelven a crecer?
No; la recesión gingival no vuelve, pero un injerto puede restaurar encía.
¿Cuál es la mejor pasta dental para encías retraídas?
Use pasta fluorada poco abrasiva; el fluoruro estanoso reduce inflamación y sensibilidad.
¿Las encías sanan después de dejar de fumar?
Sí; mejora el riego sanguíneo, baja la inflamación, pero la recesión no revierte.
Si las encías retroceden, ¿se caerán los dientes?
No necesariamente; el riesgo aumenta si progresa la periodontitis y hay pérdida ósea.
¿Cómo pueden los fumadores fortalecer sus encías?
Deje de fumar, cepíllese dos veces, use hilo, haga limpiezas, trate la enfermedad gingival.
Cambios en la estructura dental según la edad
Cambios en la estructura dental según la edad
Los dientes cambian a lo largo de la vida: desde la erupción de los dientes de leche hasta el desgaste del esmalte, la recesión de las encías y un mayor riesgo de pérdida dental en etapas posteriores. Saber qué es típico a cada edad te ayuda a detectar problemas temprano, planificar revisiones y adaptar el cuidado diario. Con una higiene constante, una nutrición adecuada y visitas dentales oportunas, la mayoría de los problemas relacionados con la edad pueden prevenirse o manejarse.
La salud dental no es estática. A medida que la mandíbula crece, los dientes erupcionan y los tejidos responden a la dieta, las hormonas y el uso diario, la estructura y función de la boca cambian de formas predecibles.
Comprender estos cambios facilita la protección de tu sonrisa en cada etapa, ya sea cuidando a un bebé con dentición, apoyando a un adolescente con ortodoncia o manejando la sensibilidad y la salud de las encías en la edad adulta.
Índice
Desarrollo dental en la infancia (0–3 años)

Cambios típicos
- Los dientes primarios (de leche) suelen comenzar a erupcionar alrededor de los 6 meses, generalmente con los dientes frontales inferiores.
- Hacia los 3 años, la mayoría de los niños tienen 20 dientes primarios, que ayudan en la masticación, el habla y el desarrollo de la mandíbula.
- La dentición puede causar babeo e irritabilidad. Si el niño tiene fiebre alta o parece estar mal, lo mejor es consultar al pediatra.
Consejos de cuidado importantes
- Limpia las encías con un paño suave y húmedo; cuando aparezcan los dientes, utiliza un cepillo pequeño y suave.
- Evita acostar a los bebés con biberones que contengan leche o bebidas azucaradas para reducir las caries tempranas.
- Programa la primera visita al dentista antes del primer año o dentro de los seis meses posteriores a la erupción del primer diente.
Transición dental y formación de dientes permanentes en niños (4–12 años)
Cambios típicos
- Alrededor de los 6 años, los dientes de leche comienzan a aflojarse y caerse mientras erupcionan los dientes permanentes.
- Los primeros molares permanentes (llamados “molares de los 6 años”) suelen aparecer detrás de los dientes de leche y no reemplazan a ningún diente.
- El crecimiento de la mandíbula continúa, lo que influye en el espacio entre dientes, apiñamiento y alineación de la mordida.
Consejos de cuidado importantes
- Ayuda a los niños a cepillarse dos veces al día y a limpiar entre los dientes a medida que los espacios se estrechan.
- Observa signos tempranos de apiñamiento o mordida desigual; muchos problemas ortodónticos son más fáciles de tratar si se detectan a tiempo.
- Mantén revisiones regulares para detectar caries rápidamente, especialmente cuando erupcionan nuevos molares permanentes.
Salud dental durante la adolescencia (13–18 años)

Cambios típicos
- Los cambios hormonales pueden hacer que las encías reaccionen más, aumentando el riesgo de sangrado o inflamación si se acumula placa.
- La mayoría de los dientes permanentes ya están presentes, por lo que el tratamiento ortodóntico suele planificarse en este período.
- Las elecciones alimenticias y los horarios ocupados pueden aumentar el riesgo de caries, especialmente con snacks y bebidas azucaradas o ácidas.
Consejos de cuidado importantes
- Enfócate en un cepillado minucioso a lo largo de la línea de las encías y alrededor de los aparatos ortodónticos si los hay.
- Fomenta rutinas constantes: cepillarse por la mañana y por la noche es indispensable en estos años.
- Limita el consumo frecuente de bebidas ácidas; enjuaga con agua después de los snacks si no puedes cepillarte.
Cambios en la estructura dental en la adultez (19–40 años)
Cambios típicos
- La masticación diaria y los factores del estilo de vida pueden desgastar gradualmente el esmalte, especialmente con dietas ácidas o reflujo.
- El rechinar o apretar los dientes por estrés puede causar aplanamiento de las superficies dentales, fracturas o molestias en la mandíbula.
- Las muelas del juicio pueden erupcionar o causar apiñamiento e inflamación en algunos adultos.
Consejos de cuidado importantes
- Programa limpiezas y exámenes rutinarios para detectar caries, inflamación de encías y problemas de mordida a tiempo.
- Si rechinas los dientes, pregunta por un protector nocturno para proteger el esmalte y reducir la tensión en la mandíbula.
- Usa protección bucal para deportes de contacto y aborda la sensibilidad cuanto antes en lugar de evitar masticar de un lado.
Problemas dentales y precauciones en la mediana edad (41–60 años)

Cambios típicos
- La recesión de las encías se vuelve más común, exponiendo superficies radiculares más vulnerables a la caries y sensibilidad.
- La acumulación prolongada de placa puede avanzar hacia enfermedad periodontal, una de las principales causas de pérdida dental.
- Algunos medicamentos y cambios hormonales pueden causar sequedad bucal, lo que aumenta el riesgo de caries.
Consejos de cuidado importantes
- Prioriza las revisiones periodontales profesionales; los problemas de encías son más fáciles de tratar cuando se detectan temprano.
- Usa una pasta dental de baja abrasión y un cepillo suave si el esmalte se siente más delgado o la sensibilidad aumenta.
- Si faltan dientes, consulta opciones de reemplazo como puentes o implantes para facilitar la masticación y evitar desplazamientos.
Pérdida dental y uso de dentaduras en la tercera edad (60+ años)
Cambios típicos
- El riesgo de caries radicular aumenta a medida que las encías retroceden y la sequedad bucal se vuelve más común.
- La pérdida de dientes puede afectar la nutrición, el habla y la confianza, especialmente cuando la masticación se vuelve menos eficaz.
- Puede ser necesario usar dentaduras, puentes o implantes para restaurar la función y la comodidad.
Consejos de cuidado importantes
- Limpia las dentaduras diariamente y retíralas según las indicaciones para reducir la irritación y el riesgo de infección.
- Continúa con las visitas dentales incluso con dentadura—los chequeos de encías y cáncer oral siguen siendo importantes.
- Apoya la salud bucal con una nutrición equilibrada e hidratación, especialmente si hay sequedad bucal.
Con qué frecuencia visitar al dentista
La mayoría de las personas se benefician de exámenes regulares y limpiezas profesionales. Tu dentista puede recomendar visitas más frecuentes si tienes enfermedad de las encías, sequedad bucal, antecedentes de caries o tratamiento ortodóntico en curso.
Reserva una cita
Si deseas un asesoramiento personalizado sobre odontología estética, coronas dentales, implantes o atención general, contacta con nuestra clínica para programar una cita.
Preguntas frecuentes
¿Cambia la estructura dental con la edad?
Sí, el esmalte se desgasta, los dientes se oscurecen y la dentina se engrosa.
¿Qué vitaminas ayudan a que crezcan los dientes?
Ninguna vitamina hace crecer dientes adultos; vitaminas D y A apoyan el desarrollo.
¿A qué edad empiezan a deteriorarse los dientes?
La caries puede empezar cuando erupcionan los dientes, incluso en la infancia temprana.
¿Tus dientes se vuelven más torcidos con la edad?
Sí, los dientes suelen desplazarse y apiñarse con la edad, sobre todo sin retenedores.
Lesiones orales en enfermedades autoinmunes
Lesiones orales en enfermedades autoinmunes
Las enfermedades autoinmunes pueden provocar úlceras bucales, dolor y sequedad persistente cuando la actividad inmunitaria inflama los tejidos orales o daña las glándulas salivales. Las causas más comunes incluyen la enfermedad de Behçet, el lupus, el síndrome de Sjögren y el pénfigo vulgar. El tratamiento suele combinar el manejo de la enfermedad subyacente con el control local del dolor y el cuidado oral cuidadoso.
Las enfermedades autoinmunes son afecciones crónicas en las que el sistema inmunológico ataca por error los propios tejidos del cuerpo. Cuando se ve afectada la boca, los síntomas pueden resultar desproporcionadamente molestos: el dolor puede dificultar comer, hablar y cepillarse los dientes.
Las lesiones orales no siempre son causadas por una enfermedad autoinmune, pero los problemas recurrentes o inexplicables en la boca pueden ser una pista temprana. Un dentista o médico puede utilizar estas señales, junto con otros síntomas, para orientar las pruebas y el diagnóstico.
Índice
¿Qué es una enfermedad autoinmune?
En un sistema inmunológico sano, las células inmunes identifican y eliminan amenazas dañinas como bacterias y virus. En una enfermedad autoinmune, ese sistema de defensa identifica erróneamente células normales como «extrañas» y genera inflamación que puede dañar órganos y tejidos.
Muchas condiciones autoinmunes pueden afectar la salud bucal directamente (a través de la inflamación de la mucosa oral) o indirectamente (a través de la sequedad bucal, efectos de medicamentos o brotes sistémicos).
Síntomas orales comunes
Los síntomas orales pueden afectar la mucosa oral, los labios, la lengua, las encías y las glándulas salivales. Las personas suelen reportar uno o más de los siguientes:
- Úlceras bucales dolorosas y recurrentes (aftas)
- Boca seca (xerostomía) y saliva espesa o espumosa
- Inflamación, sangrado o hinchazón de las encías
- Ardor o dolor en la lengua
- Cambios en el gusto
- Labios agrietados o secos, o comisuras de la boca partidas
Debido a que estos síntomas se superponen con problemas comunes como el estrés, deficiencias vitamínicas, infecciones y traumatismos, los patrones son importantes. Las úlceras que reaparecen con frecuencia, duran más de lo esperado o aparecen con otros síntomas sistémicos merecen una evaluación clínica.
Enfermedades autoinmunes comúnmente vinculadas a lesiones orales
Enfermedad de Behçet
La enfermedad de Behçet es una condición inflamatoria multisistémica en la que las úlceras orales recurrentes son una característica clave. Las úlceras suelen ser dolorosas, pueden aparecer múltiples a la vez y tienden a regresar en ciclos.
Las lesiones pueden aparecer en cualquier parte de la boca, incluyendo labios, mejillas, lengua y paladar. Cuando las úlceras orales son profundas y persistentes—especialmente junto a úlceras genitales, síntomas oculares o lesiones cutáneas—la enfermedad de Behçet debe considerarse como un diagnóstico importante.
Lupus Eritematoso Sistémico (Lupus)
El lupus es una enfermedad autoinmune sistémica que puede afectar la piel, las articulaciones, los riñones, la sangre y el sistema nervioso. Las úlceras orales son comunes y pueden aparecer durante períodos de mayor actividad de la enfermedad.
Las úlceras bucales clásicas del lupus suelen aparecer en el paladar y pueden ser rojas o blancas. A veces son indoloras, lo que significa que pueden pasar desapercibidas si no se examina la boca cuidadosamente.
Síndrome de Sjögren
El síndrome de Sjögren afecta las glándulas salivales y lagrimales, provocando sequedad bucal y ocular. La reducción de la saliva altera la protección natural de la boca contra ácidos y microbios.
La sequedad bucal aumenta el riesgo de caries, enfermedad de las encías, infecciones por hongos orales e irritación por hablar, masticar o usar dentaduras. Algunas personas también notan fisuras en la lengua, sensaciones de ardor y dificultad para tragar alimentos secos.
Pénfigo Vulgar
El pénfigo vulgar es una enfermedad autoinmune ampollosa. En muchos pacientes, los primeros signos aparecen dentro de la boca como ampollas frágiles que se rompen rápidamente.
El resultado son erosiones extensas y dolorosas que pueden dificultar la alimentación y la higiene oral. Un diagnóstico rápido y tratamiento especializado son importantes porque los síntomas pueden extenderse más allá de la boca.
Cómo afectan la boca el lupus, Behçet y Sjögren

Estas condiciones pueden parecer similares a primera vista, pero sus patrones ayudan a diferenciarlas en la clínica.
En el lupus, las úlceras suelen afectar el paladar y pueden ser indoloras. En la enfermedad de Behçet, las úlceras tienden a ser más profundas, dolorosas y fuertemente recurrentes.
En el síndrome de Sjögren, la sequedad es la causa principal de los problemas—irritación, fisuras, mayor riesgo de caries e infecciones recurrentes—más que un único «tipo de úlcera».
Opciones de tratamiento
El tratamiento se adapta al diagnóstico subyacente, la gravedad de los síntomas y la frecuencia de las lesiones. Los objetivos principales son reducir el dolor, acelerar la curación y prevenir complicaciones como infecciones o caries.
Tratamiento sistémico (prescrito por un especialista)
Cuando las lesiones orales reflejan una enfermedad autoinmune activa, puede ser necesario un tratamiento sistémico para controlar la inflamación. Dependiendo de la condición, los médicos pueden utilizar corticosteroides, medicamentos inmunosupresores o terapias biológicas específicas.
Tratamiento local y cuidados de apoyo
El cuidado local se centra en el confort y la protección de los tejidos orales. Las opciones pueden incluir geles tópicos con corticosteroides, enjuagues bucales antisépticos y productos anestésicos de uso breve.
Para la sequedad relacionada con el síndrome de Sjögren, los sustitutos de saliva, los aerosoles hidratantes y las estrategias para estimular la producción de saliva pueden ayudar a reducir la irritación y disminuir el riesgo de caries.
Autocuidado y prevención
Cambios simples suelen reducir los brotes y hacer que las lesiones sean menos dolorosas. Muchos pacientes mejoran cuando evitan alimentos picantes o ácidos durante las úlceras activas y mantienen una higiene oral suave y constante.
Si fuma, dejar de hacerlo puede mejorar la curación y reducir la irritación. El manejo del estrés también puede ayudar, ya que el estrés es un desencadenante común de las úlceras bucales recurrentes en general.
¿Las lesiones orales son permanentes?
En muchas condiciones autoinmunes, las lesiones orales aparecen y desaparecen en brotes, en lugar de permanecer permanentemente. La enfermedad de Behçet es bien conocida por sus úlceras bucales recurrentes, mientras que las úlceras del lupus suelen correlacionarse con la actividad de la enfermedad.
En el síndrome de Sjögren, la sequedad puede ser a largo plazo, lo que significa que los riesgos posteriores—caries, enfermedad de las encías e irritación crónica—pueden persistir sin una prevención continua y seguimiento dental.
Cuándo buscar atención médica o dental
Busque evaluación si las úlceras bucales se repiten con frecuencia, duran más de dos semanas o se acompañan de fiebre, pérdida de peso, erupciones, dolor articular, síntomas oculares o úlceras genitales.
La atención urgente es apropiada si no puede ingerir suficientes líquidos, el dolor es intenso o hay signos de infección como enrojecimiento extendido, pus o fiebre alta.
Preguntas frecuentes
¿Qué enfermedad autoinmune causa lesiones en la boca?
Behçet, lupus, pénfigo y liquen plano oral pueden causar lesiones bucales.
¿Qué enfermedad autoinmune causa fatiga extrema?
Lupus, artritis reumatoide, Sjögren y tiroiditis autoinmune causan fatiga extrema frecuentemente.
¿Cuál es la mejor dieta para revertir una enfermedad autoinmune?
Ninguna dieta revierte la autoinmunidad; la mediterránea puede reducir inflamación y síntomas.
¿Cómo puedo eliminar las llagas bucales autoinmunes?
Consulta a un profesional; trata la enfermedad, usa esteroides tópicos y evita irritantes.
¿Qué enfermedad autoinmune es la más difícil de diagnosticar?
Ninguna es siempre la más difícil; lupus y vasculitis suelen ser variables.
¿La limpieza del sarro daña el esmalte dental?
¿La limpieza del sarro daña el esmalte dental?
La limpieza profesional del sarro (también llamada raspado) no daña el esmalte dental cuando la realiza un profesional dental capacitado. Los instrumentos están diseñados para eliminar los depósitos endurecidos de la superficie dental y a lo largo de la línea de las encías. Puede haber sensibilidad temporal después de la limpieza, pero generalmente es causada por dentina expuesta o encías irritadas, no por pérdida de esmalte.
Índice
Qué es el sarro
El sarro (cálculo) es placa que se ha endurecido después de que los minerales de la saliva se adhieren a ella. A diferencia de la placa blanda, el sarro no se puede eliminar completamente con el cepillado una vez que se ha formado.
Tende a acumularse cerca de la línea de las encías, entre los dientes y detrás de los dientes frontales inferiores—áreas que son más difíciles de limpiar de forma constante.
Por qué los dentistas eliminan el sarro
El sarro atrapa bacterias contra los dientes y las encías. Con el tiempo, esto aumenta el riesgo de inflamación de las encías y puede contribuir a la enfermedad periodontal (de las encías).
Eliminar el sarro ayuda a reducir:
- Inflamación de las encías (gingivitis)
- Encías que sangran y retracción gingival
- Mal aliento persistente
- Progresión hacia la periodontitis y pérdida dental
- Manchas visibles y superficies dentales ásperas
¿La limpieza del sarro daña el esmalte?
No—la eliminación rutinaria del sarro no “desgasta” el esmalte cuando se realiza correctamente. Los profesionales dentales usan curetas manuales y/o ultrasonidos para romper y levantar el cálculo de la superficie dental.
Estas herramientas se utilizan con presión y ángulos controlados, apuntando a los depósitos en lugar de desgastar la estructura dental. Después de la limpieza, los dientes pueden sentirse más lisos porque se ha eliminado la acumulación dura, no porque se haya eliminado el esmalte.
Si ya tienes desgaste del esmalte, raíces expuestas o retracción de encías, es posible que notes más sensibilidad durante o después de la visita. Esa sensibilidad está relacionada con dentina o superficies radiculares expuestas (las raíces no tienen esmalte), no con daño nuevo al esmalte por la limpieza.
¿Es normal la sensibilidad dental después de la limpieza del sarro?

Es común una leve sensibilidad por un corto período después del raspado. Normalmente se siente como un “pinchazo” rápido con aire frío, bebidas frías o al cepillarse.
Por qué puede ocurrir sensibilidad
Las razones comunes incluyen:
- El sarro cubría previamente áreas sensibles cerca de la línea de las encías
- Irritación temporal de las encías después del uso de instrumentos alrededor del tejido inflamado
- Recesión de encías existente que expone dentina o raíces
Cuánto dura y cuándo llamar a tu dentista
La mayoría de las personas se sienten mejor en unos pocos días. Si la molestia es intensa, dura más de una semana o viene acompañada de hinchazón, sangrado persistente o dolor al morder, contacta a tu dentista para descartar caries, dientes fracturados o infección en las encías.
¿Con qué frecuencia debes hacerte una limpieza de sarro?

No hay un calendario perfecto para todos. Muchos pacientes se benefician de una revisión y limpieza cada seis meses, pero el intervalo ideal depende de tus factores de riesgo e historial de salud bucal.
Tu dentista puede recomendar limpiezas más frecuentes si:
- Fumas o usas tabaco
- Tienes antecedentes de enfermedad de las encías
- Tienes diabetes u otras condiciones que afectan la salud de las encías
- Usas aparatos de ortodoncia o tienes muchas restauraciones que acumulan placa
- Formas sarro rápidamente debido a la composición de la saliva o genética
Consejos de cuidado posterior para proteger dientes y encías
Para mantener los resultados por más tiempo y reducir la sensibilidad:
- Cepíllate dos veces al día con un cepillo de cerdas suaves y pasta dental con flúor.
- Limpia entre los dientes diariamente con hilo dental o cepillos interdentales.
- Durante 24–48 horas, evita alimentos muy fríos, muy calientes o ácidos si sientes sensibilidad.
- Si tu dentista lo recomienda, usa una pasta desensibilizante durante una o dos semanas.
- Mantén visitas dentales regulares para que el sarro no tenga tiempo de endurecerse de nuevo.
Preguntas frecuentes
¿La eliminación de sarro daña el esmalte dental?
No; la eliminación profesional de sarro no daña el esmalte si se realiza bien.
¿Puedo restaurar el esmalte dental?
No; el esmalte no regenera, pero el flúor puede remineralizar daño inicial.
¿Por qué los dentistas recomiendan una limpieza profunda?
Porque elimina sarro bajo la encía, reduce bolsas y controla periodontitis.
¿Cómo se puede eliminar el sarro sin dañar el esmalte?
Con limpieza profesional y técnicas adecuadas, evitando rasparlo usted mismo.
¿Qué pasa si no se elimina el sarro?
El sarro causa enfermedad gingival, mal aliento, recesión y pérdida ósea, aumentando pérdida dental.
Problemas de salud dental después de la menopausia
Problemas de Salud Dental Después de la Menopausia
Después de la menopausia, la disminución del estrógeno puede reducir la saliva, hacer que las encías sean más sensibles y contribuir a la pérdida ósea en la mandíbula. Muchas mujeres notan sequedad bucal, sangrado de encías, sensaciones de ardor o más caries. Con un cuidado constante en casa, productos específicos para la sequedad y revisiones dentales regulares, estos cambios suelen ser manejables y prevenibles.
Índice
Por Qué la Menopausia Afecta la Salud Bucal
El estrógeno ayuda a mantener los tejidos orales saludables y apoya la renovación ósea normal. Cuando los niveles de estrógeno disminuyen durante la menopausia, la boca puede sentirse más seca y los tejidos blandos pueden volverse más delgados o reactivos. Al mismo tiempo, los cambios relacionados con la edad y la reducción de la densidad ósea pueden afectar la mandíbula, que sostiene los dientes.
Problemas Dentales y Orales Comunes

Enfermedad de las Encías (Gingivitis y Periodontitis)
Los cambios hormonales pueden hacer que las encías sean más propensas a la inflamación y sensibilidad. Podrías notar hinchazón, sangrado al cepillarte, mal aliento o retracción de encías. La periodontitis no tratada puede dañar el hueso alrededor de los dientes y aumentar el riesgo de pérdida dental.
Sequedad Bucal (Xerostomía)
Una disminución en el flujo salival es común y puede cambiar la sensación en la boca día a día. La saliva protege los dientes al eliminar restos de comida y neutralizar ácidos. Cuando hay poca saliva, aumentan las probabilidades de caries, acumulación de placa e infecciones orales.
Síndrome de la Boca Ardiente
Algunas mujeres desarrollan una sensación persistente de ardor, hormigueo o escaldado en la lengua, labios o paladar. Los síntomas pueden fluctuar y presentarse junto con alteraciones del gusto o sensación de sequedad. Como los desencadenantes varían, vale la pena hablar con un dentista o médico para descartar otras causas.
Caries Dental
La sequedad bucal y los cambios en las bacterias orales pueden aumentar la probabilidad de caries. Los empastes existentes también pueden empezar a tener filtraciones con el tiempo, lo que oculta caries en los bordes. Los exámenes regulares y el apoyo con flúor son especialmente útiles en esta etapa.
Dientes Flojos y Pérdida Dental
Los cambios en la densidad ósea después de la menopausia pueden afectar tanto la mandíbula como la columna y las caderas. Si hay enfermedad periodontal, la pérdida ósea puede progresar más rápido y debilitar el soporte dental. El tratamiento temprano de las encías y el monitoreo de la salud ósea ayudan a reducir el riesgo a largo plazo.
Sequedad Bucal y Menopausia
La sequedad bucal puede afectar el habla, la deglución, la calidad del sueño y la comodidad al comer. También puede causar llagas, labios agrietados, mal aliento o un mayor número de caries. Si la sequedad es persistente, es importante tratarla como un problema médico y dental, no como una molestia menor.
Pasos prácticos que suelen ayudar:
- Beber agua con frecuencia y mantener un vaso cerca por la noche.
- Masticar chicle sin azúcar o usar pastillas de xilitol para estimular la saliva (si es adecuado para ti).
- Limitar el alcohol y la cafeína si empeoran la sequedad.
- Usar sustitutos salivales, geles hidratantes o enjuagues para boca seca.
- Preguntar a tu dentista por una pasta dental con alto contenido de flúor o tratamientos con flúor en consultorio.
Si también tomas medicamentos que pueden reducir la saliva, tu dentista puede sugerir un plan personalizado. Busca atención si presentas caries frecuentes, candidiasis oral o dolorosas grietas en las comisuras de la boca.
Osteoporosis, Cambios en la Mandíbula y Estabilidad Dental

La osteoporosis posmenopáusica puede reducir la resistencia ósea general, y la mandíbula no es la excepción. Una densidad ósea mandibular baja puede contribuir a dientes flojos y afectar la planificación de implantes o dentaduras. La coordinación entre tu dentista y tu médico es útil cuando hay cambios en la densidad ósea o se inicia un tratamiento.
Hábitos de apoyo para la salud ósea y bucal:
- Seguir las recomendaciones de tu médico sobre la ingesta de calcio y vitamina D.
- Realizar ejercicio regular con pesas o de resistencia si es médicamente apropiado.
- Controlar la enfermedad periodontal con limpiezas profesionales.
- Consultar si una prueba de densidad ósea es adecuada para ti, especialmente si tienes factores de riesgo.
Cuidado de las Encías Durante y Después de la Menopausia
Las encías pueden sentirse más sensibles, y el cepillado que antes era cómodo puede causar sangrado repentino. El sangrado es un signo de inflamación, no algo que deba ignorarse. Una rutina constante suele mejorar los síntomas en pocas semanas, pero el sangrado persistente debe ser evaluado.
Una rutina diaria amigable con las encías:
- Cepillarse dos veces al día con un cepillo de cerdas suaves y técnica delicada.
- Limpiar entre los dientes a diario con hilo dental o cepillos interdentales.
- Usar un enjuague bucal sin alcohol si tienes sequedad en la boca.
- Cambiar el cepillo de dientes cada 3 meses o antes si las cerdas se desgastan.
Las limpiezas profesionales y evaluaciones periodontales siguen siendo importantes cada seis meses, o con más frecuencia si se recomienda. Si fumas o tienes diabetes, consulta a tu equipo dental sobre estrategias preventivas adicionales.
Cómo los Medicamentos Relacionados con la Menopausia Pueden Afectar los Dientes

Terapia Hormonal
La terapia hormonal puede mejorar algunos síntomas de la menopausia, y sus efectos orales varían según la persona. Si notas nueva sequedad bucal o sensibilidad en las encías tras iniciar o cambiar la terapia, anota el momento y compártelo con tu médico. No suspendas ningún medicamento prescrito sin orientación médica.
Antidepresivos y Medicamentos Contra la Ansiedad
Varios medicamentos comunes pueden reducir el flujo salival y empeorar la sequedad bucal. Si dependes de estos medicamentos, el cuidado dental preventivo se vuelve aún más importante. Tu dentista puede recomendar flúor adicional y revisiones más frecuentes.
Medicamentos para la Osteoporosis (Incluidos los Bifosfonatos)
Los medicamentos antirresortivos usados para la osteoporosis son importantes para prevenir fracturas. En casos raros, se asocian con una complicación mandibular llamada osteonecrosis relacionada con medicamentos, especialmente después de procedimientos dentales invasivos. Siempre informa a tu dentista si tomas estos medicamentos y consulta a tu médico y dentista antes de extracciones o cirugía de implantes.
Cuándo Consultar al Dentista
Programa una visita dental si notas sangrado de encías persistente, sequedad bucal continua o sensación de ardor que dure más de dos semanas. Dolor dental, dientes flojos, hinchazón o llagas que no sanan deben evaluarse de inmediato. El tratamiento temprano suele ser más sencillo y previene problemas mayores.
Preguntas Frecuentes
¿Por qué aumentan los problemas dentales y de encías después de la menopausia?
La caída de estrógenos reduce saliva y soporte óseo, aumentando inflamación y sequedad.
¿La menopausia aumenta el riesgo de enfermedad de las encías?
Sí; la pérdida de estrógenos aumenta inflamación periodontal y riesgo de pérdida ósea.
¿Es normal la sensibilidad dental durante la menopausia?
Sí; la boca seca y la recesión gingival pueden aumentar la sensibilidad temporalmente.
¿Con qué frecuencia deben realizarse los chequeos dentales después de la menopausia?
Cada 6 meses, o cada 3–4 meses si el riesgo periodontal es alto.
¿Es perjudicial blanquear los dientes con vinagre?
¿Es perjudicial blanquear los dientes con vinagre?
Sí, blanquear los dientes con vinagre puede ser perjudicial porque el vinagre es ácido y puede ablandar y erosionar el esmalte. Aunque los dientes puedan parecer un poco más brillantes al principio, la exposición repetida puede aumentar la sensibilidad, irritar las encías y hacer que los dientes sean más propensos a manchas y caries. Existen métodos de blanqueamiento más seguros, incluidos productos aprobados por dentistas y tratamientos profesionales.
Índice
Por Qué Las Personas Prueban El Vinagre Para Blanquear Los Dientes

El interés por una sonrisa más brillante ha hecho que los trucos de blanqueamiento “naturales” sean populares, y el vinagre es uno de los más compartidos. La mayoría de las personas utiliza vinagre de manzana, aunque el vinagre blanco también se menciona en recetas en línea.
La idea es simple: el ácido puede soltar algunas manchas superficiales y placa, por lo que un enjuague rápido podría hacer que los dientes se vean más limpios. Algunas personas aplican vinagre con algodón, lo diluyen en agua como enjuague bucal o lo mezclan con bicarbonato de sodio y cepillan.
Cómo Afecta El Vinagre Al Esmalte Dental
El vinagre tiene un pH bajo, lo que significa que es ácido. Cuando los dientes se exponen a ácidos, el esmalte puede ablandarse temporalmente. Si la exposición al ácido es frecuente o prolongada, el esmalte puede desgastarse con el tiempo.
El esmalte no vuelve a crecer. Una vez que se adelgaza, la dentina subyacente queda más expuesta, lo que puede hacer que los dientes se vean más amarillos, se sientan más sensibles y sean más fáciles de dañar.
¿El Vinagre Realmente Blanquea Los Dientes?
El vinagre puede reducir algunas manchas extrínsecas (superficiales), especialmente las provocadas por alimentos y bebidas. Cualquier cambio visible suele ser leve y de corta duración.
El riesgo importa. Un método que “blanquea” debilitando el esmalte puede ser contraproducente, ya que el esmalte más delgado puede revelar la dentina amarilla y aumentar nuevas manchas. Un enfoque de blanqueamiento seguro debe mejorar el color sin sacrificar la estructura dental.
Principales Riesgos De Blanquear Los Dientes Con Vinagre

Desgaste del esmalte: El ácido puede desgastar gradualmente el esmalte, provocando cambios permanentes en la resistencia y apariencia de los dientes.
Sensibilidad dental: A medida que el esmalte se adelgaza, los dientes pueden reaccionar más intensamente a alimentos y bebidas fríos, calientes, dulces o ácidos.
Irritación de encías: El vinagre puede arder e inflamar el tejido de las encías, especialmente si ya están sensibles o hay pequeñas heridas.
Mayor riesgo de caries: El esmalte debilitado ofrece menos protección contra la caries. Si cepillarse se vuelve doloroso debido a la sensibilidad, la placa puede acumularse más rápido.
Resultados irregulares: La eliminación de manchas puede ser dispareja, y la erosión puede crear un aspecto opaco o translúcido en los bordes de los dientes.
Errores Comunes Que Empeoran El Daño
Usar vinagre a diario o en enjuagues prolongados. Incluso el vinagre “diluido” sigue siendo ácido, y la exposición repetida aumenta el riesgo.
Cepillarse inmediatamente después de usar vinagre. El ácido puede ablandar el esmalte, y cepillarse de inmediato puede aumentar el desgaste. Si has consumido algo ácido, enjuaga con agua y espera antes de cepillarte.
Combinar vinagre con bicarbonato de sodio. La mezcla puede dar una sensación de “limpieza”, pero puede aumentar la abrasión y no es un sistema de blanqueamiento controlado.
Imitar recetas de redes sociales. El blanqueamiento no es igual para todos; la sensibilidad existente, restauraciones y salud de las encías afectan lo que es seguro.
Alternativas Más Seguras Al Vinagre Para Una Sonrisa Más Blanca

Opciones Aprobadas Por Dentistas Para Uso En Casa
Los productos blanqueadores de venta libre pueden ayudar si se usan según las indicaciones. Busca productos diseñados para los dientes (no ácidos caseros) y sigue cuidadosamente las instrucciones de la etiqueta.
Las pastas dentales blanqueadoras pueden pulir manchas superficiales y pueden ser un buen punto de partida si deseas una mejora leve sin blanqueamiento.
Blanqueamiento Profesional
Si deseas un cambio de color notable, el blanqueamiento profesional es la opción más segura. Los dentistas pueden revisar si hay caries, inflamación de encías o desgaste del esmalte antes del blanqueamiento, y luego elegir un método adecuado para tus dientes.
El blanqueamiento en consultorio y las férulas supervisadas por el dentista utilizan geles a base de peróxido controlado. Este enfoque es más predecible y más fácil de ajustar si hay sensibilidad.
Hábitos Que Ayudan A Que Los Dientes Se Vean Más Blancos De Forma Natural
Mucho del “amarilleo” proviene de manchas superficiales. El cepillado diario con pasta fluorada, el uso de hilo dental y las limpiezas regulares suelen hacer que los dientes se vean notablemente más frescos.
Si el té, café, vino tinto o fumar forman parte de tu rutina, reducir su frecuencia y enjuagarte con agua después puede ayudar a frenar las manchas.
Cuándo Consultar Primero Al Dentista
Si tienes sensibilidad, desgaste visible del esmalte, retracción de encías o caries frecuentes, evita el blanqueamiento casero. Lo mismo aplica para personas con coronas, carillas o resinas en los dientes frontales, ya que estas restauraciones no se blanquean como el esmalte natural.
Un dentista puede identificar si el cambio de color se debe a manchas superficiales, adelgazamiento del esmalte o un problema interno. Ese diagnóstico determina la forma más segura de mejorar tu sonrisa.
Preguntas Frecuentes
¿Puedo blanquear mis dientes con vinagre?
No; el vinagre es ácido, erosiona el esmalte y aumenta sensibilidad y caries.
¿Cuál es la forma más saludable de blanquear los dientes?
Blanqueamiento con peróxido supervisado por dentista y férulas a medida es lo más seguro.
¿El vinagre blanco puede dañar tus dientes?
Sí; puede erosionar esmalte, empeorar sensibilidad e irritar las encías.
¿Cuál es el mejor blanqueador natural de dientes?
Ninguno blanquea de verdad; lo mejor es limpieza profesional y pasta con flúor.
¿Qué pasa si me cepillo los dientes con vinagre de manzana?
Puede desgastar el esmalte, quemar tejidos, aumentar sensibilidad y subir riesgo de caries.
¿Cuándo salen los dientes permanentes en los niños?
¿Cuándo Erupcionan los Dientes Permanentes en los Niños?
La mayoría de los niños comienzan a tener dientes permanentes (adultos) alrededor de los 6 años, a menudo con los primeros molares y los dientes frontales inferiores. La erupción continúa durante los primeros años de la adolescencia, con la mayoría de los dientes permanentes en su lugar entre los 12 y 13 años. Los terceros molares (muelas del juicio) pueden aparecer más tarde, típicamente entre los 17 y 25 años.
Índice
Cronología Típica de la Pérdida de los Dientes de Leche
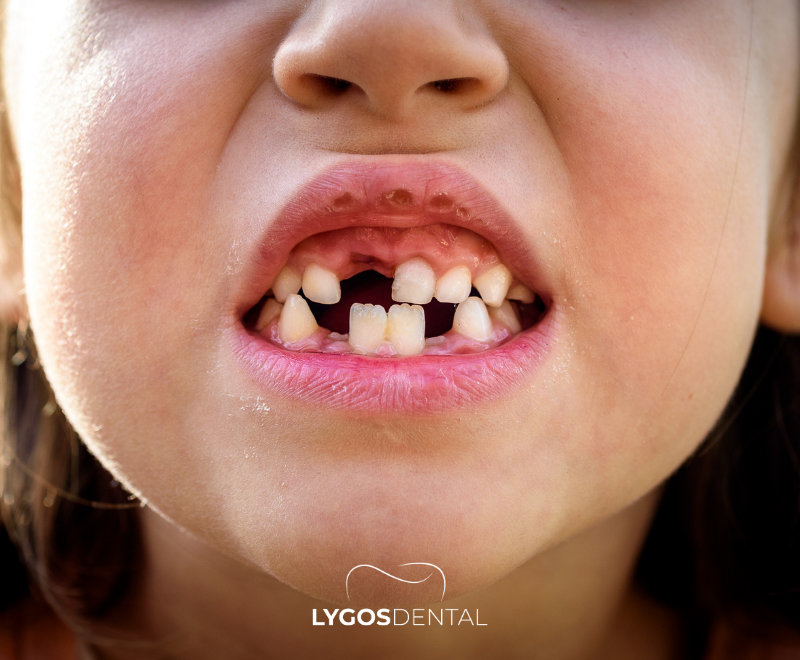
Los dientes de leche ayudan a masticar, hablar y al crecimiento de la mandíbula, y mantienen el espacio para los dientes permanentes que vendrán después. La mayoría de los niños comienza a perder dientes de leche alrededor de los 6 años, aunque puede ocurrir un poco antes o después. Este período se llama etapa de dentición mixta porque están presentes tanto los dientes de leche como los permanentes.
Cuándo Comienzan a Salir los Dientes Permanentes
Los dientes permanentes generalmente comienzan a erupcionar entre los 5 y 7 años, siendo los 6 años el punto de partida más común. Los primeros dientes que pueden notarse son los primeros molares permanentes (a menudo llamados “molares de los 6 años”) y los incisivos centrales inferiores. El momento varía según el niño y puede estar influenciado por la genética, el crecimiento general y la salud bucal.
Orden de Erupción de los Dientes Permanentes

No todos los niños siguen el mismo calendario exacto, pero la secuencia es bastante consistente. A continuación se muestran los rangos de edad típicos para la erupción (las mandíbulas superior e inferior pueden diferir):
- Primeros molares permanentes (molares de los 6 años): 6–7 años
- Incisivos centrales inferiores: 6–7 años
- Incisivos centrales superiores: 7–8 años
- Incisivos laterales: 7–9 años
- Primeros premolares (bicúspides): 9–12 años
- Caninos (cúspides): 9–12 años
- Segundos premolares: 10–12 años
- Segundos molares: 11–13 años
- Terceros molares (muelas del juicio): 17–25 años (varía ampliamente)
Si el orden es diferente en tu hijo, no significa automáticamente que haya un problema. Los dentistas se enfocan en patrones como apiñamiento, dientes “atascados” o grandes retrasos entre dientes del lado derecho e izquierdo.
¿Qué Son los Molares de los 6 Años y Por Qué Son Importantes?
Los molares de los 6 años son los primeros molares permanentes en erupcionar y no reemplazan ningún diente de leche. Salen detrás de los molares de leche, por lo que es fácil confundirlos con “nuevos dientes de leche”. Debido a que llegan temprano y tienen surcos profundos, tienen un mayor riesgo de caries si el cepillado no es constante.
Consulta con tu dentista si los selladores de fisuras son apropiados una vez que estos molares hayan erupcionado completamente. Los selladores pueden ayudar a proteger las superficies de masticación contra la caries, especialmente en niños propensos a ellas.
¿Qué Pasa Si los Dientes Permanentes Erupcionan Temprano o Tarde?
Una diferencia de algunos meses suele ser normal. Vale la pena programar una revisión dental si tu hijo tiene entre 7 y 8 años y aún no ha comenzado a perder dientes de leche, o si un diente permanente es visible pero no puede salir adecuadamente por la encía.
Las razones comunes para la erupción tardía incluyen:
- Espacio limitado o apiñamiento en la mandíbula
- Las raíces de los dientes de leche no se reabsorben a tiempo
- Dientes adicionales (supernumerarios) bloqueando la erupción
- Dientes que se desarrollan en una posición inusual
- Menos comúnmente, factores médicos u hormonales que afectan el crecimiento
Tu dentista puede recomendar un examen y radiografías para confirmar que los dientes permanentes están presentes y verificar su posición. En algunos casos, extraer un diente de leche retenido puede ayudar a que el diente permanente erupcione normalmente.
Cómo Proteger los Dientes Permanentes Recién Erupcionados
Los dientes recién erupcionados pueden ser más difíciles de limpiar para los niños, especialmente los molares posteriores. Hábitos diarios sólidos durante los años de dentición mixta marcan una diferencia a largo plazo.
- Cepillar dos veces al día con pasta dental con flúor (un adulto debe supervisar hasta que el niño pueda cepillarse eficazmente).
- Usar hilo dental diariamente una vez que los dientes se toquen, especialmente alrededor de los molares.
- Limitar los refrigerios y bebidas azucaradas entre comidas.
- Mantener visitas dentales de rutina para monitorear la erupción, el espacio y el desarrollo de la mordida.
- Considerar barniz de flúor y selladores de fisuras si lo recomienda el dentista.
Preguntas Frecuentes
¿Cuándo suelen salir los dientes permanentes?
Alrededor de los 6 años erupcionan los primeros molares e incisivos inferiores permanentes.
¿Hay dientes que salen a los 7 años?
Sí; los incisivos laterales permanentes suelen erupcionar a los 7–8 años.
¿Qué vitaminas ayudan a que crezcan los dientes?
Ninguna vitamina hace crecer dientes adultos; vitaminas D y A apoyan el desarrollo dental.
Diferencias entre implantes y puentes dentales
Diferencias entre los implantes y los puentes dentales
Los implantes dentales reemplazan un diente perdido con un poste de titanio colocado en el hueso maxilar y una corona encima, mientras que un puente dental llena el espacio anclando un diente falso a los dientes adyacentes. Los implantes suelen durar más y ayudan a preservar el hueso, pero requieren más tiempo y tienen un costo inicial más alto que los puentes.
Índice
¿Qué son los implantes dentales y los puentes dentales?
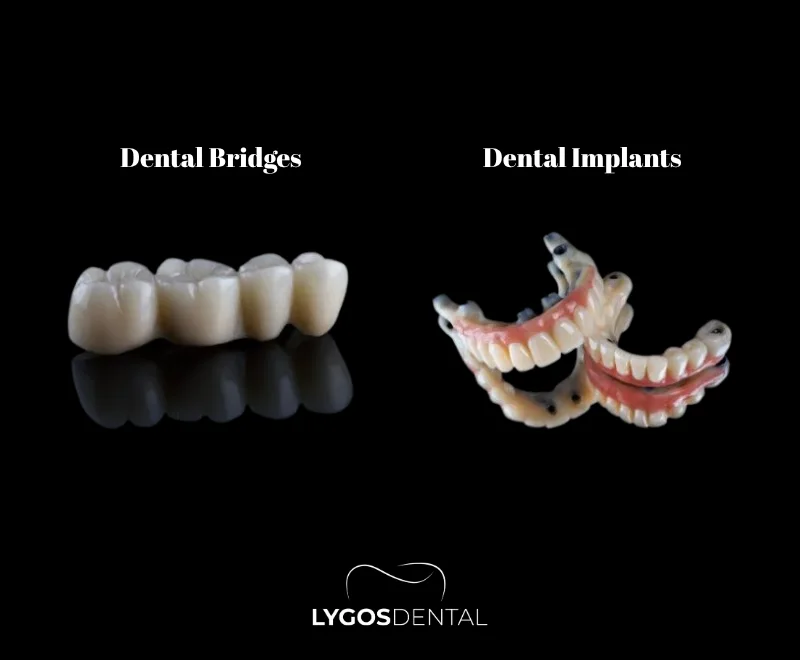
Un implante dental es un poste en forma de tornillo hecho de titanio u otro material biocompatible que se coloca en el hueso maxilar para actuar como raíz dental. Después de la cicatrización, se coloca una corona (generalmente de porcelana o zirconia) para restaurar la apariencia y función de un diente natural.
Un puente dental es una prótesis fija que reemplaza uno o más dientes perdidos utilizando los dientes adyacentes al espacio como soporte. Esos dientes vecinos se moldean para colocar coronas, y el diente de reemplazo (póntico) se conecta entre ellos.
Cómo se realiza cada tratamiento
Pasos del tratamiento con implantes
El tratamiento con implantes implica un procedimiento quirúrgico menor para colocar el implante en el hueso maxilar. Luego, el implante necesita tiempo para integrarse con el hueso (osteointegración), lo cual generalmente toma varios meses. Una vez que el sitio está estable, el dentista coloca la corona final sobre el implante.
Pasos del tratamiento con puentes dentales
Para un puente dental, el dentista prepara los dientes a ambos lados del diente faltante y toma impresiones o escaneos digitales. Un laboratorio dental fabrica el puente, y el dentista lo cementa en una visita de seguimiento. Como no hay cirugía de implante, el tratamiento suele completarse más rápido.
Diferencias clave a simple vista

- Soporte: los implantes se anclan en el hueso maxilar; los puentes dependen de los dientes vecinos.
- Impacto en los dientes cercanos: los implantes generalmente no requieren modificar los dientes adyacentes; los puentes suelen requerir moldearlos.
- Soporte óseo: los implantes pueden ayudar a frenar la pérdida ósea en el área del diente perdido; los puentes no reemplazan la raíz, por lo que los cambios óseos pueden continuar.
- Durabilidad: los implantes suelen durar más con buena higiene oral; los puentes suelen requerir reemplazo con el tiempo.
- Tiempo de tratamiento: los implantes toman más tiempo porque requieren cicatrización; los puentes suelen completarse en un periodo más corto.
Ventajas y desventajas
Ventajas de los implantes
- Ayudan a preservar el hueso maxilar en la zona del diente perdido.
- Normalmente no requieren reducir los dientes vecinos.
- Función de masticación fuerte y estable.
- Resultados de apariencia natural cuando están bien planificados.
Posibles desventajas de los implantes
- Requieren un procedimiento quirúrgico y tiempo de cicatrización.
- No son ideales para todos (por ejemplo, volumen óseo limitado o ciertos riesgos médicos).
- Mayor costo inicial en comparación con muchas opciones de puentes.
Ventajas de los puentes dentales
- No se necesita cirugía de implante.
- Vía más rápida hacia un reemplazo dental fijo en muchos casos.
- Costo inicial generalmente más bajo.
Posibles desventajas de los puentes dentales
- Los dientes vecinos suelen necesitar ser moldeados, lo que puede afectar una estructura dental sana.
- No reemplazan la raíz del diente, por lo que los cambios óseos pueden continuar bajo el área del diente perdido.
- Pueden necesitar reemplazo tras años de uso, caries o cambios en las encías.
Tiempo de tratamiento y recuperación
Con los implantes, el tiempo total depende de la cicatrización y la integración ósea, por lo que el tratamiento puede tomar varios meses desde el inicio hasta la corona final. Puede haber hinchazón o molestias leves tras la colocación, y seguir las instrucciones de cuidado ayuda a reducir complicaciones.
Con los puentes, la mayoría de los pacientes retoman sus rutinas normales rápidamente, ya que no hay un sitio quirúrgico que deba sanar. Puede haber sensibilidad temporal después de preparar los dientes, especialmente si ya eran sensibles.
Costos y valor a largo plazo

Los implantes suelen ser más costosos al principio porque implican cirugía, componentes y un proceso clínico más largo. Los puentes pueden ser más económicos al comienzo, especialmente cuando se reemplazan varios dientes adyacentes.
A largo plazo, el valor depende del mantenimiento, la salud de las encías, la fuerza de mordida y si la restauración necesita reemplazo. Un dentista puede explicar la duración esperada y los costos de mantenimiento para su caso específico.
¿Qué opción puede ser adecuada para usted?
Los implantes pueden ser preferidos si desea evitar involucrar los dientes vecinos y tiene suficiente soporte óseo para una colocación predecible. Los puentes pueden considerarse si necesita una opción fija más rápida, si la cirugía de implante no es adecuada, o si los dientes adyacentes ya necesitan coronas.
La mejor elección depende del historial médico, hábitos como el tabaquismo, calidad ósea, salud de las encías y su presupuesto. Un examen clínico y estudios por imagen son esenciales antes de decidir.
Consejos de cuidado para proteger su restauración
Cepíllese dos veces al día con un cepillo suave y use limpieza interdental (hilo dental, pasadores o cepillos interdentales) según le recomiende su dentista. Las limpiezas profesionales y los chequeos de rutina ayudan a detectar problemas tempranos como inflamación de encías, cambios en la mordida o caries en los bordes del puente.
Si rechina los dientes, consulte sobre un protector nocturno. Evite usar los dientes como herramientas y tenga cuidado con alimentos muy duros, especialmente durante las primeras semanas tras el tratamiento.
Preguntas frecuentes
¿Es mejor un implante dental que un puente?
A menudo sí; preserva dientes vecinos y hueso, pero el puente puede convenir.
¿Qué es más caro, un puente o un implante?
Normalmente, un implante cuesta más al inicio que un puente.
¿Se carian los dientes debajo de un puente?
Sí; los dientes pilares pueden cariarse en los márgenes con mala higiene.
¿Qué es la regla 2-2-2 en odontología?
Cepíllate dos veces al día dos minutos y visita al dentista dos veces al año.
¿Qué puedo hacer en lugar de un puente?
Considera implante, prótesis parcial removible, puente adhesivo o cierre ortodóncico del espacio.