Periodontitis crónica
Entre estas afecciones, una de las más comunes y progresivas es la periodontitis crónica. Esta afección…
Las células madre están siendo estudiadas en odontología por su potencial para apoyar la reparación de tejidos, especialmente en la pulpa dental, las encías (periodonto) y el hueso maxilar. Algunas estrategias ya se utilizan clínicamente en etapas iniciales y en casos cuidadosamente seleccionados, mientras que otras —como el crecimiento de un diente completamente nuevo— siguen siendo experimentales y están en gran parte limitadas a la investigación con animales.
Las células madre son células que pueden autorrenovarse y, bajo las condiciones adecuadas, desarrollarse en tipos celulares más especializados. En odontología regenerativa, los investigadores se enfocan principalmente en células madre mesenquimales (MSCs), incluidas las de origen dental que se encuentran en tejidos como la pulpa dental, el ligamento periodontal y los dientes deciduos (de leche) exfoliados.
El objetivo no es “rellenar” o “reemplazar” el tejido en el sentido clásico, sino estimular al cuerpo a reconstruir estructuras dañadas, a menudo con la ayuda de biomateriales (andamios) y moléculas de señalización que guían el proceso de curación.
Cuando la pulpa dental está gravemente inflamada o infectada, el tratamiento de conducto convencional elimina el tejido enfermo y sella el canal. La endodoncia regenerativa tiene como objetivo restaurar el tejido vivo dentro del diente para que recupere parte de su función biológica.
Las células madre de la pulpa dental (DPSC) y las células madre de dientes deciduos exfoliados (a menudo llamadas SHED) han sido ampliamente estudiadas para este propósito. La evidencia más sólida proviene actualmente de investigaciones clínicas iniciales y ensayos clínicos controlados, pero los protocolos aún se están perfeccionando y no forman parte del uso rutinario.
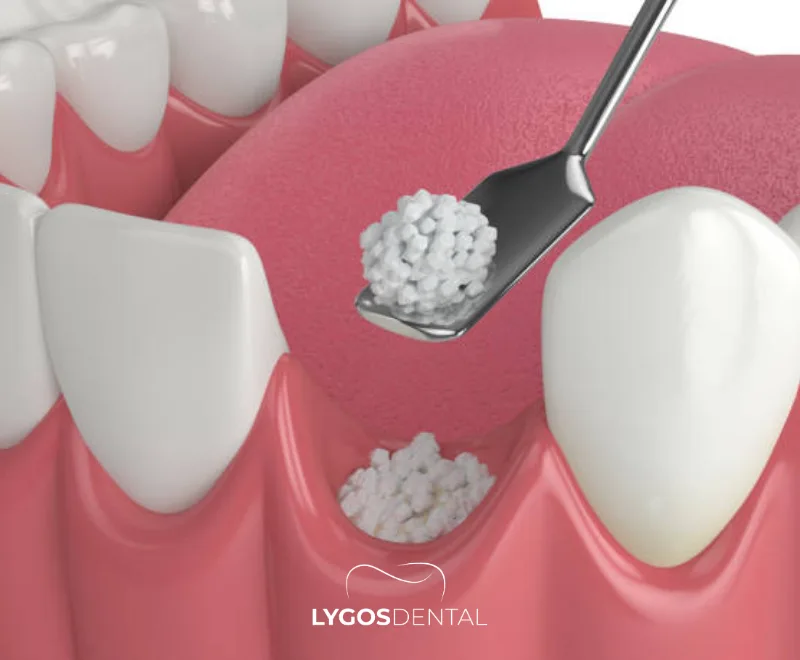
La periodontitis puede destruir el ligamento periodontal y el hueso de soporte dental. La terapia periodontal convencional puede controlar la infección y ralentizar la progresión, pero la regeneración completa de las estructuras perdidas es difícil.
La ingeniería de tejidos basada en células madre se está investigando para defectos óseos periodontales y enfermedad periodontal avanzada. Revisiones recientes e investigaciones clínicas informan mejoras prometedoras en algunos resultados, aunque los resultados varían según el tipo de defecto, la fuente celular, el método de aplicación y factores individuales del paciente.
Las células madre rara vez actúan solas. Muchos protocolos regenerativos combinan células con andamios biocompatibles que ayudan a las células a adherirse y organizarse, además de señales biológicas que las guían hacia la formación del tejido adecuado.
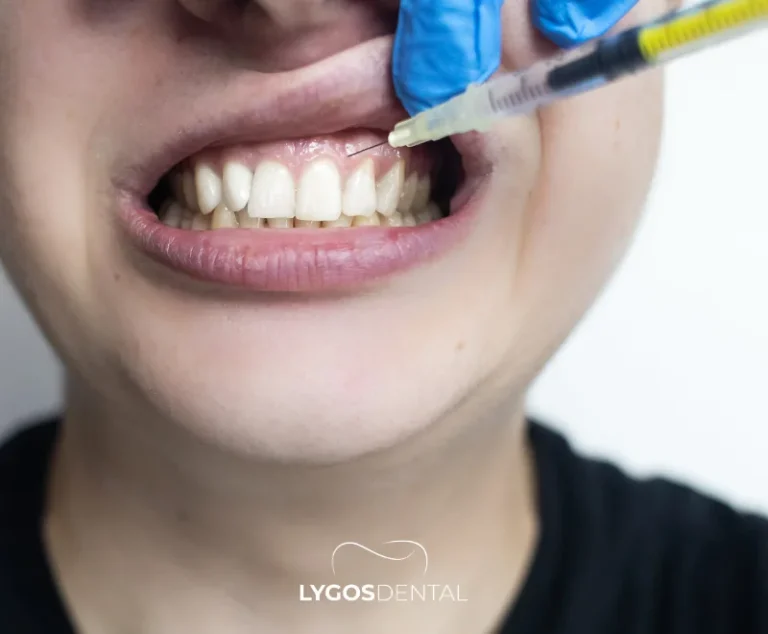
En la odontología clínica, concentrados derivados de sangre como el PRP (plasma rico en plaquetas) y el PRF (fibrina rica en plaquetas) a veces se usan como coadyuvantes porque liberan factores de crecimiento con el tiempo. Estos no equivalen a un trasplante de células madre, pero pueden favorecer la cicatrización y regeneración en indicaciones específicas.
La regeneración de un diente completo es una de las ideas más emocionantes en la odontología regenerativa — y también una de las menos maduras clínicamente. Los investigadores han creado estructuras similares a gérmenes o yemas dentales en laboratorio y han logrado formaciones similares a dientes en modelos animales.
Actualmente, estos avances no se traducen en un tratamiento rutinario de “hazme crecer un diente nuevo” en humanos. Los desafíos incluyen formar esmalte de forma fiable, controlar la forma y erupción, asegurar suministro nervioso y sanguíneo estable y demostrar seguridad a largo plazo. Para los pacientes hoy, los implantes, puentes y prótesis siguen siendo las opciones estándar para dientes ausentes.
Beneficios potenciales
Limitaciones y riesgos

Turquía es un destino conocido para la atención odontológica y el turismo de salud. Los servicios de odontología regenerativa pueden incluir aplicaciones de células madre impulsadas por la investigación en entornos académicos, así como adyuvantes más consolidados como PRP/PRF para apoyar la cicatrización de tejidos blandos y óseos.
Como con cualquier intervención basada en células o tejidos, la supervisión regulatoria y la acreditación de la clínica son importantes. Los pacientes deben preguntar si el procedimiento forma parte de un protocolo clínico aprobado, qué evidencia respalda la indicación y cómo la clínica garantiza calidad y seguridad (incluidos los estándares de laboratorio en el procesamiento celular).
Si está considerando opciones regenerativas — junto con implantes, coronas o tratamiento periodontal — agende una consulta para revisar su diagnóstico, terapias disponibles y expectativas realistas según la evidencia actual.
Puede contactarnos para obtener más información sobre Odontología Estética, Coronas Dentales, Implantes Dentales y Odontología General, y para agendar una cita.
Usos experimentales: regeneración pulpar, reparación periodontal, regeneración ósea y injertos bioingenierizados.
Sin precio estándar; no están disponibles comercialmente fuera de ensayos clínicos.
DPSC, SHED, PDLSC, SCAP, DFSC, MSC gingivales y MSC de hueso alveolar.
Solo en ensayos clínicos regulados en hospitales odontológicos de investigación; clínicas habituales no ofrecen.
No es rutina; puede regenerar pulpa/periodonto, pero el diente completo sigue experimental.