Procédure et tarifs du blanchiment des dents au laser en cabinet
Blanchiment des dents au laser en cabinet : procédure et prix 2026
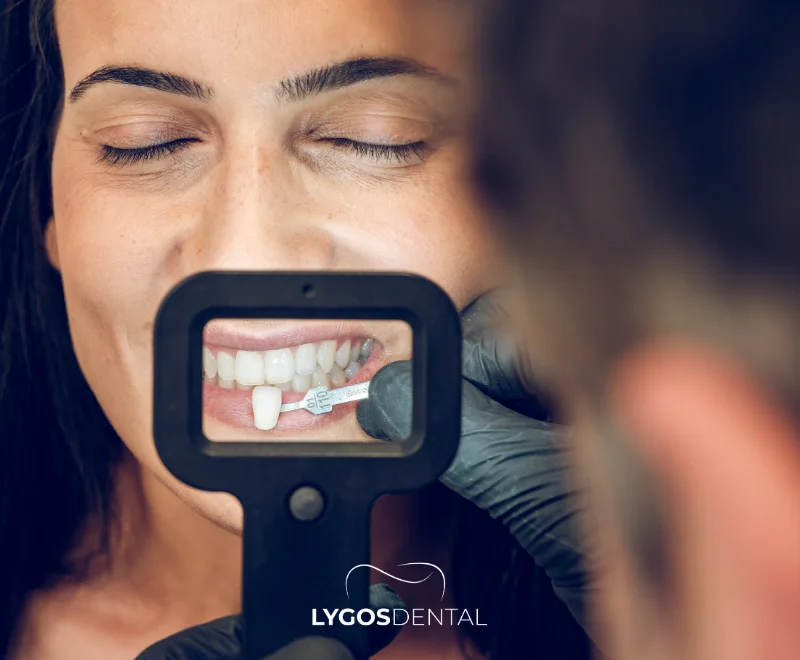
Le blanchiment des dents au laser en cabinet est une procédure réalisée au fauteuil, au cours de laquelle un dentiste applique un gel blanchissant professionnel activé par un système de lumière/laser pour éclaircir la couleur naturelle des dents. La plupart des patients constatent un changement notable après une seule visite, les résultats dépendant des taches, de l’épaisseur de l’émail et des habitudes post-traitement comme éviter les aliments foncés pendant 48 heures.
Qu’est-ce que le blanchiment des dents au laser en cabinet
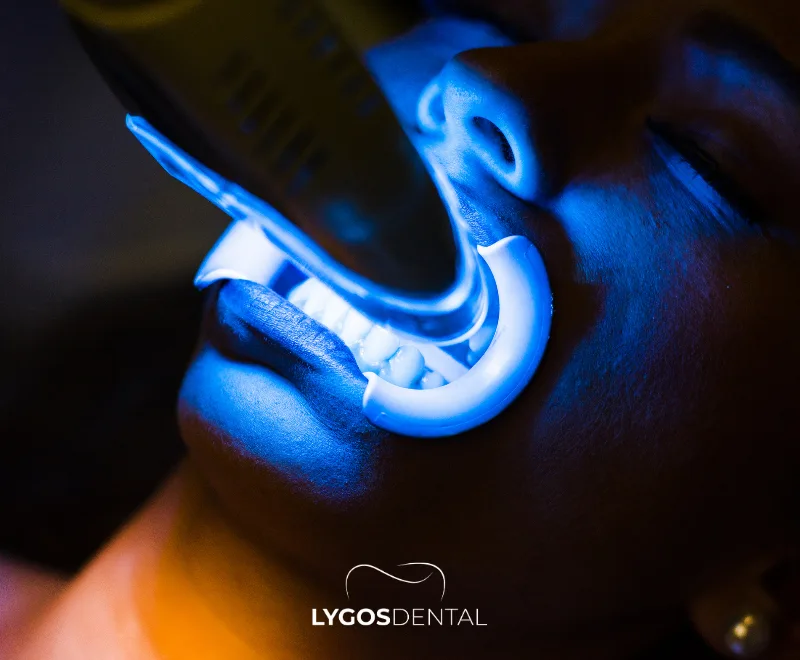
Le blanchiment des dents au laser en cabinet est un traitement professionnel effectué dans une clinique dentaire. Un gel blanchissant à haute concentration est appliqué sur les surfaces dentaires, puis activé à l’aide d’un laser ou d’une lumière à haute intensité pour accélérer l’effet éclaircissant.
Comme le processus est contrôlé par un dentiste, il est généralement plus rapide et plus prévisible que les produits en vente libre. Il cible les taches superficielles (thé, café, tabac) et certaines décolorations plus profondes, selon la cause.
Comment se déroule la procédure
Les protocoles exacts varient selon la clinique et la marque du système de blanchiment, mais la plupart des rendez-vous suivent une séquence similaire.
Examen et choix de la teinte
Votre dentiste examine la santé de vos dents et gencives et identifie les problèmes à traiter en priorité, comme les caries, l’inflammation gingivale ou une accumulation importante de tartre. Une teinte de départ est enregistrée pour permettre la comparaison après le traitement.
Protection gingivale et application du gel
Une barrière protectrice est placée sur les gencives pour éviter les irritations. Le gel blanchissant est ensuite appliqué uniquement sur les surfaces dentaires visibles.
Activation par lumière/laser
Le gel est activé par un système lumineux ou laser pour renforcer la réaction blanchissante. Selon le système, le gel peut être renouvelé et réactivé en plusieurs cycles courts durant la séance.
Rinçage et contrôle final
Après le dernier cycle, le gel est retiré et les dents sont rincées. Votre dentiste vérifie la teinte finale et peut recommander un produit désensibilisant si vous êtes sujet à la sensibilité.
Combien de séances sont nécessaires

De nombreux patients complètent le blanchiment en une seule séance, qui dure généralement entre 30 et 60 minutes. Si vos dents sont très foncées ou si vous souhaitez une teinte plus claire, votre dentiste peut recommander 2 à 3 séances.
Espacer les séances permet aux dents de se réhydrater et aide à gérer la sensibilité. Votre dentiste peut fixer des attentes réalistes selon la cause de la décoloration et l’état de votre émail.
Qui est un bon candidat
Le blanchiment en cabinet convient généralement aux dents naturelles et saines présentant des taches jaunes ou brunes. Il peut être reporté si vous avez des caries non traitées, une maladie gingivale active ou une usure importante de l’émail.
Les obturations, couronnes et facettes ne blanchissent pas avec le gel. Si vous avez des restaurations visibles sur les dents de devant, prévoyez une éventuelle reprise après le blanchiment pour harmoniser les teintes.
Conseils avant et après le traitement
24 heures avant
Faites un examen dentaire et envisagez un détartrage professionnel si vous avez du tartre. Essayez de limiter le tabac et les boissons fortement colorées comme le café, le thé et le vin rouge la veille du rendez-vous.
48 premières heures après
Pendant les deux premiers jours, privilégiez une “diète blanche” : eau, lait, yaourt, riz, pâtes, œufs et soupes claires. Évitez les aliments et boissons colorants comme le café, le thé, le cola, le vin, les sauces tomate et les épices foncées.
Gérer la sensibilité
Une légère sensibilité peut survenir et disparaît généralement en quelques jours. Un dentifrice pour dents sensibles, de l’eau tiède et l’évitement d’aliments très froids ou acides peuvent aider. Contactez votre dentiste si la sensibilité est forte ou persiste plus d’une semaine.
Pour prolonger les résultats, brossez-vous les dents deux fois par jour, utilisez du fil dentaire régulièrement et planifiez des nettoyages de routine. Les habitudes de taches (tabac, café/thé) ont le plus grand impact sur la durée de la blancheur.
Avantages et limites
Les avantages incluent la rapidité, la supervision professionnelle et la protection gingivale contrôlée. De nombreux patients voient une nette différence après une seule visite.
Les limites comprennent une sensibilité temporaire et le fait que le blanchiment ne modifie pas la couleur des couronnes, facettes ou obturations. Une décoloration très grise (comme certaines dues à la tétracycline) peut nécessiter un plan esthétique différent.
Prix du blanchiment des dents au laser en Turquie en 2026

Les prix varient considérablement selon la ville, les équipements de la clinique, le système de blanchiment utilisé et si une seule arcade (supérieure ou inférieure) ou les deux sont traitées. Une consultation est indispensable pour obtenir un devis précis.
Ce qui influence le coût
- Nombre de séances et tarif à la séance ou en forfait
- Arcade supérieure seule ou les deux
- Soins préalables (examen, radios, détartrage, obturations)
- Expérience du dentiste, localisation de la clinique et marque du système
Tranches de prix typiques
D’après les fourchettes de prix cliniques publiées pour 2025–2026 et les grilles tarifaires actuelles en Turquie, le blanchiment au laser/LED en cabinet est généralement proposé dans les plages suivantes :
| Service (typique) | Estimation 2026 (TRY) |
| Séance unique en cabinet (les deux arcades) | 9 000 – 15 000 |
| Une seule arcade (supérieure ou inférieure) | 8 000 – 13 000 |
| Forfait deux séances | 16 000 – 26 000 |
| Forfait trois séances | 22 000 – 35 000 |
Certaines cliniques facturent le blanchiment séparément de l’examen et du nettoyage, tandis que d’autres les incluent dans un forfait. Si vous voyez un devis nettement inférieur, vérifiez s’il concerne les deux arcades et s’il comprend la protection gingivale et les suivis.
Foire aux questions
Le blanchiment des dents au laser en cabinet est-il sûr ?
S’il est effectué par un dentiste agréé avec une isolation gingivale adéquate, le blanchiment en cabinet est considéré comme une procédure esthétique sûre pour la plupart des adultes. Votre dentiste dépistera les caries, problèmes gingivaux et défauts d’émail avant de commencer.
Est-ce que ça fait mal ?
La plupart des gens ne ressentent pas de douleur pendant la séance. Certains éprouvent une sensibilité temporaire, surtout à l’air froid ou aux boissons froides, qui disparaît généralement en quelques jours.
Combien de temps les résultats durent-ils ?
Les résultats varient selon le régime alimentaire et les habitudes. Beaucoup maintiennent une teinte plus claire pendant plusieurs mois, voire plus longtemps avec une bonne hygiène bucco-dentaire et des habitudes réduisant les taches.
À partir de quel âge est-ce adapté ?
Les dentistes préfèrent souvent attendre que le développement dentaire soit terminé. Votre dentiste peut évaluer si le blanchiment convient aux adolescents en fonction de leur maturité dentaire et du risque de sensibilité.
Combien de temps dure une séance ?
Une séance typique dure environ 30 à 60 minutes, selon le système utilisé et le nombre de cycles de gel appliqués.
Les couronnes ou facettes blanchissent-elles ?
Non. Les restaurations ne changent pas de couleur avec le gel blanchissant. Si vous avez des restaurations visibles, planifiez une harmonisation des teintes avec votre dentiste après le blanchiment.
Symptômes de la carie dentaire
Symptômes de la carie dentaire
La carie dentaire commence souvent discrètement, puis progresse vers une sensibilité, des taches visibles et des douleurs. Les premiers signes incluent de brèves sensations avec des aliments froids ou sucrés et des zones blanches crayeuses sur l’émail. À mesure que la cavité s’approfondit, vous pouvez remarquer un mal de dent persistant, une mauvaise haleine, une douleur à la mastication ou un gonflement des gencives. Un dentiste peut confirmer la carie et recommander le traitement approprié.
La carie dentaire (caries) survient lorsque les acides produits par les bactéries buccales dégradent progressivement l’émail des dents. La détecter tôt permet généralement un traitement plus simple et réduit le risque d’infection, de traitement de canal ou de perte de dents.
Qu’est-ce que la carie dentaire
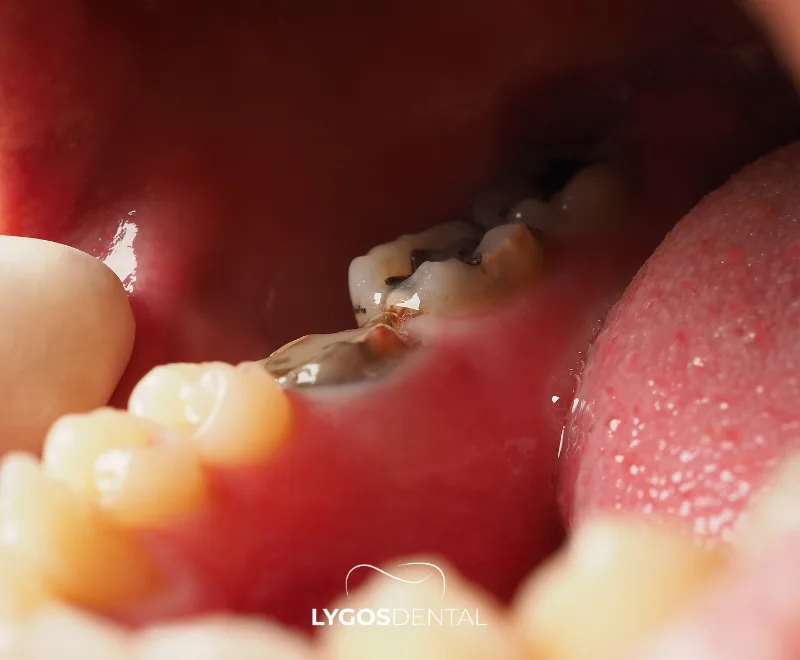
La carie dentaire commence lorsque les bactéries de la plaque se nourrissent de sucres et d’amidons et produisent de l’acide. Avec le temps, les attaques acides répétées retirent les minéraux de l’émail (déminalisation). Si la surface se détériore, une cavité se forme et peut s’étendre à la dentine, puis à la pulpe où se trouve le nerf.
Causes courantes de la carie dentaire
La plupart des caries se développent en raison d’un mélange de régime alimentaire, d’habitudes quotidiennes et de facteurs de risque individuels. Les déclencheurs les plus fréquents incluent :
- Mauvaise hygiène bucco-dentaire : Un brossage et un passage de fil dentaire peu fréquents permettent à la plaque de s’accumuler et de rester sur la surface des dents.
- Aliments et boissons sucrés ou acides : Les sodas, sucreries, jus et collations collantes augmentent les niveaux d’acidité et affaiblissent l’émail.
- Bouche sèche : Une faible production de salive réduit la capacité de neutralisation des acides et d’élimination des particules alimentaires.
- Grignotages fréquents : Manger ou boire toute la journée laisse moins de temps aux dents pour récupérer entre les attaques acides.
- Anatomie dentaire et génétique : Les sillons profonds, les dents serrées et un émail naturellement plus faible peuvent augmenter le risque.
Symptômes de la carie dentaire

Les symptômes dépendent de la profondeur de la carie. Certaines cavités ne causent aucune douleur au début, notamment entre les dents, donc les contrôles dentaires réguliers restent importants. Voici les signes les plus fréquents :
- Sensibilité dentaire : Une sensation vive et rapide avec des aliments froids, chauds ou sucrés.
- Mal de dents : Douleur sourde ou lancinante, parfois pire la nuit.
- Changements visibles : Taches blanches, brunes ou noires ; zones rugueuses ; ou trou visible.
- Douleur à la mastication : Inconfort en mâchant, surtout avec des aliments durs ou sucrés.
- Mauvaise haleine ou mauvais goût : Les bactéries de la plaque et les aliments coincés dans une cavité peuvent causer une odeur ou un goût persistant.
- Sensibilité ou gonflement des gencives : Irritation près de la dent, parfois liée à une infection plus profonde.
À quoi ressemble une douleur dentaire liée à une carie
Les débuts de la carie causent souvent une sensibilité brève qui disparaît lorsque le facteur déclencheur est retiré. Lorsque la carie atteint la dentine, la douleur devient plus fréquente et plus intense. Si la pulpe est atteinte, la douleur peut être constante, lancinante ou vive, et irradier vers la mâchoire ou l’oreille. Une douleur intense accompagnée de gonflement ou de fièvre peut indiquer un abcès et nécessite des soins dentaires urgents.
Comment les dentistes diagnostiquent la carie
Un dentiste vérifie généralement la présence de zones molles, de décolorations et de surfaces rugueuses ou accrochantes. Les radiographies interproximales sont couramment utilisées pour détecter la carie entre les dents et évaluer sa profondeur. Certaines cliniques utilisent aussi des outils à lumière pour repérer une perte minérale précoce de l’émail.
Options de traitement de la carie
Le traitement dépend du stade de la carie et de l’implication du nerf. Le dentiste recommandera l’option la plus conservatrice pour restaurer la solidité de la dent et arrêter les bactéries.
- Traitement au fluor : En cas de carie très précoce (avant la formation d’un trou), le vernis, gel ou dentifrice au fluor peut aider à reminéraliser l’émail.
- Plombage dentaire : Une fois la cavité formée, la zone cariée est retirée et la dent est restaurée avec un matériau de remplissage.
- Couronne : Si une grande partie de la dent est affaiblie, une couronne peut être utilisée pour la protéger contre les fissures.
- Traitement de canal : Si la carie atteint la pulpe, le tissu infecté est retiré, puis la dent est scellée et restaurée.
- Extraction et remplacement : Les dents gravement endommagées peuvent devoir être extraites ; les remplacements courants incluent implants, ponts ou prothèses.
Quand consulter un dentiste
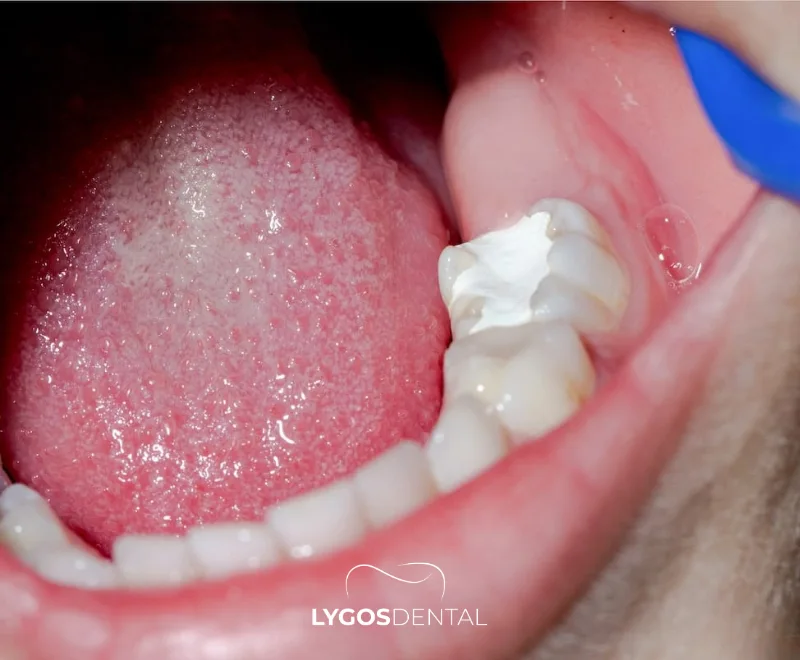
Prenez rendez-vous chez le dentiste si vous ressentez une sensibilité récurrente, un mal de dent, une douleur à la mastication ou des cavités visibles ou taches sombres. Consultez en urgence si vous avez un gonflement du visage, du pus, de la fièvre ou des difficultés à avaler, car cela peut indiquer une infection en propagation.
Comment prévenir la carie dentaire
Une bonne prévention repose sur le contrôle de la plaque, l’exposition au fluor et la réduction de la fréquence d’exposition au sucre et à l’acide.
- Se brosser les dents deux fois par jour avec un dentifrice fluoré et nettoyer le long de la gencive.
- Utiliser du fil dentaire (ou des brossettes interdentaires) une fois par jour pour nettoyer entre les dents.
- Limiter les collations et boissons sucrées, surtout entre les repas.
- Boire de l’eau après avoir mangé et envisager une eau fluorée si disponible.
- Maintenir des contrôles dentaires réguliers et des nettoyages professionnels selon les conseils du dentiste.
Prendre rendez-vous
Si vous souhaitez une évaluation professionnelle ou des options de traitement telles que les obturations, couronnes, implants ou soins esthétiques, contactez votre clinique dentaire pour fixer un rendez-vous.
FAQ sur les symptômes de la carie dentaire
Une dent cariée peut-elle guérir d’elle-même ?
Une cavité formée ne peut pas « guérir » naturellement. Au tout début—avant qu’un trou ne se forme—l’émail peut parfois être renforcé par la reminéralisation avec du fluor et de meilleurs soins à domicile.
Combien de temps durent les symptômes de la carie ?
La sensibilité peut apparaître et disparaître au début. Si la carie progresse, les symptômes deviennent plus fréquents et évoluent souvent vers une douleur persistante tant que la dent n’est pas traitée.
Comment soulager la douleur liée à la carie à la maison ?
Un soulagement temporaire peut venir de médicaments contre la douleur en vente libre (suivre les instructions), éviter les aliments très chauds, froids ou sucrés, et rincer avec de l’eau salée tiède. Ces mesures ne traitent pas la cause, donc une visite chez le dentiste est nécessaire.
Quels sont les symptômes les plus courants d’une dent cariée ?
Les signes typiques incluent une sensibilité au chaud ou au froid, un mal de dents, une douleur à la mastication, des taches blanches/brunes/noires ou un trou, une mauvaise haleine, et une sensibilité des gencives près de la dent.
Emax ou zirconium sur implants
Emax Ou Zirconium Sur Implants
Pour les couronnes sur implants, le zirconium (zircone) est généralement choisi lorsque la solidité et la durabilité à long terme priment, notamment pour les dents postérieures ou les fortes pressions masticatoires. L’Emax peut être une excellente option à l’avant lorsque vous recherchez une translucidité naturelle et que la charge occlusale est maîtrisée. Le meilleur choix dépend de la position de la dent, de la force masticatoire et du design.
Les implants dentaires permettent de remplacer des dents manquantes avec un résultat qui ressemble et fonctionne comme une dent naturelle. L’implant en lui-même n’est qu’une partie du résultat — le matériau de la couronne joue un rôle majeur dans l’apparence, le confort et la longévité. Deux des options tout-céramique les plus courantes sont l’Emax et le zirconium. Voici une comparaison pratique pour vous aider à comprendre dans quels cas chaque matériau est le plus performant.
Quelle Est La Différence Entre Emax Et Zirconium ?
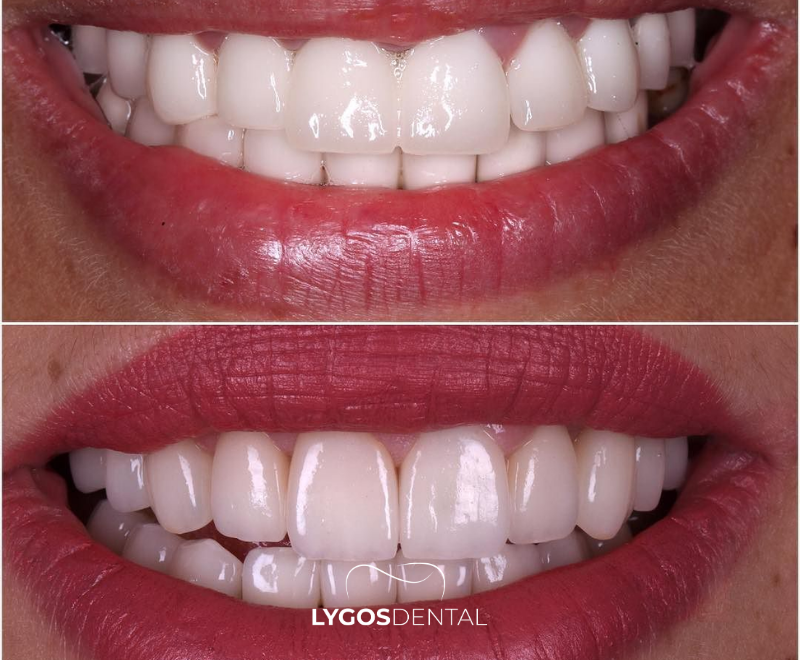
Les deux options sont des céramiques sans métal et de la couleur des dents, mais elles réagissent différemment à la lumière et à la pression. Vous verrez également différents termes utilisés en clinique : les couronnes « zirconium » font généralement référence à la zircone (dioxyde de zirconium).
Emax (Disilicate de Lithium)
L’Emax est une céramique vitreuse au disilicate de lithium connue pour sa translucidité. Elle laisse passer la lumière d’une manière proche de celle de l’émail, ce qui explique pourquoi elle est souvent choisie pour les dents visibles à l’avant. Avec une planification soigneuse, elle peut également être utilisée sur implants lorsque les forces occlusales sont modérées.
Zirconium (Zircone)
La zircone est une céramique très solide avec une grande résistance à la fracture. Cette solidité en fait un choix courant pour les couronnes sur implants, en particulier à l’arrière de la bouche où les forces de mastication sont les plus élevées. La zircone monolithique moderne s’est également améliorée en termes de teinte et de texture de surface par rapport aux générations précédentes.
Avantages Des Couronnes Emax Et Zirconium
Chaque matériau présente des atouts clairs. Votre dentiste peut recommander l’un plutôt que l’autre en fonction de l’emplacement de l’implant, des forces occlusales et de la visibilité de la dent lorsque vous souriez.
Avantages De La Couronne Emax
- Haute translucidité pour une apparence naturelle, proche de l’émail
- Excellente esthétique pour les dents antérieures
- Bonne réponse des tissus mous (gencives) si les contours sont bien conçus
- Surface lisse pouvant être confortable pour les dents opposées
- Stabilité des couleurs avec une bonne hygiène et des contrôles réguliers
Avantages De La Couronne Zirconium
- Très grande résistance, adaptée aux molaires et à une forte mastication
- Sans métal et généralement bien tolérée par les tissus mous
- Faible risque de décoloration dans le temps
- Longue durée de vie si l’occlusion est bien ajustée
- Souvent préférée pour les couronnes implantaires monolithiques (plein contour)
Quel Matériau Est Le Plus Naturel Sur Implant ?
Si votre priorité est une apparence des plus réalistes — notamment pour une dent antérieure isolée — l’Emax a souvent l’avantage. Sa transmission de lumière permet une meilleure harmonie avec les dents naturelles adjacentes, surtout en lumière vive ou en photo avec flash.
La zircone peut néanmoins offrir un excellent rendu, en particulier avec les nouvelles versions translucides et une bonne technique de coloration et de glaçage. La principale différence est que la zircone reste généralement un peu plus opaque que l’Emax, ce qui peut être important lorsque la dent est très visible ou que la ligne gingivale est fine.
Quel Est Le Plus Résistant Aux Forces Masticatoires ?
En termes de résistance à la pression, la zircone est généralement un choix plus sûr. Les couronnes sur implants peuvent être soumises à de fortes contraintes, et la résistance à la fracture de la zircone en fait une option fiable pour les prémolaires et les molaires.
L’Emax est durable dans de nombreux cas, mais elle est plus sensible aux fortes charges ou aux habitudes parafonctionnelles comme le bruxisme. En cas de serrement ou de grincement des dents, les dentistes optent souvent pour la zircone et peuvent également recommander une gouttière de nuit pour protéger à la fois la couronne et les composants de l’implant.
Emax Ou Zirconium : Comment Le Dentiste Choisit
Il n’y a pas de réponse universelle, mais certains schémas cliniques reviennent fréquemment :
- Couronne antérieure sur implant avec exigence esthétique élevée : l’Emax peut être envisagé, surtout si les forces occlusales sont contrôlées.
- Couronne postérieure sur implant, bridges ou fortes forces occlusales : la zircone est souvent préférée pour sa résistance et sa stabilité.
- Bruxisme ou serrement : la zircone est souvent recommandée, avec ajustement occlusal et gouttière de protection si nécessaire.
- Tissus gingivaux fins ou ligne de sourire haute : l’Emax ou la zircone très translucide peuvent être choisis selon la teinte et le design du pilier.
Votre dentiste prendra aussi en compte le design de la couronne (scellée vs transvissée), l’espace disponible et l’état des dents opposées. Un contrôle occlusal minutieux est essentiel avec l’un ou l’autre matériau, car les implants n’absorbent pas les chocs comme les dents naturelles.
Prix Des Couronnes Emax Et Zirconium En Turquie

Les tarifs varient selon la ville, l’expérience de la clinique, la qualité du laboratoire et si la couronne fait partie d’un plan implantaire plus vaste. En 2026, les cliniques annoncent souvent des fourchettes comme celles-ci :
| Type de Couronne | Fourchette Typique (TRY) |
| Couronne Emax | 4 000 – 7 000 TL |
| Couronne Zirconium (zircone) | 3 000 – 5 500 TL |
Demandez si le devis inclut le pilier, les séances d’essai et toute garantie ou suivi. Un tarif plus bas peut parfois refléter un processus de laboratoire différent, une correspondance de teinte moins personnalisée ou moins de visites de contrôle.
Questions Fréquemment Posées
L’Emax Peut-Il Être Utilisé Sur Implant ?
Oui. L’Emax peut être utilisé pour les couronnes sur implants, le plus souvent dans la zone esthétique. Le cas doit être bien planifié pour que la couronne ne soit pas exposée à des forces excessives, et la teinte et les contours doivent être soigneusement assortis aux dents et aux gencives environnantes.
Le Zirconium Est-Il Aussi Naturel Que L’Emax ?
Dans de nombreux cas, la zircone peut paraître très naturelle, notamment avec des matériaux translucides modernes et une bonne finition. L’Emax tend néanmoins à offrir une translucidité un peu plus proche de l’émail, ce qui peut être crucial pour une dent antérieure isolée ou des attentes esthétiques très élevées.
Quelle Couronne Est La Plus Durable ?
La zircone est généralement plus résistante aux fortes contraintes masticatoires et est souvent choisie pour les molaires, les bridges sur implants et les patients qui serrent ou grincent des dents. L’Emax est suffisamment solide dans de nombreuses situations, mais il est généralement préféré lorsque l’esthétique prime et que les forces sont modérées.
Prix des couronnes pour implants dentaires unitaires
Prix des couronnes sur implant dentaire unitaire
Les prix des couronnes sur implant unitaire en Turquie dépendent de la marque de l’implant, du matériau de la couronne, de l’emplacement de la clinique et de la nécessité ou non de procédures supplémentaires comme une greffe osseuse. En 2025, le coût total typique pour un implant avec couronne variait entre 9 000 TL et 24 000 TL. Le devis final est confirmé après un examen et des imageries.
Une couronne sur implant unitaire remplace une dent manquante avec une racine artificielle (l’implant) et une couronne fixe. Elle restaure la mastication, soutient la santé de l’os maxillaire et évite de tailler les dents adjacentes pour un bridge. Comme les prix varient considérablement selon les cas et les cliniques, il est utile de comprendre les facteurs qui influencent le coût total.
Qu’est-ce qu’un implant dentaire unitaire ?
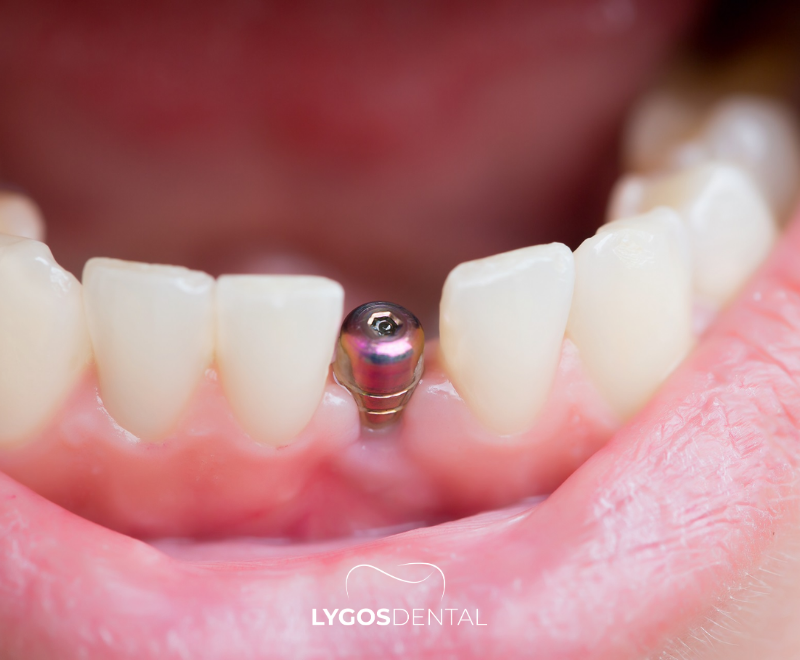
Un implant dentaire unitaire est une petite tige en titane (ou alliage de titane) insérée dans l’os de la mâchoire pour agir comme une racine artificielle. Après cicatrisation et intégration osseuse, une couronne est fixée pour restaurer l’apparence et la fonction de la dent manquante. Bien planifié, c’est une solution fixe et durable qui se rapproche d’une dent naturelle en termes de sensation et de fonction.
Que comprend le prix total ?
Les cliniques peuvent proposer des prix sous forme de forfait ou détailler chaque élément. Une restauration complète sur une dent comprend souvent l’implant, la pièce de connexion (pilier) et la couronne, ainsi que les soins cliniques et de laboratoire. Vérifiez toujours ce qui est inclus pour comparer les offres équitablement.
- Implant (la racine placée dans l’os)
- Pilier (la connexion entre l’implant et la couronne)
- Couronne (en porcelaine ou zirconium, selon votre choix)
- Rendez-vous chirurgicaux et prothétiques
- Frais de laboratoire (si facturés séparément)
Facteurs influençant les prix des couronnes sur implant unitaire
Les prix des couronnes sur implant unitaire dépendent des besoins cliniques et des matériaux choisis. Deux personnes ayant la même dent manquante peuvent recevoir des devis différents en raison de la qualité osseuse, de l’esthétique et des forces de mastication. Voici les principaux facteurs de coût.
Marque de l’implant et pays de fabrication
Les systèmes implantaires varient en conception, en recherches et en normes de fabrication. Les implants locaux sont généralement moins chers, tandis que les systèmes importés réputés (Allemagne, Suisse, États-Unis) coûtent plus cher.
Matériau de la couronne
Les couronnes en porcelaine sont souvent plus économiques. Celles en zirconium offrent généralement une meilleure esthétique et durabilité, ce qui peut faire grimper le prix — surtout pour les dents visibles.
Expérience du dentiste et emplacement de la clinique
Les tarifs peuvent être plus élevés dans les grandes villes comme Istanbul ou Ankara, en raison des coûts d’exploitation et de la demande. L’expérience du praticien, sa planification et le laboratoire utilisé influencent aussi le prix et la qualité du résultat final.
Procédures supplémentaires
Certains cas nécessitent des traitements préparatoires avant la pose de l’implant. Greffes osseuses, élévation sinusale et remodelage gingival peuvent s’ajouter au coût total, mais sont parfois indispensables pour la stabilité et la réussite à long terme.
Fourchettes de prix des implants unitaires en Turquie (2025–2026)
Les fourchettes ci-dessous reflètent les prix typiques de 2025 partagés par les cliniques et peuvent évoluer en 2026 selon l’inflation, le taux de change et ce qui est inclus. À utiliser comme référence, non comme tarif fixe.
- Implant local + couronne en porcelaine : 9 000 TL – 13 000 TL
- Implant importé + couronne en porcelaine : 13 000 TL – 18 000 TL
- Implant importé + couronne en zirconium : 17 000 TL – 24 000 TL
La SGK prend-elle en charge les implants dentaires unitaires ?
La prise en charge par la SGK des implants dentaires est limitée et dépend généralement de la nécessité médicale et du lieu de traitement. Dans de nombreux cas de cliniques privées, les implants ne sont pas couverts. Dans des situations spécifiques — comme la perte dentaire due à un traumatisme ou une absence congénitale — un soutien partiel peut être possible avec une documentation et un rapport médical validé dans un établissement public.
Coûts supplémentaires à prendre en compte
Demandez un plan écrit listant tous les frais en plus de l’implant et de la couronne. Ces éléments peuvent modifier le coût final et sont utiles pour comparer les cliniques.
- Radiographies et tomographie 3D : L’imagerie peut être nécessaire pour une planification sécurisée et un placement précis.
- Greffe osseuse (poudre osseuse) : Si le volume osseux est insuffisant, la greffe peut ajouter environ 2 000 TL – 5 000 TL.
- Couronne temporaire ou coiffes de cicatrisation : Parfois utilisées pour protéger la zone ou préserver l’esthétique pendant la guérison.
- Médicaments et visites de suivi : Certaines cliniques incluent les contrôles ; d’autres les facturent à part.
Ce qu’il faut savoir avant de recevoir un implant unitaire
Durée du traitement
L’intégration osseuse prend généralement 2 à 4 mois, puis la couronne est posée. Selon l’état osseux et la nécessité de procédures supplémentaires, le processus complet dure souvent entre 3 et 6 mois.
Qui est un bon candidat ?
La santé générale, le tabagisme, l’état des gencives et la densité osseuse influencent l’éligibilité et la réussite. Un examen clinique et des imageries sont essentiels pour confirmer si un implant est adapté pour vous.
Soins post-traitement et entretien
Les implants nécessitent un brossage quotidien et un nettoyage interdentaire, tout comme les dents naturelles. Des contrôles réguliers permettent de détecter précocement les inflammations gingivales et de préserver l’investissement à long terme.
Garantie et documentation
Certaines cliniques offrent une garantie écrite sur les composants de l’implant ou sur le travail effectué. Demandez ce qui est couvert, pendant combien de temps et quelles visites de maintenance sont nécessaires pour conserver la validité de la garantie.
Prix des couronnes sur implant unitaire : FAQ
Combien de temps faut-il pour finaliser un implant unitaire ?
Il faut généralement 2 à 4 mois pour que l’implant s’intègre à l’os. Ensuite, la couronne est posée. Si l’os est adéquat et qu’aucune procédure supplémentaire n’est nécessaire, de nombreux cas sont terminés en 3 à 6 mois.
Quels sont les prix 2025–2026 pour un implant unitaire en Turquie ?
Les fourchettes typiques de 2025 pour un implant avec couronne allaient de 9 000 TL à 24 000 TL, selon la marque de l’implant et le matériau de la couronne. Les prix peuvent varier en 2026 selon la clinique, la ville et ce qui est inclus.
Un implant unitaire est-il douloureux ?
La pose d’implant se fait sous anesthésie locale, donc vous ne devriez pas ressentir de douleur pendant l’intervention. Un léger gonflement ou une sensibilité après sont courants et généralement soulagés par des médicaments prescrits.
La SGK couvre-t-elle les implants dentaires ?
La couverture SGK est limitée. Les implants de routine dans les cliniques privées ne sont souvent pas pris en charge, tandis que les cas médicalement justifiés dans les hôpitaux publics peuvent être soutenus avec une documentation appropriée et des autorisations.
À quoi faut-il faire attention après l’intervention ?
Suivez les instructions de votre dentiste, gardez la zone propre et évitez de fumer pendant la cicatrisation. Privilégiez des aliments mous au début et assistez aux rendez-vous de contrôle pour surveiller l’intégration de l’implant.
Soins post-implantaires
Soins après une implantation dentaire
Les soins après une implantation dentaire consistent à protéger la zone opérée pendant que l’implant s’intègre à l’os de la mâchoire. Durant les premières 24 heures, contrôlez le saignement avec une pression douce à l’aide d’une compresse, utilisez des compresses froides et évitez de rincer, cracher, utiliser une paille ou fumer. Au cours des semaines suivantes, gardez la zone propre, optez pour des aliments mous, prenez les médicaments prescrits et assistez aux rendez-vous de suivi.
Qu’est-ce qu’un implant dentaire ?
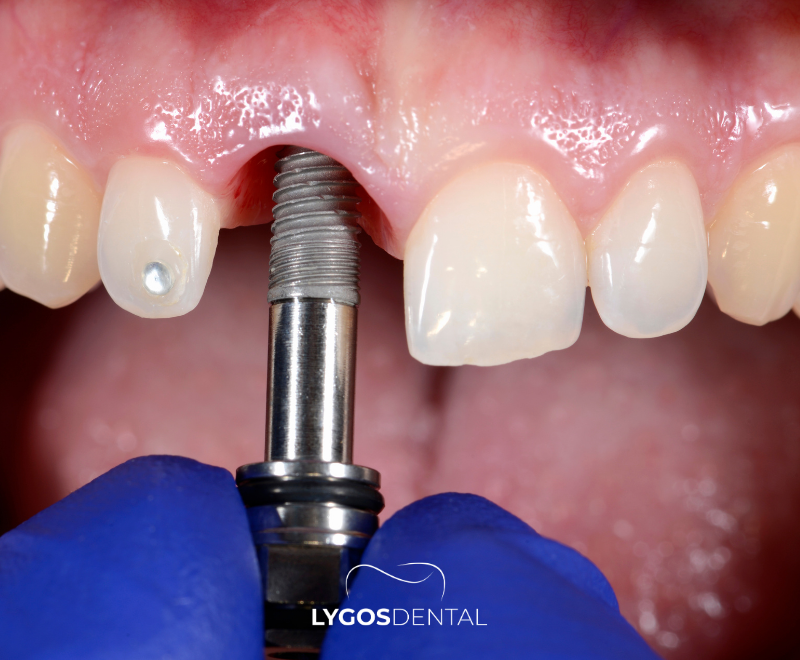
Un implant dentaire est une tige en titane placée dans l’os de la mâchoire pour remplacer la racine d’une dent manquante. Une fois guéri et stable, une couronne (ou autre restauration) est fixée dessus pour restaurer la fonction masticatoire et l’apparence.
Les implants peuvent offrir une solution durable, mais le résultat dépend fortement de la qualité de la cicatrisation dans les semaines et mois suivant l’intervention.
Les premières 24 à 72 heures après la chirurgie
Gonflement, léger saignement et sensibilité sont fréquents au début. L’objectif à cette phase est simple : protéger le caillot sanguin, garder la zone calme et suivre les instructions de votre clinique.
Contrôler le saignement
Un léger saignement ou suintement peut se produire le premier jour. Mordez doucement une compresse comme indiqué et remplacez-la si nécessaire. Si le saignement devient abondant ou ne s’arrête pas, contactez votre dentiste ou chirurgien.
Réduire le gonflement
Le gonflement atteint souvent son pic dans les premiers jours. Les poches de glace appliquées à l’extérieur du visage peuvent aider pendant cette période, surtout le premier jour. Gardez les sessions courtes et laissez respirer la peau.
Gérer la douleur en toute sécurité
Prenez les antalgiques exactement comme conseillé. Si des antibiotiques ou un bain de bouche antiseptique vous ont été prescrits, utilisez-les selon l’horaire. Si la douleur s’aggrave au lieu de s’améliorer après quelques jours, consultez.
Repos et activité
Prenez du repos pendant les premiers jours. Évitez les exercices intenses, le port de charges lourdes et toute activité qui augmente fortement la fréquence cardiaque, car cela peut accentuer le saignement et le gonflement.
Évitez ces erreurs courantes
Pendant les premières 24 heures, de nombreuses cliniques recommandent d’éviter tout ce qui pourrait gêner la guérison, comme les rinçages vigoureux, cracher, boire avec une paille et fumer. Évitez les boissons très chaudes et l’alcool durant la phase initiale de récupération, surtout si vous prenez des médicaments.
Processus de cicatrisation d’un implant dentaire
Après la pose, l’implant doit s’intégrer à l’os de la mâchoire (ostéo-intégration). Le délai de cicatrisation typique est d’environ 3 à 6 mois, bien que cela puisse varier selon la qualité osseuse, l’emplacement de l’implant et la santé générale.
Pendant cette période, votre dentiste peut planifier des rendez-vous de contrôle pour surveiller la guérison et organiser l’étape suivante (comme la pose de la couronne). Honorez ces rendez-vous même si vous vous sentez bien.
Alimentation et hydratation après une implantation dentaire

Le choix des aliments peut protéger ou irriter la zone opérée. Privilégiez des repas mous et nutritifs, et évitez de mâcher du côté de l’implant tant que votre dentiste ne vous y autorise pas.
Premières 24 à 48 heures
Consommez des liquides et des aliments très mous. De nombreuses instructions postopératoires recommandent un régime liquide ou mou au départ, puis un retour progressif selon le confort.
Bonnes options :
- Yaourt, smoothies (sans paille), soupes non brûlantes
- Purée, œufs brouillés, flocons d’avoine
- Poisson tendre, pâtes bien cuites
Première semaine
Choisissez des aliments mous et évitez tout ce qui est dur, croquant, collant ou épicé. Certains conseils recommandent de conserver une alimentation douce pendant au moins une semaine pour laisser les tissus se stabiliser.
Buvez beaucoup d’eau. Évitez l’alcool au début, surtout si vous prenez des antalgiques.
Comment nettoyer autour d’un nouvel implant
La propreté est essentielle, mais il faut une approche douce au début. Votre dentiste peut adapter ses conseils selon les points de suture, les greffes osseuses ou la position de l’implant.
Brossage et nettoyage
Continuez à brosser soigneusement les autres dents. Concernant la zone de l’implant, certains établissements conseillent de ne pas brosser directement la zone opérée pendant environ une semaine, en utilisant à la place un bain de bouche antiseptique (chlorhexidine) si cela est recommandé.
Utilisez une brosse à dents souple et évitez les frottements agressifs près des points. Une fois l’accord du dentiste obtenu, nettoyez autour de l’implant chaque jour avec un brossage doux et un nettoyage interdentaire.
Rinçage
De nombreuses instructions postopératoires recommandent d’éviter les rinçages pendant les premières 24 heures, puis de commencer des rinçages doux ensuite. Cela peut être de l’eau salée tiède ou un bain de bouche prescrit selon les consignes du dentiste.
Tabac et alcool

Le tabac est fortement associé à une cicatrisation plus lente et un risque accru de complications. Si vous fumez, le mieux est d’arrêter complètement ou au moins d’éviter de fumer pendant la période critique de guérison initiale.
L’alcool peut nuire à la cicatrisation et est souvent déconseillé dans les premiers jours, surtout si vous prenez un traitement postopératoire.
Complications possibles et quand contacter votre dentiste
Un certain inconfort est normal. Ces signes justifient un appel :
- Saignement qui ne ralentit pas
- Gonflement qui s’aggrave après quelques jours
- Fièvre, pus ou mauvais goût indiquant une infection
- Douleur intense ou croissante
- Implant qui semble mobile
- Engourdissement ou picotements persistants
En cas de doute, contactez votre dentiste. Un traitement rapide permet d’éviter que de petits problèmes deviennent graves.
FAQ sur les soins après implantation dentaire
Combien de temps durent les soins après une implantation dentaire ?
Les soins quotidiens commencent immédiatement et se poursuivent à vie, comme pour les dents naturelles. La phase principale de cicatrisation et de liaison osseuse dure souvent environ 3 à 6 mois.
Quand puis-je reprendre une alimentation normale ?
La plupart des patients commencent avec des aliments mous, puis reviennent progressivement à une alimentation normale. De nombreux professionnels recommandent de maintenir une alimentation douce pendant au moins la première semaine et d’éviter de mâcher du côté de l’implant tant qu’ils ne vous y autorisent pas.
Combien de temps dure la douleur après une implantation ?
La sensibilité s’améliore généralement en quelques jours. Si la douleur est intense, s’aggrave ou ne diminue pas, consultez votre dentiste pour un contrôle.
Puis-je fumer après une implantation dentaire ?
Il vaut mieux éviter. Le tabac peut ralentir la cicatrisation et augmenter les risques de complications ou d’échec de l’implant.
Comment nettoyer un implant dentaire à long terme ?
Brossez deux fois par jour, nettoyez entre les dents et consultez régulièrement un professionnel. Votre dentiste peut recommander des outils spécifiques (brosses interdentaires, fils dentaires adaptés) selon le type de restauration.
Hollywood Smile et les réseaux sociaux
Sourire Hollywoodien et Réseaux Sociaux
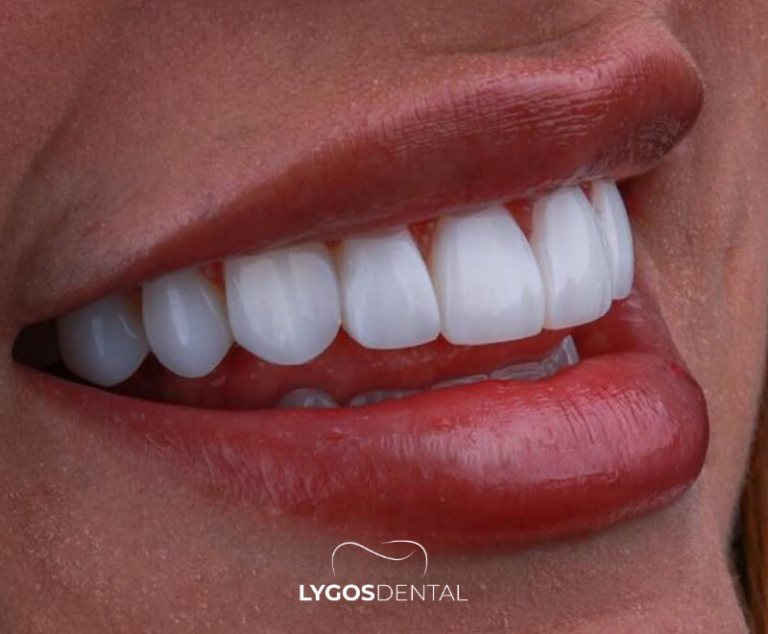
Un sourire hollywoodien est une conception de sourire personnalisée qui améliore la couleur, la forme et la symétrie des dents — souvent par le biais du blanchiment, des facettes, du remodelage gingival ou des aligneurs. Sur les réseaux sociaux, un sourire équilibré est bien visible à la caméra, peut réduire le recours aux filtres et aide les profils à paraître soignés. Les résultats dépendent de la planification et de la santé bucco-dentaire.
Les réseaux sociaux mettent les visages au premier plan. Les photos haute résolution, les vidéos courtes et les selfies en gros plan rendent les petits détails — en particulier les dents et les gencives — plus visibles que jamais.
C’est pourquoi les traitements de « sourire hollywoodien » sont devenus un sujet courant pour les personnes souhaitant un sourire plus éclatant et plus harmonieux, à la fois pour la confiance au quotidien et la présence à l’écran. L’essentiel est d’obtenir un résultat naturel, fonctionnel et adapté à vos traits du visage.
Qu’est-ce qu’un Sourire Hollywoodien ?

Un sourire hollywoodien est une transformation personnalisée du sourire conçue par un dentiste. Ce n’est pas une procédure unique, mais un plan qui peut combiner des traitements esthétiques et restaurateurs pour améliorer la couleur, l’alignement, les proportions et la symétrie gingivale tout en protégeant la fonction masticatoire.
Traitements Possibles
Votre dentiste choisit les options en fonction de la structure dentaire, de la santé gingivale, de l’occlusion et de vos objectifs. Les éléments courants comprennent :
- Blanchiment professionnel — Éclaircit l’émail naturel. Des retouches peuvent être nécessaires avec le temps, surtout si vous consommez du café, du thé ou si vous fumez.
- Facettes en céramique ou restaurations en zirconium — Modifient la forme et la couleur pour un aspect plus uniforme. Le meilleur choix dépend de l’épaisseur de l’émail, des forces masticatoires et du nombre de dents à traiter.
- Remodelage gingival (esthétique rose) — Redessine les niveaux de gencives pour améliorer la symétrie ou réduire un sourire gingival lorsque c’est indiqué cliniquement.
- Orthodontie (appareils ou aligneurs transparents) — Déplace les dents vers une meilleure position afin de limiter et d’alléger les restaurations.
- Implants ou travaux restaurateurs si nécessaire — Remplacent les dents manquantes ou réparent les dents abîmées pour un sourire complet et fonctionnel.
- Collage composite (dans certains cas) — Option plus conservatrice pour les petits éclats ou espaces, souvent utilisée quand les facettes ne sont pas nécessaires.
Pourquoi Le Sourire Hollywoodien Se Démarque Sur Les Réseaux Sociaux
Les caméras accentuent les contrastes. Des dents éclatantes encadrées par des gencives saines créent un point focal clair dans les vignettes, les Reels et les vidéos TikTok, même en défilement rapide.
Une conception de sourire bien pensée peut également rendre les expressions faciales plus naturelles, car vous serez moins tenté de cacher vos dents ou de forcer un sourire figé devant la caméra.
Cela dit, un sourire « blanc » n’est pas toujours meilleur. Une teinte naturelle, une texture de surface et une symétrie sont souvent plus crédibles qu’un look trop uniforme.
Pourquoi Les Influenceurs Et Professionnels Médiatiques Le Choisissent

Pour les créateurs et professionnels qui apparaissent à l’écran au quotidien, de petites améliorations visuelles peuvent faire toute la différence. Un sourire cohérent et sain peut donner une image soignée sur les photos, les directs et le contenu de marque.
Beaucoup optent pour un sourire hollywoodien afin de paraître plus frais à l’écran, réduire l’usage de filtres excessifs et se sentir plus à l’aise en parlant ou en riant dans les vidéos.
Conception Du Sourire Pour Photos Et Vidéo : Ce Que Les Dentistes Évaluent
Un résultat naturel provient d’une planification minutieuse, pas seulement d’un blanchiment. Lors d’une consultation, les dentistes évaluent souvent :
- La ligne médiane du visage et les proportions des dents (équilibre largeur/longueur)
- La ligne des lèvres et la visibilité des dents en parlant et souriant
- La symétrie gingivale et le contour de la gencive
- La fonction occlusale et les habitudes de grincement (bruxisme) influençant la durabilité
- La teinte choisie en fonction du teint et pour éviter un effet “plat” à la caméra
De nombreuses cliniques utilisent des outils numériques de conception de sourire pour prévisualiser la forme et la teinte avant toute intervention irréversible. Cela permet de mieux gérer les attentes et d’éviter un résultat trop artificiel dans la réalité.
Comment Un Sourire Hollywoodien Peut Influencer Le Contenu Et L’Engagement
Après le traitement, beaucoup de personnes se sentent plus à l’aise de sourire franchement, ce qui peut transformer leur attitude à l’écran. Ce changement de confiance est souvent ce que les abonnés remarquent en premier.
Les transformations fonctionnent aussi très bien comme contenu « avant/après », mais il est important de les partager de manière responsable. Un éclairage clair, des angles constants et un contexte honnête aident les spectateurs à comprendre ce qui a changé et pourquoi.
Ce Qu’il Faut Savoir Avant De Commencer Le Traitement

Un sourire hollywoodien est une décision à long terme. Avant de commencer, tenez compte des points suivants :
- Commencez par la santé bucco-dentaire — Les caries, maladies des gencives et anciennes restaurations doivent être traitées d’abord pour garantir des résultats fiables.
- Demandez un plan conservateur — Dans bien des cas, les aligneurs, le collage ou un nombre limité de facettes peuvent atteindre l’objectif avec moins de réduction dentaire.
- Choisissez une teinte naturelle — Les teintes très lumineuses peuvent paraître opaques à la lumière du jour et dures sous les projecteurs.
- Comprenez la longévité et l’entretien — Les facettes et restaurations en zirconium durent de nombreuses années, mais nécessitent des contrôles réguliers, une bonne hygiène et des habitudes saines.
- Protégez votre investissement — Si vous grincez des dents, une gouttière nocturne peut réduire le risque d’ébréchures ou d’usure.
- Discutez clairement du coût et du délai — Les tarifs et le nombre de rendez-vous varient selon le nombre de dents et les traitements choisis.
Pour la plupart des gens, le meilleur résultat est un sourire qui semble sain et naturel dans la vie quotidienne. Lorsqu’il repose sur une bonne base, il est aussi plus photogénique — sans nécessiter de retouches excessives.
Foire Aux Questions
Combien de temps faut-il pour un sourire hollywoodien ?
Cela dépend des traitements inclus. Le blanchiment peut être rapide, tandis que les aligneurs, le travail gingival ou les facettes nécessitent souvent plusieurs rendez-vous sur plusieurs semaines. Votre dentiste pourra confirmer le délai après un examen et une planification.
Le sourire hollywoodien est-il permanent ?
Les résultats sont durables, mais pas « à vie ». Le blanchiment peut nécessiter des retouches occasionnelles. Les facettes et restaurations en zirconium durent généralement 10 à 15 ans ou plus avec de bons soins, selon les forces masticatoires et les habitudes.
Le sourire hollywoodien est-il douloureux ?
La plupart des étapes se font sous anesthésie locale si nécessaire. Certaines personnes ressentent une sensibilité temporaire après un blanchiment ou une préparation dentaire, qui disparaît généralement avec le temps et les bons soins post-traitement.
La seule esthétique dentaire suffit-elle à m’embellir sur les réseaux sociaux ?
Un sourire équilibré aide, mais l’angle de la caméra, l’éclairage, l’expression faciale et le style général jouent aussi un rôle. Pensez à la conception du sourire comme une composante d’un ensemble de présentation à l’écran.
Tout le monde peut-il avoir un sourire hollywoodien ?
Beaucoup de personnes sont éligibles, mais les maladies gingivales, les caries non traitées ou les problèmes d’occlusion sévères doivent d’abord être pris en charge. Un examen dentaire est essentiel pour confirmer ce qui est sûr et réaliste.
7 facteurs qui nuisent à la santé de vos gencives
7 facteurs qui nuisent à la santé de vos gencives
Les problèmes de gencives commencent généralement par une accumulation de plaque et d’inflammation. Le tabagisme, le tartre, les hormones de grossesse, le stress chronique et le grincement des dents, certains médicaments, les carences en vitamines et minéraux, ainsi qu’un diabète mal contrôlé peuvent tous affaiblir les tissus gingivaux. Traiter ces facteurs dès le début aide à prévenir la gingivite, la récession gingivale et la perte de dents.
Des gencives saines maintiennent les dents en place et agissent comme une barrière contre les bactéries. Lorsque les gencives restent enflammées, le risque de saignement, de mauvaise haleine et de sensibilité augmente. La maladie gingivale précoce (gingivite) peut souvent être inversée avec des soins réguliers, tandis qu’une maladie avancée (parodontite) peut entraîner une perte osseuse et une mobilité dentaire.
La plupart des problèmes de gencives sont dus à une inflammation associée à un déclencheur qui maintient l’irritation. Certains déclencheurs sont liés au mode de vie, d’autres aux hormones, à la nutrition ou à des conditions médicales. Voici sept facteurs courants pouvant nuire à la santé des gencives, ainsi que des moyens pratiques pour en réduire l’impact.
1. Tabagisme et usage du tabac

L’utilisation du tabac réduit le flux sanguin dans la bouche et rend plus difficile la guérison des tissus gingivaux. Elle modifie également l’équilibre bactérien et peut masquer les signes avant-coureurs tels que les saignements.
Les personnes qui fument observent souvent une progression plus rapide de la maladie des gencives et une réponse plus faible aux traitements. Arrêter de fumer est l’une des étapes les plus efficaces pour une stabilité gingivale durable.
Ce qui aide :
- Demandez à votre dentiste des options de soutien, notamment des plans pour arrêter de fumer et des substituts nicotiniques.
- Planifiez des nettoyages réguliers pour détecter rapidement toute inflammation.
2. Accumulation de plaque et de tartre
La plaque est un film collant de bactéries qui se forme chaque jour sur les dents. Si elle n’est pas éliminée, elle peut se durcir en tartre (calculus), en particulier près de la gencive.
Le tartre est rugueux et maintient davantage de bactéries contre les gencives, ce qui prolonge l’inflammation. Une fois formé, il doit généralement être éliminé par un professionnel pour éviter l’aggravation des poches gingivales.
Ce qui aide :
- Brossez deux fois par jour et nettoyez entre les dents une fois par jour avec du fil dentaire ou des brossettes interdentaires.
- Envisagez une brosse à dents électrique si la plaque s’accumule rapidement.
3. Changements hormonaux liés à la grossesse
Pendant la grossesse, les fluctuations hormonales rendent les gencives plus réactives à la plaque et plus faciles à irriter. Le gonflement, la sensibilité et les saignements au brossage sont des signes courants de gingivite de grossesse.
Un bon nettoyage quotidien et des visites dentaires régulières permettent de maîtriser les symptômes. Si les nausées rendent le brossage difficile, se rincer la bouche après avoir vomi et se brosser plus tard aide à protéger les gencives et l’émail.
Ce qui aide :
- Informez votre dentiste que vous êtes enceinte afin qu’il adapte les soins en conséquence.
- Choisissez un dentifrice au goût neutre si les saveurs fortes déclenchent des nausées.
4. Stress et grincement des dents (bruxisme)

Un stress élevé peut affaiblir les défenses immunitaires et favoriser la persistance de l’inflammation gingivale. Il peut aussi entraîner des crispations ou du bruxisme, qui exercent une pression excessive sur les dents et les tissus de soutien.
Avec le temps, le bruxisme peut aggraver la récession gingivale et provoquer des douleurs mandibulaires ou des fractures dentaires. Gérer le stress et protéger les dents la nuit aide à soulager les gencives.
Ce qui aide :
- Demandez à votre dentiste si une gouttière de nuit est adaptée pour vous.
- Essayez des techniques de réduction du stress comme la marche quotidienne, des exercices de respiration ou une routine de sommeil régulière.
5. Médicaments qui affectent les gencives
Certains médicaments peuvent modifier la réponse gingivale, soit en provoquant une sécheresse buccale, soit en entraînant une hyperplasie gingivale. Une bouche sèche réduit l’effet protecteur de la salive et favorise l’accumulation de plaque.
Exemples : certains médicaments contre l’hypertension, les anticonvulsivants et les immunosuppresseurs. Ne jamais arrêter un traitement sans avis médical — consultez votre dentiste et votre médecin en cas de changements au niveau des gencives.
Ce qui aide :
- Buvez de l’eau régulièrement et mâchez des gommes sans sucre pour stimuler la salive, si cela vous convient.
- Apportez une liste à jour de vos médicaments lors de vos rendez-vous dentaires.
6. Carences en vitamines et minéraux
Les tissus gingivaux ont besoin de nutriments pour conserver leur structure et résister aux infections. Un apport insuffisant en vitamine C, D, calcium et certaines vitamines B peut favoriser les saignements et l’irritation des gencives.
Une alimentation équilibrée incluant fruits, légumes, protéines et aliments riches en calcium soutient les gencives et les os. En cas de suspicion de carence, discutez-en avec un professionnel de santé.
Ce qui aide :
- Privilégiez les aliments complets ; les suppléments peuvent aider si l’alimentation ne suffit pas.
- Si vous suivez un régime particulier, signalez-le lors de vos visites médicales et dentaires.
7. Diabète et contrôle de la glycémie
Le diabète peut augmenter le risque d’infections gingivales en altérant la circulation sanguine et la réponse immunitaire. La guérison est plus lente et l’inflammation plus difficile à maîtriser.
Il existe aussi une relation réciproque : une maladie gingivale sévère peut rendre la glycémie plus difficile à stabiliser. Une hygiène bucco-dentaire rigoureuse, des nettoyages réguliers et un bon contrôle glycémique soutiennent la santé gingivale.
Ce qui aide :
- Informez votre dentiste si vous êtes diabétique et partagez vos derniers résultats de glycémie si vous les suivez.
- Respectez vos rendez-vous dentaires, même en l’absence de symptômes graves.
Moyens pratiques de protéger la santé gingivale
Les habitudes quotidiennes sont déterminantes car la plaque se forme en continu. Quelques petits changements peuvent réduire l’inflammation et renforcer les gencives.
- Brossez doucement le long de la gencive pendant deux minutes, deux fois par jour.
- Nettoyez entre les dents quotidiennement ; c’est souvent là que l’inflammation commence.
- Limitez les collations sucrées fréquentes et les boissons acides qui nourrissent les bactéries.
- Remplacez votre brosse à dents (ou tête de brosse) régulièrement et après une maladie.
- Prenez des rendez-vous réguliers chez le dentiste selon ses recommandations.
Quand consulter un dentiste
Consultez un dentiste si vous remarquez l’un des signes suivants, surtout s’ils persistent plus d’une semaine ou deux :
- Saignement lors du brossage ou du passage du fil dentaire
- Gencives rouges, gonflées ou sensibles
- Mauvaise haleine persistante ou mauvais goût
- Rétraction des gencives
- Dents mobiles ou modifications de l’occlusion
- Douleur à la mastication
Ces informations sont à visée éducative générale et ne remplacent pas un diagnostic ou un plan de traitement personnalisé.
Foire aux questions
Quels sont les signes précoces de la maladie des gencives ?
Les signes précoces courants incluent les saignements lors du brossage ou du passage du fil dentaire, les rougeurs, gonflements et sensibilités. La mauvaise haleine et une légère récession gingivale peuvent aussi apparaître. Une évaluation précoce aide à éviter l’aggravation.
Quelles habitudes quotidiennes d’hygiène bucco-dentaire protègent les gencives ?
Brossez-vous les dents deux fois par jour avec une pression douce et nettoyez entre les dents une fois par jour avec du fil dentaire ou des brossettes interdentaires. Un dentifrice au fluor est généralement recommandé et un bain de bouche spécifique peut être conseillé par votre dentiste. Les nettoyages professionnels complètent les soins à domicile en éliminant le tartre.
Que faire si les problèmes gingivaux s’aggravent pendant la grossesse ?
Prenez rendez-vous chez le dentiste et poursuivez le brossage quotidien ainsi que le nettoyage interdentaire. Informez votre équipe dentaire de votre grossesse pour qu’elle adapte les soins. En cas de saignement ou de gonflement accru, ne les ignorez pas — un traitement précoce est généralement plus simple.
Comment le diabète affecte-t-il les maladies des gencives ?
Une glycémie élevée favorise les infections et ralentit la guérison. Cela augmente le risque d’inflammation, de poches gingivales et de perte osseuse autour des dents. Une bonne hygiène buccale associée à un contrôle glycémique optimal offre la meilleure protection.
Couronne en zirconium ou couronne sur armature métallique ?
Couronne en zircone ou couronne avec armature métallique ?
Les couronnes en zircone (souvent appelées couronnes en « zirconium ») sont des couronnes céramiques sans métal, appréciées pour leur apparence naturelle, leur réflexion de la lumière et leur bonne tolérance gingivale. Les couronnes avec armature métallique (céramo-métalliques) utilisent un noyau métallique pour une solidité éprouvée, mais peuvent paraître plus opaques et montrer une ligne grise si les gencives se rétractent. Le meilleur choix dépend de l’emplacement de la dent et des forces de mastication.
Qu’est-ce qu’une couronne en zircone (zirconium) ?
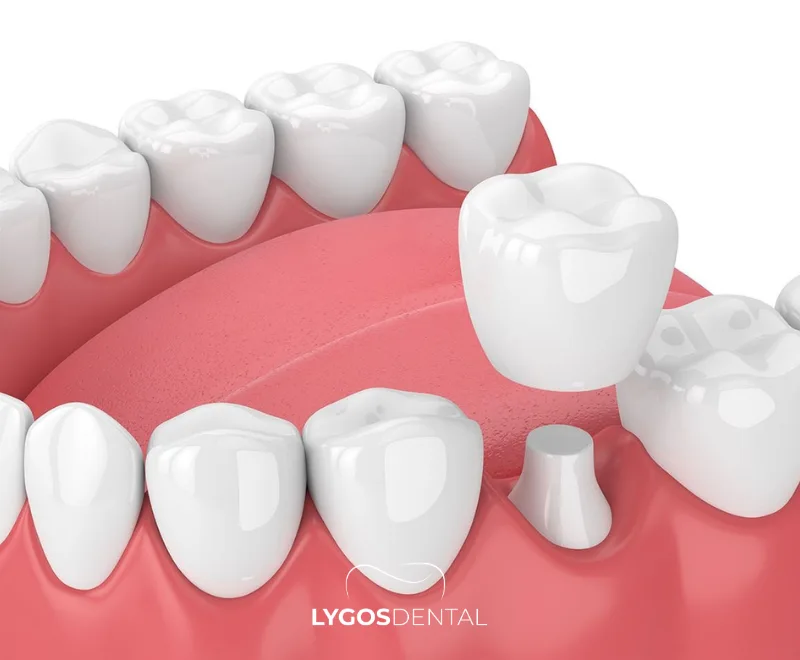
Une couronne en zircone est une couronne entièrement céramique fabriquée à partir de dioxyde de zirconium, une céramique dentaire très résistante. De nombreuses cliniques l’appellent « couronne en zirconium », mais la couronne est en réalité en zircone. Comme elle ne contient pas de métal, elle peut ressembler davantage à une dent naturelle, surtout au niveau de la gencive.
Les couronnes en zircone sont souvent fabriquées grâce au scannage numérique et au fraisage assisté par ordinateur (CAO/FAO) pour un ajustement précis. Elles peuvent être conçues en zircone monolithique (d’un seul bloc) pour plus de solidité, ou superposées avec de la porcelaine pour plus de translucidité dans les zones visibles. Votre dentiste choisira le modèle selon l’emplacement de la dent et votre occlusion.
Qu’est-ce qu’une couronne avec armature métallique (PFM) ?
Une couronne avec armature métallique est généralement une couronne céramo-métallique (PFM). Elle comporte une sous-structure métallique pour la solidité, recouverte d’une couche de porcelaine pour l’apparence dento-naturelle. Les couronnes PFM ont une longue histoire clinique et sont encore largement utilisées, notamment là où la durabilité est essentielle.
En raison du noyau métallique, la couronne peut sembler moins translucide que l’émail naturel. Si les gencives se rétractent avec le temps, une fine ligne sombre au bord de la couronne peut devenir visible. C’est principalement une question esthétique, mais cela peut influencer le choix pour les dents de devant.
Zircone vs Couronnes métalliques : différences clés
| Critère | Couronne en zircone (« zirconium ») | Couronne avec armature métallique (PFM) |
| Apparence | Couleur naturelle et réfléchit la lumière ; pas de bord métallique au niveau des gencives. | Porcelaine couleur dent sur le dessus, mais peut paraître plus opaque ; le bord métallique peut apparaître si les gencives se rétractent. |
| Résistance à la mastication | Très solide et résistante à la fracture ; les modèles monolithiques sont souvent choisis pour les molaires et fortes occlusions. | Structure métallique solide ; la porcelaine peut s’écailler dans certains cas. |
| Aspect des gencives avec le temps | Pas de ligne grise due au métal ; apparence gingivale généralement plus propre. | Risque plus élevé de ligne grise/sombre si les tissus gingivaux s’amincissent ou se rétractent. |
| Allergie / Sensibilité | Sans métal ; très faible risque de sensibilité au matériau. | Dépend de l’alliage ; des sensibilités peuvent apparaître chez certains patients (souvent liées au nickel). |
| Préparation de la dent | Nécessite souvent un peu moins d’espace que les PFM, selon le cas et le design de la couronne. | Peut nécessiter plus d’espace pour les couches de métal et de porcelaine. |
| Meilleur choix pour | Patients recherchant l’esthétique, l’harmonie gingivale ou une dentisterie sans métal ; également fréquent pour les molaires nécessitant une grande résistance. | Patients souhaitant une option éprouvée pour les dents postérieures ou une armature métallique. |
Quelle couronne convient selon la situation ?

Dents de devant et zones visibles
La zircone est souvent choisie pour les dents de devant car elle évite le bord métallique et peut paraître plus naturelle au niveau de la gencive. Si vous avez une gencive fine ou un sourire haut, cette différence peut être notable. Pour des besoins de haute translucidité, votre dentiste pourra proposer une zircone stratifiée.
Molaires et fortes forces de mastication
Les deux matériaux peuvent convenir aux molaires. La zircone monolithique est souvent préférée lorsqu’une résistance maximale est nécessaire, comme chez les patients qui serrent ou grincent des dents. La PFM est aussi une bonne option, surtout en cas d’occlusion complexe nécessitant un support prévisible.
Risque de récession gingivale ou ligne sombre
Si vous êtes sujet à la récession gingivale ou avez déjà eu un bord de couronne sombre, la zircone peut être un meilleur choix esthétique. Les couronnes métalliques peuvent bien paraître au départ, mais la récession peut révéler le métal. Le dentiste peut aussi concevoir les bords pour réduire leur visibilité, mais le risque ne peut être totalement éliminé.
Allergie ou sensibilité au métal
Si vous avez réagi aux métaux dans les bijoux ou si vous avez une sensibilité au nickel, informez votre dentiste avant de choisir. La zircone est sans métal et est souvent choisie pour éviter les alliages. Si la PFM est tout de même préférée, le dentiste peut proposer des alliages nobles ou sans nickel.
Usure de la dent opposée
Tout matériau de couronne peut causer de l’usure si l’occlusion est déséquilibrée ou la surface rugueuse. Avec la zircone, un polissage soigneux après ajustement permet de réduire l’usure sur la dent opposée. Demandez à votre dentiste comment la couronne sera polie et contrôlée après la pose.
Coût et valeur

Les tarifs varient selon la clinique, le laboratoire et la complexité du cas, il est donc rarement utile de comparer les prix sans examen. Les couronnes en zircone peuvent coûter plus cher en raison des matériaux et des procédés de laboratoire, notamment si des teintes avancées ou des couches sont appliquées. Les couronnes PFM sont souvent présentées comme une option économique avec une longue histoire d’utilisation.
La valeur ne se résume pas au prix. Une couronne bien ajustée, qui soutient l’occlusion et se nettoie facilement, peut vous faire gagner du temps et éviter l’inconfort. Lorsque vous comparez les options, demandez ce qui est inclus dans le tarif : couronnes temporaires, contrôles de suivi, garanties, etc.
Questions à poser à votre dentiste avant de choisir
- Quel matériau convient le mieux à la position de ma dent et à mon occlusion ?
- Présenté-je des signes de bruxisme qui devraient influencer le choix du matériau ?
- Comment allez-vous gérer le bord gingival pour qu’il reste naturel avec le temps ?
- La couronne sera-t-elle en zircone monolithique, stratifiée ou PFM, et pourquoi ?
- Quelles étapes suivrez-vous pour polir et ajuster la couronne afin qu’elle respecte les dents opposées ?
- Quelle est la durée de vie estimée dans mon cas, et quels soins permettent de la prolonger ?
Questions fréquentes
Laquelle paraît la plus naturelle ?
Les couronnes en zircone paraissent généralement plus naturelles au niveau de la gencive car elles n’ont pas de métal en dessous. Cela dit, un dentiste et un laboratoire expérimentés peuvent rendre une PFM très esthétique, notamment sur les dents postérieures. L’adaptation des teintes et la position gingivale sont souvent plus déterminantes que le matériau seul.
Les couronnes métalliques causent-elles une ligne sombre à la gencive ?
C’est possible. Si la gencive se rétracte ou s’amincit, le bord métallique peut devenir visible sous forme de ligne grise ou sombre. C’est moins fréquent avec la zircone puisqu’elle n’a pas de sous-structure métallique.
Laquelle est la plus résistante pour les molaires ?
Les deux sont solides pour les molaires. La zircone monolithique offre une grande résistance à la fracture, tandis que la PFM bénéficie d’une armature métallique éprouvée. Le dentiste prendra en compte votre occlusion, la structure de la dent et vos habitudes comme le bruxisme.
La zircone convient-elle en cas d’allergie au métal ?
La zircone est sans métal, elle est donc souvent utilisée quand on veut éviter les alliages. Les vraies allergies aux matériaux des couronnes sont rares, mais des sensibilités à certains métaux dentaires peuvent exister. Si vous avez une allergie connue, signalez-la avant le traitement pour adapter le choix d’alliage.
Une couronne en zircone use-t-elle la dent opposée ?
La zircone polie est généralement bien tolérée, surtout si l’occlusion est équilibrée. Les surfaces rugueuses ou trop vitrifiées peuvent augmenter l’usure, c’est pourquoi la finition et le polissage sont importants. Des visites de contrôle permettent d’ajuster la couronne si nécessaire.
Quelle est la durée de vie des couronnes ?
La durée de vie dépend de l’ajustement, des forces de mastication, de l’hygiène buccale et des habitudes comme le grincement. De nombreuses couronnes durent des années avec de bons soins, mais aucun matériau n’est « à vie ». Les contrôles réguliers permettent de détecter les problèmes précoces avant qu’ils ne s’aggravent.
Prévenir la sensibilité après un blanchiment dentaire
Prévenir la Sensibilité Après un Blanchiment Dentaire : 5 Méthodes Pratiques
Pour réduire la sensibilité après un blanchiment dentaire, commencez par un dentifrice désensibilisant, évitez les aliments très chauds, froids et acides pendant 24 à 48 heures, brossez doucement et utilisez du fluor pour renforcer l’émail. Si l’inconfort s’intensifie, vous réveille la nuit ou dure plus d’une semaine, arrêtez le blanchiment et consultez un dentiste.
Le blanchiment peut illuminer votre sourire rapidement, mais il peut aussi laisser les dents « électriques » pendant un court moment. Cette sensibilité est généralement temporaire, et la plupart des gens peuvent la garder légère avec quelques gestes simples après le traitement.
L’essentiel est de protéger l’émail pendant que vos dents se stabilisent, et d’éviter les déclencheurs qui irritent les nerfs. Les conseils ci-dessous sont valables pour le blanchiment en cabinet comme pour les kits à domicile, avec une règle : suivez toujours d’abord les instructions de votre dentiste ou du produit.
Pourquoi le Blanchiment Dentaire Peut Provoquer de la Sensibilité
La plupart des produits de blanchiment utilisent des ingrédients à base de peroxyde qui traversent l’émail pour atteindre la structure interne de la dent. Pendant et peu après le blanchiment, la dent peut être plus réactive à la température et à certains aliments, d’où la sensation vive au contact de l’eau froide ou du café chaud.
La sensibilité est plus marquée si vous avez déjà un émail mince, un recul gingival, des obturations usées ou des antécédents de dents sensibles. Des gels plus puissants et des temps d’application plus longs peuvent aussi augmenter le risque d’inconfort.
5 Méthodes Pratiques Pour Réduire la Sensibilité Après un Blanchiment
1. Utilisez un Dentifrice Désensibilisant Avant et Après le Blanchiment

Choisissez un dentifrice conçu pour les dents sensibles et utilisez-le plusieurs jours avant le blanchiment, puis continuez après. De nombreuses formules contiennent du nitrate de potassium, qui aide à calmer la réponse nerveuse au fil du temps.
Pour un effet renforcé, vous pouvez appliquer une fine couche sur les zones sensibles pendant une minute avant de rincer (sauf indication contraire sur l’étiquette). Si vous utilisez des gouttières de blanchiment, demandez à votre dentiste si un gel désensibilisant est adapté pour vous.
2. Évitez les Températures Extrêmes et les Aliments Acides Pendant 24 à 48 Heures
Juste après le blanchiment, privilégiez des aliments et boissons tièdes et limitez les aliments acides. Les agrumes, les sodas, les vinaigrettes à base de vinaigre et les plats très épicés peuvent irriter des dents déjà sensibles.
C’est aussi une période où les dents peuvent se recolorer plus facilement. Si possible, optez pour des aliments de couleur claire (eau, lait, yaourt nature, riz, œufs, poulet, bananes) pendant un ou deux jours.
3. Brossez Doucement Avec une Brosse à Poils Souples
Une brosse dure et une pression excessive peuvent aggraver la sensibilité, surtout si la gencive est exposée. Utilisez une brosse à poils souples et effectuez de petits mouvements circulaires, en laissant les poils faire le travail.
Si vous utilisez du fil dentaire, faites-le doucement et évitez de claquer le fil contre les gencives. Un dentifrice au fluor est un bon choix au quotidien car il renforce l’émail.
4. Ajoutez un Soutien au Fluor (Bain de Bouche ou Gel)
Le fluor aide à renforcer l’émail et peut réduire la sensibilité chez certaines personnes. Un bain de bouche sans alcool est souvent plus tolérable juste après un blanchiment qu’un rinçage mentholé fort.
Si vous êtes sujet à la sensibilité, votre dentiste peut recommander un gel au fluor ou désensibilisant à utiliser dans des gouttières pendant une courte période. C’est une option courante pour obtenir des résultats sans inconfort.
5. Faites une Pause et Consultez un Dentiste si la Sensibilité Est Intense

Une sensibilité légère qui disparaît en quelques jours est normale. Une douleur qui s’aggrave, est localisée d’un seul côté ou persiste longtemps après une boisson froide peut indiquer un problème comme une carie, une fissure ou un recul gingival.
Arrêtez le blanchiment et prenez rendez-vous chez le dentiste si vous avez une douleur intense, un gonflement ou des symptômes durant plus d’une semaine. Un professionnel peut appliquer un fluor à usage médical, des revêtements protecteurs, ou adapter votre plan de blanchiment à une option plus douce.
Foire Aux Questions
Combien de Temps Dure la Sensibilité Après un Blanchiment Dentaire ?
La plupart des gens ressentent une sensibilité de quelques heures à quelques jours. Si cela ne s’améliore pas après plusieurs jours, ou si la douleur est forte dès le départ, arrêtez le blanchiment et consultez un dentiste.
Puis-je Manger Juste Après un Blanchiment Dentaire ?
Vous pouvez manger dès que vous vous sentez à l’aise, mais évitez immédiatement les aliments très chauds, froids et acides. Pendant les 24 à 48 premières heures, de nombreux dentistes conseillent aussi d’éviter les aliments et boissons fortement colorés (café, vin rouge, fruits rouges) pour préserver la teinte obtenue.
Combien de Temps Faut-il Pour Qu’un Dentifrice Désensibilisant Fasse Effet ?
Certaines personnes ressentent une amélioration en quelques jours, mais les meilleurs résultats viennent d’une utilisation régulière pendant au moins deux semaines. Si vous prévoyez un nouveau blanchiment, commencez le dentifrice quelques jours avant.
Tout le Monde Ressent-il de la Sensibilité Après un Blanchiment ?
Non. La sensibilité varie selon les individus et dépend de l’épaisseur de l’émail, du recul gingival, des restaurations existantes et de la puissance ainsi que la durée d’application du produit de blanchiment. Si vous avez déjà ressenti de la sensibilité, un blanchiment supervisé par un dentiste peut vous aider à choisir une méthode plus douce.
Santé dentaire avant la pose de facettes en stratifié
Santé des Gencives Avant d’Obtenir des Facettes en Céramique
Avant d’obtenir des facettes en céramique, vos gencives doivent être exemptes d’inflammation, de saignement et d’infection active. Des tissus gingivaux sains soutiennent une ligne gingivale naturelle, aident les facettes à se placer correctement et réduisent le risque de récession qui exposerait les bords des facettes. Un dentiste vérifiera d’abord vos gencives et traitera tout problème avant de poursuivre.
Qu’est-ce que les Facettes en Céramique ?
Les facettes en céramique sont des coques fines—généralement en porcelaine—collées sur la surface avant des dents pour améliorer leur apparence. Elles sont utilisées pour masquer les décolorations, fermer les petits espaces et redonner une forme aux dents qui semblent ébréchées, usées ou irrégulières.
Parce que les facettes reposent directement sur la ligne gingivale, elles nécessitent une base stable et saine. Si les gencives sont enflammées ou activement infectées, l’ajustement final et l’apparence à long terme des facettes peuvent en souffrir.
Pourquoi la Santé des Gencives est-elle Importante Avant les Facettes ?
Des gencives saines entourent les dents et créent une ligne gingivale propre et uniforme—un des détails qui rendent les facettes naturelles. Lorsque le tissu gingival est gonflé, sensible ou saignant, il devient plus difficile de prendre des empreintes précises et de placer les facettes correctement.
Une bonne santé des gencives avant les facettes en céramique soutient également la durabilité. Réduire l’inflammation et le tartre autour des bords diminue le risque de récession, de sensibilité et de carie près des bords des facettes.
Comment les Dentistes Vérifient la Santé des Gencives Avant la Pose des Facettes ?
Une évaluation des gencives fait partie de la phase de planification pour les facettes en céramique. Votre dentiste recherchera des signes que le tissu gingival est suffisamment stable pour effectuer un travail esthétique.
Les vérifications typiques incluent :
- Rougeur, gonflement, sensibilité ou inflammation visible
- Saignements lors du brossage ou lors d’un examen
- Récession gingivale qui pourrait exposer les bords des facettes
- Accumulation de plaque et de tartre (calculs) autour de la ligne gingivale
- Profondeur des poches parodontales et, si nécessaire, radiographies pour évaluer le soutien osseux
Si des préoccupations apparaissent, un traitement doit être effectué en priorité. Une fois les gencives saines et stabilisées, le dentiste pourra finaliser le choix de la teinte, les empreintes et la conception des facettes.
Comment les Maladies Gingivales Peuvent Affecter les Résultats des Facettes en Céramique
Les maladies gingivales peuvent aller de la gingivite (inflammation précoce) à la parodontite (infection plus profonde qui peut affecter les tissus de soutien). Poser des facettes sur des gencives malades augmente les risques de bords inégaux, de saignements persistants et d’irritations.
La récession est une préoccupation esthétique courante. Si la ligne gingivale se retire après la pose des facettes, les bords peuvent devenir visibles, créant des lignes sombres ou des espaces qui détournent l’attention du sourire.
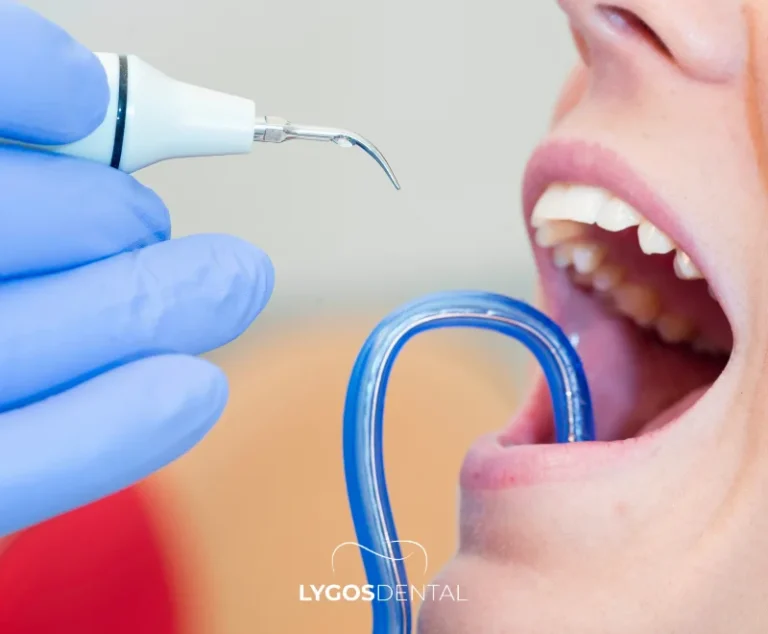
Est-il Nécessaire de Faire un Détartrage Avant les Facettes en Céramique ?
Dans la plupart des cas, oui. Le nettoyage professionnel élimine le tartre qui peut irriter les gencives et provoquer des saignements. Le nettoyage permet également à votre dentiste d’avoir une vue plus claire de la ligne gingivale, ce qui permet de mieux planifier les bords des facettes.
Certains patients n’ont besoin que d’un simple détartrage et polissage, tandis que d’autres peuvent nécessiter un nettoyage plus profond si l’accumulation est importante. Votre dentiste prendra généralement le temps de calmer les gencives avant de passer aux impressions finales.
Les Traitements Qui Peuvent Être Nécessaires Avant les Facettes
La préparation appropriée dépend de votre état gingival et de votre santé bucco-dentaire générale. Votre dentiste peut recommander un ou plusieurs des traitements suivants avant de commencer les travaux sur les facettes :
- Traitement de l’infection gingivale : Gestion de l’inflammation et de l’infection pour stabiliser la ligne gingivale.
- Élimination du tartre et nettoyage parodontal : Réduction du tartre et de la plaque autour des dents et sous les gencives si nécessaire.
- Gestion de la récession gingivale : Évaluation des procédures de couverture ou d’autres options appropriées pour les zones exposées.
- Gingivectomie ou gingivoplastie : Restructuration des contours gingivaux pour un sourire plus équilibré lorsque cela est nécessaire.
- Ajustements orthodontiques : Correction des problèmes d’alignement pouvant affecter l’épaisseur des facettes, la morsure ou la symétrie.
Ces étapes aident à créer un tissu plus sain autour des dents et une surface plus propre pour la pose des facettes, ce qui soutient à la fois l’apparence et la longévité.
Ce Qu’il Faut Considérer Avant d’Obtenir des Facettes en Céramique

Les facettes en céramique peuvent être une solution esthétique à long terme, mais les résultats dépendent de la planification et de l’entretien. Quelques habitudes et décisions rendent le processus plus fluide :
- Choisissez un dentiste expérimenté : Cherchez un clinicien qui effectue régulièrement des cas de facettes esthétiques et qui explique clairement les options.
- Maintenez une hygiène bucco-dentaire régulière : Brossez-vous les dents deux fois par jour, nettoyez entre les dents et suivez les instructions de soin des gencives de votre dentiste.
- Assistez à des contrôles réguliers : Les visites régulières aident à surveiller la stabilité des gencives avant, pendant et après le traitement.
- Limitez la consommation de tabac et d’alcool : Ces habitudes peuvent irriter les gencives et affecter la guérison et la santé bucco-dentaire à long terme.
Si vous remarquez des saignements, un gonflement ou une mauvaise haleine persistante, adressez-vous à ces problèmes avant de planifier la pose des facettes. Des gencives saines ne sont pas seulement un détail esthétique—elles soutiennent la santé bucco-dentaire globale.
FAQ sur la Santé des Gencives Avant d’Obtenir des Facettes en Céramique
Pourquoi la santé des gencives est-elle si importante avant d’obtenir des facettes en céramique ?
Elle affecte à la fois l’apparence et la durée de vie des facettes. Des gencives enflammées ou saignantes peuvent rendre la pose moins précise et augmenter le risque de récession qui expose les bords des facettes.
Puis-je obtenir des facettes si j’ai une maladie gingivale ?
Oui, mais le traitement doit être effectué en priorité. Les facettes sont généralement planifiées uniquement après que la maladie gingivale est contrôlée et que le tissu gingival est stable.
Le nettoyage du tartre est-il nécessaire avant les facettes en céramique ?
Pour la plupart des gens, oui. Enlever le tartre réduit l’irritation des gencives et aide votre dentiste à mieux planifier les bords des facettes sur une ligne gingivale plus propre et plus saine.
Puis-je obtenir des facettes si j’ai une récession gingivale ?
Cela dépend de la cause et de la gravité. Votre dentiste évaluera si la récession est stable et comment elle pourrait affecter les bords des facettes et l’esthétique générale avant de recommander un plan.