Comment surmonter la peur du dentiste ?
Comment Surmonter La Peur Du Dentiste ?
La peur du dentiste peut être réduite en identifiant ce qui déclenche votre anxiété, en choisissant un dentiste qui explique chaque étape, et en utilisant des techniques apaisantes avant et pendant les rendez-vous. Les méthodes modernes de contrôle de la douleur, l’exposition progressive et des thérapies comme la TCC peuvent aider. Pour les phobies sévères, une sédation peut être envisagée après évaluation clinique.
Table of Contents
Pourquoi La Peur Du Dentiste Existe
La peur du dentiste va d’une légère nervosité à une phobie dentaire, où les gens évitent les soins même en cas de douleur. Elle se développe souvent après une mauvaise expérience, mais peut aussi apparaître sans déclencheur évident.
Les déclencheurs fréquents incluent :
- Des expériences passées douloureuses ou traumatisantes.
- La crainte de la douleur fondée sur de vieilles croyances, les réseaux sociaux ou les récits d’amis et de proches.
- Le sentiment de perte de contrôle en étant allongé sur le fauteuil.
- La gêne ou la honte liée à l’état bucco-dentaire, surtout après un long délai sans consultation.
- Une sensibilité aux sons, aux odeurs ou à la vue des instruments dentaires.
Signes Et Symptômes De La Phobie Dentaire
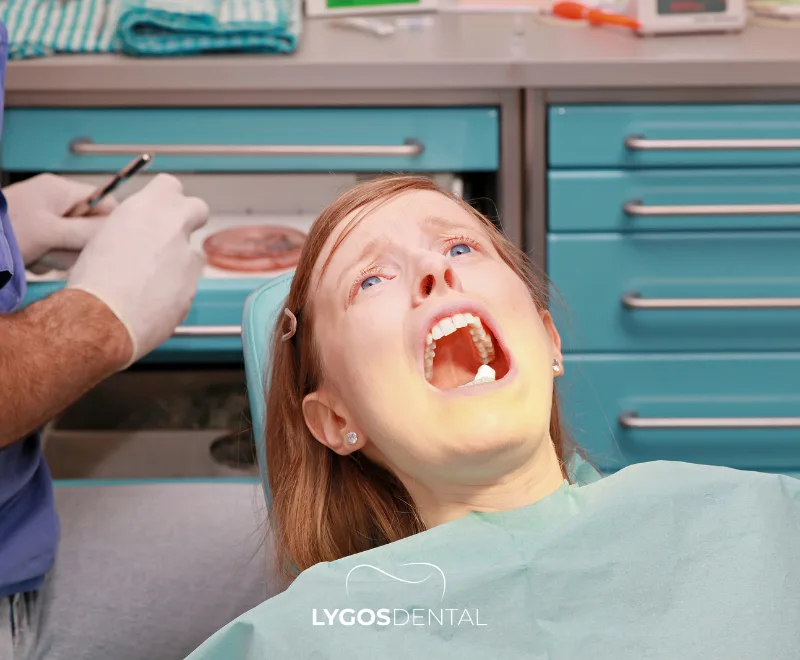
L’anxiété dentaire peut se manifester physiquement, mentalement et dans les comportements. Lorsqu’elle affecte le sommeil, la vie quotidienne ou empêche de consulter, il est temps d’y faire face.
- Nausées, sueurs, tremblements ou cœur qui bat vite avant un rendez-vous.
- Sentiment de panique dans la salle d’attente ou sur le fauteuil.
- Annulations ou reports fréquents des visites.
- Éviter le dentiste même quand les problèmes dentaires s’aggravent.
- Difficulté à dormir à l’approche d’un traitement.
Comment L’Anxiété Dentaire Se Développe Chez L’Enfant
De nombreuses peurs à l’âge adulte commencent tôt. Les premières visites dentaires de l’enfant et la façon dont les adultes parlent du dentiste influencent ses attitudes à long terme.
Chez l’enfant, la peur vient souvent de :
- L’anxiété parentale ou des commentaires négatifs sur le dentiste.
- Une première expérience douloureuse ou une visite précipitée.
- Une absence de préparation, laissant l’enfant dans l’inconnu.
- L’utilisation du dentiste comme menace (par exemple, “Si tu fais une bêtise, tu iras chez le dentiste”).
Un langage rassurant, des visites courtes de familiarisation, et un parent calme dans la pièce peuvent prévenir la peur. Si l’enfant est très anxieux, demandez à l’équipe soignante des méthodes adaptées et progressives.
Moyens Pratiques Pour Réduire L’Anxiété Dentaire

Ce que vous faites avant le rendez-vous compte souvent autant que ce qui se passe sur le fauteuil.
Avant votre visite
- Choisissez un dentiste habitué aux patients anxieux et prêt à répondre à vos questions.
- Prenez rendez-vous tôt dans la journée pour éviter une longue attente anxiogène.
- Demandez des explications étape par étape et convenez d’un signal d’arrêt (ex. lever la main).
- Évitez la caféine si elle vous rend plus nerveux.
- Pratiquez la respiration lente quelques minutes avant d’arriver.
Pendant le traitement
- Utilisez la respiration rythmée : inspirez par le nez, expirez lentement par la bouche.
- Apportez des écouteurs ou écoutez un son apaisant si la clinique l’autorise.
- Demandez des pauses courtes pour éviter de vous sentir piégé.
- Signalez les zones sensibles pour adapter l’anesthésie.
Approches psychologiques fondées sur des preuves
Pour une anxiété persistante ou sévère, des stratégies psychologiques peuvent avoir un effet durable, surtout avec une équipe dentaire bienveillante.
- Thérapie Cognitivo-Comportementale (TCC) : reformule les pensées catastrophiques et développe des stratégies de gestion.
- Exposition graduée : étapes progressives comme visiter la clinique, faire un examen bref, puis une procédure simple.
- Entraînement à la relaxation : respiration, relaxation musculaire progressive, exercices de pleine conscience.
- Désensibilisation : s’habituer à des déclencheurs comme les sons d’instruments dans un cadre contrôlé.
Options Modernes Pour Un Traitement Plus Confortable
La dentisterie a beaucoup évolué. De nombreuses cliniques utilisent désormais des techniques qui réduisent l’inconfort et raccourcissent le temps de soin, ce qui est rassurant après des expériences douloureuses passées.
Exemples à demander :
- Dentisterie au laser pour certains soins, réduisant bruit et vibrations par rapport au forage traditionnel.
- Systèmes anesthésiants sans aiguille, proposés dans certains cas (disponibilité variable).
- Empreintes numériques avec scanners 3D au lieu des plateaux traditionnels.
Sédation Et Anesthésie Générale

Lorsque la peur est intense, la sédation permet de recevoir des soins essentiels tout en restant calme. Le dentiste évaluera vos antécédents médicaux et expliquera les avantages et les risques avant toute recommandation.
Approches courantes
- Sédation : vous restez conscient mais profondément détendu, et vous pouvez ne pas vous souvenir de la procédure.
- Anesthésie générale : vous dormez complètement ; elle est réservée à certains cas et nécessite un équipement et un personnel spécialisés.
Si vous envisagez une sédation ou une anesthésie générale, discutez des détails comme la surveillance, le temps de récupération, et la nécessité d’un accompagnement pour le retour.
Quand Demander Un Soutien Supplémentaire
Si vous évitez les soins depuis des années, faites des crises de panique ou ne supportez même pas un examen, pensez à demander de l’aide au-delà de l’auto-gestion. Un dentiste expérimenté avec des patients anxieux, un thérapeute ou les deux peuvent vous accompagner pour recevoir des soins sans être submergé.
Foire Aux Questions
Comment surmonter ma peur du dentiste ?
Utilisez une exposition graduelle, parlez de vos peurs, et pratiquez des techniques de relaxation.
Comment traite-t-on la peur du dentiste ?
Traitez-la par l’éducation, la thérapie comportementale, la désensibilisation, et une sédation si nécessaire.
Quelle phobie est la peur des dentistes ?
Cette phobie s’appelle l’odontophobie.
Est-il courant d’avoir peur du dentiste ?
Oui, l’anxiété dentaire est fréquente chez beaucoup d’enfants et d’adultes.
Que puis-je prendre pour calmer mes nerfs avant le dentiste ?
Demandez le protoxyde d’azote ou un anxiolytique prescrit; évitez l’alcool.
Ce que vous devez savoir avant de vous faire poser un appareil dentaire
Ce Que Vous Devez Savoir Avant de Porter un Appareil Dentaire
Les appareils dentaires redressent les dents et améliorent l’occlusion, ce qui peut faciliter le nettoyage et réduire l’usure inégale au fil du temps. Avant de commencer, vous aurez besoin d’un examen orthodontique pour confirmer le problème, choisir l’appareil approprié (métallique, céramique, lingual ou aligneurs transparents) et traiter toute carie ou problème gingival. Une bonne hygiène et des contrôles réguliers sont essentiels pour un bon résultat.
Un sourire aligné n’est pas seulement une question d’apparence. Lorsque les dents et les mâchoires ne sont pas bien alignées, cela peut favoriser l’accumulation de plaque, l’irritation des gencives ou l’usure inégale des dents. Le traitement orthodontique peut corriger à la fois des préoccupations esthétiques et fonctionnelles, mais il est plus efficace lorsque vous savez à quoi vous attendre dès le début.
Qui Peut Porter un Appareil Dentaire

Les appareils dentaires peuvent convenir aux enfants, adolescents et adultes. Ce qui compte le plus, c’est le développement dentaire, l’alignement des mâchoires et la santé bucco-dentaire générale. Un orthodontiste examinera vos dents, vos gencives et votre occlusion, puis recommandera un plan adapté à vos besoins et à votre mode de vie.
Les appareils dentaires sont généralement recommandés pour :
- Les enfants (souvent lorsque la plupart des dents permanentes ont poussé, généralement entre 9 et 14 ans)
- Les adolescents
- Les adultes de tout âge
- Les personnes ayant des dents saines et une structure mandibulaire stable
- Les patients sans maladie gingivale active
Quand les Appareils Dentaires Sont Recommandés
Le traitement orthodontique est utilisé pour corriger les problèmes d’occlusion et d’alignement. Certaines personnes commencent pour des raisons esthétiques, mais beaucoup ont également un objectif fonctionnel — aider les dents à s’emboîter correctement et réduire la pression sur certaines dents ou zones de la mâchoire.
Les raisons fréquentes pour lesquelles un orthodontiste peut recommander un appareil dentaire incluent :
- Dents encombrées, tournées ou mal alignées
- Espaces entre les dents (diastème)
- Problèmes d’occlusion comme une béance, une supraclusion, une occlusion croisée ou un prognathisme
- Dents antérieures saillantes ou en retrait
- Usure liée à une occlusion inégale
- Changements liés à des habitudes comme la succion du pouce ou la respiration buccale prolongée
Types d’Appareils Dentaires
Il existe aujourd’hui plusieurs options orthodontiques. Le meilleur choix dépend de la complexité de votre cas, de la discrétion souhaitée et de votre capacité à suivre les consignes d’utilisation pour les systèmes amovibles.
Appareils Métalliques
L’option classique. Les brackets métalliques sont durables, efficaces pour une large gamme de cas, et souvent les plus économiques.
Appareils Céramiques (Transparents)
Brackets de la couleur des dents, moins visibles que les métalliques. Ils conviennent bien aux adultes recherchant un aspect plus discret, mais nécessitent un peu plus de soin pour éviter les taches.
Appareils Linguaux
Placés à l’arrière des dents, ils sont invisibles. Ils conviennent aux personnes souhaitant une option discrète, mais demandent un temps d’adaptation plus long et sont plus difficiles à nettoyer.
Aligneurs Transparents (Par Exemple, Invisalign®)
Gouttières amovibles qui déplacent progressivement les dents. Discrets et pratiques pour le brossage et l’utilisation du fil dentaire, ils ne sont efficaces que si vous les portez comme indiqué et assistez aux contrôles réguliers. Généralement recommandés pour les corrections légères à modérées.
Combien de Temps Dure le Traitement
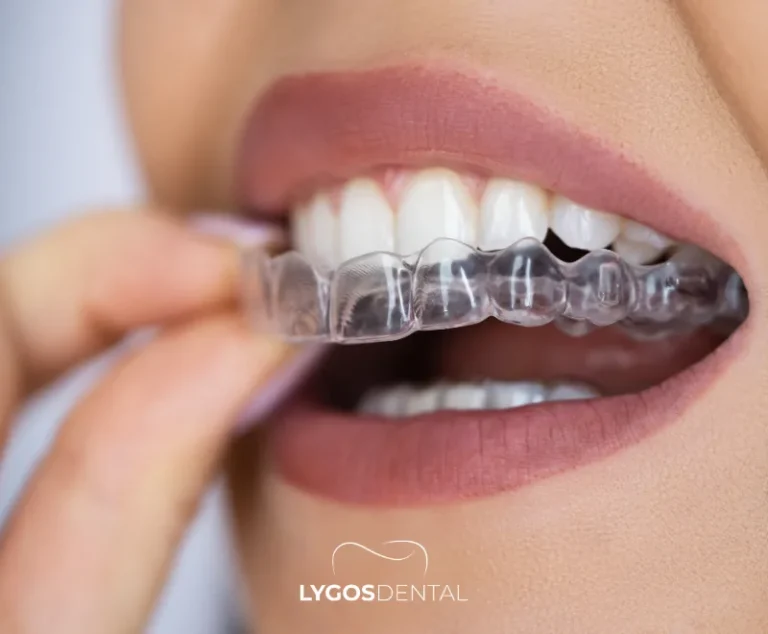
La durée du traitement varie selon les individus. Votre orthodontiste estimera un délai après avoir évalué votre occlusion, les mouvements nécessaires et votre santé bucco-dentaire générale.
Durées typiques :
- Cas légers : environ 6 à 12 mois
- Cas modérés : environ 12 à 18 mois
- Cas complexes : 24 mois ou plus
Ce qui peut influencer la durée :
- L’âge et la réaction de vos dents aux mouvements
- La gravité du chevauchement ou des problèmes d’occlusion
- Respect des rendez-vous pour les ajustements ou nouveaux aligneurs
- Habitudes quotidiennes, y compris l’hygiène buccale et le respect des consignes de port
Liste de Contrôle Avant la Pose
Commencer avec une bouche en bonne santé facilite le traitement et réduit le risque de complications. Votre dentiste ou orthodontiste pourra organiser certaines étapes avant la pose.
- Nettoyage professionnel pour éliminer la plaque et le tartre
- Traitement des caries avant la pose des brackets ou aligneurs
- Traitement de l’inflammation gingivale ou des maladies parodontales
- Préparation à des changements alimentaires (les aliments durs, collants et croquants peuvent endommager les brackets et fils)
- Mise en place d’attentes : une légère douleur est courante les premiers jours, et les résultats prennent du temps
Soins Après la Pose

Les soins quotidiens jouent un rôle majeur dans l’apparence de vos dents après le retrait de l’appareil. Une bonne hygiène prévient les taches blanches, les caries et l’irritation des gencives pendant le traitement.
- Brossez soigneusement après les repas et avant le coucher ; insistez autour des brackets et des gencives
- Utilisez des brossettes interdentaires, un fil dentaire avec enfileur ou un hydropulseur
- Évitez les aliments qui peuvent plier les fils ou casser les brackets (glace, noix dures, bonbons collants, chewing-gum)
- Assistez aux visites d’ajustement pour assurer un mouvement contrôlé des dents
- Si vous pratiquez un sport de contact, portez un protège-dents adapté aux appareils
Si vous ressentez une douleur après un ajustement, les aliments mous et la cire orthodontique peuvent aider. Des antalgiques en vente libre peuvent être utilisés si cela vous convient — suivez les instructions et les conseils de votre professionnel de santé.
Foire Aux Questions
Mettre un appareil fait-il mal ?
Vous ne ressentirez pas de douleur pendant la pose. Il est normal de ressentir une pression ou une douleur pendant quelques jours après la pose ou un ajustement. La plupart des gens s’adaptent en une semaine.
Faut-il traiter les caries avant ?
Oui. Les caries et les problèmes gingivaux actifs doivent être traités avant. Les appareils rendent certains endroits plus difficiles à nettoyer, donc commencer avec une bouche saine réduit le risque de caries pendant le traitement.
Qu’est-ce qui influence le coût d’un appareil ?
Le prix dépend du type d’appareil, de la durée du traitement, de la complexité du cas et du lieu de soins. Les aligneurs transparents et les appareils linguaux sont souvent plus coûteux que les appareils métalliques standards.
Les appareils influencent-ils la parole ?
Les appareils traditionnels causent peu de changements de parole. Il peut y avoir une courte période d’adaptation avec les appareils linguaux ou aligneurs, mais la plupart des gens s’habituent rapidement avec un peu de pratique.
Comment l’alimentation influe-t-elle sur la santé dentaire ?
Comment l’alimentation affecte-t-elle la santé dentaire ?
L’alimentation influence la santé dentaire en modifiant la fréquence des attaques acides sur les dents et en déterminant si votre corps reçoit les minéraux et vitamines nécessaires pour maintenir l’émail et des gencives saines. Les aliments sucrés et acides nourrissent les bactéries et abaissent le pH buccal, augmentant le risque de caries — surtout en cas de grignotage fréquent. Le calcium, le phosphore, la vitamine D et la vitamine C favorisent des dents plus solides et des tissus gingivaux sains.
La santé bucco-dentaire est étroitement liée aux habitudes alimentaires et de consommation quotidiennes. Les aliments que vous choisissez, les boissons que vous buvez et la fréquence de vos collations influencent tous la solidité de l’émail, le flux salivaire et les bactéries responsables des caries. De petits changements à table peuvent avoir un impact notable chez le dentiste.
Quel est le lien entre alimentation et santé dentaire ?

Les dents sont des structures vivantes soutenues par les minéraux et nutriments issus de votre alimentation. L’émail dépend d’un apport régulier en calcium et phosphore, tandis que la vitamine D aide votre corps à absorber et utiliser ces minéraux efficacement. Les tissus gingivaux bénéficient de la vitamine C et des protéines, qui soutiennent le collagène et la guérison.
Le moment où vous mangez compte autant que le choix des aliments. Chaque fois que vous consommez des glucides fermentescibles (comme le sucre ou l’amidon raffiné), les bactéries peuvent produire des acides qui ramollissent l’émail. Le grignotage constant réduit le temps de récupération de la bouche, laissant l’émail plus longtemps sous stress.
Comment les aliments sucrés nuisent-ils aux dents ?
Les bactéries buccales se développent grâce au sucre. En le décomposant, elles libèrent des acides qui extraient les minéraux de l’émail. À long terme, une exposition répétée aux acides peut provoquer des taches blanches, de la sensibilité et des caries.
Certains aliments sont particulièrement nocifs pour les dents car ils combinent sucre, acidité ou texture collante. Les sodas, boissons énergétiques, thés glacés sucrés et jus de fruits industriels peuvent baigner les dents dans l’acide. Les bonbons collants, fruits secs et confiseries mâchables s’accrochent à l’émail et alimentent les bactéries plus longtemps.
Pourquoi la fréquence des collations est-elle importante ?

Ce n’est pas seulement la quantité de sucre qui compte — c’est le nombre de fois où les dents y sont exposées. Le grignotage fréquent maintient un pH buccal bas plus longtemps. La salive a besoin de temps pour neutraliser les acides et commencer à reminéraliser l’émail.
Si vous grignotez, faites-le de façon structurée. Privilégiez des options plus saines pour les dents et évitez de siroter lentement des boissons sucrées pendant des heures. Boire de l’eau entre les repas aide à éliminer les résidus alimentaires et à maintenir un pH équilibré.
Aliments et boissons bénéfiques pour la santé dentaire
Une alimentation favorable aux dents se concentre sur les minéraux, les vitamines et les aliments qui stimulent la salive.
- Produits laitiers ou alternatives enrichies (lait, yaourt, fromage) : calcium et phosphore pour soutenir l’émail.
- Légumes à feuilles (épinards, chou frisé) : minéraux et antioxydants.
- Œufs et poissons gras (saumon, sardines) : vitamine D et protéines.
- Noix, haricots et viandes maigres : phosphore, protéines, zinc et fer pour soutenir les tissus buccaux.
- Fruits et légumes croquants (pommes, carottes, céleri) : fibres nettoyantes et stimulant la salive.
- Eau : rince la bouche et aide à diluer les acides.
Une mauvaise nutrition peut-elle causer des problèmes dentaires ?
Oui. Des régimes pauvres en nutriments essentiels peuvent affaiblir l’émail et réduire la capacité de réparation de la bouche. Une faible consommation de vitamine D ou de calcium peut compromettre le soutien minéral des dents, tandis qu’un manque de vitamine C peut rendre les gencives plus sujettes aux saignements et plus lentes à guérir.
Une faible consommation de protéines affecte les défenses immunitaires, ce qui peut augmenter le risque d’infections buccales. Les carences en fer et en zinc peuvent aussi être liées à des aphtes ou des altérations du goût chez certaines personnes.
Les enfants, les personnes âgées et celles ayant des régimes alimentaires restrictifs bénéficient d’une attention accrue à leur apport nutritionnel et à des contrôles dentaires réguliers.
Quels aliments faut-il limiter pour la santé des gencives ?
La santé gingivale dépend d’un bon flux sanguin, d’une faible inflammation et d’un contrôle quotidien efficace de la plaque. Certains aliments et boissons compliquent cela en augmentant l’exposition acide ou en favorisant l’accumulation de plaque.
À limiter :
- Boissons acides comme les sodas, colas, boissons énergétiques et jus d’agrumes fréquents.
- Glucides raffinés (pain blanc, chips, biscuits salés, cookies) qui se transforment rapidement en sucres.
- Bonbons collants et grignotages sucrés fréquents.
- Aliments très salés et transformés pouvant entraîner une sécheresse buccale chez certaines personnes.
Les maladies gingivales sévères sont associées à des affections chroniques comme le diabète et les maladies cardiovasculaires — protéger ses gencives, c’est aussi protéger sa santé globale.
Que faut-il manger pour avoir des dents saines ?

Le brossage et le passage du fil dentaire sont essentiels, mais l’alimentation détermine la résilience de vos dents et gencives. Une approche pratique consiste à composer vos repas autour d’aliments riches en nutriments et à limiter les expositions sucrées de manière prévisible.
Une assiette bénéfique aux dents comprend souvent :
- Des aliments riches en calcium (lait, yaourt, fromage, alternatives enrichies en calcium).
- Des sources de vitamine D (jaunes d’œufs, saumon, sardines, aliments enrichis) pour favoriser l’utilisation du calcium.
- Des sources de vitamine C (agrumes, kiwi, baies, poivrons) pour soutenir les gencives.
- Des fruits et légumes riches en fibres pour stimuler la salive et réduire les résidus alimentaires.
- De l’eau comme boisson principale.
Si vous voulez une sucrerie, il vaut mieux la consommer au cours d’un repas que d’en grignoter lentement. Ensuite, rincez-vous la bouche avec de l’eau. Si le brossage n’est pas possible immédiatement, un chewing-gum sans sucre (notamment au xylitol) peut stimuler la salive.
Habitudes simples au quotidien pour protéger votre bouche
- Réservez les boissons sucrées aux occasions spéciales et évitez de les boire lentement sur la durée.
- Choisissez des encas qui ne collent pas aux dents (fromage, noix, yaourt nature, fruits frais).
- Attendez 30 minutes après avoir consommé des aliments ou boissons acides avant de vous brosser les dents pour éviter d’agresser l’émail ramolli.
- Si vous souffrez de sécheresse buccale, consultez un dentiste ou un médecin — certains médicaments ou la déshydratation peuvent en être la cause.
Comment l’alimentation affecte-t-elle la santé dentaire ? Foire aux questions
Est-ce que l’alimentation influence réellement les caries dentaires ?
Oui. Les caries sont provoquées par une exposition répétée aux acides produits lorsque les bactéries métabolisent les sucres et les glucides raffinés. Une consommation fréquente d’aliments et boissons sucrés ou acides augmente le risque, surtout si l’hygiène buccale et l’exposition au fluor sont limitées.
Quelles sont les vitamines et minéraux les plus importants pour la santé dentaire ?
Le calcium et le phosphore aident à maintenir l’émail, et la vitamine D favorise leur absorption. La vitamine C soutient les gencives et la cicatrisation. La vitamine A et plusieurs vitamines B jouent aussi un rôle dans la santé des tissus buccaux et la fonction immunitaire.
Les encas « sans sucre » sont-ils toujours sans danger pour les dents ?
Pas toujours. Certains produits sans sucre contiennent encore des amidons fermentescibles qui peuvent produire des acides dans la bouche. Recherchez des encas faibles en sucres ajoutés et qui ne collent pas aux dents. Pour le chewing-gum, les options sucrées au xylitol sont généralement plus bénéfiques pour les dents.
Combien d’eau faut-il boire pour une meilleure santé buccale ?
Les besoins en hydratation varient selon la taille, l’activité et le climat. De nombreuses recommandations suggèrent environ 6 à 8 verres de liquide par jour pour la plupart des adultes. Une urine de couleur jaune pâle est un bon repère. Pour la santé buccale, boire souvent de l’eau — et l’utiliser pour se rincer après les repas — aide à réduire l’acidité et les résidus alimentaires.
Comment les produits laitiers aident-ils les dents ?
Le lait, le yaourt et le fromage fournissent du calcium et du phosphore, qui aident à maintenir l’équilibre minéral de l’émail. Le fromage peut aussi stimuler la salive, favorisant un pH buccal plus sain après les repas.
Le dentifrice au fluor est-il nocif ?
Le dentifrice au fluor est-il nocif ?
Le dentifrice au fluor est considéré comme sûr pour la plupart des personnes lorsqu’il est utilisé selon les instructions. Il renforce l’émail, aide à inverser les caries précoces et réduit le risque de caries. Les problèmes proviennent généralement d’une ingestion fréquente ou d’une exposition excessive au fluor à long terme, ce qui peut entraîner une fluorose dentaire légère chez les jeunes enfants. Utilisez la quantité adaptée à l’âge et recrachez après le brossage.
La santé bucco-dentaire est étroitement liée à la santé globale, et le dentifrice au fluor est l’un des outils les plus utilisés pour prévenir les caries. Pourtant, vous avez peut-être vu des préoccupations en ligne concernant la sécurité du fluor. La véritable question n’est pas de savoir si le fluor est présent dans le dentifrice, mais s’il est utilisé correctement et à la bonne dose.
Qu’est-ce que le fluor ?

Le fluor est un minéral naturellement présent dans l’eau, le sol et certains aliments. En dentisterie, il est apprécié car il aide la couche extérieure de la dent (l’émail) à résister aux attaques acides des bactéries de la plaque et du sucre.
Le dentifrice au fluor est-il efficace ?
Oui. Les recherches montrent systématiquement que le brossage avec un dentifrice au fluor réduit les caries. Le fluor favorise la reminéralisation (réparation des dommages précoces à l’émail) et rend l’émail plus résistant à la déminéralisation future.
Les dentifrices vendus sans ordonnance contiennent généralement entre 1 000 et 1 500 ppm de fluor, une plage considérée comme efficace pour prévenir les caries.
Avantages du dentifrice au fluor

Renforce l’émail des dents
Le fluor s’intègre à l’émail et l’aide à résister aux acides produits après avoir mangé ou bu des aliments sucrés.
Aide à prévenir les caries
En ralentissant la déminéralisation et en soutenant la réparation, le fluor réduit la probabilité que des zones affaiblies se transforment en caries.
Soutient la reminéralisation
Les changements précoces de l’émail peuvent souvent être stabilisés si du fluor est régulièrement apporté par le brossage.
Peut réduire la sensibilité dans certaines formules
Certains dentifrices au fluor sont conçus pour protéger les zones exposées, ce qui peut réduire la sensibilité chez certaines personnes.
Quels sont les risques d’un excès de fluor ?
Comme beaucoup d’ingrédients utiles, le fluor peut poser problème si la consommation est excessive. Avec le dentifrice, le principal risque est l’ingestion répétée par les jeunes enfants ou l’utilisation très fréquente de produits très fluorés sans avis professionnel.
Fluorose dentaire
Pendant le développement des dents (généralement dans la petite enfance), une ingestion excessive de fluor sur une longue période peut entraîner une fluorose dentaire. La fluorose légère se manifeste souvent par de fines stries ou taches blanches et est principalement esthétique.
Maux d’estomac dus à l’ingestion de dentifrice
Avaler de grandes quantités de dentifrice en une seule fois peut provoquer des nausées, des vomissements ou des douleurs à l’estomac. C’est l’une des raisons pour lesquelles la surveillance par un adulte est importante chez les jeunes enfants.
Dentifrice très fluoré sans avis dentaire
Les dentifrices prescrits peuvent contenir des niveaux de fluor beaucoup plus élevés (par exemple 5 000 ppm) et sont destinés aux personnes présentant un risque élevé de caries. Ils ne doivent être utilisés que sur recommandation d’un dentiste.
Le dentifrice au fluor est-il sans danger pour les enfants ?

En général, oui—lorsque la quantité est adaptée à l’âge de l’enfant et que le brossage est supervisé. De nombreux organismes de santé dentaire et publique recommandent d’utiliser du dentifrice au fluor dès l’apparition de la première dent, tout en veillant à minimiser l’ingestion.
Quantité recommandée selon l’âge
- Moins de 3 ans : utiliser une trace de la taille d’un grain de riz.
• De 3 à 6 ans : ne pas dépasser une quantité de la taille d’un petit pois.
• Moins de 2 ans : demandez conseil à votre dentiste ou médecin, surtout si votre enfant risque d’avaler le dentifrice.
Conseils pratiques pour les parents
Aidez votre enfant à se brosser les dents, gardez le dentifrice hors de portée entre les utilisations et encouragez-le à recracher plutôt qu’à rincer et avaler. Si votre enfant avale régulièrement du dentifrice, consultez un dentiste pédiatrique pour déterminer la meilleure approche.
Comment utiliser le dentifrice au fluor en toute sécurité
- Utilisez la bonne quantité. Plus de mousse ne signifie pas un meilleur nettoyage.
- Brossez deux fois par jour pendant environ deux minutes et recrachez ensuite.
- Surveillez les jeunes enfants pour éviter l’ingestion.
- Vérifiez la concentration en fluor sur l’étiquette. Pour une protection quotidienne contre les caries, de nombreux produits se situent entre 1 000 et 1 500 ppm.
- Demandez conseil à votre dentiste avant d’utiliser des produits très fluorés ou si vous avez des antécédents de caries fréquentes.
En résumé
Le dentifrice au fluor n’est pas nocif pour la plupart des personnes lorsqu’il est utilisé correctement. Il reste l’un des moyens les plus simples et les mieux validés pour protéger l’émail et réduire les caries. L’essentiel est de respecter le dosage—en particulier chez les jeunes enfants—et de n’utiliser les produits à haute concentration qu’avec l’avis d’un professionnel.
Foire aux questions
Qu’est-ce que le dentifrice au fluor ?
Le dentifrice au fluor contient des composés fluorés qui aident à renforcer l’émail et à réduire le risque de caries lorsqu’il est utilisé régulièrement.
Le dentifrice au fluor est-il nocif ?
Pas lorsqu’il est utilisé conformément aux instructions. Les principales préoccupations concernent l’ingestion fréquente de dentifrice (en particulier chez les jeunes enfants) ou l’utilisation de produits très fluorés sans avis dentaire.
Les enfants peuvent-ils utiliser du dentifrice au fluor ?
Oui, avec des quantités adaptées à l’âge et sous la supervision d’un adulte. Utilisez une trace de la taille d’un grain de riz avant 3 ans et une quantité de la taille d’un petit pois entre 3 et 6 ans.
Que se passe-t-il si trop de fluor est ingéré ?
Avec le temps, un excès de fluor avalé pendant la petite enfance peut entraîner une fluorose dentaire. Avaler une grande quantité d’un coup peut également provoquer des troubles digestifs.
Le grincement des dents pendant la nuit abîme-t-il les dents ?
Le grincement des dents nocturne casse-t-il les dents ?
Oui — le grincement des dents nocturne (bruxisme du sommeil) peut endommager les dents avec le temps. Le serrage et le grincement répétés peuvent user l’émail, créer de petites fissures et endommager les restaurations dentaires comme les plombages ou les couronnes. Dans les cas plus graves, les dents peuvent s’ébrécher ou se fracturer. Les signes précoces et une gouttière de nuit fabriquée par un dentiste peuvent aider à prévenir les dommages permanents.
Qu’est-ce que le grincement des dents nocturne ?

Le grincement des dents nocturne est une forme de bruxisme qui survient pendant le sommeil. Beaucoup de personnes ne savent pas qu’elles en souffrent jusqu’à ce qu’un partenaire entende les bruits ou qu’un dentiste remarque une usure.
Le bruxisme du sommeil peut aller de serrages occasionnels à des épisodes fréquents de grincement. Lorsqu’il est régulier, les muscles de la mâchoire et les dents subissent des forces plus fortes et plus longues que lors de la mastication normale.
Le bruxisme du sommeil peut-il fissurer ou casser les dents ?
Oui. Une pression répétée peut aplatir les surfaces de mastication, exposer la dentine et rendre les dents plus sensibles. Avec le temps, ce stress peut provoquer des fissures de l’émail, des éclats ou des fractures — surtout si une dent a déjà un gros plombage ou une cuspide affaiblie.
Le bruxisme peut aussi endommager les restaurations dentaires. Les plombages peuvent se desserrer ou se fissurer, les couronnes peuvent s’ébrécher, et les facettes peuvent se décoller. Si vous avez investi dans des travaux dentaires, les protéger est une bonne raison de traiter rapidement le grincement.
Signes que vous pourriez grincer des dents la nuit
Le bruxisme du sommeil se manifeste souvent par des symptômes plutôt qu’une prise de conscience directe. Les signes courants incluent :
- Douleurs aux mâchoires ou aux muscles du visage au réveil
- Maux de tête matinaux, en particulier au niveau des tempes
- Sensibilité dentaire (chaud, froid ou sucré)
- Dents aplaties, ébréchées ou usées
- Douleur ou pression près des oreilles
- Un partenaire entend des bruits de grincement ou de claquement pendant le sommeil
Causes courantes et facteurs de risque

Le bruxisme n’a pas de cause unique. Pour beaucoup, plusieurs facteurs s’accumulent.
Stress et anxiété
Un stress élevé peut augmenter le serrage des dents, de jour comme de nuit. On remarque souvent des poussées lors de périodes chargées ou après des changements de vie importants.
Troubles du sommeil
Des problèmes de sommeil comme le ronflement ou l’apnée obstructive du sommeil peuvent être liés au bruxisme du sommeil. Si vous vous réveillez fatigué, avez des sensations d’étouffement ou ronflez fort, il est bon d’en parler à un professionnel de santé.
Facteurs liés à l’occlusion et à la dentition
Une occlusion désalignée, des dents manquantes ou des restaurations mal ajustées peuvent dans certains cas provoquer une tension de la mâchoire. Votre dentiste peut évaluer si votre occlusion doit être ajustée.
Médicaments et problèmes de santé
Certains médicaments et troubles neurologiques sont associés au bruxisme. Si le grincement a commencé après un changement de traitement, parlez-en au prescripteur sans arrêter de vous-même.
Que faire si vous suspectez un bruxisme

Commencez par un examen dentaire. Les dentistes recherchent des signes d’usure, de fissures, de récession gingivale et des modifications des muscles de la mâchoire.
Le traitement vise généralement à protéger les dents et à réduire les déclencheurs. Un plan peut inclure :
- Une gouttière de nuit sur mesure (attelle occlusale) pour séparer les dents et limiter les dommages
- La réparation des dents fissurées ou des restaurations usées avant qu’elles n’empirent
- Des exercices de relaxation de la mâchoire ou de la kinésithérapie en cas de douleurs musculaires
- Des stratégies de gestion du stress si la tension est un déclencheur majeur
- Une évaluation pour l’apnée du sommeil si les symptômes y font penser
Conseils de prévention et d’auto-soin
Vous ne pouvez pas toujours arrêter le bruxisme du sommeil par la seule volonté, mais vous pouvez réduire la pression sur vos dents et votre mâchoire.
- Évitez de mâcher du chewing-gum et limitez les aliments très durs ou coriaces si votre mâchoire est fatiguée.
- Réduisez la caféine et l’alcool en soirée si vous remarquez qu’ils accentuent le serrage.
- Créez une routine de détente : douche chaude, étirements doux ou respiration lente.
- Appliquez de la chaleur sur les muscles de la mâchoire douloureux pendant 10 à 15 minutes avant le coucher.
- Si vous vous réveillez avec une tension à la mâchoire, essayez des mouvements doux d’ouverture et de balancement latéral — sans forcer.
Questions fréquentes
Le grincement des dents nocturne peut-il causer des problèmes de gencives ?
Oui, il peut y contribuer. Le grincement peut accélérer la récession gingivale chez certaines personnes, surtout en cas d’inflammation existante ou de brossage agressif. Un dentiste pourra déterminer si la récession est liée au bruxisme, aux habitudes de brossage ou à une maladie des gencives.
Le grincement des dents nocturne existe-t-il chez les enfants ?
Oui. Il peut être observé chez les enfants et s’améliore souvent avec l’âge. Si un enfant présente une usure dentaire, des douleurs à la mâchoire ou un sommeil perturbé, un dentiste pédiatrique peut proposer les étapes suivantes.
Faut-il porter une gouttière toutes les nuits ?
Si votre dentiste vous en a prescrit une pour le bruxisme du sommeil, une utilisation régulière offre la meilleure protection. Le dentiste pourra aussi en vérifier l’ajustement et la remplacer en cas d’usure.
Le bruxisme peut-il provoquer des maux de tête ?
Oui. Beaucoup de personnes souffrant de bruxisme nocturne rapportent des maux de tête matinaux ou une tension aux tempes à cause des muscles de la mâchoire sursollicités.
Le bruxisme peut-il être guéri ?
Certains cas s’améliorent lorsque les déclencheurs changent, d’autres nécessitent une gestion à long terme. Même si le grincement persiste, protéger les dents et traiter les causes permet généralement de réduire les dommages et les symptômes.
Comment se débarrasser de la mauvaise haleine ?
Comment se débarrasser de la mauvaise haleine
La mauvaise haleine est le plus souvent causée par des bactéries sur les dents, les gencives et la langue. Brossez-vous les dents et utilisez du fil dentaire quotidiennement, nettoyez votre langue, restez hydraté et traitez la bouche sèche. Si l’odeur persiste plus de quelques semaines ou s’accompagne de saignements des gencives, de reflux ou de symptômes sinusaux, prenez rendez-vous chez un dentiste ou un médecin pour en trouver la cause.
Quelles sont les causes de la mauvaise haleine

L’halitose commence généralement dans la bouche, mais elle peut aussi être liée au nez, à la gorge ou au système digestif. Les déclencheurs courants incluent :
- Mauvaise hygiène bucco-dentaire : La plaque, les particules alimentaires piégées et une langue non nettoyée permettent l’accumulation de bactéries productrices d’odeurs.
- Bouche sèche (xérostomie) : Une faible salivation facilite la persistance des bactéries et des composés soufrés.
- Maladies des gencives et caries : Les gencives enflammées, le tartre et les caries non traitées peuvent provoquer une odeur persistante.
- Calculs amygdaliens, sinusite ou écoulement postnasal : Le mucus et les débris nourrissent les bactéries et produisent une forte odeur.
- Tabac et alcool : Ils assèchent la bouche et laissent des résidus odorants.
- Alimentation et jeûne : L’ail, l’oignon, les régimes pauvres en glucides et les longs intervalles entre les repas peuvent modifier la chimie de l’haleine.
- Reflux : L’acide gastrique ou les régurgitations peuvent contribuer à une mauvaise haleine chez certaines personnes.
Moyens rapides pour améliorer l’haleine dès aujourd’hui
Si vous avez besoin d’un rafraîchissement immédiat, ces gestes aident la plupart des gens :
- Brossez-vous les dents pendant deux minutes, puis utilisez du fil dentaire (ou des brossettes interdentaires) pour retirer les débris coincés.
- Nettoyez votre langue de l’arrière vers l’avant avec un gratte-langue ou les poils de votre brosse à dents.
- Buvez de l’eau et rincez-vous la bouche ; répétez si vous avez consommé du café, de l’alcool ou ressenti une bouche sèche.
- Mâchez un chewing-gum sans sucre (au xylitol, par exemple) pour stimuler la salive.
- Utilisez un bain de bouche antibactérien sans alcool pour un coup de frais temporaire.
Routine de soins bucco-dentaires pour prévenir la mauvaise haleine
La régularité compte plus qu’un produit spécifique. Visez à :
- Brosser deux fois par jour : Concentrez-vous sur la ligne gingivale et les molaires du fond ; brossez avant de dormir sans vous presser.
- Utiliser du fil dentaire une fois par jour : Les odeurs proviennent souvent des zones entre les dents où la brosse ne passe pas.
- Nettoyer la langue chaque jour : La majorité des composés responsables de l’odeur proviennent de la surface de la langue.
- Hydrater et gérer la bouche sèche : Buvez régulièrement, limitez l’alcool et demandez à votre dentiste des sprays ou pastilles pour la bouche sèche si nécessaire.
- Consulter régulièrement un dentiste : Les nettoyages professionnels et le traitement précoce des maladies des gencives font une grande différence.
Remèdes maison qui valent la peine d’être essayés

Les remèdes maison peuvent être utiles en complément, mais ils ne remplacent pas le brossage, le fil dentaire et les soins professionnels.
- Rinçage à l’eau salée : Un rinçage doux peut rafraîchir la bouche et apaiser les gencives irritées.
- Rinçage au bicarbonate : Peut neutraliser les acides et réduire les odeurs ; à éviter en excès si cela irrite.
- Persil ou menthe : Utile pour une fraîcheur temporaire, surtout après les repas.
- Thé vert : Favorise l’hygiène bucco-dentaire et réduit les odeurs soufrées chez certaines personnes.
- Yaourt nature ou aliments probiotiques : Peut aider en cas de déséquilibre digestif contribuant à l’odeur.
Les aliments à privilégier et ceux à éviter
L’haleine varie selon ce que vous mangez et la fréquence de vos repas.
Aliments bénéfiques pour l’haleine
- Fruits et légumes croquants (pommes, carottes, concombres) pour stimuler la salive et réduire la plaque.
- Yaourt nature et aliments fermentés pour les probiotiques.
- L’eau, surtout entre les repas et après le café.
Déclencheurs courants
- Ail, oignons et plats fortement épicés (l’odeur peut durer plusieurs heures).
- Snacks sucrés et consommation fréquente de boissons sucrées (nourrit les bactéries).
- Alcool et tabac (effet asséchant et résidus).
- Régimes très pauvres en glucides ou jeûnes prolongés (peuvent entraîner une haleine cétonique).
Quand la mauvaise haleine peut révéler un problème de santé

Si vous appliquez les bases correctement et que l’odeur ne s’améliore pas, il vaut la peine de chercher au-delà du brossage. Parmi les causes possibles : une infection sinusale persistante, une maladie des gencives non traitée, un reflux ou un diabète mal contrôlé. Les causes graves sont rares, mais une halitose persistante mérite d’être examinée.
Quand consulter un dentiste ou un médecin
Prenez rendez-vous si vous remarquez l’un des éléments suivants :
- Mauvaise haleine durant plus de 2–3 semaines malgré une bonne hygiène bucco-dentaire.
- Gencives qui saignent, gonflement, dents mobiles ou douleur dentaire.
- Langue enrobée de dépôts revenant rapidement, ou goût désagréable persistant.
- Rots fréquents, goût acide ou régurgitations.
- Congestion chronique, pression faciale ou écoulement postnasal.
- Perte de poids inexpliquée, fièvre ou autres symptômes généraux.
Questions fréquentes
Est-ce normal d’avoir mauvaise haleine le matin ?
Oui. La salive diminue pendant la nuit, ce qui accentue les odeurs. Le brossage, le fil dentaire et le nettoyage de la langue le matin suffisent généralement à y remédier.
Quelle est la meilleure solution naturelle ?
Un gratte-langue associé à une bonne hydratation est souvent l’approche « naturelle » la plus efficace. Les herbes comme le persil aident à court terme mais ne suppriment pas la couche bactérienne.
Un bain de bouche peut-il guérir la mauvaise haleine ?
Le bain de bouche peut réduire temporairement l’odeur, mais il ne traite pas les caries, les maladies des gencives ou la sécheresse buccale. Optez pour des formules sans alcool en cas de bouche sèche.
Les problèmes d’estomac peuvent-ils causer une mauvaise haleine ?
Parfois. Le reflux peut y contribuer, mais la plupart des cas proviennent de la bouche. En cas de brûlures d’estomac fréquentes ou de régurgitations, consultez un professionnel de santé.
Comment combler les espaces entre les dents (diastème) ?
Comment Se Débarrasser de la Mauvaise Haleine
La mauvaise haleine est le plus souvent causée par des bactéries sur les dents, les gencives et la langue. Brossez-vous les dents et utilisez du fil dentaire quotidiennement, nettoyez votre langue, restez hydraté et traitez la bouche sèche. Si l’odeur persiste pendant plus de quelques semaines ou s’accompagne de saignements des gencives, de reflux ou de symptômes des sinus, prenez rendez-vous chez un dentiste ou un médecin pour en identifier la cause.
Quelles Sont les Causes de la Mauvaise Haleine

L’halitose commence généralement dans la bouche, mais elle peut aussi être liée au nez, à la gorge ou au système digestif. Les déclencheurs courants incluent :
- Mauvaise hygiène bucco-dentaire : La plaque, les débris alimentaires et une langue sale permettent aux bactéries productrices d’odeurs de proliférer.
- Bouche sèche (xérostomie) : Un faible débit de salive favorise la persistance des bactéries et des composés soufrés.
- Maladies des gencives et caries : Les gencives enflammées, le tartre et les caries non traitées peuvent créer une odeur persistante.
- Calculs amygdaliens, sinusite ou écoulement post-nasal : Le mucus et les débris nourrissent les bactéries et provoquent une forte odeur.
- Tabac et alcool : Ils assèchent la bouche et laissent des résidus odorants.
- Régime alimentaire et jeûne : L’ail/les oignons, les régimes pauvres en glucides et de longs intervalles entre les repas modifient la chimie de l’haleine.
- Reflux : L’acide gastrique ou les régurgitations peuvent contribuer à une mauvaise haleine chez certaines personnes.
Moyens Rapides d’Améliorer Son Haleine Dès Aujourd’hui
Si vous avez besoin d’une solution rapide dans la journée, ces étapes aident la majorité des gens :
- Brossez-vous les dents pendant deux minutes, puis utilisez du fil dentaire (ou des brossettes) pour retirer les débris.
- Nettoyez votre langue de l’arrière vers l’avant avec un gratte-langue ou votre brosse à dents.
- Buvez de l’eau et rincez-vous la bouche ; répétez après le café, l’alcool ou un épisode de bouche sèche.
- Mâchez un chewing-gum sans sucre (le xylitol est une bonne option) pour stimuler la salive.
- Utilisez un bain de bouche antibactérien sans alcool pour un effet temporaire.
Routine de Soin Buccal Quotidienne Pour Prévenir la Mauvaise Haleine
La régularité est plus importante que n’importe quel produit. Essayez de :
- Vous brosser les dents deux fois par jour : Concentrez-vous sur la ligne gingivale et les molaires du fond ; ne bâclez pas le brossage du soir.
- Utiliser du fil dentaire une fois par jour : L’odeur provient souvent des espaces interdentaires, inaccessibles à la brosse à dents.
- Nettoyer votre langue quotidiennement : La plupart des composés odorants viennent de la surface de la langue.
- Hydratez-vous et gérez la bouche sèche : Buvez régulièrement, limitez l’alcool et demandez à votre dentiste des sprays ou pastilles si besoin.
- Consultez régulièrement un dentiste : Les nettoyages professionnels et le traitement précoce des maladies des gencives font une vraie différence.
Remèdes Maison Qui Valent la Peine d’Essayer
Les remèdes maison peuvent être utiles en complément, mais ne remplacent pas le brossage, le fil dentaire et les soins dentaires.
- Rinçage à l’eau salée : Un rinçage doux peut rafraîchir la bouche et apaiser les gencives irritées.
- Rinçage au bicarbonate de soude : Peut neutraliser les acides et réduire les odeurs ; éviter une utilisation excessive si cela irrite la bouche.
- Persil ou menthe : Utile pour une fraîcheur temporaire, surtout après les repas.
- Thé vert : Favorise l’hygiène buccale et peut réduire les odeurs soufrées chez certaines personnes.
- Yaourt nature ou autres aliments probiotiques : Peut aider si un déséquilibre digestif est en cause.
Les Aliments Qui Aident et Ceux Qui Empirent les Choses
L’haleine change selon ce que vous mangez et la fréquence des repas.
Aliments Favorables à l’Haleine
- Fruits et légumes croquants (pommes, carottes, concombres) pour stimuler la salive et réduire la plaque.
- Yaourt nature et aliments fermentés pour les probiotiques.
- L’eau, surtout entre les repas et après le café.
Déclencheurs Courants
- Ail, oignons et plats fortement épicés (l’odeur peut durer des heures).
- Snacks sucrés et boissons sucrées en continu (nourrissent les bactéries).
- Alcool et tabac (effet asséchant et résidus).
- Régimes très pauvres en glucides ou jeûnes prolongés (peuvent entraîner une haleine cétonique).
Quand la Mauvaise Haleine Est un Signe de Problème de Santé

Si vous appliquez déjà les bases et que l’odeur ne s’améliore pas, il vaut la peine de chercher au-delà du brossage. Les causes possibles incluent : sinusite persistante/écoulement post-nasal, maladie des gencives non traitée, reflux ou diabète mal contrôlé. Les causes graves sont rares, mais une halitose persistante doit être examinée, pas ignorée.
Quand Consulter un Dentiste ou un Médecin
Prenez rendez-vous si vous remarquez l’un des signes suivants :
- Mauvaise haleine qui dure plus de 2 à 3 semaines malgré une bonne hygiène.
- Saignement des gencives, gonflement, dents mobiles ou douleurs dentaires.
- Langue chargée qui revient vite ou goût désagréable persistant.
- Rots acides fréquents, goût amer ou régurgitations.
- Congestion chronique, pression faciale ou écoulement post-nasal.
- Perte de poids inexpliquée, fièvre ou autres symptômes généralisés.
Questions Fréquemment Posées
Est-il normal d’avoir mauvaise haleine le matin ?
Oui. La salive diminue pendant le sommeil, donc les odeurs augmentent. Un brossage, un passage du fil dentaire et un nettoyage de la langue le matin suffisent généralement à l’éliminer.
Quelle est la meilleure option naturelle ?
Un gratte-langue associé à une bonne hydratation est souvent l’approche “naturelle” la plus efficace. Des herbes comme le persil aident à court terme, mais ne suppriment pas le biofilm bactérien sous-jacent.
Le bain de bouche guérit-il la mauvaise haleine ?
Le bain de bouche peut réduire l’odeur temporairement, mais il ne traite pas les caries, maladies gingivales ou la bouche sèche. Choisissez des formules sans alcool en cas de sécheresse buccale.
Les problèmes d’estomac peuvent-ils causer une mauvaise haleine ?
Parfois. Le reflux peut y contribuer, mais la plupart des cas commencent dans la bouche. En cas de brûlures d’estomac ou de régurgitations fréquentes, consultez un professionnel de santé.
Comment l’utilisation d’un gratte-langue affecte-t-elle la santé dentaire ?
Quel est l’effet de l’utilisation d’un gratte-langue sur la santé dentaire ?
L’utilisation d’un gratte-langue élimine les bactéries et les débris présents à la surface de la langue, en particulier vers l’arrière. Cela peut améliorer visiblement l’haleine, favoriser un meilleur équilibre des bactéries buccales et réduire la charge bactérienne responsable de la plaque et de l’irritation des gencives. Cela ne prend que quelques secondes et fonctionne mieux lorsqu’il est pratiqué quotidiennement.
Le brossage et l’utilisation de fil dentaire font l’essentiel du travail, mais la langue abrite également une grande quantité de bactéries. Lorsqu’une couche se forme, elle peut entraîner une mauvaise haleine et redéposer des microbes sur les dents et les gencives. Le nettoyage de la langue est un complément simple qui peut améliorer votre routine sans prendre beaucoup de temps.
Qu’est-ce qu’un gratte-langue ?

Un gratte-langue (souvent appelé racloir lingual) est un outil d’hygiène bucco-dentaire conçu pour soulever et retirer le dépôt sur la langue. Ce dépôt est un mélange de bactéries, de cellules mortes, de particules alimentaires et de protéines salivaires. La plupart des gratte-langues sont en plastique, en acier inoxydable ou en silicone, et la tête est incurvée pour épouser la forme de la langue.
De nombreuses brosses à dents peuvent atteindre la langue, mais elles ne sont pas conçues pour racler. Un gratte-langue dédié élimine généralement le dépôt plus efficacement en moins de passages, ce qui peut être plus doux pour beaucoup de gens.
Comment utiliser un gratte-langue
La technique est plus importante que la force. Préférez quelques passages légers et contrôlés plutôt que d’appuyer fortement.
- Rincez le gratte-langue à l’eau avant de commencer.
- Tirez la langue et placez le gratte-langue vers l’arrière (arrêtez si vous avez un haut-le-cœur — commencez un peu plus en avant et reculez progressivement).
- Faites glisser le gratte-langue vers la pointe de la langue.
- Rincez l’outil à l’eau courante après chaque passage.
- Répétez 2 à 5 fois, jusqu’à ce que la surface paraisse plus propre.
- Rincez votre bouche avec de l’eau. Utilisez un bain de bouche ensuite si cela fait partie de votre routine.
- Lavez le gratte-langue et laissez-le sécher complètement avant de le ranger.
Comment le nettoyage de la langue soutient la santé bucco-dentaire
Aide à réduire la mauvaise haleine
L’arrière de la langue abrite souvent des bactéries anaérobies qui libèrent des composés soufrés volatils. Ces composés sont un facteur majeur de l’haleine du matin et de l’halitose persistante. Le nettoyage régulier de la langue réduit la couche bactérienne à l’origine de ces odeurs.
Peut réduire le transfert de plaque
Les bactéries ne restent pas en place. Une langue encrassée peut réensemencer les dents avec des microbes, ce qui peut contribuer à la formation de plaque avec le temps. Le nettoyage de la langue aide à réduire ce réservoir et favorise une meilleure propreté entre les brossages.
Favorise le confort des gencives
Réduire la charge bactérienne globale peut limiter les facteurs d’irritation dans la bouche. Le nettoyage de la langue ne remplace pas un traitement contre les maladies des gencives, mais complète le brossage, le fil dentaire et les nettoyages professionnels.
Peut améliorer le goût
Un dépôt important sur la langue peut émousser les papilles gustatives. Lorsque la surface est plus propre, de nombreuses personnes perçoivent les saveurs plus clairement, surtout au réveil.
Comment choisir un gratte-langue efficace

La « meilleure » option est celle que vous utiliserez régulièrement et confortablement. Le matériau et la conception influencent la sensation, la durabilité et la facilité de nettoyage.
Acier inoxydable
Durable, facile à laver à fond, et offre généralement un raclage ferme en un ou deux passages. Choisissez des bords arrondis et une forme adaptée à la largeur de votre langue.
Plastique
Léger et peu coûteux. Remplacez-le si le bord se déforme, devient rugueux ou présente des fissures où les bactéries peuvent s’accumuler.
Silicone ou embouts souples
Convient aux langues sensibles ou aux personnes qui débutent. Ils peuvent nécessiter quelques passages supplémentaires par rapport aux grattoirs plus fermes.
Gratte-langue de type brosse
Ils combinent des poils avec un bord gratteur ou une surface texturée. Ils peuvent être confortables, mais les modèles sans grattoir laissent souvent plus de dépôt.
Erreurs fréquentes à éviter
- Utiliser trop de pression, ce qui peut causer des douleurs ou de petites coupures.
- Ne nettoyer que le devant de la langue. L’arrière nécessite souvent plus d’attention.
- Négliger l’hygiène de l’outil. Rincez-le bien et laissez-le sécher pour limiter la prolifération bactérienne.
- Partager un gratte-langue. Considérez-le comme une brosse à dents : il est personnel.
- En faire trop. Une fois par jour suffit pour la plupart des gens.
Quand intégrer le nettoyage de la langue à votre routine
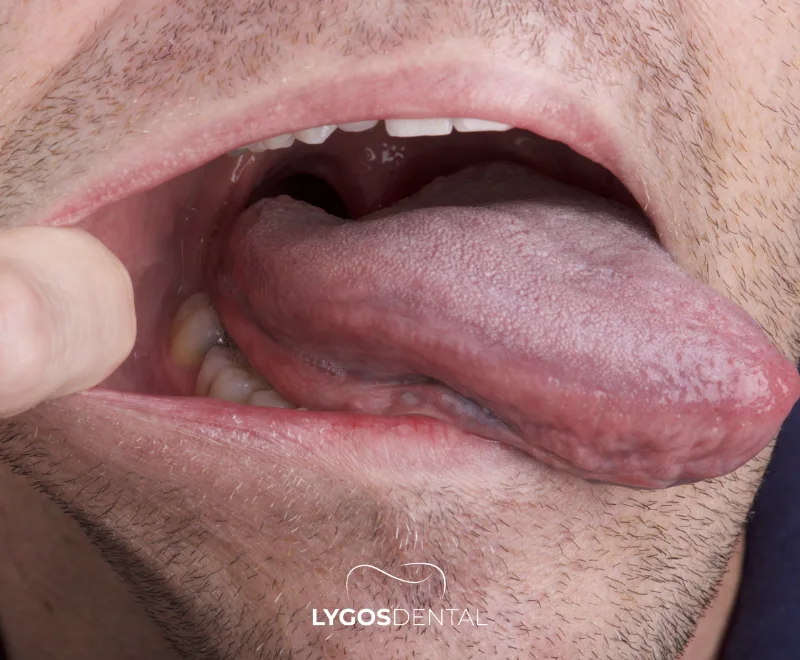
La plupart des gens préfèrent utiliser un gratte-langue le matin, lorsque les bactéries et la sécheresse de la nuit rendent le dépôt plus visible. Vous pouvez le faire avant ou après le brossage — les deux conviennent tant que vous êtes régulier. En cas de mauvaise haleine persistante, un deuxième nettoyage léger dans la journée peut aider.
Quand consulter un dentiste
Si la mauvaise haleine persiste malgré le brossage, le fil dentaire et le nettoyage de la langue, cela peut être lié à une maladie des gencives, une bouche sèche, des calculs amygdaliens, des problèmes de sinus ou digestifs. Demandez aussi conseil si vous avez une langue douloureuse, des plaies qui ne guérissent pas ou un dépôt qui ne s’améliore pas malgré une hygiène régulière.
Questions fréquentes
Est-il vraiment nécessaire d’utiliser un gratte-langue ?
Ce n’est pas obligatoire, mais cela peut faire une vraie différence pour l’haleine et la propreté buccale générale. La langue contient beaucoup de bactéries, et un nettoyage quotidien rapide peut réduire cet amas.
À quelle fréquence dois-je utiliser un gratte-langue ?
Une fois par jour suffit pour la majorité des gens. En cas de mauvaise haleine persistante, vous pouvez l’utiliser deux fois par jour à condition de rester doux.
Se brosser la langue avec une brosse à dents est-il suffisant ?
Cela peut aider, mais les poils de la brosse ont tendance à étaler le dépôt plutôt qu’à le retirer. Un gratte-langue est conçu pour racler efficacement la surface.
Le nettoyage de la langue peut-il remplacer le brossage ou le fil dentaire ?
Non. Le nettoyage de la langue complète votre routine, mais le brossage et l’utilisation du fil dentaire restent essentiels pour prévenir les caries et les maladies des gencives.
Prix Smile Design
Comment l’utilisation d’un gratte-langue affecte-t-elle la santé dentaire ?
Utiliser un gratte-langue élimine les bactéries et les débris présents à la surface de la langue, en particulier vers l’arrière. Cela peut améliorer visiblement la mauvaise haleine, favoriser un équilibre plus sain des bactéries buccales et réduire la charge qui contribue à la plaque dentaire et à l’irritation des gencives. Cela ne prend que quelques secondes et fonctionne mieux en tant qu’habitude quotidienne.
Se brosser les dents et utiliser du fil dentaire font le plus gros du travail, mais la langue abrite également une grande quantité de bactéries buccales. Lorsqu’une couche s’accumule, elle peut alimenter la mauvaise haleine et propager des microbes sur les dents et les gencives. Le nettoyage de la langue est un ajout simple qui peut affiner votre routine sans y consacrer beaucoup de temps.
Qu’est-ce qu’un gratte-langue ?

Un gratte-langue (souvent appelé racloir à langue) est un outil de soin bucco-dentaire conçu pour soulever et retirer la couche présente sur la langue. Cette couche est un mélange de bactéries, de cellules mortes, de particules alimentaires et de protéines salivaires. La plupart des gratte-langues sont en plastique, en acier inoxydable ou en silicone, et leur tête est courbée pour s’adapter à la forme de la langue.
De nombreuses brosses à dents peuvent atteindre la langue, mais elles ne sont pas conçues pour racler. Un gratte-langue dédié enlève généralement la couche plus efficacement en moins de passages, ce qui peut être plus doux pour beaucoup de gens.
Comment utiliser un gratte-langue
La technique est plus importante que la force. Privilégiez quelques mouvements légers et contrôlés plutôt que de trop appuyer.
- Rincez le gratte-langue à l’eau avant de commencer.
- Tirez la langue et placez le gratte-langue vers l’arrière (arrêtez-vous si vous avez un haut-le-cœur — commencez un peu plus en avant et reculez progressivement).
- Faites glisser le gratte-langue vers l’avant jusqu’à la pointe de la langue.
- Rincez l’outil à l’eau courante après chaque passage.
- Répétez 2 à 5 fois, jusqu’à ce que la surface paraisse plus propre.
- Rincez votre bouche à l’eau. Utilisez un bain de bouche ensuite si cela fait partie de votre routine.
- Lavez le gratte-langue et laissez-le sécher complètement avant de le ranger.
Comment le nettoyage de la langue soutient la santé bucco-dentaire
Aide à réduire la mauvaise haleine
L’arrière de la langue abrite souvent des bactéries anaérobies qui libèrent des composés sulfurés volatils. Ces composés sont une cause majeure de l’haleine du matin et de l’halitose persistante. Le nettoyage régulier de la langue réduit la couche bactérienne à l’origine de ces odeurs.
Peut réduire le transfert de plaque
Les bactéries ne restent pas en place. Une langue recouverte peut réensemencer les dents avec des microbes, ce qui peut contribuer à l’accumulation de plaque avec le temps. Le nettoyage de la langue aide à réduire ce réservoir et soutient une base plus propre entre les brossages.
Favorise le confort des gencives
Réduire la charge bactérienne globale peut aider à limiter les irritants dans la bouche. Le nettoyage de la langue n’est pas un traitement contre les maladies des gencives, mais il peut compléter le brossage, l’utilisation du fil dentaire et les nettoyages professionnels.
Peut améliorer le goût
Une langue fortement enrobée peut émousser les papilles gustatives. Lorsque la surface est plus propre, de nombreuses personnes perçoivent les saveurs plus nettement, surtout au réveil.
Choisir le gratte-langue le plus efficace
La meilleure option est celle que vous utiliserez régulièrement et confortablement. Le matériau et la conception influent sur la sensation, la durabilité et la facilité de nettoyage.
Acier inoxydable
Durable, facile à laver à fond, et permet généralement un raclage ferme en un ou deux passages. Choisissez des bords arrondis et une forme adaptée à la largeur de votre langue.
Plastique
Léger et peu coûteux. Remplacez-le si le bord se déforme, devient rugueux ou présente des fissures où les bactéries peuvent se cacher.
Silicone ou modèles à embout souple
Une bonne option pour les langues sensibles ou pour les personnes débutantes. Ils peuvent nécessiter quelques passages supplémentaires par rapport aux grattoirs plus fermes.
Gratte-langues de type brosse
Ils combinent des poils avec un bord raclant ou un tampon texturé. Ils peuvent être confortables, mais les modèles sans grattoir laissent souvent plus de résidus.
Erreurs courantes à éviter

- Utiliser trop de pression, ce qui peut provoquer des douleurs ou de petites coupures.
- Nettoyer uniquement l’avant de la langue. L’arrière nécessite souvent plus d’attention.
- Négliger l’hygiène de l’outil. Bien rincer et laisser sécher pour limiter la croissance bactérienne.
- Partager un gratte-langue. Considérez-le comme une brosse à dents — usage personnel uniquement.
- En faire trop. Une fois par jour suffit pour la plupart des gens.
Où le nettoyage de la langue s’intègre-t-il dans une routine quotidienne ?
La plupart des gens préfèrent utiliser un gratte-langue le matin, lorsque les bactéries accumulées pendant la nuit et la sécheresse rendent le dépôt plus visible. Vous pouvez le faire avant ou après le brossage — les deux conviennent tant que vous êtes régulier. En cas de mauvaise haleine persistante, un second nettoyage léger plus tard dans la journée peut aider.
Quand consulter un dentiste
Si la mauvaise haleine persiste malgré le brossage, le fil dentaire et le nettoyage de la langue, elle peut être liée à une maladie des gencives, une sécheresse buccale, des amygdales, des problèmes de sinus ou digestifs. Demandez également conseil si vous avez une langue douloureuse, des plaies qui ne guérissent pas ou un dépôt qui ne s’améliore pas avec l’hygiène régulière.
Foire aux questions
Est-il vraiment nécessaire d’utiliser un gratte-langue ?
Ce n’est pas obligatoire, mais cela peut faire une réelle différence pour l’haleine et la propreté buccale générale. La langue abrite une grande quantité de bactéries, et un nettoyage rapide quotidien permet de réduire cette accumulation.
À quelle fréquence dois-je utiliser un gratte-langue ?
Une fois par jour suffit pour la plupart des gens. Si vous luttez contre une mauvaise haleine tenace, vous pouvez l’utiliser deux fois par jour tant que vous restez doux.
Se brosser la langue avec une brosse à dents est-il suffisant ?
Cela peut aider, mais les poils de la brosse ont tendance à étaler la couche au lieu de la soulever. Un gratte-langue est conçu pour racler efficacement la surface.
Le nettoyage de la langue peut-il remplacer le brossage ou le fil dentaire ?
Non. Le nettoyage de la langue complète votre routine, mais le brossage et le fil dentaire restent les habitudes essentielles pour prévenir les caries et les maladies des gencives.
Qu’est-ce que la résection apicale ?
Qu’est-ce que la résection apicale ?
La résection apicale (apicectomie) est une petite chirurgie dentaire qui consiste à retirer les tissus infectés et une petite partie de l’extrémité de la racine lorsqu’une dent présente encore une inflammation après un traitement de canal. En scellant l’extrémité de la racine et en éliminant l’infection, cette procédure permet de préserver la dent naturelle et de protéger l’os et les gencives environnants.
Meta Title: Résection apicale (Apicectomie) : Définition, indications et récupération
Meta Description: Découvrez ce qu’est la résection apicale (apicectomie), pourquoi elle est pratiquée après l’échec d’un traitement de canal, son déroulement, ses avantages, ses risques et le processus de récupération.
Qu’est-ce que la résection apicale ?
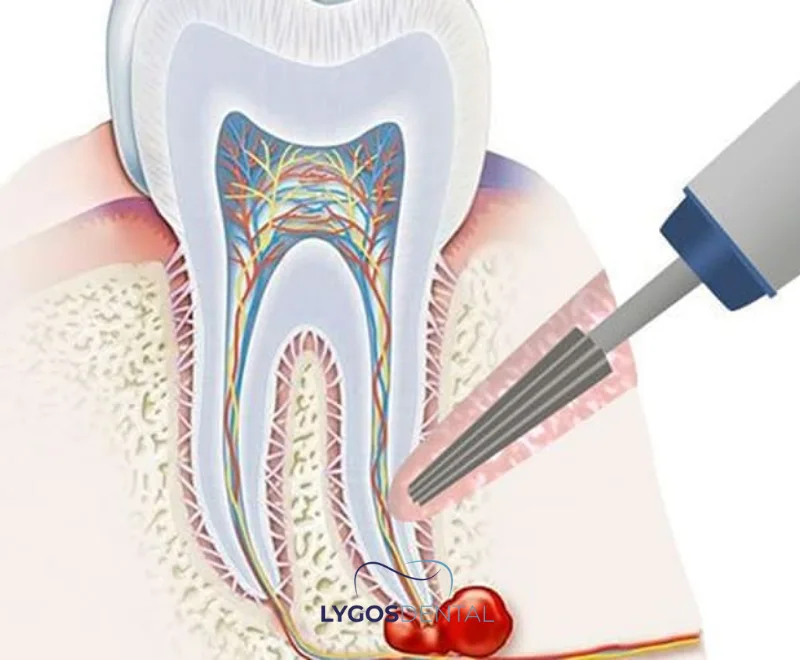
La résection apicale est une procédure endodontique chirurgicale utilisée pour traiter une infection à l’extrémité de la racine d’une dent. Elle est généralement recommandée lorsqu’un traitement de canal a déjà été effectué, mais que l’extrémité de la racine présente encore une inflammation persistante, une douleur ou un abcès récurrent. L’objectif est simple : retirer les tissus infectés et sceller l’extrémité de la racine pour empêcher les bactéries de continuer à se propager dans l’os environnant.
Les dentistes appellent aussi cette procédure une apicectomie. Grâce à l’imagerie moderne et à l’agrandissement, elle peut être réalisée avec une grande précision, améliorant ainsi le confort et la prévisibilité pour de nombreux patients.
Quand la résection apicale est-elle recommandée ?
Votre dentiste ou chirurgien bucco-maxillo-facial peut recommander une résection apicale lorsque les options non chirurgicales ne sont pas susceptibles de résoudre le problème. Cela se produit généralement après un traitement de canal qui ne peut pas être retraité efficacement, ou lorsque l’anatomie de la racine et les restaurations existantes rendent le retraitement risqué.
Les raisons courantes incluent
- Une infection persistante ou un kyste à l’extrémité de la racine après un traitement de canal
- Des canaux obstrués (par exemple par un tenon, une calcification ou une anatomie complexe) empêchant un retraitement adéquat
- Une fracture ou un petit défaut près de l’extrémité de la racine nécessitant un accès direct
- Un remplissage radiculaire qui ne peut pas être nettoyé ou remplacé sans endommager une couronne ou un pont
- Le souhait de conserver la dent naturelle lorsque l’extraction est la principale alternative
Déroulement de la procédure
La résection apicale est généralement réalisée sous anesthésie locale. Une fois la zone engourdie, le praticien effectue une petite incision dans la gencive et crée une fenêtre dans l’os pour accéder à l’extrémité de la racine. Les tissus enflammés sont retirés et une petite partie de l’extrémité de la racine est coupée.
L’extrémité de la racine est ensuite nettoyée et scellée à l’aide d’un matériau de remplissage biocompatible pour réduire les risques de réinfection. Enfin, la gencive est refermée avec des points de suture. La plupart des interventions durent entre 30 et 60 minutes, selon la dent traitée et la complexité de sa racine.
Avantages de la résection apicale
Le principal avantage est la conservation de la dent. Garder sa dent naturelle favorise la mastication, la stabilité de l’occlusion et l’esthétique — notamment à l’avant de la bouche. Pour de nombreux patients, la résection apicale offre une « seconde chance » à une dent qui serait autrement extraite.
Avantages principaux
- Évite l’extraction dans les cas appropriés
- Empêche la propagation de l’infection dans l’os et les tissus environnants
- Soulage les douleurs persistantes, les gonflements ou les abcès gingivaux récurrents
- Souvent plus rapide et moins invasif que le remplacement par un implant ou un pont
- Aide à préserver l’esthétique naturelle et les forces de mastication normales
Risques et complications possibles
Comme toute intervention chirurgicale, la résection apicale comporte des risques potentiels. La plupart sont rares et gérables, surtout si le cas est bien planifié et que les consignes postopératoires sont respectées.
Complications possibles
- Douleur, gonflement, ecchymoses ou saignement léger temporaire dans les premiers jours
- Infection ou cicatrisation retardée
- Engourdissement ou picotements (rare), selon la dent et les nerfs voisins
- Atteinte des sinus lors du traitement des dents postérieures supérieures (rare)
- Échec de l’élimination de l’infection, nécessitant potentiellement une extraction
Rétablissement et soins postopératoires
La plupart des patients reprennent leurs activités normales en un ou deux jours, mais le site chirurgical a besoin de temps pour cicatriser. L’inconfort est généralement léger à modéré et peut être soulagé par les médicaments recommandés par votre praticien. Les points de suture sont souvent retirés 7 à 10 jours après l’intervention, sauf s’il s’agit de fils résorbables.
Conseils pratiques pour une récupération optimale
- Appliquez une poche de glace pendant les 24 premières heures (10 à 15 minutes sur la zone, puis pause) pour limiter le gonflement
- Privilégiez les aliments mous et évitez de mâcher du côté traité pendant quelques jours
- Brossez-vous les dents et utilisez du fil dentaire normalement, mais avec précaution autour de l’incision
- Évitez de fumer et de consommer de l’alcool pendant la cicatrisation, car cela peut ralentir le processus
- Prenez les antibiotiques ou les antalgiques prescrits exactement comme indiqué
Contactez votre cabinet dentaire en cas de saignement important, gonflement persistant après quelques jours, fièvre ou douleur qui ne s’améliore pas.
Résection apicale vs extraction

La résection apicale est généralement envisagée lorsque la dent peut encore être sauvée et qu’elle présente une structure suffisamment saine pour assurer une fonction à long terme. Si la dent est fissurée sous la gencive, présente une perte osseuse sévère ou ne peut pas être restaurée correctement, l’extraction peut être l’option la plus sûre. Votre praticien évaluera le pronostic, les coûts, le délai et votre santé bucco-dentaire globale avant de recommander la meilleure solution.
Foire aux questions
La résection apicale est-elle douloureuse ?
L’intervention est réalisée sous anesthésie locale, vous ne devriez donc pas ressentir de douleur pendant l’opération. Une sensibilité après-coup est fréquente et s’atténue généralement en quelques jours avec les antalgiques appropriés.
Combien de temps dure une résection apicale ?
La plupart des interventions durent entre 30 et 60 minutes, bien que des racines complexes ou un accès difficile puissent allonger la durée.
Combien de temps dure la cicatrisation ?
La cicatrisation initiale des gencives se produit généralement en 7 à 10 jours. La guérison osseuse autour de l’extrémité de la racine prend plus de temps et est suivie lors des consultations de contrôle, souvent avec des radiographies.
Toute dent peut-elle bénéficier d’une résection apicale ?
Pas toujours. L’accessibilité, la forme des racines, la proximité des nerfs ou des sinus et la possibilité de restaurer la dent influencent la faisabilité. Un examen clinique et des imageries sont nécessaires pour confirmer si c’est une bonne option.
Quel est le taux de réussite ?
De nombreux cas réussissent bien lorsque la dent est bien sélectionnée et que l’extrémité radiculaire peut être correctement scellée. Votre dentiste pourra vous donner un pronostic réaliste selon la dent concernée, la restauration existante et la taille de la lésion.