Comment entretenir ses prothèses dentaires ?
Comment prendre soin des prothèses dentaires
Nettoyez les prothèses dentaires chaque jour en les rinçant après les repas, en les brossant avec une brosse souple spéciale prothèses et un nettoyant non abrasif, et en les faisant tremper selon les indications. Manipulez-les au-dessus d’une serviette ou d’un évier rempli d’eau pour éviter qu’elles ne se cassent. Retirez les prothèses la nuit, sauf si votre dentiste vous conseille de les garder, et gardez vos gencives, votre langue et vos dents naturelles propres également.
Les prothèses dentaires peuvent restaurer la mastication, la parole et la confiance en son sourire après une perte de dents. Elles nécessitent également un entretien régulier car la plaque et les débris alimentaires peuvent s’accumuler à leur surface, tout comme sur les dents naturelles. Quelques habitudes constantes rendent les prothèses plus confortables, réduisent les odeurs et les aident à durer plus longtemps.
Ce que sont les prothèses dentaires
Les prothèses dentaires sont des dispositifs amovibles qui remplacent les dents manquantes. Les prothèses complètes remplacent toutes les dents de la mâchoire supérieure ou inférieure, tandis que les prothèses partielles comblent les espaces et s’attachent aux dents naturelles restantes. Certaines prothèses sont soutenues par des implants, ce qui améliore la stabilité mais peut nécessiter une attention particulière autour des attaches.
Qui pourrait avoir besoin de prothèses dentaires
- Les adultes ayant perdu des dents à cause de caries ou de maladies des gencives.
- Les personnes ayant perdu des dents à la suite d’un traumatisme.
- Les patients nés sans certaines dents ou ayant des problèmes de développement dentaire.
- Toute personne dont les dents manquantes nuisent à la fonction, au confort ou à l’apparence.
Pourquoi l’entretien des prothèses est important
Une mauvaise hygiène des prothèses peut entraîner une mauvaise haleine, une irritation des gencives et des infections comme la stomatite liée aux prothèses (souvent causée par des levures). Cela peut également provoquer des taches, un goût désagréable et une usure accélérée du matériau. Un nettoyage régulier et un rangement approprié aident à maintenir un bon ajustement et à réduire le risque d’irritations.
À quelle fréquence nettoyer les prothèses
Visez au moins un nettoyage matin et soir, et rincez après les repas pour éliminer les résidus alimentaires. Le nettoyage du soir est particulièrement important car la plaque et les bactéries peuvent s’accumuler durant la journée. Si vous utilisez un adhésif pour prothèse, nettoyez les résidus chaque jour pour éviter qu’ils ne durcissent et emprisonnent les bactéries.
Étapes : comment nettoyer les prothèses dentaires
Retirez-les avec précaution. Retirez délicatement les prothèses. Nettoyez-les au-dessus d’une serviette pliée ou d’un évier partiellement rempli d’eau pour éviter les chutes.
Rincez d’abord. Rincez à l’eau courante pour éliminer les particules alimentaires. Utilisez de l’eau froide ou tiède — l’eau très chaude peut déformer certains matériaux.
Brossez toutes les surfaces. Utilisez une brosse à prothèse souple et un nettoyant non abrasif (ou du savon doux si recommandé). Brossez les dents, la base rose imitant les gencives et les rainures qui reposent sur les gencives.
Rincez soigneusement. Rincez bien avant de remettre les prothèses dans la bouche. N’utilisez jamais de nettoyant pour prothèses pendant qu’elles sont en bouche.
Faites-les tremper si nécessaire. Faites tremper les prothèses dans de l’eau ou une solution prévue à cet effet, selon les instructions du produit et de votre dentiste. Beaucoup de prothèses doivent rester humides pour conserver leur forme.
Produits sûrs pour les prothèses dentaires
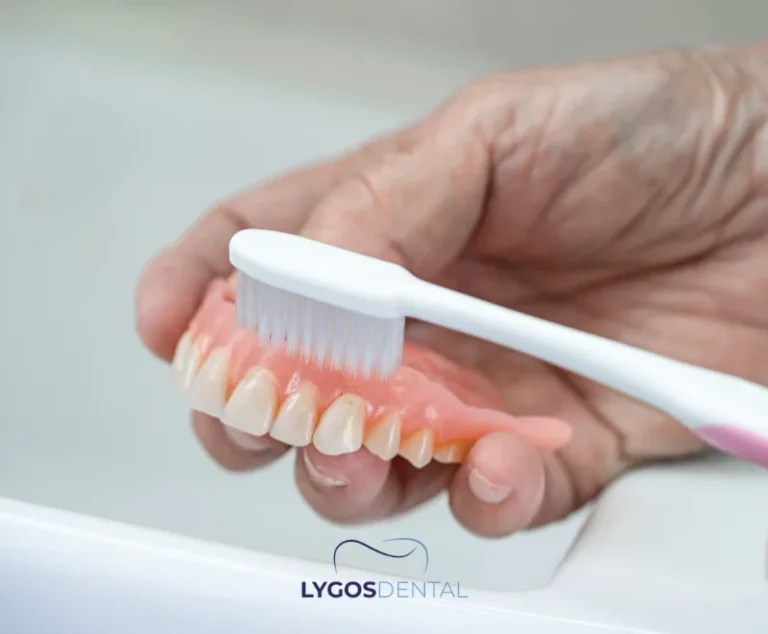
Choisissez des produits conçus pour les matériaux des prothèses et suivez les instructions du fabricant concernant le temps de trempage et l’utilisation.
- Brosse à prothèse souple (ou brosse à dents souple réservée aux prothèses).
- Nettoyant non abrasif pour prothèses, crème, pâte ou comprimés.
- Solution de trempage pour prothèses ou eau simple pour la nuit (selon les conseils reçus).
- Brosses interdentaires, enfileurs de fil dentaire ou hydropulseurs pour les prothèses sur implants — utilisez les outils recommandés par votre équipe dentaire.
Erreurs courantes à éviter
- Utiliser du dentifrice classique ou des poudres abrasives (elles peuvent rayer les prothèses et favoriser la plaque).
- Nettoyer avec de l’eau de Javel ou des produits chimiques agressifs (ils peuvent fragiliser ou décolorer la prothèse).
- Faire tremper dans de l’eau très chaude (peut déformer certaines prothèses).
- Frotter avec des brosses à poils durs (peut endommager la surface).
- Porter les prothèses toute la nuit sans recommandation (peut accroître les irritations et le risque d’infection).
- Ignorer les visites de contrôle (l’ajustement peut évoluer avec la modification des gencives et de l’os).
Routine et rangement nocturnes
La plupart des gens devraient retirer leurs prothèses la nuit pour laisser les gencives se reposer, sauf si leur dentiste en décide autrement. Après nettoyage, conservez-les dans de l’eau ou une solution adaptée afin qu’elles ne se dessèchent pas. Si vos prothèses comportent des éléments métalliques, demandez à votre dentiste quelles solutions sont sûres pour éviter l’oxydation.
N’oubliez pas votre bouche

Même avec des prothèses complètes, votre bouche a encore besoin d’un soin quotidien. Brossez délicatement vos gencives, votre langue et le palais avec une brosse à dents souple pour éliminer la plaque et stimuler la circulation. Si vous avez encore des dents naturelles, brossez-les avec un dentifrice fluoré et utilisez du fil dentaire chaque jour.
Quand consulter un dentiste
Prenez rendez-vous chez le dentiste si vos prothèses sont instables, provoquent des frottements ou des plaies, ou si vous avez une mauvaise haleine persistante malgré un bon nettoyage. Consultez également si vous développez une rougeur, une inflammation sous la prothèse ou une sensation de brûlure — cela peut indiquer une infection ou une allergie. Des visites régulières permettent de vérifier l’ajustement, le confort et de maintenir de bonnes habitudes d’entretien.
Questions fréquemment posées
Le nettoyage quotidien des prothèses est-il vraiment nécessaire ?
Oui. Le brossage et le rinçage quotidiens réduisent la plaque, les odeurs et le risque d’infection. Associez le brossage mécanique au trempage selon les indications pour de meilleurs résultats.
Puis-je utiliser du dentifrice classique sur mes prothèses ?
En général non. De nombreux dentifrices sont abrasifs et peuvent rayer les surfaces des prothèses. Utilisez un nettoyant spécifique aux prothèses ou un savon doux recommandé par votre professionnel dentaire.
Puis-je dormir avec mes prothèses ?
Beaucoup de dentistes recommandent de retirer les prothèses la nuit pour réduire les irritations et le risque d’infection. Suivez les conseils de votre dentiste si vous devez les porter pour une raison particulière.
Combien de temps durent les prothèses ?
Avec un bon entretien, de nombreuses prothèses durent entre 5 et 10 ans, mais elles peuvent nécessiter des ajustements, un rebasage ou un remplacement au fil du temps à mesure que votre bouche évolue.
Qu’est-ce qu’une dent ectopique ?
Qu’est-ce qu’une dent ectopique ? Symptômes, causes et traitement
Une dent ectopique est une dent qui se développe ou fait éruption en dehors de son trajet normal, comme une canine ou une dent de sagesse qui pousse selon un angle inhabituel ou à un mauvais endroit. Elle peut entraîner un encombrement, de la douleur, un gonflement ou des dommages aux dents voisines, mais certains cas ne sont détectés qu’à la radiographie. Le traitement varie entre une simple surveillance, un guidage orthodontique ou une extraction chirurgicale.
Qu’est-ce qu’une dent ectopique ?
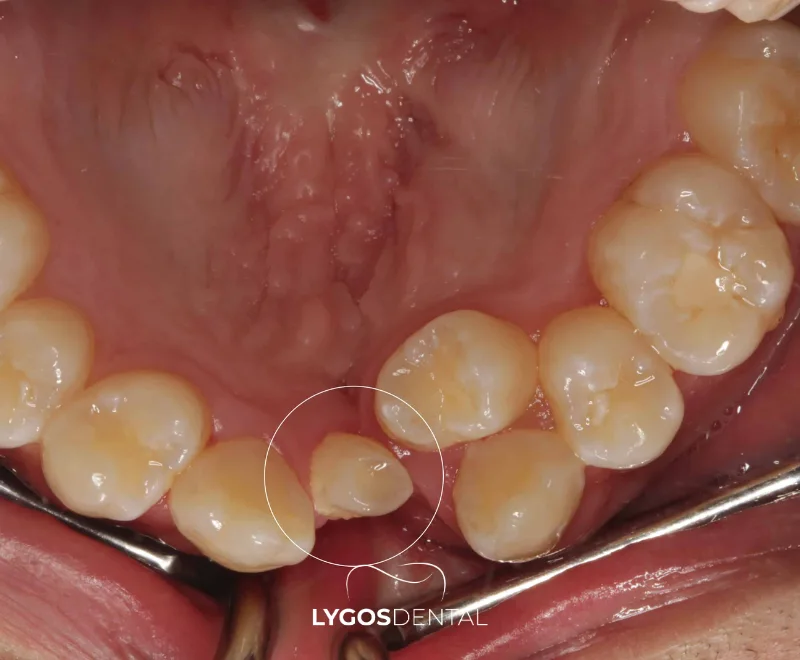
Une dent ectopique est une dent qui fait éruption dans une position anormale au lieu de son emplacement prévu dans l’arcade dentaire. Elle peut se situer en dehors du trajet normal d’éruption de l’os maxillaire, rester piégée dans l’os ou émerger dans la gencive selon un angle inhabituel. L’éruption ectopique concerne le plus souvent les canines maxillaires (supérieures) et les troisièmes molaires, mais n’importe quelle dent peut être touchée.
Pourquoi les dents ectopiques apparaissent-elles ?
L’éruption ectopique a généralement plusieurs causes. Chez de nombreuses personnes, le problème est local – un manque d’espace, un mauvais timing ou des défauts de guidage durant le développement dentaire – plutôt qu’un seul facteur déclencheur.
Facteurs de risque courants
- Encombrement ou manque d’espace dans la mâchoire, notamment lorsque l’arcade dentaire est étroite.
- Génétique et antécédents familiaux de dents incluses ou ectopiques.
- Perte précoce des dents de lait ou chute retardée, pouvant modifier le trajet d’éruption des dents permanentes.
- Taille, forme ou position anormale du germe dentaire en développement.
- Traumatisme ou infection affectant la mâchoire ou les dents en développement pendant l’enfance.
À quel âge détecte-t-on généralement les dents ectopiques ?
De nombreux cas sont identifiés durant l’enfance ou au début de l’adolescence, lorsque les dents permanentes émergent et que des contrôles orthodontiques sont fréquents. La période de détection la plus courante se situe entre 7 et 14 ans, en particulier pour les canines supérieures. Les dents de sagesse peuvent être découvertes plus tard, souvent entre 17 et 25 ans, surtout lorsqu’elles deviennent symptomatiques ou visibles à l’imagerie.
Symptômes des dents ectopiques

Les symptômes varient selon l’emplacement de la dent et selon qu’elle fait éruption dans la bouche ou reste incluse. Certaines personnes n’ont aucun symptôme et découvrent le problème lors d’un examen dentaire ou d’une radiographie de routine.
Signes possibles
- Une dent qui fait éruption à un endroit inattendu ou selon un angle inhabituel.
- Encombrement, déplacement ou espaces entre les dents causés par la pression de la dent ectopique.
- Gonflement gingival, sensibilité ou inflammation récurrente autour de la zone.
- Pression dans la mâchoire, inconfort facial ou douleurs intermittentes.
- Difficultés à mâcher ou modification de l’occlusion si la dent interfère avec le contact normal.
Problèmes causés par les dents ectopiques
Sans prise en charge, les dents ectopiques peuvent entraîner des problèmes esthétiques et fonctionnels. Le principal risque est la détérioration des structures voisines, y compris les racines dentaires adjacentes et l’os de soutien.
Complications possibles
- Encombrement accru et troubles de l’occlusion qui peuvent s’aggraver avec le temps.
- Résorption radiculaire des dents voisines dans certains cas de canines incluses.
- Kystes associés à des dents incluses (comme les kystes dentigères) chez un petit nombre de patients.
- Infections gingivales répétées si la dent fait éruption partiellement et emprisonne des bactéries.
- Symptômes liés à la mâchoire ou aux sinus dans de rares cas où une dent est déplacée dans une zone anatomique inhabituelle.
Comment les dentistes diagnostiquent-ils une dent ectopique ?
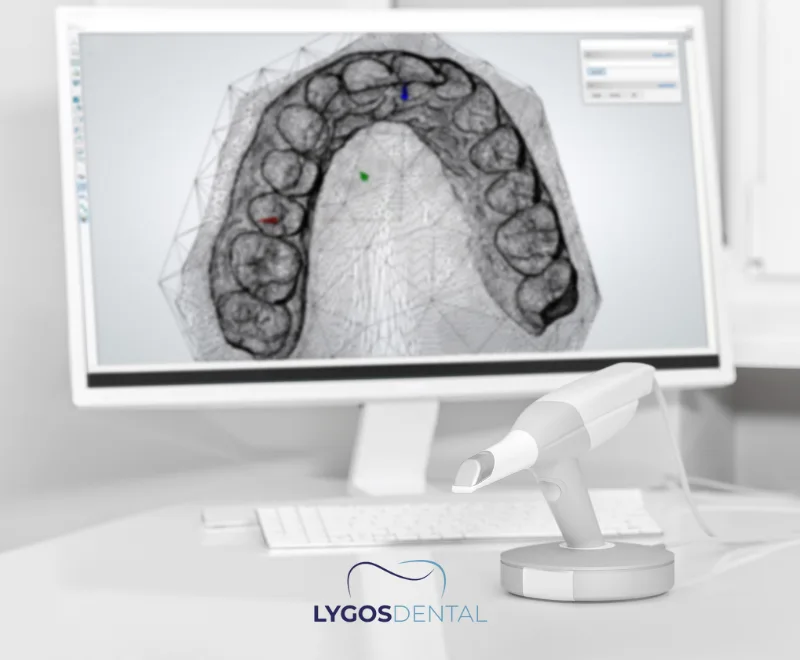
Le diagnostic commence par un examen clinique, mais l’imagerie est souvent nécessaire pour confirmer la position exacte de la dent. Les dentistes utilisent couramment des radiographies panoramiques et peuvent recommander un CBCT (imagerie 3D) pour la planification chirurgicale ou l’anatomie complexe.
Options de traitement
Le traitement dépend de la dent concernée, de sa position, de votre âge et du risque éventuel pour les dents voisines. De nombreux plans visent d’abord à prévenir les complications, puis à restaurer la fonction et l’alignement.
Guidage orthodontique
S’il y a suffisamment d’espace et que la dent peut être guidée, un traitement orthodontique peut permettre de la repositionner correctement. Cette approche est souvent envisagée pour les canines supérieures ectopiques, en particulier lorsqu’elles sont détectées tôt.
Exposition ou extraction chirurgicale
Lorsque la dent est trop éloignée de son trajet normal ou qu’elle représente un risque pour les dents voisines, un dentiste ou un chirurgien buccal peut recommander une intervention chirurgicale. Les options incluent une exposition chirurgicale (parfois combinée à des appareils orthodontiques) ou une extraction si le repositionnement est trop risqué.
Surveillance
Si la dent ectopique est complètement incluse, sans symptôme et ne menace pas les structures avoisinantes, une surveillance attentive peut suffire. Cela implique généralement une imagerie périodique et un suivi pour détecter d’éventuels changements, comme la formation de kystes ou des effets de pression.
Questions fréquemment posées
Comment savoir si l’on a une dent ectopique ?
Certaines personnes remarquent une dent qui pousse de travers, un gonflement ou un encombrement. D’autres n’ont aucun symptôme, et la dent est découverte lors d’une radiographie ou d’un scanner orthodontique de routine.
Une dent ectopique peut-elle se corriger d’elle-même ?
Parfois, une dent légèrement déviée s’améliore si de l’espace est créé, mais la majorité des cas ne se corrigent pas d’eux-mêmes. Un diagnostic dentaire précoce reste le moyen le plus sûr d’éviter les complications.
Faut-il toujours extraire une dent ectopique ?
Non. Si la dent peut être repositionnée ou si elle est stable sans danger, l’extraction n’est pas forcément nécessaire. Le plan de traitement dépendra des images et de l’évaluation du risque par votre dentiste.
Quel spécialiste traite les dents ectopiques ?
Les dentistes généralistes peuvent diagnostiquer une éruption ectopique, mais les orthodontistes et chirurgiens buccaux prennent souvent en charge le traitement, notamment pour les canines incluses ou les dents de sagesse.
Qu’est-ce que le comblement sinusien ?
Qu’est-ce qu’un soulèvement sinusien ? Pourquoi est-il pratiqué ?
Le soulèvement sinusien (ou greffe sinusienne) est une procédure de greffe osseuse effectuée avant la pose d’implants dentaires à l’arrière de la mâchoire supérieure. Le chirurgien soulève la membrane sinusienne et place un matériau de greffe pour créer une hauteur osseuse suffisante pour un implant stable. Il est recommandé lorsque l’os s’est aminci après une perte dentaire ou lorsque le sinus est trop proche du site de l’implant.
Qu’est-ce qu’un soulèvement sinusien ?
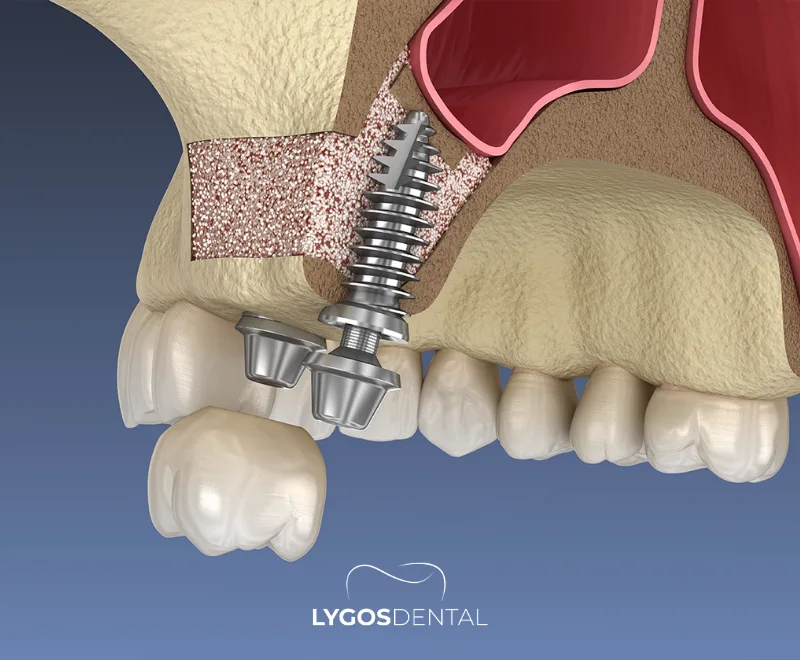
Le soulèvement sinusien est une technique chirurgicale qui augmente le volume osseux dans la partie postérieure (arrière) de la mâchoire supérieure afin que des implants dentaires puissent y être posés en toute sécurité. Le sinus maxillaire est une cavité remplie d’air située au-dessus des molaires et prémolaires supérieures. Après une perte dentaire, l’os de cette zone peut se résorber et le sinus s’abaisser, laissant trop peu d’os pour un implant.
Lors d’un soulèvement sinusien, le chirurgien crée un espace en soulevant la membrane sinusienne (appelée aussi membrane de Schneider) et en remplissant la zone avec un matériau de greffe osseuse. Avec le temps, un nouvel os se forme autour de la greffe, créant la hauteur et la densité nécessaires pour assurer la stabilité à long terme de l’implant.
Pourquoi réalise-t-on un soulèvement sinusien ?
Un soulèvement sinusien est recommandé lorsqu’il n’y a pas assez d’os naturel pour ancrer un implant dans la mâchoire supérieure postérieure. Les causes fréquentes incluent une perte dentaire ancienne, une résorption osseuse ou une anatomie naturelle avec un sinus proche de la gencive.
L’objectif est d’améliorer le soutien de l’implant et de réduire le risque d’échec. Votre praticien confirme généralement la nécessité d’un soulèvement sinusien par un examen clinique et une imagerie 3D (souvent un scanner CBCT) pour mesurer la hauteur osseuse et la position du sinus.
Comment se déroule un soulèvement sinusien ?
Le soulèvement sinusien est généralement réalisé sous anesthésie locale, et une sédation peut être proposée pour plus de confort. Les étapes exactes varient selon la technique, mais la procédure inclut généralement un accès soigneux au sinus, un soulèvement délicat de la membrane, la mise en place du greffon osseux et la fermeture par des points de suture.
Dans certains cas, un implant peut être posé au cours de la même séance s’il y a suffisamment d’os pour assurer une stabilité initiale. Lorsque l’os est très fin, la greffe est placée en premier et l’implant est inséré après la cicatrisation.
Soulèvement sinusien ouvert ou fermé : quelle différence ?
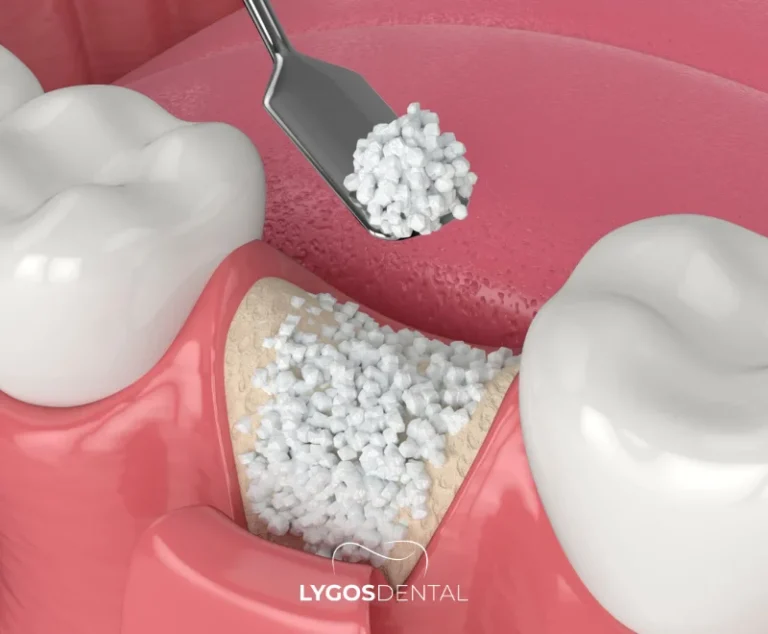
Soulèvement sinusien ouvert (technique de la fenêtre latérale)
Cette approche est utilisée lorsque la hauteur osseuse est fortement réduite et qu’un volume de greffe plus important est nécessaire. Le chirurgien crée une petite fenêtre sur le côté de la mâchoire supérieure pour accéder directement à la membrane sinusienne. La pose de l’implant est souvent différée jusqu’à ce que la greffe ait maturé.
Soulèvement sinusien fermé (approche crestale)
Cette méthode convient lorsque la perte osseuse est légère à modérée et qu’un soulèvement modéré suffit. La membrane est soulevée par le site de l’implant lors de la préparation de l’alvéole. Elle est moins invasive et les implants sont fréquemment posés au cours de la même séance, selon la qualité de l’os.
À considérer avant et après l’intervention
Avant l’intervention
Partagez votre historique médical complet, vos traitements et toute allergie avec votre chirurgien oral ou dentiste implantaire. Le tabagisme peut ralentir la cicatrisation et augmenter les risques de complications ; il est donc fortement conseillé d’arrêter avant l’opération. Si vous avez des symptômes sinusaux ou une infection active, l’intervention pourrait être reportée jusqu’à leur résolution.
Après l’intervention
Évitez de vous moucher, d’éternuer fortement (éternuez bouche ouverte) ou de soulever des charges lourdes pendant la période recommandée par votre chirurgien. Prenez les antibiotiques ou antalgiques prescrits exactement comme indiqué, et gardez la zone opérée propre selon les consignes d’hygiène buccale données.
Adoptez une alimentation molle et évitez les aliments très chauds ou durs dans les premiers jours. Contactez votre clinique rapidement si vous observez un gonflement croissant, de la fièvre, un saignement persistant ou un mauvais goût ou écoulement qui s’aggrave.
Temps de récupération et cicatrisation
La cicatrisation initiale des tissus mous prend généralement 7 à 10 jours, moment auquel les points de suture sont souvent retirés s’ils ne sont pas résorbables. Un léger gonflement, des douleurs modérées et des ecchymoses sont fréquents les premiers jours et répondent bien aux médicaments prescrits.
La maturation osseuse prend plus de temps. La plupart des patients ont besoin d’environ 4 à 6 mois pour que la greffe s’intègre avant la pose de l’implant (ou avant que l’implant ne soit entièrement chargé), bien que les délais varient selon le type de greffe, la technique et la guérison individuelle.
Risques possibles et leur gestion

Le soulèvement sinusien est une procédure bien établie, mais reste délicate car la membrane sinusienne est fine. Le problème peropératoire le plus fréquent est une déchirure de la membrane ; lorsqu’elle se produit, les chirurgiens peuvent souvent la réparer et poursuivre ou reprogrammer la pose de l’implant selon la gravité.
Parmi les autres risques possibles : infection, congestion sinusale, déplacement de la greffe ou sinusite. Choisir un praticien expérimenté, suivre les instructions post-opératoires et respecter les rendez-vous de suivi permet de minimiser les risques.
Questions fréquemment posées
Qui a besoin d’un soulèvement sinusien ?
Il est le plus souvent recommandé aux personnes souhaitant poser des implants dans la région des molaires ou prémolaires supérieures sans avoir assez de hauteur osseuse. Cela peut survenir après une perte dentaire, une perte osseuse parodontale ou en raison de sinus naturellement volumineux.
Le soulèvement sinusien est-il douloureux ?
La procédure est réalisée sous anesthésie, vous ne devriez donc pas ressentir de douleur pendant l’intervention. Une sensibilité postopératoire est courante et est généralement contrôlée par des antalgiques prescrits et des compresses froides durant les 24–48 premières heures.
Quand peut-on poser des implants après un soulèvement sinusien ?
S’il y a suffisamment d’os pour assurer une stabilité initiale, les implants peuvent être posés en même temps que le soulèvement. Lorsque la hauteur osseuse est très limitée, de nombreux praticiens attendent environ 4 à 6 mois pour que la greffe s’intègre avant de poser l’implant.
Combien de temps dure la procédure ?
De nombreuses procédures de soulèvement sinusien durent environ 30 à 60 minutes, selon qu’il s’agisse d’une approche ouverte ou fermée et de la quantité de greffe nécessaire. Votre clinique pourra vous donner une estimation plus précise après imagerie et examen.
Que faut-il éviter après l’intervention ?
Évitez les actions augmentant la pression dans les sinus, comme se moucher, utiliser des pailles ou faire un effort physique intense, jusqu’à ce que votre praticien vous donne le feu vert. Le tabac doit être évité pendant la cicatrisation car il peut altérer la circulation sanguine et ralentir la formation osseuse.
Orthodontie pendant l’adolescence
Orthodontie pendant l’adolescence
Le traitement orthodontique pendant l’adolescence est souvent plus rapide et plus prévisible, car les mâchoires sont encore en croissance et la plupart des dents permanentes ont fait éruption. Les traitements comme les bagues ou les aligneurs transparents peuvent améliorer la fonction masticatoire, faciliter le nettoyage et renforcer la confiance en soi. De nombreux adolescents commencent entre 10 et 14 ans, tandis qu’une évaluation orthodontique précoce est souvent recommandée vers l’âge de 7 ans.
Pourquoi le traitement orthodontique est important à l’adolescence

L’adolescence est une période de forte croissance des mâchoires et du visage. Lorsqu’on traite les problèmes orthodontiques à ce stade, le déplacement des dents peut être plus efficace et les résultats sont plus faciles à stabiliser.
Les soins orthodontiques ne concernent pas uniquement l’esthétique. Corriger les problèmes d’alignement et d’occlusion peut également améliorer la clarté de la parole, rendre la mastication plus confortable et favoriser la santé à long terme des gencives et des dents.
Raisons courantes pour lesquelles les adolescents ont besoin d’orthodontie
- Des dents encombrées ou qui se chevauchent et sont difficiles à nettoyer, augmentant le risque de caries et d’inflammation des gencives.
- Des mâchoires étroites, mal alignées ou asymétriques qui peuvent affecter la mastication, la parole et l’équilibre du visage.
- Surplomb, sous-occlusion, occlusion croisée ou béance qui peuvent entraîner une usure inégale des dents avec le temps.
- La respiration buccale et certaines habitudes orales pouvant influencer le développement dentaire et facial.
- Un complexe lié à des dents proéminentes ou mal alignées, pouvant affecter la confiance en soi sociale.
Options orthodontiques les plus courantes pour les adolescents

Bagues métalliques
Les bagues métalliques restent l’une des options les plus efficaces pour un large éventail de problèmes d’alignement et d’occlusion. Les brackets et fils exercent des forces douces et contrôlées qui déplacent progressivement les dents vers des positions plus saines.
Bagues en céramique
Les bagues en céramique fonctionnent comme les bagues métalliques, mais utilisent des brackets de la couleur des dents, moins visibles. Elles peuvent convenir aux adolescents qui souhaitent une apparence plus discrète tout en bénéficiant du contrôle offert par les bagues.
Bagues linguales
Les bagues linguales sont placées derrière les dents, donc invisibles de face. Elles peuvent convenir à certains cas, bien qu’elles nécessitent souvent un spécialiste formé spécifiquement et une période d’adaptation.
Aligneurs transparents (Invisalign Teen et systèmes similaires)
Les aligneurs transparents utilisent une série de gouttières personnalisées pour guider progressivement les dents vers la bonne position. Ils sont amovibles, ce qui facilite les repas et le brossage, et beaucoup d’adolescents apprécient leur discrétion.
Le succès dépend fortement du temps de port quotidien. Certains systèmes pour adolescents incluent des indicateurs de port permettant à l’équipe orthodontique et aux parents de vérifier si les aligneurs sont portés comme prescrit.
Âge idéal pour commencer un traitement orthodontique
Pour de nombreux adolescents, un traitement orthodontique complet commence entre 10 et 14 ans, lorsque la plupart des dents permanentes sont présentes et que la croissance des mâchoires est encore active. Cela dit, le bon moment varie selon chaque enfant.
De nombreuses associations orthodontiques recommandent une première évaluation vers l’âge de 7 ans. Cela ne signifie pas qu’un traitement doit commencer immédiatement, mais cela permet d’identifier précocement les problèmes en développement et de planifier le moment optimal pour intervenir.
Durée habituelle d’un traitement
La durée du traitement dépend de la complexité de l’occlusion et de l’alignement, du type d’appareil utilisé et de la rigueur avec laquelle l’adolescent suit les instructions. De nombreux traitements durent entre 12 et 30 mois, bien que des durées plus courtes ou plus longues soient possibles.
Facteurs influençant la durée
- Gravité de l’encombrement ou des problèmes d’occlusion.
- Schéma de croissance et développement des mâchoires.
- Hygiène bucco-dentaire et santé des gencives et des dents.
- Régularité dans le port des élastiques, des aligneurs et le respect des instructions.
- Assiduité aux rendez-vous de suivi.
Maintenir la stabilité des dents après le traitement

La rétention est une étape essentielle des soins orthodontiques. Les dents ont naturellement tendance à revenir à leur position initiale, surtout durant la première année après le traitement actif.
Options de contention
- Contention amovible : Souvent portée à temps plein au début, puis la nuit selon les recommandations.
- Contention collée : Un fil fin fixé derrière les dents pour maintenir l’alignement.
- Contrôles périodiques : Des suivis courts permettent de détecter les déplacements précoces et d’ajuster la contention si nécessaire.
De bonnes habitudes de brossage et d’utilisation du fil dentaire doivent être poursuivies après le traitement. En cas de bruxisme, un dentiste ou un orthodontiste peut recommander une gouttière nocturne pour protéger les dents et la contention.
Questions fréquemment posées
Le traitement orthodontique est-il douloureux ?
Il est normal de ressentir une pression ou une légère douleur après la pose ou l’ajustement des bagues, ou lors du changement de gouttière. L’inconfort disparaît généralement en quelques jours. Des aliments mous, une bonne hygiène et un soulagement approuvé par l’orthodontiste peuvent aider si nécessaire.
Faut-il attendre que toutes les dents permanentes soient en place pour commencer ?
Pas toujours. Certains traitements commencent plus tôt, notamment pour guider la croissance des mâchoires. De nombreux traitements complets pour adolescents débutent une fois la plupart des dents permanentes présentes, mais l’orthodontiste décidera en fonction du développement et du problème spécifique.
Un adolescent peut-il redresser ses dents sans bagues ?
Dans de nombreux cas légers à modérés, les aligneurs transparents sont une option. Pour des cas plus complexes d’encombrement ou d’occlusion, les bagues peuvent offrir un meilleur contrôle. Une consultation est la meilleure façon d’adapter la méthode au cas.
Les bagues affectent-elles l’école, le sport ou la musique ?
La plupart des adolescents s’adaptent rapidement. Les protège-dents peuvent protéger les bagues pendant les sports de contact, et la cire orthodontique réduit les irritations. En cas de pratique d’un instrument à vent, une courte période d’adaptation peut être nécessaire pour que les lèvres et les joues s’habituent aux brackets.
Les bagues provoquent-elles des caries ?
Les bagues ne causent pas de caries en elles-mêmes, mais elles peuvent retenir des aliments et de la plaque si le nettoyage est insuffisant. Un brossage minutieux, le nettoyage interdentaire et des visites régulières chez le dentiste réduisent ce risque.
Que se passe-t-il si le traitement est repoussé à l’âge adulte ?
Un traitement orthodontique peut être efficace à tout âge, mais à l’adolescence, il peut être plus rapide car la croissance permet de guider le développement. Chez l’adulte, les traitements peuvent être plus longs et certaines anomalies des mâchoires plus difficiles à corriger sans options plus complexes.
Qu’est-ce que la péricoronarite ?
Qu’est-ce que la péricoronite ? Symptômes et traitements
La péricoronite est une infection douloureuse de la gencive autour d’une dent de sagesse partiellement sortie. Lorsqu’un petit lambeau de gencive retient des aliments et des bactéries, la zone peut enfler et devenir sensible, provoquant un mauvais goût, des difficultés à mâcher et une ouverture limitée de la bouche. Les dentistes la traitent par nettoyage, médicaments, et — en cas de récidives — par retrait du lambeau gingival ou extraction de la dent de sagesse.
Ce qu’est la péricoronite
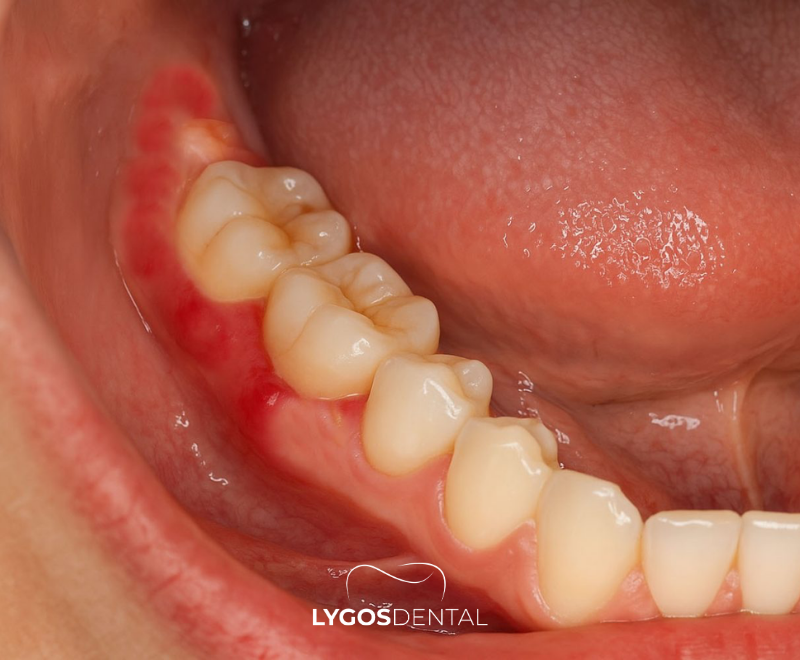
La péricoronite est une inflammation et une infection du tissu gingival entourant une dent de sagesse partiellement sortie. La zone partiellement recouverte (souvent appelée opercule) peut former une poche où s’accumulent plaque, débris alimentaires et bactéries. Cette accumulation piégée irrite la gencive et peut déclencher une infection qui s’étend aux tissus mous voisins si elle n’est pas traitée.
Causes courantes et facteurs de risque
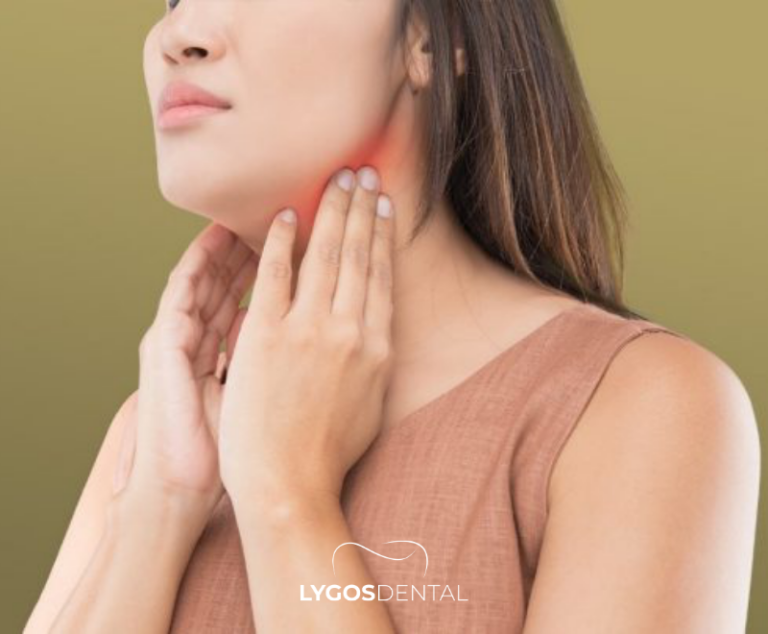
La plupart des cas se produisent autour des dents de sagesse inférieures car elles sortent souvent de travers ou restent partiellement incluses. Le risque augmente lorsque la zone est difficile à nettoyer, que la dent opposée mord dans le lambeau de gencive ou que l’hygiène bucco-dentaire générale est perturbée. Le stress, la maladie et le tabagisme peuvent aussi favoriser l’infection.
- Dents de sagesse partiellement sorties ou incluses (notamment les troisièmes molaires inférieures)
- Aliments coincés sous le lambeau de gencive et accès difficile pour le brossage/le fil dentaire
- Irritation causée par la dent de sagesse supérieure mordant la gencive
- Chevauchement des molaires arrière et accumulation de plaque
- Tabagisme ou affaiblissement du système immunitaire en cas de maladie
Symptômes de la péricoronite
Les symptômes peuvent aller d’une gêne légère à une douleur importante avec gonflement du visage. Ils s’aggravent souvent pendant la mastication et peuvent réapparaître sur plusieurs semaines ou mois.
- Douleur lancinante à l’arrière de la mâchoire (souvent d’un seul côté)
- Gencive rouge, enflée ou sensible autour de la dent de sagesse
- Mauvaise haleine ou mauvais goût (parfois avec pus ou écoulement)
- Difficulté à mâcher ou douleur à la mastication
- Ouverture limitée de la bouche (raideur de la mâchoire)
- Ganglions lymphatiques enflés sous la mâchoire ou dans le cou
Quand consulter un dentiste en urgence
La péricoronite peut devenir grave si l’infection se propage. Consultez un dentiste ou un service d’urgence dentaire si vous remarquez l’un des signes d’alerte suivants.
- Fièvre, frissons ou malaise général
- Gonflement facial augmentant rapidement
- Difficulté à avaler, respirer ou ouvrir la bouche
- Gonflement s’étendant au cou ou sous la langue
- Douleur intense ne s’améliorant pas avec les médicaments en vente libre
Comment la péricoronite est diagnostiquée
Un dentiste pose généralement le diagnostic lors d’un examen buccal et d’une discussion sur vos symptômes. Il vérifie la présence d’enflure, de débris piégés et de sensibilité autour de la dent. Des radiographies dentaires sont souvent utilisées pour voir la position de la dent et détecter une inclusion ou une atteinte osseuse.
Options de traitement
Nettoyage et drainage en cabinet
Pour de nombreuses personnes, la première étape consiste à nettoyer délicatement la poche autour de la dent et à la rincer avec une solution antiseptique. S’il y a du pus, le dentiste peut faciliter son drainage, ce qui soulage rapidement la pression et la douleur.
Médicaments
La douleur est généralement soulagée avec des anti-inflammatoires appropriés. Des antibiotiques peuvent être prescrits en cas de signes d’infection généralisée, de fièvre ou de gonflement important. Les médicaments sont plus efficaces lorsqu’ils sont associés à un nettoyage professionnel, car les bactéries peuvent rester piégées sous le lambeau de gencive.
Retrait du lambeau gingival (operculectomie)
Si la dent doit éclore dans une position correcte, retirer le lambeau de gencive peut éliminer la poche où s’accumulent les bactéries. Cela peut réduire le risque de récidive, bien que cela ne convienne pas si la dent est mal positionnée.
Extraction de la dent de sagesse
Si la péricoronite revient fréquemment ou si la dent est incluse ou difficile à nettoyer sur le long terme, l’extraction est souvent la solution la plus définitive. Votre dentiste ou chirurgien buccal déterminera la meilleure option selon vos radiographies, symptômes et état bucco-dentaire général.
Soins à domicile pour soulager à court terme
Des mesures à domicile peuvent soulager temporairement l’inconfort en attendant une consultation dentaire, mais elles ne suppriment pas la cause sous-jacente. Évitez d’appliquer de l’aspirine directement sur la gencive et ne comptez pas sur les remèdes maison si les symptômes s’aggravent.
- Rincez délicatement avec de l’eau salée tiède plusieurs fois par jour
- Brossez doucement la zone et utilisez une brossette interdentaire si vous le pouvez confortablement
- Utilisez des compresses froides sur la joue en cas de gonflement
- Préférez des aliments mous et évitez de mâcher du côté douloureux
- Utilisez des antalgiques en vente libre uniquement selon les indications et s’ils vous conviennent
Temps de guérison de la péricoronite
Avec un traitement adapté, la douleur et le gonflement commencent souvent à s’atténuer en quelques jours. Les cas légers peuvent se résoudre en 3 à 5 jours après nettoyage et réduction de l’irritation. Les infections plus sévères peuvent durer 7 à 10 jours, et la récupération après une petite intervention ou une extraction peut prendre jusqu’à deux semaines.
Comment prévenir les récidives
La péricoronite est plus susceptible de récidiver lorsque la dent de sagesse reste partiellement recouverte par la gencive. Un bon nettoyage quotidien aide, mais peut ne pas suffire si la dent est incluse ou si le lambeau gingival est souvent irrité.
- Gardez la zone des molaires arrière propre avec un brossage doux et du fil dentaire ou une brossette interdentaire
- Effectuez des visites dentaires régulières, surtout pendant les années de poussée des dents de sagesse
- Traitez rapidement les accumulations d’aliments — n’attendez pas une douleur sévère
- Discutez des options à long terme (operculectomie ou extraction) en cas de récidives fréquentes
Questions fréquentes
La péricoronite peut-elle disparaître seule ?
Les symptômes peuvent s’atténuer temporairement si les débris piégés sont éliminés et si l’irritation diminue. Même si la douleur passe, la poche sous le lambeau gingival peut persister, d’où des récidives fréquentes sans évaluation dentaire et prise en charge durable.
Peut-on la traiter sans enlever la dent ?
Parfois, oui. Le nettoyage, les médicaments et le retrait du lambeau peuvent suffire si la dent pousse dans une bonne position. Si elle est incluse ou si les infections reviennent, l’extraction est souvent la solution la plus fiable pour éviter les récidives.
La péricoronite est-elle contagieuse ?
L’infection elle-même n’est pas considérée comme contagieuse comme un rhume ou une grippe. Cependant, les bactéries responsables des infections gingivales sont courantes dans la bouche, donc la prévention passe par la réduction de l’accumulation bactérienne et un meilleur accès au nettoyage.
Brosse interdentaire ou fil dentaire ?
Brosse Interdentaire ou Fil Dentaire ?
Si vos dents sont très rapprochées, le fil dentaire est généralement plus adapté. Si vous avez des espaces plus larges, une récession gingivale, un appareil dentaire, des bridges ou des implants, une brosse interdentaire nettoie souvent plus efficacement. De nombreuses personnes obtiennent les meilleurs résultats en utilisant le fil dentaire pour les contacts étroits et une brosse pour les espaces plus larges, une fois par jour.
Le brossage est essentiel, mais une brosse à dents ne peut pas nettoyer complètement les espaces étroits entre les dents et le long de la gencive. C’est là qu’intervient le nettoyage interdentaire. L’outil adapté dépend de la forme de vos dents, de la taille des espaces et de vos traitements dentaires éventuels.
Brosses Interdentaires : Ce Qu’elles Sont Et À Qui Elles Conviennent

Une brosse interdentaire est une petite brosse à poils conçue pour passer entre les dents et éliminer la plaque sur les côtés des dents et le long de la gencive. Elles existent en différents diamètres, donc le choix de la taille est important. Une brosse doit passer avec une légère résistance, sans forcer.
Les brosses interdentaires sont généralement plus efficaces lorsqu’il y a suffisamment d’espace pour que les poils touchent les deux faces des dents.
Elles sont souvent recommandées pour :
• Espaces visibles entre les dents
• Récession gingivale créant des embrasures ouvertes
• Bridges et implants (où la plaque s’accumule autour des marges)
• Appareils orthodontiques
• Personnes ayant des difficultés avec la technique du fil dentaire
Les avantages courants incluent un retrait plus complet de la plaque dans les espaces ouverts, une stimulation douce des gencives et un accès plus facile autour des travaux dentaires.
Fil Dentaire : Qu’est-Ce Que C’est Et Quand Est-Il Préférable
Le fil dentaire est un filament fin — généralement en nylon ou en PTFE — conçu pour nettoyer les contacts étroits où une brosse ne peut pas passer. Utilisé correctement, le fil élimine la plaque et les débris coincés entre les dents.
Le fil dentaire est une excellente option lorsque les dents sont très proches et que l’espace est trop étroit pour toute taille de brosse.
Le fil est particulièrement utile pour :
• Contacts étroits entre dents naturelles
• Zones sujettes aux caries entre les dents
• Personnes préférant une option compacte et pratique
La technique est essentielle. Faire claquer le fil contre la gencive peut provoquer des douleurs ou des saignements, tandis qu’un mouvement doux courbé autour de la dent nettoie plus efficacement.
Principales Différences En Un Coup D’œil
| Critère | Brosse Interdentaire | Fil Dentaire |
| Taille de l’espace idéale | Espaces ouverts et récession gingivale | Contacts étroits |
| Travaux dentaires | Excellent pour implants, bridges, appareils | Fonctionne, mais plus difficile avec appareils |
| Facilité d’utilisation | Souvent plus facile une fois bien dimensionnée | Nécessite de la pratique et une bonne technique |
| Confort gingival | Peut masser les gencives si utilisé doucement | Peut irriter les gencives s’il est forcé |
| Portabilité | Moins compact ; les embouts peuvent se plier | Très compact et facile à transporter |
Comment Choisir Selon Votre Situation
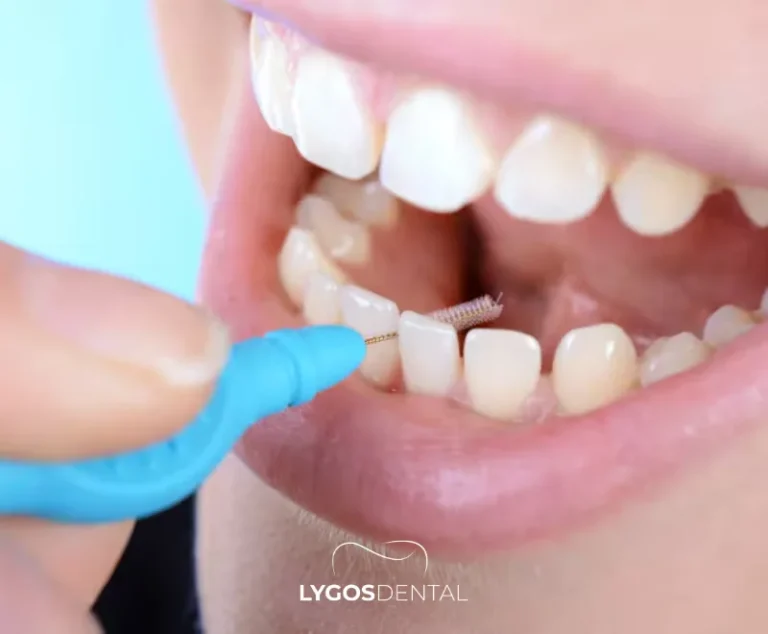
La règle la plus simple est l’ajustement. Si un outil ne peut pas entrer confortablement dans l’espace, ce n’est pas la bonne option pour cette zone.
Utilisez du fil dentaire si vous avez :
• Des espaces étroits avec dents en contact
• Aucun espace visible et des contours gingivaux sains
Choisissez une brosse interdentaire si vous avez :
• Des espaces où le fil dentaire est lâche ou inefficace
• Récession gingivale ou triangles noirs entre les dents
• Implants, bridges ou appareils qui piègent la plaque
Il est courant d’utiliser les deux. Beaucoup de bouches présentent un mélange de zones étroites et ouvertes, donc une routine combinée est souvent la plus pratique.
Traitement Orthodontique : Appareils Et Aligneurs
Avec un appareil, la plaque et les débris alimentaires s’accumulent autour des brackets et des fils, donc le nettoyage interdentaire devient plus exigeant. Les brosses interdentaires permettent d’atteindre rapidement les zones autour des appareils, surtout les modèles coudés. Le fil peut toujours être utilisé, mais nécessitera peut-être un enfileur de fil ou un fil orthodontique spécialisé.
Si vous portez des aligneurs transparents, le fil dentaire est généralement facile à utiliser car il n’y a pas de brackets, mais une brosse interdentaire peut toujours aider dans les petites ouvertures ou en cas de récession gingivale.
Conseils De Dentiste Pour Un Meilleur Nettoyage Interdentaire
Pour des résultats plus sûrs et plus efficaces :
• Nettoyez entre les dents une fois par jour, de préférence avant de dormir.
• N’utilisez jamais un outil de force. S’il ne passe pas, changez de taille ou utilisez du fil dentaire.
• Pour les brosses interdentaires, demandez à un dentiste ou à un hygiéniste de déterminer la bonne taille ; le diamètre adapté fait toute la différence.
• Rincez la brosse après utilisation et laissez-la sécher. Remplacez-la si les poils s’écartent ou si le fil se plie.
• Si vos gencives saignent pendant plus d’une semaine malgré une technique douce, prenez rendez-vous chez le dentiste.
Questions Fréquemment Posées
Quel est le plus efficace : brosse interdentaire ou fil dentaire ?
L’efficacité dépend de l’espace. Les brosses interdentaires éliminent généralement plus de plaque dans les espaces ouverts, tandis que le fil est meilleur pour les contacts étroits où les brosses ne passent pas. Si vous avez un doute, un dentiste peut vous conseiller sur les tailles et la technique.
Puis-je utiliser une brosse interdentaire à la place du fil ?
Oui, dans les espaces où la brosse passe avec une légère résistance. Pour les contacts très serrés, le fil reste l’option la plus sûre et efficace. Une routine combinée est fréquente.
À quelle fréquence dois-je nettoyer entre mes dents ?
Une fois par jour est une bonne base pour la plupart des gens. La régularité compte plus que la fréquence.
Le fil dentaire peut-il abîmer mes gencives ?
Oui, s’il est utilisé brutalement. Utilisez un mouvement doux de va-et-vient pour franchir le contact, puis formez un « C » autour de la dent et faites un mouvement de haut en bas.
À quelle fréquence faut-il remplacer une brosse interdentaire ?
La plupart des brosses durent 1 à 2 semaines avec un usage quotidien, selon la marque et l’étroitesse des espaces. Remplacez-la plus tôt si les poils s’écartent ou si le fil se plie, car son efficacité diminue.
Pourquoi les gencives gonflent-elles ?
Pourquoi les gencives gonflent-elles ?
Le gonflement des gencives est généralement un signe d’inflammation causée par l’accumulation de plaque, une infection, une irritation, des changements hormonaux ou certains médicaments. Il peut se manifester par des gencives gonflées, rouges, sensibles, qui saignent lors du brossage ou de l’utilisation du fil dentaire. Un soin précoce et une visite chez le dentiste permettent de prévenir les maladies des gencives et de protéger les dents ainsi que l’os de soutien.
Que signifie le gonflement des gencives
Les gencives gonflées (également appelées gonflement gingival) apparaissent lorsque le tissu gingival devient enflammé et enflé. Les gencives peuvent paraître plus rouges que d’habitude, être douloureuses et saigner facilement. Le gonflement peut être léger et localisé, ou toucher les gencives autour de plusieurs dents.
Gonflement des gencives vs. récession gingivale
Le gonflement des gencives et la récession gingivale peuvent sembler similaires au premier abord, mais ce sont des problèmes différents. Le gonflement est une augmentation du volume des gencives due à une inflammation. La récession se produit lorsque la marge gingivale remonte et expose davantage la dent ou la racine, donnant souvent l’impression que les dents sont plus longues. Certaines personnes peuvent présenter les deux en même temps, surtout en cas de maladie parodontale.
Symptômes courants
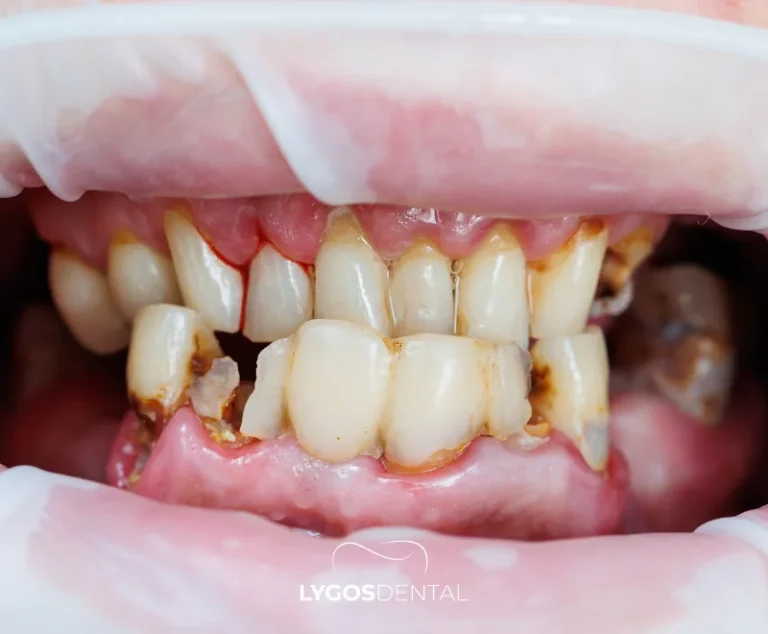
Les gencives gonflées ne sont pas toujours douloureuses au début. Avec le temps, vous pouvez remarquer des changements tels que :
- Gencives gonflées, rouges ou brillantes
- Saignement lors du brossage ou du passage du fil dentaire
- Sensibilité ou douleur, surtout lors de la mastication
- Mauvaise haleine ou mauvais goût
- Douleur gingivale autour d’une dent en particulier
- Sensibilité dentaire si les gencives reculent également
Pourquoi les gencives gonflent-elles ? Causes les plus probables
Accumulation de plaque et gingivite
La cause la plus fréquente est la plaque le long de la ligne gingivale. Lorsque la plaque n’est pas éliminée chaque jour, elle irrite les gencives et provoque une inflammation (gingivite). La gingivite est généralement réversible avec un meilleur nettoyage et des soins dentaires professionnels.
Parodontite et infection gingivale profonde
Lorsque l’inflammation gingivale n’est pas traitée, elle peut évoluer vers une parodontite. Cette infection plus profonde peut provoquer un gonflement persistant, des poches gingivales, une perte osseuse et des dents mobiles. La parodontite nécessite un traitement professionnel tel qu’un détartrage en profondeur, voire des interventions supplémentaires.
Aliments coincés et irritation locale
Un gonflement limité à une zone peut être causé par des aliments coincés entre les dents, un fragment de dent ou un bord dentaire irritant. Le fil dentaire et les bains de bouche à l’eau peuvent aider, mais un gonflement persistant doit être examiné pour exclure une infection ou une carie.
Changements hormonaux
Les variations hormonales pendant la grossesse, la puberté et la ménopause peuvent rendre les gencives plus sensibles à la plaque. Cela peut entraîner un gonflement et des saignements même si la plaque est peu abondante. Un bon nettoyage quotidien et des visites régulières chez le dentiste sont encore plus importants pendant ces périodes.
Tabagisme et usage du tabac
Le tabac augmente le risque de maladie des gencives et ralentit la guérison. Il peut aussi masquer les saignements, laissant les problèmes évoluer en silence. Arrêter le tabac est l’une des meilleures choses à faire pour la santé gingivale à long terme.
Brossage trop agressif ou mauvais matériel
Un brossage agressif, des brosses à poils durs ou une mauvaise technique peuvent irriter les tissus gingivaux. Utiliser une brosse souple et brosser avec des mouvements doux et inclinés le long de la gencive réduit les traumatismes et apaise les gencives.
Appareils dentaires et restaurations mal ajustées
Des couronnes, plombages, aligneurs, appareils de rétention ou prothèses mal ajustés peuvent frotter contre les gencives et retenir la plaque. Si le gonflement est apparu après des travaux dentaires ou un nouvel appareil, faites vérifier l’ajustement par votre dentiste.
Médicaments et bouche sèche
Certains médicaments peuvent provoquer un gonflement des gencives ou réduire la salive, ce qui favorise la plaque. Si le gonflement a commencé après un nouveau traitement, ne l’arrêtez pas sans avis médical. Demandez à votre dentiste ou médecin s’il existe des alternatives ou des soins complémentaires.
Carences nutritionnelles et facteurs de santé générale
Un apport insuffisant en nutriments clés, notamment en vitamine C, peut rendre les gencives plus sujettes aux saignements et au gonflement. Le stress, un diabète non contrôlé et un système immunitaire affaibli peuvent aussi aggraver l’inflammation gingivale. Si le gonflement est fréquent, un bilan de santé peut être utile.
Quand le gonflement des gencives est une urgence

Consultez immédiatement un dentiste ou un médecin si vous avez un gonflement accompagné de fièvre, gonflement du visage, pus, douleur intense, difficulté à avaler ou à respirer. Ces signes peuvent indiquer une infection en propagation nécessitant un traitement rapide.
Ce que vous pouvez faire à la maison
Les soins à domicile peuvent soulager un gonflement léger, mais ne remplacent pas un diagnostic dentaire. Les gestes utiles incluent :
- Se brosser les dents deux fois par jour avec une brosse à poils souples et une pression douce
- Nettoyer entre les dents chaque jour avec du fil dentaire ou des brossettes interdentaires
- Se rincer la bouche avec de l’eau salée tiède pour un soulagement temporaire
- Éviter le tabac et limiter les collations et boissons sucrées
- Utiliser un bain de bouche recommandé par le dentiste en cas d’inflammation
Comment les dentistes traitent les gencives gonflées
Le traitement dépend de la cause et de l’avancement de l’inflammation. Les options courantes incluent :
- Nettoyage professionnel pour éliminer la plaque et le tartre
- Détartrage en profondeur (surfaçage radiculaire) pour les poches gingivales
- Traitement ciblé des caries ou plombages cassés irritant les gencives
- Bains de bouche antimicrobiens ou antibiotiques en cas d’infection
- Ajustement ou remplacement des restaurations et appareils retenant la plaque
- Suivi parodontal régulier pour les personnes atteintes de parodontite
Comment prévenir le gonflement des gencives
La plupart des gonflements gingivaux peuvent être évités par des habitudes régulières. Misez sur une élimination quotidienne de la plaque, une technique douce et des visites dentaires régulières. Une alimentation équilibrée, une bonne hydratation et l’arrêt du tabac favorisent aussi la santé et la cicatrisation des gencives.
Questions fréquentes
Les gencives gonflées peuvent-elles disparaître d’elles-mêmes ?
Un léger gonflement dû à une irritation temporaire peut s’améliorer avec un meilleur nettoyage, mais un gonflement qui dure plus de quelques jours nécessite souvent un examen dentaire. En cas de maladie des gencives ou d’infection, cela s’aggrave généralement sans traitement.
Les gencives gonflées signifient-elles toujours une maladie des gencives ?
Pas toujours. Le gonflement peut aussi être dû à une irritation locale, à des changements hormonaux, à des médicaments ou à un appareil dentaire. Un dentiste peut en identifier la cause et vérifier la présence de poches ou de pertes osseuses.
Pourquoi mes gencives gonflent-elles autour d’une seule dent ?
Une cause fréquente est un aliment coincé, une carie, une dent fissurée ou une poche gingivale dans cette zone. Si le gonflement est localisé, douloureux ou récurrent, il doit être examiné.
Le bain de bouche aide-t-il contre les gencives gonflées ?
Il peut aider à réduire les bactéries et apaiser les gencives, mais ne remplace pas l’élimination du tartre ni le traitement des causes sous-jacentes. Utilisez le bain de bouche comme un complément, pas un substitut au brossage, au fil dentaire et aux soins professionnels.
Comment les maladies gingivales affectent-elles la santé cardiaque ?
Les maladies des gencives affectent-elles la santé cardiaque ?
Les maladies des gencives (en particulier la parodontite) sont associées à un risque accru de problèmes cardiovasculaires. Le lien probable est l’inflammation partagée : des gencives infectées peuvent augmenter les marqueurs inflammatoires et permettre aux bactéries buccales d’entrer dans la circulation sanguine, ce qui peut affecter les vaisseaux sanguins. Les recherches montrent une association, mais n’ont pas prouvé que les maladies des gencives causent directement des maladies cardiaques.
La réponse courte : ce que montrent les recherches
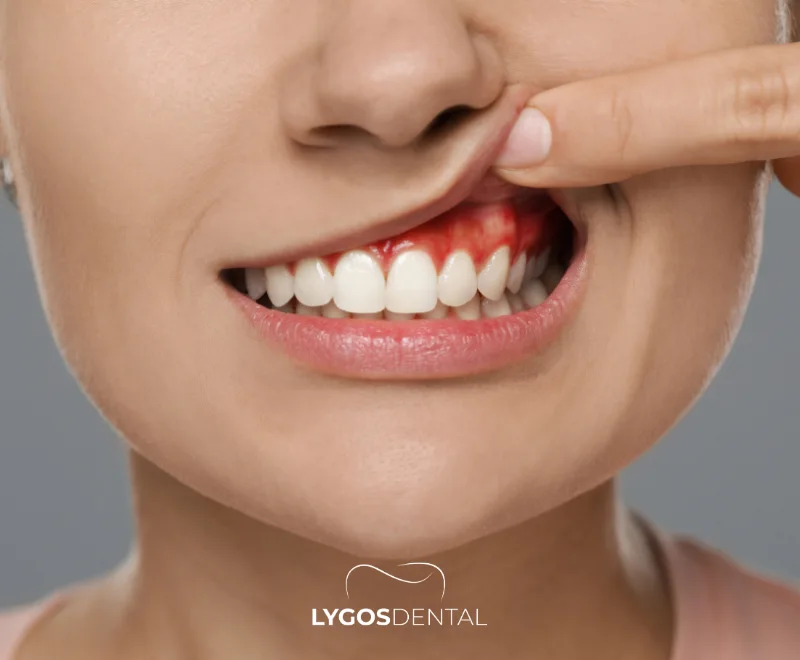
De grandes études et des revues d’experts constatent systématiquement une association entre la parodontite et les maladies cardiovasculaires athérosclérotiques (MCVAS), comme la maladie coronarienne et l’AVC. Cela dit, association ne veut pas dire causalité. Les maladies des gencives et les maladies cardiaques partagent des facteurs de risque majeurs — tabagisme, diabète, vieillissement et facteurs socioéconomiques — si bien que les chercheurs ne peuvent pas encore affirmer que les maladies des gencives causent à elles seules des événements cardiaques.
Qu’est-ce qu’une maladie des gencives ?
La maladie des gencives est une infection et une inflammation des tissus qui maintiennent vos dents en place. Elle progresse généralement par étapes :
- Gingivite : Inflammation légère avec rougeur, gonflement et saignement. Elle est souvent réversible avec un contrôle régulier de la plaque et un nettoyage professionnel.
- Parodontite : Infection plus profonde qui endommage l’attache gingivale et l’os de soutien. Non traitée, elle peut entraîner un déchaussement et une perte de dents.
Comment la maladie des gencives peut-elle affecter le cœur ?
Les chercheurs s’intéressent à quelques mécanismes biologiquement plausibles. Ces mécanismes aident à expliquer l’association, même s’ils ne prouvent pas une relation de cause à effet directe.
1) Inflammation systémique
La parodontite est une affection inflammatoire chronique. L’inflammation chronique est également au cœur de l’athérosclérose, le processus qui favorise l’accumulation de plaque dans les artères. Lorsque l’inflammation des gencives persiste, les signaux inflammatoires peuvent se propager dans le sang et augmenter la charge inflammatoire générale du corps.
2) Bactéries dans la circulation sanguine
Des gestes quotidiens comme se brosser les dents ou mâcher peuvent permettre aux bactéries des gencives infectées d’entrer dans la circulation sanguine, surtout si les gencives saignent. Les bactéries buccales et leurs sous-produits peuvent alors interagir avec les parois des vaisseaux sanguins, contribuant potentiellement à une dysfonction endothéliale (une étape précoce clé dans les maladies vasculaires).
3) Effets immunitaires et de coagulation
Une infection chronique peut maintenir le système immunitaire en alerte. Certaines études suggèrent un lien entre la parodontite et des changements dans la fonction plaquettaire et la tendance à la coagulation, ce qui est important car les caillots jouent un rôle dans les crises cardiaques et de nombreux AVC.
La maladie des gencives cause-t-elle des crises cardiaques ?
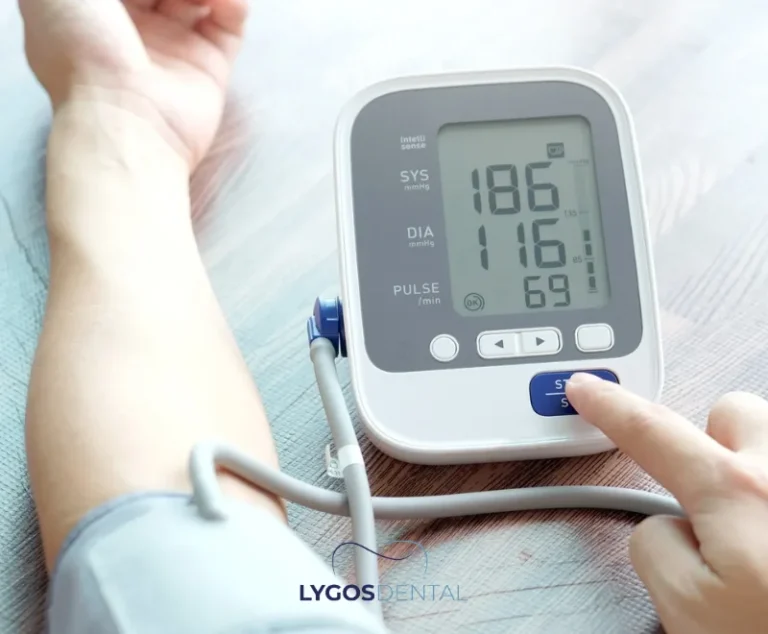
Les preuves actuelles soutiennent une relation, mais pas une certitude. Les personnes atteintes de parodontite ont tendance à présenter des taux plus élevés de crises cardiaques et d’AVC dans les études d’observation, mais cela ne prouve pas que la maladie des gencives est le déclencheur direct. Le traitement des maladies des gencives améliore la santé bucco-dentaire et peut réduire l’inflammation, mais les essais cliniques n’ont pas montré de façon constante une diminution des crises cardiaques ou des AVC grâce au traitement dentaire seul.
Qui doit prendre ce lien au sérieux ?
Tout le monde profite de gencives saines, mais ces groupes doivent être particulièrement proactifs :
- Personnes atteintes de diabète, de prédiabète ou du syndrome métabolique.
- Fumeurs et anciens fumeurs.
- Adultes de plus de 40 ans, en particulier avec des antécédents de problèmes de gencives.
- Toute personne atteinte d’une maladie cardiaque ou vasculaire connue, d’hypertension ou de cholestérol élevé.
- Personnes ayant un accès limité aux soins dentaires réguliers.
Signes d’alerte à ne pas ignorer
La maladie des gencives peut être indolore jusqu’à un stade avancé. Les signes courants incluent :
- Saignement lors du brossage ou de l’utilisation du fil dentaire.
- Gencives rouges, enflées ou sensibles.
- Mauvaise haleine persistante ou mauvais goût.
- Récession gingivale ou dents qui paraissent plus longues.
- Dents mobiles ou changements dans l’occlusion.
Comment protéger vos gencives et soutenir votre santé cardiaque
Les soins bucco-dentaires doivent faire partie de votre plan global de prévention cardiovasculaire. Étapes pratiques :
Habitudes quotidiennes
- Brossez-vous les dents deux fois par jour avec un dentifrice au fluor et une brosse à poils souples.
- Nettoyez entre les dents chaque jour (fil dentaire ou brossettes interdentaires).
- Si vous avez des ponts, implants ou appareils orthodontiques, utilisez les outils recommandés par votre dentiste.
Soins professionnels
- Prenez des rendez-vous réguliers pour des examens dentaires et des nettoyages, selon les conseils de votre dentiste.
- Si vous avez des poches gingivales ou des antécédents de parodontite, renseignez-vous sur la surveillance parodontale et les visites d’entretien.
Facteurs liés au mode de vie et à la santé
- Arrêtez de fumer — c’est l’un des plus grands facteurs de risque communs aux maladies des gencives et du cœur.
- Maintenez un bon contrôle du diabète et de la pression artérielle ; un mauvais contrôle aggrave l’inflammation gingivale.
- Adoptez une alimentation équilibrée avec peu de sucres ajoutés ; l’exposition fréquente au sucre nourrit les bactéries de la plaque.
Remarque concernant le risque d’endocardite
Un petit groupe de personnes présente un risque accru d’endocardite infectieuse (infection de la paroi interne ou des valves du cœur). Pour ces patients, les dentistes peuvent recommander des précautions spécifiques. Si vous avez une valve cardiaque prothétique, certaines malformations congénitales cardiaques ou des antécédents d’endocardite, informez votre dentiste et votre cardiologue pour qu’ils puissent s’accorder sur un plan adapté.
Foire aux questions
Des gencives qui saignent signifient-elles que j’ai une maladie cardiaque ?
Non. Les saignements des gencives sont le plus souvent le signe d’une gingivite ou d’une parodontite. C’est un signal pour prendre rendez-vous chez le dentiste, et aussi un rappel pour revoir les facteurs de risque communs comme le tabac et le diabète.
Une meilleure hygiène bucco-dentaire réduit-elle le risque cardiaque ?
Une bonne hygiène bucco-dentaire aide à réduire l’inflammation et les infections gingivales. Bien qu’elle ne remplace pas la gestion de la pression artérielle, du cholestérol ou du diabète, elle fait partie intégrante d’un plan de prévention global.
Si j’ai une maladie cardiaque, dois-je consulter un dentiste plus souvent ?
De nombreuses personnes atteintes de maladies cardiaques tirent profit de soins préventifs réguliers, en particulier si elles ont des problèmes de gencives. Votre dentiste peut recommander un suivi adapté à votre état parodontal et à vos traitements.
Recommandations nutritionnelles pendant la période de dentition
Recommandations nutritionnelles pendant la période de poussée dentaire
Pendant la poussée dentaire, de nombreux bébés mangent moins car les gencives douloureuses rendent la mastication inconfortable. Proposez des aliments mous et riches en nutriments, ajoutez des options fraîches comme le yaourt ou les purées réfrigérées pour apaiser, et maintenez les tétées au lait régulières. Évitez les risques d’étouffement et les en-cas sucrés. Si votre bébé a de la fièvre (38°C ou plus) ou une diarrhée persistante, contactez un pédiatre.
Pourquoi la nutrition est-elle importante pendant la poussée dentaire ?

La poussée dentaire peut entraîner de la salivation, une sensibilité des gencives et une irritabilité accrue. L’appétit diminue souvent, ce qui peut inquiéter les parents. L’objectif est de garder votre bébé à l’aise tout en répondant à ses besoins quotidiens en énergie, protéines, fer et calcium.
Quand commence généralement la poussée dentaire ?
De nombreux bébés commencent à faire leurs dents entre 4 et 7 mois, mais plus tôt ou plus tard reste normal. Les premières dents sont souvent les incisives inférieures, suivies des incisives supérieures. De nouvelles dents peuvent apparaître jusqu’à environ 2½ à 3 ans.
Signes courants de la poussée dentaire
Vous pouvez remarquer un ou plusieurs des signes suivants :
- Salivation plus abondante que d’habitude
- Gencives rouges et sensibles là où une dent perce
- Mâchouillement des mains ou des jouets
- Irritabilité ou sommeil perturbé
- Modifications temporaires des habitudes alimentaires
Certains symptômes que les parents attribuent à la poussée dentaire—comme une forte fièvre ou une diarrhée importante—sont souvent dus à une autre cause. En cas de doute, il est plus sûr de consulter le professionnel de santé de votre enfant.
Meilleurs aliments pendant la poussée dentaire

Choisissez des aliments mous, faciles à avaler et riches en nutriments. Si votre bébé mange déjà des solides, les options suivantes sont généralement bien tolérées :
- Purées de légumes et de fruits (texture lisse, faciles à manger)
- Yaourt nature (frais et doux pour les gencives)
- Banane écrasée (molle, rassasiante et facile à digérer)
- Légumes bien cuits comme courgette, carotte ou pomme de terre (écrasés ou finement hachés)
- Fromage doux ou fromage blanc (calcium et protéines, si les produits laitiers sont tolérés)
Options fraîches et apaisantes pour les gencives sensibles
Le froid peut soulager les gencives douloureuses. Utilisez des aliments réfrigérés—mais non congelés—et surveillez toujours pendant les repas.
- Yaourt froid ou purée réfrigérée servie à la cuillère
- Purée de fruits réfrigérée (la poire ou la banane sont souvent bien tolérées)
- Anneau de dentition propre et réfrigéré ou gant de toilette froid à mâchouiller (ne pas l’attacher autour du cou)
- Tétées de lait maternel ou lait infantile comme d’habitude ; un lait légèrement frais peut apaiser certains bébés
Aliments à éviter pendant la poussée dentaire
Pendant la poussée dentaire, évitez les aliments qui augmentent le risque d’étouffement, irritent les gencives sensibles ou contiennent trop de sucre.
- Morceaux durs (tranches de pomme crue, bâtonnets de carotte, pop-corn, noix)
- Aliments collants qui adhèrent aux dents (bonbons gélifiés)
- En-cas sucrés et boissons sucrées augmentant le risque de caries
- Miel avant 12 mois (risque de botulisme infantile)
- Aliments très acides s’ils provoquent une irritation (par exemple les agrumes)
Hydratation pendant la poussée dentaire
La salivation peut être abondante pendant la poussée dentaire, donc l’hydratation est importante. Le lait maternel ou infantile doit rester la principale source de liquides. Après 6 mois, de petites gorgées d’eau peuvent être proposées pendant les repas, selon les conseils de votre pédiatre.
Évitez les jus sucrés et compotes sucrées. Si vous proposez des fruits, les fruits entiers ou les purées sans sucre ajouté sont généralement préférables.
Conseils pratiques d’alimentation pour les parents

- Proposez des repas plus petits et plus fréquents si l’appétit est faible.
- Priorisez les textures : les aliments lisses, écrasés ou finement hachés sont souvent mieux tolérés.
- Servez les aliments tièdes ou frais si les aliments chauds semblent irriter les gencives.
- Restez auprès de votre bébé pendant les repas pour réduire les risques d’étouffement.
- Gardez une hygiène bucco-dentaire douce : nettoyez les gencives et les dents naissantes avec un linge propre et doux.
Quand appeler un pédiatre
Demandez un avis médical si votre bébé a une température de 38°C ou plus, montre des signes de déshydratation, a une diarrhée ou des vomissements persistants, refuse la plupart des repas, ou semble anormalement somnolent ou difficile à calmer. Ces signes ne doivent pas être attribués automatiquement à la poussée dentaire.
FAQ sur les recommandations nutritionnelles pendant la poussée dentaire
Est-il normal que les bébés mangent moins pendant la poussée dentaire ?
Oui. La sensibilité des gencives peut rendre la mastication inconfortable. Proposez des aliments mous, maintenez les tétées régulières, et essayez de petits repas plus fréquents. L’appétit revient généralement une fois l’inconfort passé.
Quels fruits conviennent le mieux aux bébés qui font leurs dents ?
Les fruits doux comme la banane et la poire sont souvent bien tolérés. Servez-les écrasés ou en purée lisse. Si vous proposez de la pomme, faites-la cuire et écraser plutôt que de la donner en tranches dures.
Combien de repas un bébé qui fait ses dents doit-il prendre ?
Il n’y a pas de nombre unique adapté à tous. Si l’alimentation diminue, proposez des repas petits mais fréquents et concentrez-vous sur des aliments riches en nutriments plutôt que sur la quantité.
Pourquoi l’hydratation est-elle si importante pendant la poussée dentaire ?
Les bébés peuvent beaucoup saliver et certains boivent moins quand ils sont inconfortables. Le lait maternel ou infantile reste essentiel, et après 6 mois vous pouvez offrir de petites gorgées d’eau pendant les repas.
La fièvre fait-elle partie de la poussée dentaire ?
La poussée dentaire peut s’accompagner d’un léger changement de température, mais une véritable fièvre—38°C ou plus—doit être considérée comme un signe de maladie jusqu’à ce qu’un professionnel en dise autrement.
Le blanchiment des dents au bicarbonate de soude est-il sans danger ?
Le blanchiment des dents avec du bicarbonate de soude est-il sans danger ?
Utilisé occasionnellement et avec douceur, le bicarbonate de soude peut aider à éliminer les taches superficielles causées par le café, le thé ou le tabac. Il ne blanchit pas les dents et ne change pas leur teinte naturelle, et il ne remplace pas un dentifrice au fluor. Évitez de le mélanger à des ingrédients acides comme le citron ou le vinaigre, et arrêtez si vous remarquez une sensibilité ou une irritation des gencives.
Le bicarbonate de soude (bicarbonate de sodium) est un remède maison courant pour un sourire plus éclatant, car il peut polir certaines taches superficielles. Cela dit, “naturel” ne signifie pas toujours “sans risque”. La sécurité d’utilisation dépend de la manière dont vous l’utilisez, de la fréquence et de l’état de votre émail et de vos gencives.
Ce que fait le bicarbonate de soude sur les dents

Le bicarbonate de soude est légèrement abrasif et alcalin. Lors du brossage, il peut aider à détacher la plaque et à éliminer les taches superficielles situées à la surface de l’émail. Étant alcalin, il peut également neutraliser les acides présents dans la bouche qui contribuent à la déminéralisation de l’émail.
Le bicarbonate blanchit-il vraiment les dents ?
Il peut rendre les dents plus blanches en éliminant les décolorations de surface, mais sans les blanchir chimiquement. Les taches causées par le café, le thé, le vin rouge et le tabac sont les plus susceptibles de s’atténuer. Si vos dents paraissent plus foncées en raison de la génétique, du vieillissement, de médicaments ou d’un traumatisme, le bicarbonate ne changera pas réellement la teinte de fond.
Est-ce sans danger pour l’émail et les gencives ?
Des revues d’études indiquent que le bicarbonate de soude est intrinsèquement peu abrasif comparé à de nombreux autres agents abrasifs de dentifrice, et les dentifrices au bicarbonate sont considérés comme faiblement abrasifs. Les risques de sécurité proviennent généralement d’un brossage trop vigoureux, trop long, trop fréquent, ou d’un mélange avec des substances acides qui peuvent d’abord ramollir l’émail.
Le bicarbonate pur ne contient pas non plus de fluor, ingrédient essentiel pour prévenir les caries. Si vous remplacez votre dentifrice habituel par du bicarbonate sur le long terme, vous pourriez perdre l’exposition quotidienne au fluor qui renforce l’émail.
Inconvénients potentiels à surveiller
- Sensibilité dentaire, surtout si vous avez déjà un émail aminci ou des racines exposées.
- Irritation des gencives si la pâte est granuleuse ou si vous frottez le long de la gencive.
- Résultats inégaux si vous insistez sur certaines dents ou brossez trop vigoureusement à un endroit.
- Risque accru de caries si le bicarbonate remplace un dentifrice fluoré.
Comment utiliser le bicarbonate de manière sûre

Pour la plupart des adultes, une utilisation occasionnelle est la manière la plus sûre d’utiliser le bicarbonate comme un complément détachant plutôt qu’un substitut quotidien au dentifrice. Une règle de base courante chez les dentistes est une fois par semaine ou moins, surtout en cas de sensibilité.
Une méthode douce à la maison
- Humidifiez votre brosse à dents et saupoudrez une petite pincée de bicarbonate sur les poils, ou mélangez une petite quantité avec de l’eau pour former une pâte légère.
- Brossez délicatement pendant environ une minute, en insistant sur les zones tachées et en évitant toute pression forte au niveau des gencives.
- Rincez abondamment, puis brossez-vous les dents avec un dentifrice au fluor par la suite (ou utilisez-le au brossage suivant).
- Arrêtez si vous ressentez une forte sensibilité ou remarquez une douleur aux gencives.
Évitez les recettes combinant bicarbonate et jus de citron, vinaigre ou autres ingrédients acides. Les acides peuvent ramollir l’émail, et un brossage juste après peut accentuer l’usure.
Qui devrait éviter le blanchiment au bicarbonate ?

Évitez ou demandez d’abord l’avis d’un dentiste si vous avez une sensibilité dentaire modérée à sévère, une récession gingivale, une érosion de l’émail, des caries non traitées ou de nombreuses racines exposées. Ce n’est pas non plus recommandé pour les enfants, car leur émail est encore en développement et ils bénéficient davantage d’une utilisation régulière de fluor.
Alternatives plus sûres pour un blanchiment visible
Si vous souhaitez un blanchiment prévisible, un produit conçu pour les dents offre généralement de meilleurs résultats avec des instructions de sécurité claires. Envisagez ces options, en commençant par les moins intensives.
Dentifrice au bicarbonate avec fluor
Un dentifrice au fluor contenant du bicarbonate peut aider à éliminer la plaque et les taches superficielles au quotidien tout en prévenant les caries. C’est généralement un meilleur choix à long terme que le bicarbonate pur.
Bandes ou gels blanchissants au peroxyde
Les bandes et gels disponibles en pharmacie utilisent du peroxyde pour décomposer chimiquement les taches, ce qui peut éclaircir au-delà de la surface. Suivez bien les instructions et faites des pauses en cas de sensibilité.
Blanchiment sous supervision d’un dentiste
Si vous avez des couronnes, facettes, composites ou une couleur de dents inégale, un blanchiment supervisé par un dentiste est souvent la solution la plus sûre. Le dentiste peut aussi vérifier l’absence de caries ou de fissures, et recommander un plan adapté à votre santé bucco-dentaire.
Attention au charbon actif
Les produits au charbon actif sont populaires en ligne, mais les preuves d’un effet blanchissant significatif sont limitées, et l’abrasivité varie fortement d’un produit à l’autre. Certains poudres et dentifrices au charbon sont sans fluor, ce qui est un inconvénient pour la prévention des caries.
Questions fréquemment posées
Le blanchiment au bicarbonate est-il permanent ?
Non. Il élimine surtout les taches superficielles, donc les résultats s’estompent si les habitudes de coloration (café, thé, tabac) persistent.
Puis-je utiliser du bicarbonate tous les jours ?
L’utilisation quotidienne n’est pas idéale pour la plupart des gens, surtout en cas de brossage vigoureux ou de sensibilité. Un dentifrice au fluor est une meilleure base quotidienne.
Le bicarbonate agit-il sur les dents jaunes ?
Il peut aider si la couleur jaune provient de taches superficielles. Si la teinte vient de la dentine visible sous un émail aminci, le bicarbonate n’y changera rien.
Que faire si mes dents deviennent sensibles après ?
Arrêtez l’utilisation du bicarbonate et passez à un dentifrice pour dents sensibles contenant du fluor. Si la sensibilité persiste au-delà de quelques jours, prenez rendez-vous chez le dentiste.