Que faire si une facette en stratifié se casse ?
Que faire si une facette en céramique se casse ?
Si une facette en céramique s’écaille ou se casse, conservez le fragment si possible, évitez de mâcher avec cette dent et contactez rapidement votre dentiste. Rincez doucement avec de l’eau tiède salée et utilisez un analgésique en vente libre en cas de sensibilité. La plupart des cassures peuvent être réparées ou remplacées, et une intervention rapide aide à protéger la dent sous-jacente.
Les facettes en céramique peuvent avoir un aspect très naturel et, avec des soins appropriés, durent souvent plusieurs années. Toutefois, des accidents peuvent survenir, et une facette peut se fissurer, s’ébrécher ou se détacher.
Les étapes à suivre dépendent de la manière dont la facette a échoué et si la dent en dessous est exposée. Ce guide couvre les mesures immédiates à prendre, les options de réparation courantes et des moyens pratiques pour éviter une nouvelle casse.
Ces informations sont à titre indicatif général et ne remplacent pas un examen dentaire en personne. En cas de douleur intense, gonflement ou traumatisme facial, consultez d’urgence un dentiste ou un médecin.
Qu’est-ce qu’une facette en céramique

Une facette en céramique est une fine coque en porcelaine collée sur la surface avant d’une dent, le plus souvent les dents de devant. Elle peut améliorer la couleur, la forme, de petits espacements et des problèmes mineurs d’alignement tout en conservant une grande partie de la dent naturelle.
Parce que les facettes sont fines, elles dépendent d’un collage solide et d’une occlusion stable. Lorsqu’elles subissent une contrainte ou un choc direct, elles peuvent s’ébrécher, se fissurer ou se détacher.
Raisons courantes de cassure des facettes
- Traumatisme ou choc : Les chutes, blessures sportives ou coups directs à la bouche peuvent fracturer la porcelaine.
- Grincement ou serrement des dents (bruxisme) : Le grincement nocturne exerce une pression répétée sur les bords de la facette.
- Aliments ou objets durs : La glace, les bonbons durs, les os et l’utilisation des dents comme outils peuvent ébrécher la porcelaine.
- Changements d’occlusion ou contacts inégaux : Un point de contact trop élevé peut concentrer la force sur une zone de la facette.
- Problèmes de collage ou de matériau : Une contamination lors du collage ou une porcelaine affaiblie peut réduire la résistance au fil du temps.
Ce qu’il faut faire immédiatement

- Conservez les fragments : Placez le morceau cassé dans un récipient propre. S’il est intact, votre dentiste pourra peut-être le recoller.
- Protégez la dent : Évitez de mâcher de ce côté et privilégiez les aliments mous jusqu’à l’évaluation.
- Rincez doucement : Des bains de bouche tièdes à l’eau salée peuvent aider à garder la zone propre si la dent est rugueuse ou irritée.
- Gérez la sensibilité : Un analgésique en vente libre peut aider en cas de sensibilité. Évitez les aliments très chauds ou très froids.
- Recouvrez les bords tranchants si nécessaire : Si le bord de la facette est coupant, un peu de cire dentaire en pharmacie peut réduire l’irritation.
- Prenez rapidement rendez-vous chez le dentiste : Une intervention rapide réduit le risque de cassure supplémentaire et protège la dent sous-jacente.
Consultez en urgence si vous constatez une douleur intense, un saignement persistant, un gonflement facial, une dent mobile, ou si la casse est due à un choc important.
Une facette cassée peut-elle être réparée ?
Souvent, oui. Le meilleur choix dépend de la taille de la cassure, de son emplacement, de l’état de la surface de collage et de l’éventuel endommagement de la dent ou d’un ancien composite.
Votre dentiste vérifiera généralement votre occlusion, recherchera des fissures et évaluera la dent avant de décider si une réparation est fiable ou si un remplacement est préférable.
Options de traitement pour une facette cassée
Collage composite pour petites ébréchures
Les petites ébréchures sur le bord peuvent parfois être lissées ou réparées avec un composite de la couleur de la dent. Cela se fait généralement en une seule visite et constitue une solution économique, bien qu’elle soit moins résistante à l’usure que la porcelaine.
Recollement de la facette
Si la facette s’est détachée en un seul morceau et que la porcelaine n’est pas fracturée, le recollement peut être possible. Le succès dépend de la propreté des surfaces de la facette et de la dent ainsi que de la quantité de surface restante pour le collage.
Remplacement de la facette
En cas de fractures plus importantes, de cassures répétées ou de mauvais ajustement, le remplacement est souvent l’option la plus durable. Une nouvelle facette peut nécessiter une empreinte ou un scan numérique, avec un court délai de laboratoire et un rendez-vous de suivi pour le collage.
Facette temporaire en attendant
Si votre dent paraît inégale ou est sensible pendant l’attente d’une restauration définitive, une facette temporaire ou un composite provisoire peut protéger la dent et préserver l’esthétique.
Comment réduire le risque d’une nouvelle casse
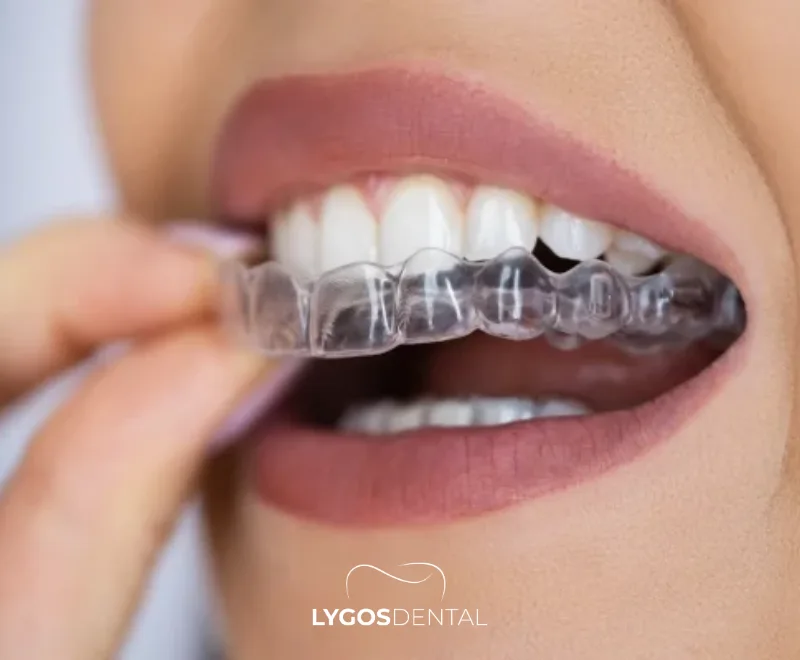
- Évitez de mordre des aliments durs : Évitez la glace, les bonbons durs et les noix avec les dents de devant.
- Portez une gouttière nocturne si vous grincez : Une gouttière sur mesure peut réduire la pression sur les facettes pendant la nuit.
- Utilisez un protège-dents pour le sport : Une protection est essentielle pour les sports de contact ou à risque de chute.
- Faites des contrôles réguliers : Votre dentiste peut détecter des problèmes d’occlusion, fissures précoces ou bords décollés.
- Maintenez une hygiène bucco-dentaire quotidienne : Brossez et utilisez du fil dentaire pour garder les bords sains et réduire le risque de caries autour de la facette.
- N’utilisez pas vos dents comme outils : Ouvrir des emballages ou mâcher des stylos sont des causes fréquentes d’ébréchures.
Questions fréquentes
Faut-il agir immédiatement si une facette casse ?
Contactez un dentiste dès que possible. Une évaluation rapide aide à éviter d’autres dommages et rend les réparations plus prévisibles.
Une facette cassée peut-elle se réparer seule ?
Non. Une facette ne peut pas se réparer d’elle-même. Elle nécessite une évaluation professionnelle pour décider entre lissage, collage, recollement ou remplacement.
La dent naturelle peut-elle être endommagée si la facette casse ?
Parfois. Une facette peut s’ébrécher sans affecter la dent, mais une fracture plus profonde ou une facette arrachée peut exposer l’émail ou la dentine, provoquant de la sensibilité.
Combien de temps dure une réparation de facette ?
Un lissage ou une réparation au composite mineur est souvent réalisé en une seule visite. Si une nouvelle facette est nécessaire, cela prend généralement plusieurs rendez-vous, car un travail de laboratoire est requis.
Une facette cassée est-elle douloureuse ?
Pas toujours. La douleur ou une forte sensibilité est plus probable si la dent est exposée, si l’occlusion est trop haute ou en cas de traumatisme.
Une facette cassée peut être frustrante, mais elle est généralement facile à gérer avec une prise en charge et un traitement adaptés. Protégez la zone, évitez de mâcher avec la dent concernée et consultez rapidement votre dentiste pour restaurer l’esthétique et la fonction en toute sécurité.
Appareils orthodontiques pour adultes
Appareils dentaires pour adultes
Les adultes peuvent porter un appareil dentaire à presque tout âge, tant que les dents et les gencives sont saines. Le traitement dure généralement entre 12 et 30 mois et peut être réalisé avec des appareils métalliques, céramiques, linguaux ou des aligneurs transparents. Un orthodontiste choisira la meilleure option en fonction de votre occlusion, du chevauchement dentaire et de votre mode de vie.
Les adultes peuvent-ils porter un appareil dentaire ?

Oui. Les dents bougent parce que le ligament parodontal et l’os environnant réagissent à une pression douce et constante, et cette biologie fonctionne toujours à l’âge adulte.
Ce qui compte le plus, c’est la santé bucco-dentaire globale. Si vos gencives et l’os de soutien sont stables, un traitement orthodontique peut être efficace à 20, 40, 60 ans ou plus.
Les adultes consultent souvent pour un chevauchement, des espaces, des problèmes d’occlusion, des douleurs à la mâchoire ou une récidive après un traitement antérieur. Le bruxisme (grincement des dents) peut aussi motiver un bilan occlusal et un réalignement dentaire.
Avantages des appareils dentaires à l’âge adulte
Un traitement orthodontique chez l’adulte peut améliorer à la fois l’apparence et la santé dentaire à long terme.
- Un sourire plus confiant : Des dents plus droites donnent un sourire plus propre et plus équilibré.
- Un nettoyage facilité : Des dents alignées réduisent les zones étroites difficiles à nettoyer, diminuant le risque de caries et de maladies des gencives.
- Meilleure fonction : Beaucoup de patients remarquent une mastication améliorée et moins d’usure inégale une fois l’occlusion corrigée.
- Protection des dents et des gencives : Réduire le chevauchement facilite l’hygiène et peut ralentir la récession gingivale due aux zones difficiles à nettoyer.
Y a-t-il une limite d’âge pour porter un appareil ?
Il n’y a pas de limite d’âge stricte. Les adultes peuvent observer un déplacement dentaire légèrement plus lent que les adolescents, donc le traitement peut durer un peu plus longtemps dans certains cas.
Un orthodontiste vérifiera la santé des gencives, le niveau osseux et les restaurations existantes avant de commencer. En cas de maladie parodontale active, elle devra être traitée en premier.
Options de traitement pour les appareils dentaires adultes

L’orthodontie moderne propose des solutions discrètes qui s’adaptent à différents budgets, modes de vie et complexités d’occlusion.
Appareils métalliques
Les appareils métalliques sont l’option la plus courante et la plus économique. Ils sont durables et efficaces pour des problèmes simples à complexes d’alignement et d’occlusion.
Appareils en céramique
Les appareils en céramique utilisent des brackets couleur dent, plus discrets que le métal. Ils peuvent se tacher si l’hygiène est négligée, mais restent populaires chez les adultes cherchant une solution moins visible.
Appareils linguaux
Les appareils linguaux sont placés derrière les dents, donc invisibles. Ils demandent une période d’adaptation plus longue et sont généralement plus coûteux en raison de leur personnalisation et de la technicité requise.
Aligneurs transparents
Les aligneurs transparents (comme Invisalign et systèmes similaires) sont amovibles et presque invisibles. Adaptés aux cas légers à modérés, ils sont pratiques pour le travail et la vie sociale, mais nécessitent un port régulier pour rester efficaces.
Combien de temps dure le traitement ?
La durée dépend du chevauchement, des problèmes d’occlusion et du type d’appareil. Pour beaucoup d’adultes, le traitement dure entre 12 et 30 mois.
Un léger réalignement peut prendre 6 à 12 mois, tandis que des corrections occlusales complexes peuvent nécessiter près de deux ans. Respecter les rendez-vous et les consignes de port (surtout pour les aligneurs) fait une grande différence.
Coût des appareils dentaires pour adultes en Turquie
Les tarifs dépendent de la complexité du cas, des matériaux, de l’emplacement de la clinique et de la durée du traitement. Les cliniques établissent généralement un plan final après un examen et des radiographies.
En 2026, de nombreuses cliniques en Turquie annoncent les fourchettes approximatives suivantes pour un traitement complet (les prix peuvent varier) :
- Appareil métallique : environ 25 000–40 000 TL
- Appareil en céramique : environ 35 000–55 000 TL
- Appareil lingual : environ 60 000–90 000 TL
- Aligneurs transparents : souvent à partir de 50 000 TL (les cas complexes peuvent dépasser 100 000 TL)
Certaines cliniques proposent des plans de paiement échelonné. En comparant les devis, demandez ce qui est inclus (dossiers, contentions, urgences, ajustements pour aligneurs).
Conseils pour les adultes portant un appareil

- Gardez une hygiène simple et régulière : Brossez après les repas quand possible et utilisez des brossettes interdentaires ou un hydropulseur pour atteindre les zones autour des brackets.
- Respectez le calendrier : Les ajustements et contrôles réguliers assurent une progression continue et évitent que de petits problèmes ne deviennent des retards.
- Adoptez des aliments adaptés : Évitez les aliments très durs ou collants qui peuvent casser les brackets ou tordre les fils.
- Protégez vos brackets et vos dents : Évitez de ronger vos ongles ou d’utiliser vos dents comme outil. Portez un protège-dents si vous faites des sports de contact.
- Planifiez la rétention : Les contentions font partie du traitement. Les porter selon les indications évite les rechutes.
FAQ – Appareils dentaires pour adultes
Les appareils sont-ils trop visibles chez les adultes ?
Non. Les brackets en céramique et les aligneurs transparents sont conçus pour être discrets, et beaucoup d’adultes les choisissent pour cette raison. Votre orthodontiste peut aussi proposer des options à profil bas si l’apparence est importante pour vous.
Les appareils vont-ils affecter ma façon de parler ?
Vous pourriez remarquer de légers changements les premiers jours, surtout avec des appareils linguaux ou de nouveaux aligneurs. La plupart des gens s’adaptent rapidement une fois que la langue trouve une nouvelle position.
Les appareils interféreront-ils avec mon travail ?
En général, non. Les aligneurs peuvent être retirés brièvement pour des événements importants, et les systèmes avec brackets sont courants en milieu professionnel. Prévoir les rendez-vous et garder un kit de soins bucco-dentaires au travail est utile.
Mes dents vont-elles rebouger après le traitement ?
Les dents peuvent se déplacer avec le temps sans contention. Porter votre appareil de rétention selon les instructions est le meilleur moyen de préserver les résultats.
Les appareils font-ils mal ?
Attendez-vous à une pression ou une sensibilité pendant quelques jours après les ajustements. Les aliments mous et les antalgiques en vente libre peuvent aider, mais demandez conseil à votre dentiste ou orthodontiste si l’inconfort est intense ou persistant.
Les dents deviennent-elles plus blanches après avoir arrêté de fumer ?
Les dents deviennent-elles plus blanches après avoir arrêté de fumer ?
Arrêter de fumer empêche l’accumulation de nouvelles taches de nicotine et de goudron, et de nombreuses personnes constatent une surface plus propre et plus lumineuse après un nettoyage professionnel et quelques mois de bons soins bucco-dentaires. Les taches brunes profondes qui ont pénétré l’émail ne disparaîtront pas d’elles-mêmes, mais les traitements de blanchiment peuvent généralement les atténuer en toute sécurité.
Pourquoi le tabagisme jaunit les dents

La fumée de cigarette contient du goudron et de la nicotine qui adhèrent à la surface des dents et pénètrent dans les pores microscopiques de l’émail. Avec le temps, cela crée un film jaune ou brun que le brossage régulier ne peut pas éliminer complètement. Plus vous fumez longtemps, plus la décoloration devient profonde et tenace.
Taches de surface vs. décoloration en profondeur
La plupart des taches dues au tabac sont « extrinsèques », c’est-à-dire qu’elles se trouvent à l’extérieur de la dent. Elles réagissent souvent bien à un nettoyage professionnel et au blanchiment. Certaines décolorations deviennent « intrinsèques » lorsque les pigments pénètrent plus profondément, ce qui peut nécessiter un blanchiment plus fort ou des options esthétiques comme le collage ou les facettes.
Sécheresse buccale et accumulation de plaque
Fumer peut réduire la salive et modifier le microbiome buccal, ce qui accélère l’accumulation de plaque et de tartre. Cette accumulation emprisonne les pigments et rend les dents ternes. Elle peut également aggraver la mauvaise haleine, que beaucoup remarquent s’améliorer après l’arrêt du tabac.
Ce qui change après avoir arrêté de fumer
Arrêter supprime la principale source de nouvelles taches, donc la décoloration cesse de s’aggraver jour après jour. À mesure que votre bouche se réhydrate et que vos gencives reçoivent un meilleur flux sanguin, les tissus ont souvent l’air plus sains et plus propres. Ces changements peuvent donner un sourire plus éclatant, même sans blanchiment.
Les dents vont-elles blanchir d’elles-mêmes ?
Les dents « blanchissent » rarement naturellement après l’arrêt du tabac, mais elles peuvent paraître plus claires à mesure que les taches de surface s’estompent et que la plaque diminue. Un nettoyage dentaire est souvent un point de bascule, car il élimine le tartre et polit les décolorations superficielles. Si les taches se sont accumulées pendant des années, des traitements de blanchiment sont généralement nécessaires pour un vrai changement de teinte.
Combien de temps faut-il pour voir une différence ?
Il n’existe pas de délai universel. Le changement dépend de la durée du tabagisme, du type de tabac, de la consommation de café ou de thé, et de la régularité de vos soins bucco-dentaires. La plupart des gens remarquent d’abord une réduction des odeurs et une sensation de bouche plus propre, suivies d’un éclaircissement progressif.
- Étapes typiques (à titre indicatif) :
- Premières semaines : haleine plus fraîche et moins de sécheresse buccale, les dents paraissent moins ternes.
- 1 à 3 mois : les gencives peuvent paraître plus saines, et l’accumulation de plaque ralentit souvent avec de bons soins à domicile.
- 3 à 6 mois : les taches de surface peuvent commencer à s’éclaircir, surtout après un nettoyage professionnel.
- 6 à 12 mois : de nombreux ex-fumeurs constatent leur meilleure amélioration « naturelle », mais les taches profondes persistent sans blanchiment.
Comment blanchir les dents plus rapidement après avoir arrêté
Si vous souhaitez une amélioration visible de la teinte, combinez de solides habitudes quotidiennes avec les bons soins professionnels. L’objectif est d’éliminer les taches et le tartre en toute sécurité sans abîmer l’émail.
Habitudes à adopter à la maison
- Se brosser les dents deux fois par jour avec un dentifrice au fluor et une brosse à poils souples.
- Nettoyer entre les dents chaque jour avec du fil dentaire ou des brossettes interdentaires.
- Utiliser un bain de bouche au fluor en cas de caries ou de sécheresse buccale.
- Se rincer la bouche à l’eau après avoir bu du café, du thé ou du vin rouge pour réduire les nouvelles taches.
Produits blanchissants en vente libre
Les dentifrices blanchissants peuvent aider à polir les taches de surface, mais ils ne modifient pas la teinte interne des dents. Les bandes ou gels blanchissants peuvent éclaircir plus efficacement, mais peuvent provoquer une sensibilité. En cas de récession gingivale, de caries ou de maladies parodontales, il est plus sûr de demander conseil à un dentiste avant de commencer.
Options professionnelles les plus efficaces contre les taches du tabac
- Détartrage et polissage : éliminent le tartre et les taches de surface, avec une amélioration visuelle immédiate.
- Blanchiment au cabinet ou sous supervision dentaire : changement de teinte plus rapide et prévisible que les produits maison.
- Polissage à l’air : méthode ciblée pour éliminer les taches tenaces lors des visites d’hygiène.
- Dentisterie esthétique (collage ou facettes) : envisagée en cas de taches profondes ou de dents abîmées ou inégales.
Autres bénéfices bucco-dentaires après l’arrêt
Un sourire plus éclatant est un bel avantage, mais le vrai gain est la santé. Arrêter de fumer peut réduire le risque de maladies des gencives et de perte dentaire, et améliore souvent la guérison après des traitements dentaires. Beaucoup remarquent aussi moins d’inflammation, moins d’aphtes et une bouche plus confortable et hydratée.
Quand consulter un dentiste
Prenez rendez-vous chez le dentiste si vous avez du mal à améliorer l’apparence de vos dents ou si vous présentez des symptômes de maladie des gencives. Un dentiste ou un hygiéniste peut déterminer si les taches sont superficielles, vérifier les caries et recommander l’approche de blanchiment la plus sûre.
Envisagez une consultation si vous avez :
- Des taches sombres ou irrégulières qui ne disparaissent pas après un nettoyage.
- Des gencives qui saignent, un gonflement persistant ou un mauvais goût en bouche.
- Une sensibilité dentaire, des dents mobiles ou une récession gingivale.
- Des plombages ou couronnes visibles qui ne correspondent plus à la couleur de vos dents.
Questions fréquentes
Les taches jaunes disparaissent-elles complètement après avoir arrêté ?
Certaines taches superficielles peuvent s’estomper une fois que vous arrêtez de fumer et maintenez un bon nettoyage. Les taches brunes profondes qui ont pénétré l’émail nécessitent généralement un blanchiment ou un traitement esthétique pour s’éclaircir nettement.
Quel est le moyen le plus rapide d’avoir un sourire plus blanc après avoir arrêté ?
Commencez par un nettoyage professionnel. Si vous souhaitez encore éclaircir votre sourire, demandez un blanchiment sous supervision dentaire. Cette combinaison cible les taches liées au tartre ainsi que les décolorations profondes.
Les produits blanchissants endommagent-ils l’émail ?
S’ils sont utilisés correctement, la plupart des produits blanchissants fiables sont sans danger pour l’émail. Les problèmes surviennent souvent en cas d’usage excessif, de gouttières mal ajustées ou de caries non traitées. En cas de sensibilité ou de récession, demandez d’abord un avis personnalisé.
Puis-je blanchir mes dents si j’ai une maladie des gencives ou des caries ?
Il vaut mieux traiter les maladies des gencives et les caries avant de blanchir. Le gel blanchissant peut irriter les gencives enflammées et ne résout pas le problème de fond. Une fois votre bouche en bonne santé, les résultats du blanchiment sont généralement meilleurs et plus confortables.
Les boissons gazeuses sont-elles nocives pour les dents ?
Les boissons gazeuses nuisent-elles aux dents ?
Les boissons gazeuses peuvent nuire aux dents car leurs acides abaissent le pH de la bouche et ramollissent l’émail. Boire fréquemment — surtout entre les repas — augmente le risque d’érosion de l’émail, de sensibilité et de caries. Les sodas sucrés présentent un risque supplémentaire, mais les boissons gazeuses sans sucre restent acides. Limitez la fréquence, rincez à l’eau et attendez avant de vous brosser les dents pour protéger l’émail.
Qu’est-ce qui est considéré comme une boisson gazeuse ?

Les boissons gazeuses sont des boissons contenant du dioxyde de carbone dissous, ce qui crée des bulles et forme un acide doux (acide carbonique). De nombreuses marques ajoutent d’autres acides — comme l’acide citrique ou l’acide phosphorique — pour le goût et la conservation. Ces acides supplémentaires sont une des raisons pour lesquelles certaines boissons gazeuses sont plus agressives pour l’émail que d’autres.
- Sodas classiques et light (cola, citron-lime, orange, root beer, etc.)
- Boissons énergisantes et de nombreux sports drinks pétillants
- Eaux pétillantes aromatisées et « seltzers » (surtout les saveurs d’agrumes)
- Thés glacés gazeux et boissons pétillantes prêtes à boire
Remarque : certaines boissons non gazeuses — comme les jus d’agrumes, le kombucha et les boissons à base de vinaigre — peuvent aussi être assez acides pour contribuer à l’érosion de l’émail. Le « pétillement » n’est pas le seul facteur : l’acidité et la fréquence de consommation comptent davantage.
Comment les boissons gazeuses affectent les dents
L’émail des dents est solide, mais il peut se ramollir lorsque votre bouche devient acide. Après avoir bu une boisson acide, le pH de votre bouche chute et les minéraux de l’émail commencent à se dissoudre (déminalisation). La salive peut réparer les premiers dommages en neutralisant l’acidité et en restituant les minéraux à l’émail (reminéralisation), mais elle a besoin de temps — surtout si vous sirotez des boissons acides sur une longue période.
Avec le temps, une exposition fréquente aux acides peut user l’émail, entraînant une érosion dentaire. L’érosion est différente des caries, mais les deux peuvent coexister car une surface rugueuse et affaiblie facilite l’adhérence de la plaque dentaire.
Le sucre augmente le risque
Les boissons gazeuses sucrées posent un second problème : la carie dentaire. Les bactéries buccales se nourrissent des sucres et libèrent des acides qui attaquent l’émail. Ainsi, avec de nombreux sodas et boissons énergisantes, vous êtes confronté à la fois à l’acidité de la boisson et à l’acide produit par les bactéries ensuite.
Signes d’érosion de l’émail à surveiller

L’érosion de l’émail peut être subtile au début. Les signes d’alerte fréquents incluent :
- Sensibilité au froid, au chaud ou aux aliments sucrés
- Dents qui paraissent plus jaunes à mesure que la dentine sous-jacente devient visible
- Apparence terne, rugueuse ou « crayeuse » de la surface
- Petits éclats, bords amincis ou changements dans la forme des dents
- Carie plus fréquente ou obturations qui échouent plus tôt que prévu
Si vous remarquez ces changements, une visite chez le dentiste est conseillée. L’érosion précoce peut souvent être stabilisée avec du fluor, des changements d’habitudes et des conseils ciblés avant qu’elle ne nécessite des traitements plus lourds.
Comment protéger ses dents si l’on boit des boissons gazeuses
1) Réduire le temps de contact
Plus une boisson acide reste en contact avec vos dents, plus elle peut ramollir l’émail. Essayez de consommer les boissons gazeuses pendant les repas plutôt qu’entre les repas, et évitez de les faire tourner en bouche.
- Utilisez une paille (dirigée vers l’arrière de la bouche).
- Finissez la boisson en une seule fois au lieu de la siroter pendant des heures.
2) Rincer et neutraliser
Après une boisson gazeuse, de l’eau plate aide à éliminer les acides et soutient l’effet tampon naturel de la salive. Un chewing-gum sans sucre peut également stimuler la salive, ce qui aide l’émail à se rétablir.
- Buvez quelques gorgées d’eau juste après.
- Si vous ne pouvez pas vous brosser les dents, mâchez un chewing-gum sans sucre pendant 10 à 20 minutes.
3) Bien choisir le moment du brossage
Se brosser les dents immédiatement après une boisson acide peut frotter un émail ramolli. La plupart des dentistes recommandent d’attendre au moins 30 minutes — voire jusqu’à une heure selon l’acidité et votre risque personnel.
- Si vous voulez vous rafraîchir plus tôt, rincez d’abord à l’eau.
- Brossez avec une brosse à poils souples et un dentifrice fluoré une fois le délai écoulé.
4) Renforcer l’émail au quotidien
L’émail ne repousse pas, mais il peut devenir plus résistant aux acides. Une routine cohérente fait une différence notable avec le temps.
- Utilisez un dentifrice fluoré deux fois par jour ; votre dentiste peut recommander une formule plus concentrée si vous êtes à risque.
- Utilisez du fil dentaire ou des brossettes interdentaires quotidiennement pour réduire la plaque qui retient l’acide contre les dents.
- Limitez les encas et boissons acides à des moments précis au lieu d’en consommer en continu.
Alternatives plus saines aux boissons gazeuses

Si vous souhaitez réduire les risques sans vous priver, ces options sont généralement plus douces pour l’émail :
- Eau plate (l’eau du robinet fluorée est un excellent choix au quotidien)
- Lait ou boissons à base de yaourt nature (le calcium et le phosphate soutiennent l’émail)
- Thé non sucré ou infusion
- Eau gazeuse nature sans acides ajoutés ni sucre (vérifiez l’étiquette pour l’acide citrique et les « arômes »)
Les boissons gazeuses affectent-elles davantage les dents des enfants ?
Les enfants et les adolescents peuvent être plus vulnérables car les habitudes se forment tôt et le grignotage est fréquent. Les dents de lait et les dents permanentes nouvellement sorties peuvent aussi être moins résistantes aux acides jusqu’à leur maturation complète. Si un enfant boit régulièrement du soda, des boissons énergisantes ou sportives, un dentiste peut proposer des alternatives pratiques et des stratégies de fluor adaptées à son âge.
Questions fréquentes
Les boissons gazeuses abîment-elles vraiment les dents ?
Oui. Leurs acides peuvent ramollir l’émail et contribuer à l’érosion dentaire. Si la boisson contient aussi du sucre, le risque de carie augmente car les bactéries produisent encore plus d’acide.
Une boisson gazeuse par jour est-elle nocive ?
Cela peut l’être sur le long terme, surtout si elle est bue lentement ou entre les repas. La consommer avec de la nourriture, utiliser une paille et rincer à l’eau ensuite peut en atténuer l’impact.
Dois-je me brosser les dents juste après une boisson gazeuse ?
Non. Attendez au moins 30 minutes (et jusqu’à une heure après des boissons très acides) pour permettre à l’émail de se durcir. En attendant, rincez à l’eau.
Les boissons gazeuses sans sucre abîment-elles les dents ?
C’est possible. Même sans sucre, beaucoup sont assez acides pour ramollir l’émail. Elles sont peut-être meilleures que les sodas sucrés pour éviter les caries, mais elles présentent toujours un risque d’érosion si elles sont consommées fréquemment.
Quelle est l’option gazeuse la plus sûre pour les dents ?
L’eau gazeuse nature est généralement le choix le plus doux. Les eaux pétillantes aromatisées peuvent être plus acides, alors traitez-les comme des sodas occasionnels.
Qu’est-ce qu’une tache dentaire due à la tétracycline ?
Qu’est-ce qu’une coloration dentaire à la tétracycline ?
Une coloration dentaire à la tétracycline est un type de décoloration intrinsèque des dents qui se forme lorsque des antibiotiques de la classe des tétracyclines sont pris pendant le développement des dents (pendant la grossesse ou la petite enfance). Le médicament se lie aux tissus dentaires en cours de minéralisation, laissant des bandes jaunes, grises, brunes ou bleues que le brossage ne peut pas éliminer. La dentisterie esthétique peut généralement améliorer l’apparence.
Les changements de couleur des dents peuvent être dus à l’alimentation, au tabagisme, aux traumatismes, au vieillissement ou à certains médicaments. La coloration à la tétracycline est différente car elle se forme à l’intérieur de la dent plutôt qu’à sa surface. C’est pourquoi un nettoyage classique ou un dentifrice blanchissant ne suffit pas à la faire disparaître.
Que sont les tétracyclines ?

Les tétracyclines sont une famille d’antibiotiques à large spectre utilisés pour traiter diverses infections bactériennes. Des exemples courants incluent la tétracycline, la doxycycline et la minocycline. Ils sont prescrits pour des affections telles que l’acné, les infections respiratoires, certaines infections cutanées et certaines maladies transmises par les tiques.
Pourquoi la tétracycline peut-elle tacher les dents
Ces antibiotiques ont une forte affinité pour le calcium. Lors de la formation des dents, les tétracyclines peuvent s’incorporer dans l’émail et la dentine en développement. Avec le temps, les composés piégés peuvent s’assombrir, en particulier avec l’exposition à la lumière, créant une tache intégrée à la structure dentaire.
À quoi ressemblent les taches de tétracycline
La décoloration liée à la tétracycline apparaît souvent sous forme de tons jaunes, bruns, gris ou bleus. Certaines personnes remarquent des bandes horizontales sur les dents, tandis que d’autres observent un changement plus uniforme de teinte. La couleur et le motif exacts dépendent du type d’antibiotique, de la dose et du stade de développement dentaire au moment de l’exposition.
Qui est le plus susceptible d’être affecté ?

Exposition pendant la grossesse
Les tétracyclines peuvent traverser le placenta. Si elles sont prises aux derniers stades de la grossesse — lorsque les dents primaires du bébé et les premières parties des dents permanentes se minéralisent — une coloration peut apparaître. Pour cette raison, les tétracyclines sont généralement évitées pendant la grossesse, sauf si le clinicien juge que les bénéfices dépassent clairement les risques.
Enfants de moins de 8 ans environ
Le risque est le plus élevé chez les jeunes enfants car de nombreuses dents permanentes sont encore en formation. Lorsque des antibiotiques de la classe des tétracyclines sont utilisés pendant cette période, la décoloration peut affecter à la fois les dents de lait et les dents adultes qui apparaîtront plus tard. En pratique, les cliniciens choisissent généralement d’autres antibiotiques pour les infections courantes dans ce groupe d’âge.
Utilisation à long terme chez les adolescents et les adultes
La plupart des adultes ne développent pas la bande classique de tétracycline car leurs dents sont déjà formées. Cela dit, la minocycline — en particulier en cas d’utilisation prolongée — a été liée à des taches sur les dents déjà sorties et sur les gencives chez certains patients. Si vous remarquez une nouvelle décoloration pendant un traitement à base de tétracycline pour l’acné ou une autre affection, demandez à votre prescripteur et à votre dentiste s’il existe une alternative.
Les taches de tétracycline sont-elles permanentes ?
Dans de nombreux cas, oui. Comme la décoloration est située à l’intérieur de la dent, le brossage, le polissage et la plupart des produits en vente libre ne l’éliminent pas. La bonne nouvelle, c’est que la dentisterie esthétique moderne peut souvent éclaircir ou masquer complètement la tache, selon sa profondeur et sa couleur.
Options de traitement pour améliorer l’apparence
Un dentiste commencera généralement par vérifier les caries, les défauts de l’émail et la santé des gencives, puis adaptera le traitement à la gravité de la tache. Les colorations jaunes ou brun clair peuvent répondre à des options conservatrices, tandis que les tons gris ou bleus nécessitent souvent des solutions par recouvrement. Parfois, la combinaison de traitements donne le résultat le plus naturel.
Blanchiment professionnel
Le blanchiment en cabinet et les gouttières à domicile sous supervision dentaire peuvent aider dans les cas de coloration légère à modérée. Les résultats sont généralement meilleurs pour les décolorations jaune-brun que pour les tons gris-bleu profonds. Le blanchiment peut prendre plus de temps que d’habitude, et la gestion de la sensibilité fait partie du protocole.
Collage composite
Le collage composite utilise une résine de la couleur des dents pour recouvrir la décoloration et affiner la forme des dents. C’est une bonne option pour les zones plus petites ou comme solution cosmétique économique. Le collage est moins durable que la porcelaine et peut nécessiter un entretien au fil du temps.
Facettes en porcelaine
Les facettes sont de fines coquilles de porcelaine collées sur la face avant des dents. Elles permettent de masquer efficacement les taches modérées à sévères de tétracycline, notamment lorsque des bandes sont visibles sur les dents de devant. Un plan de teinte soigné est essentiel pour que les facettes soient lumineuses sans paraître opaques.
Couronnes à recouvrement total
Lorsque la décoloration est sévère ou que la dent a aussi besoin d’une réparation structurelle, une couronne peut être le meilleur choix. Des matériaux comme le zirconium ou les options en porcelaine-fusion peuvent bloquer la couleur interne foncée tout en restaurant la solidité. Les couronnes nécessitent une réduction dentaire plus importante que les facettes, elles sont donc réservées aux cas cliniques appropriés.
Comment prévenir la coloration dentaire à la tétracycline

La prévention repose principalement sur le moment et le choix du médicament :
- Évitez les antibiotiques de la classe des tétracyclines pendant la grossesse et la petite enfance sauf recommandation explicite du clinicien.
- Pour les enfants de moins de 8 ans, demandez s’il existe un antibiotique alternatif sans tétracycline adapté à l’infection traitée.
- Si une tétracycline est prescrite pour une maladie grave, suivez les recommandations du prescripteur et ne cessez pas le traitement sans avis médical.
- Informez votre dentiste de toute prise antérieure de tétracycline afin que la décoloration soit évaluée précocement.
Quand consulter un dentiste
Prenez rendez-vous si vous voyez des bandes, une décoloration gris-bleu ou une teinte inégale des dents qui ne s’améliore pas avec un nettoyage classique. Un dentiste peut confirmer si la tache est interne, exclure d’autres causes et expliquer les résultats réalistes de chaque option de traitement. Les photos et le suivi des teintes sont souvent utiles pour planifier un blanchiment, des facettes ou des couronnes.
Foire aux questions
Qu’est-ce qu’une tache dentaire à la tétracycline ?
C’est une décoloration interne (intrinsèque) qui se forme lorsque des antibiotiques de la classe des tétracyclines sont pris pendant le développement des dents. La tache fait partie intégrante de la structure dentaire, c’est pourquoi le brossage ne l’élimine pas.
Les taches de tétracycline s’estompent-elles d’elles-mêmes ?
En général non. Certaines dents peuvent paraître plus foncées avec le temps, surtout avec l’exposition à la lumière et le vieillissement naturel. Un traitement esthétique est généralement nécessaire pour changer visiblement l’apparence.
Le blanchiment peut-il éliminer les taches de tétracycline ?
Le blanchiment peut aider dans les cas légers, mais les décolorations grises ou bleues profondes répondent souvent mal. De nombreuses personnes obtiennent de meilleurs résultats avec un blanchiment combiné à des facettes ou un collage, selon la dent et la teinte.
Est-ce que tous les antibiotiques de la tétracycline causent des taches ?
Le risque est le plus élevé lorsque ces antibiotiques sont utilisés pendant le développement des dents. Certains médicaments de cette famille, comme la minocycline, ont aussi été associés à des taches sur des dents déjà sorties lors d’une utilisation prolongée.
Quelles sont les couleurs possibles des taches de tétracycline ?
Les teintes vont du jaune et brun au gris ou bleu. Le motif peut être uniforme ou apparaître sous forme de bandes horizontales sur les dents.
Qu’est-ce que le traitement au fluorure ?
Qu’est-ce qu’un traitement au fluor ?
Le traitement au fluor est une application rapide en cabinet dentaire de fluor concentré—généralement sous forme de vernis ou de gel—qui renforce l’émail, aide à réparer la perte minérale précoce et réduit le risque de caries. Il est souvent recommandé pour les enfants et pour les adultes qui ont fréquemment des caries, portent un appareil dentaire ou souffrent de sécheresse buccale. Votre dentiste vous proposera un programme adapté à votre niveau de risque.
Comment le fluor protège les dents
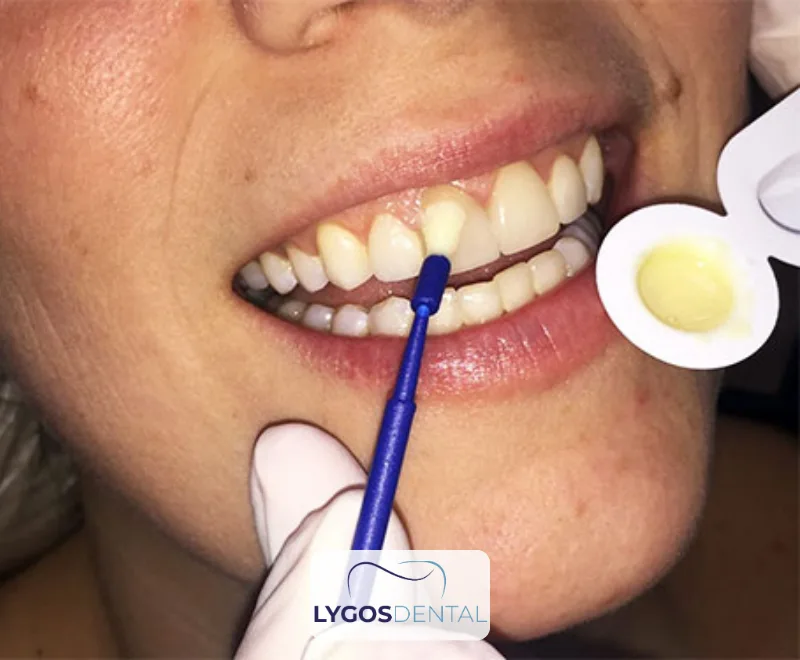
Le fluor est un minéral naturellement présent qui soutient l’émail, la couche externe dure de la dent.
Lorsqu’il est appliqué sur la surface dentaire, le fluor aide à remplacer les minéraux perdus lors des attaques acides et rend l’émail plus résistant aux dommages futurs. Il peut aussi ralentir l’activité des bactéries responsables des caries.
On absorbe de petites quantités de fluor par le dentifrice, l’eau potable dans certaines régions, et certains aliments. Les traitements professionnels au fluor apportent une concentration plus élevée directement là où c’est nécessaire.
Qui bénéficie du traitement au fluor
Les dentistes recommandent souvent le fluor topique pour les personnes présentant un risque accru de carie dentaire. Exemples courants :
- Les enfants lors de l’éruption des dents de lait et des dents permanentes
- Les adultes ayant un historique de caries fréquentes
- Les personnes portant un appareil orthodontique
- Toute personne souffrant de sécheresse buccale (due à des médicaments, à des conditions médicales ou à une respiration buccale)
- Les personnes ayant un déchaussement gingival, exposant les racines plus sensibles aux caries
- Les patients ayant des difficultés à se brosser les dents ou à utiliser du fil dentaire quotidiennement
- Les régimes riches en sucre ou les grignotages et boissons sucrées fréquents
Un examen rapide permet à votre dentiste de déterminer si vous avez besoin d’un vernis, gel, mousse au fluor ou d’une option sur ordonnance à utiliser à la maison.
Comment se déroule un traitement au fluor
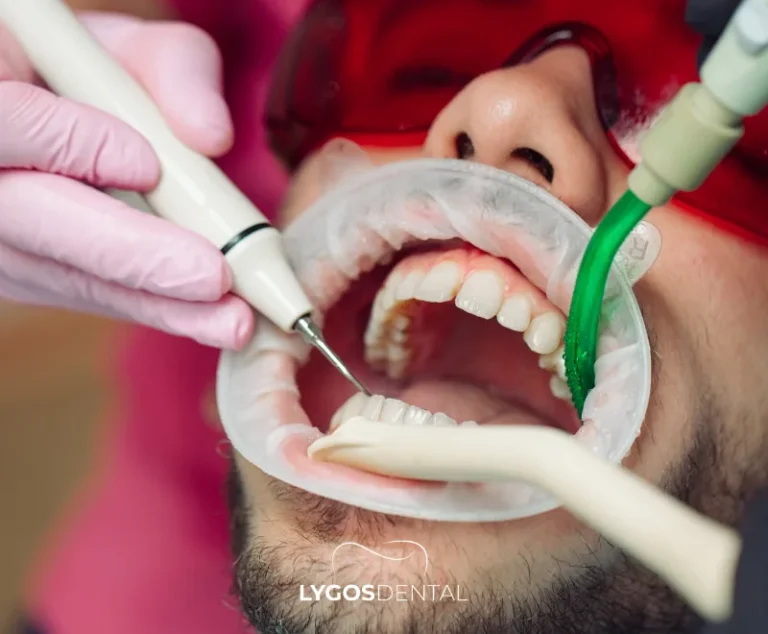
Le traitement au fluor en cabinet est simple, rapide et généralement indolore. Une visite standard se déroule comme suit :
- Nettoyage et séchage : les dents sont nettoyées et séchées afin que le fluor adhère uniformément à l’émail.
- Application : le vernis, le gel ou la mousse de fluor est appliqué à l’aide d’un petit pinceau ou d’une gouttière.
- Temps de pose : selon le produit, le fluor reste sur les dents pendant une courte période pour bien adhérer.
- Soins après application : vous recevrez des instructions sur le moment où manger, boire et vous brosser les dents.
La plupart des rendez-vous durent environ 5 à 10 minutes. L’objectif est la prévention : renforcer les dents avant que de petits problèmes ne deviennent des caries.
À quelle fréquence faut-il faire un traitement au fluor ?
Beaucoup d’enfants et d’adultes bénéficient d’un traitement au fluor deux fois par an, souvent lors des contrôles de routine.
Si votre risque de caries est plus élevé, votre dentiste peut recommander des applications tous les 3 à 6 mois. La bonne fréquence dépend de vos antécédents de caries, de votre alimentation, de votre hygiène bucco-dentaire et de facteurs comme un appareil dentaire ou la sécheresse buccale.
Conseils après le traitement
Après l’application du vernis ou du gel au fluor, suivez les instructions de votre dentiste. Les recommandations courantes incluent :
- Évitez de manger ou de boire pendant environ 30 minutes.
- Pendant quelques heures, privilégiez les aliments mous et évitez ceux qui sont très chauds, collants ou durs.
- Évitez les boissons acides le reste de la journée si vous êtes sujet à la sensibilité dentaire.
- Continuez à vous brosser les dents deux fois par jour avec un dentifrice au fluor. Si on vous a conseillé de retarder le brossage, reprenez-le comme indiqué.
Si vous avez un doute sur les consignes spécifiques liées au produit utilisé, appelez la clinique pour obtenir les instructions précises.
Avantages du traitement au fluor
- Réduit le risque de nouvelles caries en renforçant l’émail
- Aide à stopper la déminéralisation précoce de l’émail avant qu’elle ne devienne une cavité
- Favorise la prévention des caries autour des bagues et fils orthodontiques
- Peut réduire la sensibilité en renforçant l’émail affaibli et les racines exposées
- Aide à protéger les dents sur le long terme, soutenant la santé bucco-dentaire
Sécurité et effets secondaires possibles

Le traitement professionnel au fluor est considéré comme sûr lorsqu’il est appliqué par un dentiste et en quantités appropriées.
Les effets secondaires sont rares, mais possibles :
- Légers maux d’estomac si le fluor est avalé (plus fréquent chez les jeunes enfants)
- Allergie ou sensibilité rare aux ingrédients de certains vernis (informer votre dentiste des allergies connues, y compris à la colophane)
- Fluorose dentaire (taches blanches sur les dents en formation) causée par une ingestion excessive répétée de fluor pendant la petite enfance—généralement liée à l’ingestion de dentifrice ou de suppléments, pas à une seule application en cabinet
Les parents peuvent réduire le risque de fluorose en surveillant le brossage, en utilisant une quantité de dentifrice adaptée à l’âge (tache ou pois), et en aidant l’enfant à recracher au lieu d’avaler.
Coût du traitement au fluor en 2026
Les prix des traitements au fluor varient beaucoup selon la localisation, la clinique et le produit utilisé. Certains programmes de santé publique proposent le vernis au fluor gratuitement ou à faible coût pour les enfants, tandis que les cliniques privées fixent leurs propres tarifs.
Le coût dépend généralement de :
- La fréquence des traitements (ponctuel ou plan préventif programmé)
- Le type de fluor utilisé (vernis, gel, mousse ou options sur ordonnance)
- Votre santé bucco-dentaire globale et votre risque de caries
- Si la visite inclut un détartrage et un examen de routine
- La couverture d’assurance ou les programmes publics locaux
Pour un devis précis, demandez à votre cabinet dentaire après un examen. Dans de nombreux cas, la prévention coûte moins cher que le traitement des caries plus tard.
FAQ sur le traitement au fluor
Qu’est-ce que le traitement au fluor et à qui s’adresse-t-il ?
Le traitement au fluor est une application topique professionnelle (souvent sous forme de vernis ou de gel) qui renforce l’émail et aide à prévenir les caries. Il est couramment utilisé pour les enfants, mais il peut aussi aider les adultes ayant des caries fréquentes, une sécheresse buccale, un déchaussement gingival ou un appareil dentaire.
Le traitement au fluor est-il douloureux ?
Non. L’application est rapide et généralement confortable. Vous pouvez ressentir un léger film sur les dents, surtout avec le vernis, mais il n’y a ni forage ni anesthésie.
Combien de temps dure un traitement au fluor ?
La plupart des applications en cabinet prennent environ 5 à 10 minutes, sans compter le nettoyage et l’examen.
Le traitement au fluor est-il dangereux ?
Lorsqu’il est appliqué par un dentiste en dose appropriée, le traitement au fluor est considéré comme sûr. Les problèmes comme la fluorose sont généralement liés à une ingestion excessive prolongée durant la petite enfance, en particulier via le dentifrice ou les compléments.
Que faut-il éviter après un traitement au fluor ?
Il est généralement conseillé de ne pas manger ou boire pendant environ 30 minutes. Votre dentiste peut aussi recommander des aliments mous pendant quelques heures et d’éviter les aliments très chauds, collants ou durs jusqu’à ce que le vernis ait bien adhéré.
Si vous avez un doute sur l’adéquation du traitement au fluor pour vous ou votre enfant, demandez à votre dentiste une évaluation du risque de carie et un plan de prévention personnalisé.
Traitement des gencives au laser
Traitement des gencives au laser
Le traitement des gencives au laser utilise des lasers dentaires pour nettoyer les poches parodontales en réduisant les bactéries et en retirant les tissus enflammés. Il est utilisé contre les maladies des gencives et pour remodeler esthétiquement, souvent avec moins de saignement et une récupération plus rapide que la chirurgie traditionnelle. L’approche appropriée dépend de votre diagnostic, de la profondeur des poches et du système laser utilisé par votre dentiste.
Qu’est-ce que le traitement des gencives au laser
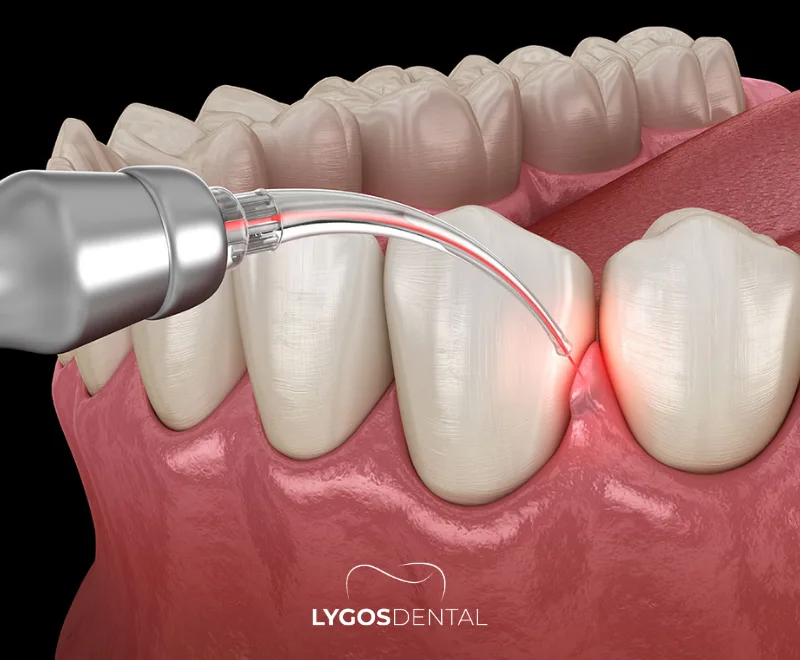
Le traitement des gencives au laser est une approche moderne utilisée pour traiter les maladies des gencives (maladie parodontale) et certaines préoccupations esthétiques. Le dentiste utilise un laser dentaire pour réduire les bactéries et retirer les tissus malades ou enflammés avec une grande précision. Dans de nombreux cas, il est pratiqué en complément d’un détartrage en profondeur plutôt qu’en remplacement complet d’une chirurgie parodontale conventionnelle.
Différents types de lasers sont utilisés en dentisterie, et la technique est aussi importante que l’appareil. Votre praticien choisira un protocole en fonction de la profondeur des poches, de l’état de l’os et des gencives, et si un surfaçage radiculaire est également nécessaire.
Quand les dentistes recommandent le traitement au laser
La thérapie parodontale assistée par laser peut être envisagée dans plusieurs situations. Votre dentiste confirmera le diagnostic et décidera si le recours au laser est adapté à votre cas.
- Gingivite : pour aider à réduire l’inflammation et la charge bactérienne en complément d’un nettoyage professionnel.
- Parodontite : pour accéder aux poches profondes et favoriser la décontamination en cas de perte d’attache.
- Infection péri-implantaire : pour gérer l’inflammation autour des implants dans le cadre d’un plan de maintenance plus large.
- Remodelage gingival et correction du « sourire gingival » : pour remodeler l’excès de tissu et améliorer la symétrie.
- Petites lésions des tissus mous : dans certains cas, les lasers peuvent aider à améliorer le confort lors du traitement de petites lésions buccales (demandez l’avis de votre dentiste).
Déroulement de la procédure
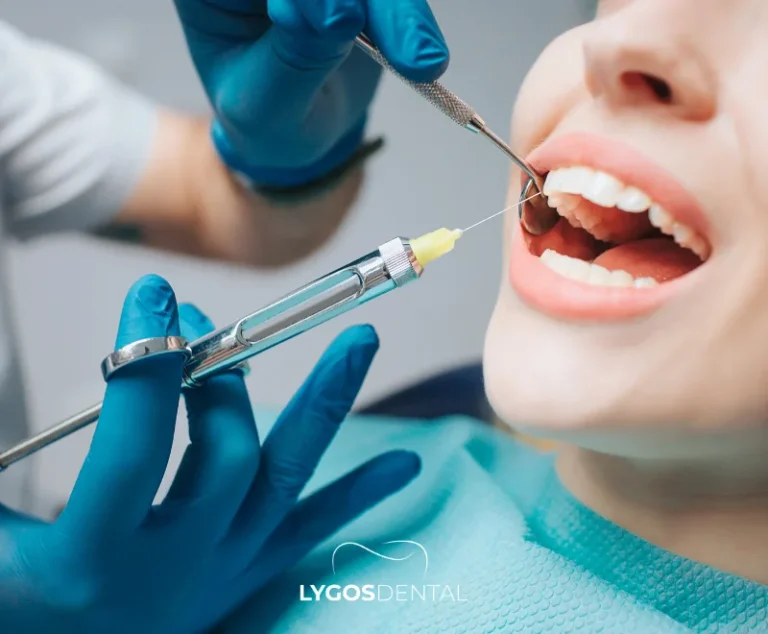
Examen et planification
Le rendez-vous commence par une évaluation complète de la situation parodontale. Cela peut inclure des mesures de poches, des radiographies, ainsi qu’un examen de vos antécédents médicaux et de vos traitements. Votre dentiste vous expliquera l’usage du laser et si un détartrage sera effectué lors de la même séance.
Anesthésie et confort
Une anesthésie locale est souvent utilisée, surtout pour les poches profondes. Certaines personnes ne ressentent qu’un léger inconfort, mais cela varie selon les patients. Votre dentiste pourra ajuster l’anesthésie, l’aspiration et le refroidissement pour rendre la séance plus confortable.
Nettoyage au laser et gestion des tissus
Le laser est dirigé dans la poche parodontale pour cibler les bactéries et les tissus malades tout en préservant autant que possible la gencive saine. Selon le protocole, le dentiste peut aussi utiliser des instruments à ultrasons et manuels pour retirer les dépôts durcis à la surface des racines. À la fin de la séance, la zone est rincée et contrôlée pour s’assurer de l’absence de saignement.
Suivi et entretien
Beaucoup de patients ont besoin d’un rendez-vous de suivi pour réévaluer la profondeur des poches et la cicatrisation. Des séances supplémentaires peuvent être programmées, notamment si plusieurs zones nécessitent un traitement. Le succès à long terme dépend de l’hygiène à domicile et des visites d’entretien professionnel régulières.
Bénéfices et attentes réalistes
La thérapie assistée par laser est appréciée pour son aspect moins invasif dans de nombreux cas. Cela peut offrir une expérience plus confortable et une récupération précoce plus douce.
- Moins de saignements et de gonflements pour de nombreux patients.
- Pas de points de suture pour de nombreuses interventions sur les tissus mous.
- Précision dans les zones étroites, ce qui permet de préserver la gencive saine.
- Souvent un retour plus rapide aux activités normales par rapport à une chirurgie par lambeau.
Le traitement au laser n’est pas automatiquement la meilleure option à chaque stade de la maladie parodontale. Une perte osseuse avancée, une anatomie complexe des poches ou d’autres éléments cliniques peuvent nécessiter une chirurgie parodontale. Un spécialiste parodontiste pourra déterminer si un traitement au laser est adapté.
Risques et limites possibles
Lorsqu’ils sont pratiqués par des professionnels formés avec des mesures de sécurité appropriées, les lasers dentaires sont largement utilisés. Cependant, il existe des limites et des inconvénients potentiels à connaître.
- Tous les cas ne réagissent pas de la même manière, et certains patients ont encore besoin de chirurgie ou de greffes.
- Une sensibilité ou gêne temporaire peut survenir, notamment après un détartrage en profondeur.
- Un échauffement excessif et une irritation des tissus sont possibles si les protocoles ne sont pas respectés — d’où l’importance de l’expérience du praticien.
- Les coûts peuvent être plus élevés que pour un nettoyage classique, selon le nombre de séances.
Informez votre dentiste si vous êtes enceinte, diabétique, sous anticoagulants ou si vous avez une condition qui affecte la cicatrisation. Ces facteurs ne sont pas toujours des contre-indications, mais ils peuvent modifier la manière dont le traitement est planifié.
Récupération et soins post-traitement

La plupart des gens reprennent rapidement leurs activités normales après un traitement au laser des gencives. Une légère sensibilité ou gêne est fréquente pendant une courte période, surtout si un détartrage en profondeur a été réalisé.
- Privilégiez les aliments mous pendant les premières 24 heures et évitez les boissons très chaudes ou très froides si vous êtes sensible.
- Brossez-vous les dents doucement et suivez les instructions de nettoyage données (une brosse à dents souple est souvent recommandée).
- Utilisez le bain de bouche prescrit selon les instructions et prenez les médicaments fournis jusqu’au bout.
- Évitez de fumer et de consommer de l’alcool pendant la phase initiale de guérison, car cela peut ralentir la régénération des tissus.
Contactez votre dentiste si vous remarquez une douleur croissante, un gonflement, du pus, de la fièvre ou des saignements persistants. Ces symptômes sont rares mais doivent être examinés rapidement.
Coût du traitement au laser en Turquie
Les prix varient car les cliniques peuvent facturer à la dent, au quadrant ou proposer un forfait incluant le détartrage en profondeur et les suivis. Le type de laser, la gravité de la maladie, la ville et l’implication d’un parodontiste peuvent influencer le coût total.
En 2026, les cliniques privées en Turquie proposent souvent des soins parodontaux à partir de quelques milliers de TL pour des zones limitées, avec des tarifs plus élevés pour un traitement complet de la bouche ou pour les procédures esthétiques combinées. Le seul devis fiable est celui fourni après un examen clinique et un plan de traitement écrit.
Si vous avez une assurance santé privée ou complémentaire, renseignez-vous sur la prise en charge. La couverture varie, et de nombreux contrats différencient les actes parodontaux des actes esthétiques.
FAQ sur le traitement des gencives au laser
Le traitement des gencives au laser est-il douloureux ?
La plupart des patients sont à l’aise avec une anesthésie locale. Vous pouvez ressentir une pression ou une légère sensibilité pendant et après la séance, surtout en cas de détartrage. L’inconfort est généralement de courte durée et peut souvent être géré avec les conseils de votre dentiste.
Combien de temps dure une séance ?
Cela dépend du nombre de zones à traiter. Une séance ciblée peut durer entre 20 et 60 minutes, tandis qu’un traitement complet de la bouche est généralement réparti sur plusieurs visites.
Le traitement au laser est-il permanent ?
Les résultats peuvent être durables si les facteurs de risque de la maladie des gencives sont contrôlés. Un brossage quotidien, le nettoyage interdentaire, l’arrêt du tabac et des visites de maintenance régulières sont essentiels à la stabilité à long terme.
Qui peut nécessiter une évaluation supplémentaire avant traitement ?
Les personnes atteintes de diabète non contrôlé, de troubles immunitaires, de troubles de la coagulation ou avec des antécédents médicaux complexes peuvent nécessiter une planification spécifique. Informez votre dentiste de tous vos traitements et de tout changement médical récent afin d’assurer la meilleure approche possible.
Que se passe-t-il si une dent incluse n’est pas extraite ?
Que se passe-t-il si une dent incluse n’est pas extraite ?
En matière de santé bucco-dentaire, l’un des problèmes les plus courants est la dent incluse. La question « Que se passe-t-il si une dent incluse n’est pas extraite ? » est souvent posée pour cette raison. Cette affection, souvent liée aux dents de sagesse, peut entraîner de graves complications si elle n’est pas traitée à temps. Dans cet article, nous aborderons tout, de ce qu’est une dent incluse, pourquoi elle apparaît, quels sont ses symptômes, et surtout, ce qu’il se passe si une dent incluse n’est pas extraite.
Qu’est-ce qu’une dent incluse ?
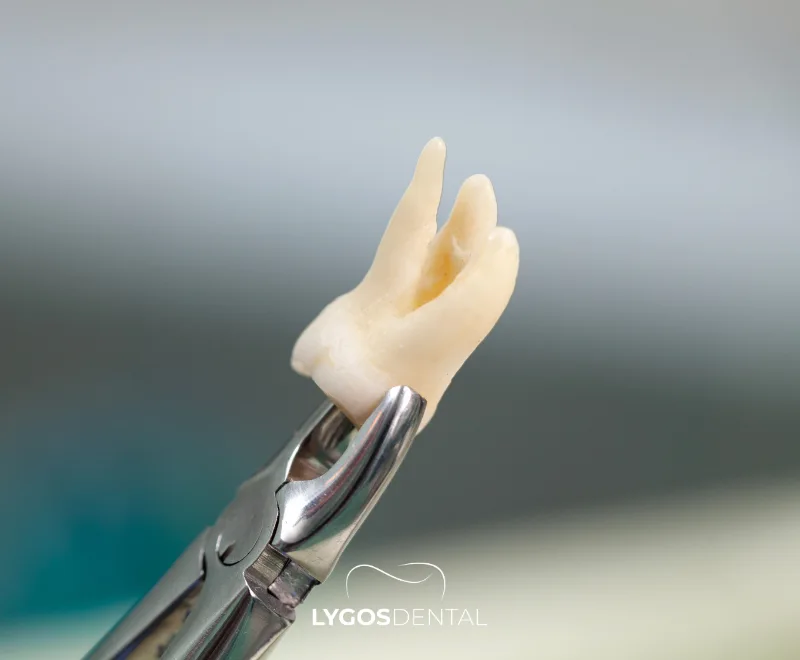
Une dent incluse est une dent qui ne parvient pas à faire éruption complètement ou partiellement dans la bouche et reste enfermée dans l’os de la mâchoire ou les tissus gingivaux. Cette affection touche le plus souvent les troisièmes molaires, également appelées dents de sagesse, mais peut également concerner les canines et autres molaires. Que se passe-t-il si une dent incluse n’est pas extraite ? La réponse réside souvent dans les complications que ces dents peuvent entraîner avec le temps.
Bien que les dents incluses puissent parfois être asymptomatiques, elles entraînent souvent douleur, infection et déplacement des dents adjacentes. Selon leur position et la structure de la mâchoire de l’individu, le degré d’inclusion peut varier. C’est pourquoi la question « Que se passe-t-il si une dent incluse n’est pas extraite ? » devient essentielle, surtout lorsque les symptômes apparaissent.
Pourquoi les dents incluses se développent-elles ?
Plusieurs facteurs peuvent entraîner des dents incluses :
- Mâchoire étroite : Le manque d’espace dans la mâchoire empêche la dent de faire éruption.
- Mauvaise inclinaison de la dent : Une dent qui pousse de travers peut ne pas réussir à émerger.
- Génétique : Des antécédents familiaux de dents incluses augmentent les risques.
- Éruption tardive : Les dents de sagesse, en particulier, ont tendance à sortir tardivement et peuvent rester bloquées.
- Dents de lait retenues : Celles-ci peuvent bloquer l’éruption des dents permanentes.
Parmi ces facteurs, la structure de la mâchoire est un facteur déterminant, et elle est étroitement liée à la question : Que se passe-t-il si une dent incluse n’est pas extraite ?
Quels sont les symptômes d’une dent incluse ?
Toutes les dents incluses ne provoquent pas de symptômes, mais beaucoup s’accompagnent de :
- Douleur localisée dans la bouche
- Gonflement et rougeur des gencives
- Difficulté à ouvrir la bouche
- Mauvaise haleine
- Maux de tête ou douleurs aux oreilles
- Ganglions enflés
Si ces symptômes sont présents, il est essentiel de consulter un dentiste, car ils peuvent indiquer que la réponse à « Que se passe-t-il si une dent incluse n’est pas extraite ? » implique des complications sérieuses.
Que se passe-t-il si une dent incluse n’est pas extraite ?
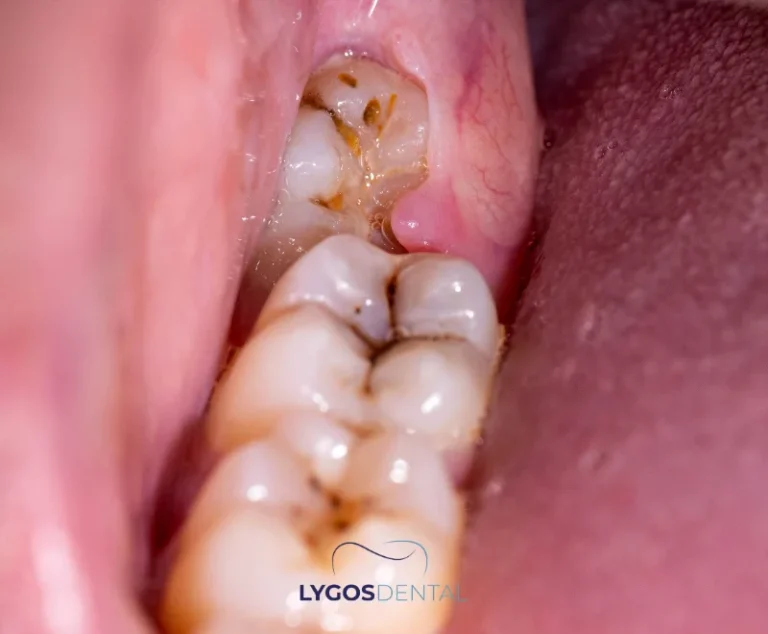
Si elle n’est pas traitée, une dent incluse peut entraîner plusieurs problèmes dépassant la zone concernée, affectant la santé bucco-dentaire globale. Voici des réponses détaillées à la question « Que se passe-t-il si une dent incluse n’est pas extraite ? » :
- Infections chroniques : Les dents incluses peuvent piéger des bactéries et des résidus alimentaires, provoquant des infections comme la péricoronarite. L’une des principales réponses à « Que se passe-t-il si une dent incluse n’est pas extraite ? » est la survenue d’infections chroniques des gencives environnantes.
- Kystes ou abcès : Des kystes remplis de liquide ou des abcès purulents peuvent se développer autour de la dent. Ceux-ci provoquent non seulement des douleurs, mais peuvent aussi endommager l’os de la mâchoire et les dents voisines. Donc, que se passe-t-il si une dent incluse n’est pas extraite ? Une croissance kystique et la destruction osseuse sont des possibilités sérieuses.
- Dommages aux dents adjacentes :Une dent incluse peut exercer une pression sur les dents voisines, entraînant des dommages, un déplacement ou une carie. C’est l’une des réponses les plus directes à « Que se passe-t-il si une dent incluse n’est pas extraite ? »
- Problèmes orthodontiques : La pression d’une dent incluse peut décaler l’occlusion ou déplacer les dents de devant, surtout après un traitement orthodontique. Que se passe-t-il si une dent incluse n’est pas extraite ? Vous pourriez avoir besoin d’un traitement orthodontique à nouveau.
- Douleur et inconfort : Une douleur persistante est fréquente et peut perturber votre sommeil, votre alimentation ou votre élocution. L’inconfort ressenti est un autre effet clair dans le cadre de « Que se passe-t-il si une dent incluse n’est pas extraite ? »
Dents incluses qui nuisent à la mâchoire et aux autres dents

Les dents incluses ne restent pas silencieuses — elles peuvent endommager les tissus et structures environnants. En ce sens, « Que se passe-t-il si une dent incluse n’est pas extraite ? » devient une question sur la perte osseuse de la mâchoire ou le risque de perte de dents voisines.
Les déformations structurelles de la mâchoire ou la douleur à l’articulation temporo-mandibulaire (ATM) peuvent résulter de dents incluses non traitées. Par conséquent, que se passe-t-il si une dent incluse n’est pas extraite ? Les risques dépassent la santé dentaire pour toucher la santé globale.
Quand faut-il extraire une dent incluse ?
Toutes les dents incluses ne nécessitent pas une extraction. Toutefois, l’extraction devient nécessaire lorsque :
- Il y a une infection active ou un abcès
- La dent incluse endommage les dents adjacentes
- Un traitement orthodontique est prévu
- L’hygiène buccale est compromise
Si ces situations ne sont pas prises en charge, chacune répond clairement à la question : Que se passe-t-il si une dent incluse n’est pas extraite ? Cela entraîne des dommages durables et des complications inutiles.
Que se passe-t-il si une dent incluse n’est pas extraite ? Questions fréquentes (FAQ)
Est-il nécessaire d’extraire toutes les dents incluses ?
Pas toujours. Mais si une dent incluse provoque douleur, infection ou dommage aux autres dents, elle doit être extraite. Encore une fois, que se passe-t-il si une dent incluse n’est pas extraite ? Cela peut s’aggraver avec le temps.
Combien de temps dure la douleur liée à une dent incluse ?
La douleur peut être temporaire ou persistante. Une douleur chronique est un signe que ce qui se passe si une dent incluse n’est pas extraite inclut un inconfort constant et une inflammation.
Une dent incluse peut-elle sortir toute seule ?
Rarement. La plupart des dents incluses restent coincées et nécessitent une intervention professionnelle. Sinon, que se passe-t-il si une dent incluse n’est pas extraite ? Elle peut causer des problèmes invisibles.
L’extraction d’une dent incluse est-elle difficile ?
Pas vraiment. Il s’agit d’une procédure courante réalisée sous anesthésie locale. L’éviter, cependant, entraîne les problèmes associés à que se passe-t-il si une dent incluse n’est pas extraite ?
Une perte de dent peut-elle survenir à cause d’une dent incluse ?
Oui. La pression exercée par une dent incluse peut endommager ou même entraîner la perte des dents adjacentes. Donc, que se passe-t-il si une dent incluse n’est pas extraite ? La perte dentaire est l’un des risques.
Qu’est-ce que la carie du biberon ?
Qu’est-ce que la carie du biberon ? Comment prendre soin des dents de bébé ?
La carie du biberon, également appelée carie de la petite enfance, survient lorsque les dents d’un nourrisson sont régulièrement exposées à des liquides sucrés—souvent en buvant ou en s’endormant avec un biberon. Les sucres nourrissent les bactéries qui produisent de l’acide, lequel affaiblit l’émail et provoque des caries. De bonnes habitudes alimentaires, un nettoyage quotidien et des visites précoces chez le dentiste permettent de prévenir la plupart des cas.
Qu’est-ce que la carie du biberon ?
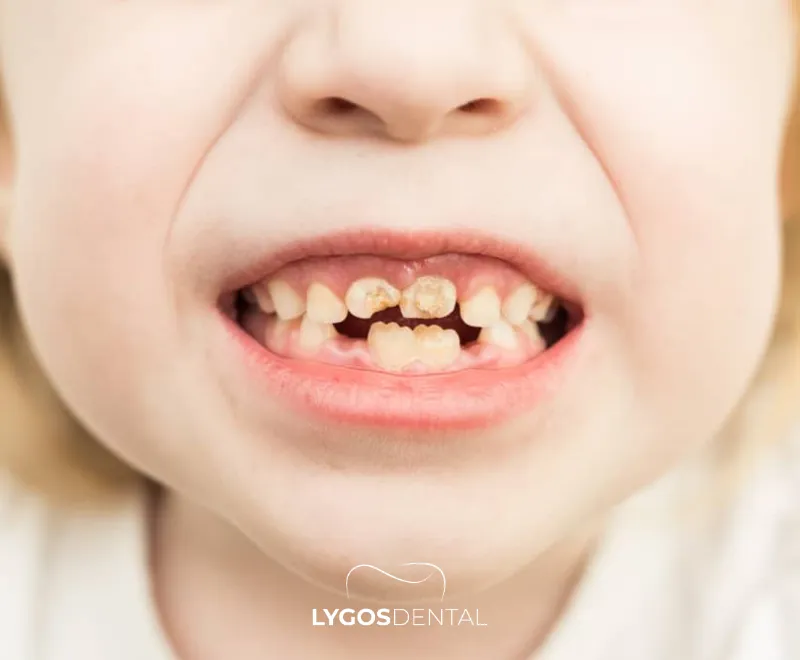
La carie du biberon est un type de carie précoce qui touche les nourrissons et les tout-petits. Elle se développe lorsque les dents sont exposées aux sucres pendant de longues périodes—en particulier lorsqu’un enfant boit des boissons sucrées toute la journée ou s’endort en tétant.
On l’appelle aussi carie de la petite enfance (CPE). Elle commence souvent sur les dents supérieures de devant, mais peut se propager à d’autres dents si les habitudes néfastes persistent.
Pourquoi la carie du biberon se développe-t-elle
Les caries se forment lorsque les bactéries de la plaque dentaire utilisent les sucres des aliments et des boissons pour produire de l’acide. Cet acide attaque l’émail à répétition, et les jeunes dents peuvent se détériorer rapidement.
Les déclencheurs courants incluent :
- S’endormir avec un biberon ou en boire fréquemment, surtout s’il contient du lait, du lait infantile, du jus, du thé sucré ou d’autres liquides sucrés.
- Des collations ou des boissons sucrées fréquentes entre les repas.
- Ne pas nettoyer les gencives et les dents dès l’apparition de la première dent.
- Sucettes sucrées (par exemple, trempées dans du miel ou de la confiture).
Quelles dents sont généralement touchées ?
La carie du biberon commence souvent sur les dents supérieures de devant car elles peuvent être baignées dans le liquide pendant l’allaitement. Les dents inférieures de devant sont parfois moins touchées car la langue et la salive offrent une protection naturelle.
Signes et symptômes précoces à surveiller
Une détection précoce facilite le traitement. Soyez attentif à :
- Des taches blanches crayeuses près de la gencive (signe précoce d’affaiblissement de l’émail).
- Coloration jaune, brune ou noire.
- Zones rugueuses, cavités ou trous visibles dans la dent.
- Sensibilité ou gêne lors de l’alimentation.
- Mauvaise haleine ou gencives irritées.
Comment prévenir la carie du biberon

1) Adapter les habitudes liées au biberon et au coucher
Essayez de ne pas laisser votre enfant s’endormir avec un biberon en bouche. Si un liquide est nécessaire pour le réconforter, l’eau est l’option la plus sûre pour les dents.
De nombreuses recommandations pédiatriques conseillent de commencer à passer du biberon à la tasse autour du premier anniversaire, ce qui réduit l’exposition prolongée des dents aux liquides.
2) Évitez que les boissons sucrées touchent les dents
Évitez de donner du jus ou d’autres boissons sucrées dans un biberon. Le lait, le lait maternel et le lait infantile sont réservés aux repas, tandis que l’eau plate est adaptée entre les repas si nécessaire.
3) Commencez le nettoyage tôt et gardez-le simple
Une routine adaptée à l’âge de votre bébé permet d’éviter l’accumulation de plaque. Visez des sessions courtes et régulières plutôt que des luttes prolongées.
De la naissance à la première dent :
- Essuyez les gencives avec un chiffon propre et humide ou de la gaze après les repas et avant le coucher.
À l’apparition de la première dent :
- Brossez doucement deux fois par jour avec une brosse à dents souple de taille adaptée aux bébés.
- Utilisez une trace (de la taille d’un grain de riz) de dentifrice au fluor. Continuez à aider au brossage et utilisez une très petite quantité jusqu’à ce que l’enfant sache bien recracher.
De 3 à 6 ans :
- Utilisez une quantité de dentifrice au fluor de la taille d’un petit pois et continuez à aider au brossage.
4) Planifiez les visites dentaires précocement
Prenez rendez-vous chez le dentiste dès l’apparition de la première dent ou avant l’âge d’un an. Les visites précoces permettent de détecter les premiers signes, de discuter des habitudes alimentaires et de recevoir des conseils personnalisés.
Quand consulter un dentiste

Contactez un dentiste si vous remarquez des taches blanches, une décoloration foncée, des fissures ou des trous dans les dents, ou si votre enfant semble gêné en mangeant. Les caries précoces peuvent évoluer rapidement, et un soin précoce permet d’éviter la douleur et des traitements plus complexes.
Questions fréquentes
La carie du biberon peut-elle être inversée ?
Les lésions précoces en taches blanches peuvent parfois être stabilisées grâce à une meilleure hygiène et à des conseils professionnels. Une fois la carie formée, un traitement dentaire est généralement nécessaire.
Ne touche-t-elle que les dents de devant ?
Elle commence souvent sur les dents supérieures de devant, mais peut se propager à d’autres dents si l’exposition au sucre continue et si le nettoyage est insuffisant.
L’alimentation nocturne est-elle toujours en cause ?
L’alimentation nocturne peut augmenter le risque car le flux salivaire diminue pendant le sommeil. Le vrai problème est le contact fréquent et prolongé entre les dents et les sucres—surtout quand l’enfant s’endort en tétant.
Que faire si mon enfant refuse de se brosser les dents ?
Gardez les sessions courtes et calmes, brossez à la même heure chaque jour, et utilisez une petite brosse souple. Laissez votre enfant tenir une deuxième brosse en guise de distraction, et misez sur la régularité plus que sur la perfection.
Combien de temps faut-il porter un appareil dentaire ?
Combien de Temps Faut-Il Porter une Contentions ?
La plupart des orthodontistes recommandent de porter une contention à plein temps (environ 20 à 22 heures par jour) pendant les 6 à 12 premiers mois après la dépose des appareils dentaires. Ensuite, de nombreux patients passent à un port uniquement nocturne. Comme les dents peuvent continuer à bouger avec le temps, le port nocturne pendant plusieurs années—ou plus longtemps—est courant, selon le plan de votre orthodontiste.
Qu’est-ce qu’une Contention ?

Qu’est-ce qu’une Contention ?
Une contention est un dispositif dentaire personnalisé qui aide à maintenir les dents dans la position obtenue après un traitement orthodontique. Selon votre cas, vous pouvez avoir une contention amovible transparente (souvent appelée contention Essix), une contention Hawley en fil de fer et acrylique, ou une contention fixe (collée) placée derrière les dents.
La rétention est la partie du traitement qui protège le résultat obtenu. Même des dents parfaitement alignées peuvent bouger si les tissus de soutien ne se sont pas complètement adaptés.
Pourquoi Les Dents Peuvent Bouger Après un Appareil Dentaire
Après un traitement avec appareils ou aligneurs, les gencives, les ligaments parodontaux et l’os environnant ont besoin de temps pour se stabiliser autour de la nouvelle position des dents. Pendant cette phase de remodelage, les dents sont plus susceptibles de se déplacer, surtout durant la première année.
Des changements de l’occlusion, une croissance tardive de la mâchoire, une tendance au chevauchement, et des habitudes comme le grincement ou le serrage des dents peuvent aussi contribuer à des déplacements progressifs. C’est pourquoi de nombreux orthodontistes recommandent un port nocturne à long terme, même après la période d’adaptation initiale.
Chronologie Typique du Port de la Contention

Les instructions de votre orthodontiste priment toujours, mais ces délais reflètent les plans de rétention courants pour les contentions amovibles.
Premiers 6–12 Mois : Port à Plein Temps
De nombreux patients sont invités à porter une contention amovible 20 à 22 heures par jour, en ne la retirant que pour les repas et le brossage des dents. Il s’agit généralement de la phase la plus critique pour éviter une récidive précoce.
Après Environ 1 An : Port Nocturne Uniquement
Une fois les dents plus stables, le port est souvent réduit à la nuit uniquement. Si votre contention devient serrée après une pause, cela peut indiquer un début de déplacement des dents—reprenez le port et contactez votre orthodontiste pour obtenir des conseils.
Deux Ans et Plus : Entretien à Long Terme
Beaucoup de personnes bénéficient d’un port nocturne pendant plusieurs années. Dans certains cas—en particulier lorsqu’il existe un risque accru de chevauchement ou de changement d’occlusion—le port nocturne peut être recommandé indéfiniment.
Contentions Fixes Vs Amovibles
Contentions Fixes (Collées)
Une contention fixe est un fil fin collé à l’arrière des dents antérieures. Comme elle reste en place, elle ne dépend pas du respect quotidien, mais elle nécessite un brossage soigneux et des vérifications régulières pour s’assurer qu’elle n’est pas desserrée.
Contentions Amovibles
Les contentions amovibles sont retirées pour manger et pour le nettoyage. Elles sont faciles à entretenir si elles sont utilisées correctement, mais négliger leur port peut entraîner un déplacement qui empêche leur bon ajustement.
Conseils Pratiques pour le Port d’une Contention Amovible
- Retirez votre contention avant de manger, et évitez de mâcher du chewing-gum en la portant.
- Tenez-la éloignée de la chaleur (eau chaude, boissons chaudes, lave-vaisselle, tableau de bord de voiture), ce qui peut déformer le plastique transparent.
- Rangez-la dans une boîte aérée lorsqu’elle n’est pas dans votre bouche—ne l’enveloppez jamais dans une serviette en papier.
- Rincez-la après l’avoir retirée et brossez-vous les dents avant de la remettre, si possible.
- Gardez-la hors de portée des animaux ; les contentions sont souvent mâchouillées.
- Apportez votre contention aux contrôles pour que votre dentiste ou orthodontiste puisse vérifier son ajustement et son état.
Comment Nettoyer une Contention

Nettoyage Quotidien
- Rincez-la à l’eau tiède après l’avoir retirée.
- Brossez-la doucement avec une brosse à dents souple et du savon doux.
- Évitez le dentifrice sur les contentions transparentes, car de nombreuses formules sont abrasives et peuvent provoquer des micro-rayures.
Nettoyage Hebdomadaire en Profondeur
- Faites-la tremper dans une solution pour nettoyage de contention, en suivant les instructions du produit.
- Si votre orthodontiste l’autorise, un court trempage dans du vinaigre blanc dilué peut aider à éliminer les dépôts minéraux—rincez soigneusement ensuite.
- N’utilisez jamais d’eau bouillante ni de nettoyants ménagers agressifs.
Port Nocturne : Pourquoi C’est Toujours Important
La rétention nocturne aide à prévenir les mouvements subtils qui peuvent survenir à cause du serrement, du grincement ou des forces quotidiennes normales. Beaucoup de gens ne remarquent pas que leurs dents ont bougé jusqu’à ce que le changement soit visible ou que leur contention semble serrée.
Si l’on vous a conseillé de porter votre contention la nuit, considérez cela comme un entretien—similaire au port d’une gouttière. C’est une petite habitude qui peut préserver des années de travail orthodontique.
Que Se Passe-T-Il Si Vous Arrêtez de Porter Votre Contention ?
Les dents peuvent commencer à revenir vers leur position d’origine, parfois en quelques semaines. Si votre contention ne vous va plus, ne forcez pas—contactez votre orthodontiste, car vous pourriez avoir besoin d’un ajustement ou d’un remplacement pour éviter d’endommager l’appareil ou vos dents.
Questions Fréquemment Posées
Combien de temps dois-je porter une contention après un appareil ?
De nombreux orthodontistes recommandent un port à plein temps pendant les 6 à 12 premiers mois, puis un port nocturne. Votre programme peut être plus court ou plus long selon la réaction de vos dents et la stabilité de votre occlusion.
Dois-je porter une contention à vie ?
Certains patients doivent porter leur contention la nuit sur le long terme car les dents peuvent bouger avec l’âge. Si votre orthodontiste recommande un port nocturne continu, c’est généralement pour prévenir un chevauchement ou une récidive progressive.
Que faire si j’oublie de porter ma contention pendant quelques jours ?
Remettez-la dès que vous vous en souvenez. Si elle est serrée ou douloureuse, portez-la pendant de courtes périodes et appelez votre orthodontiste pour obtenir des conseils—surtout si l’ajustement a changé.
Quelle est la différence entre une contention fixe et amovible ?
Les contentions fixes sont collées derrière les dents et restent en place, tandis que les contentions amovibles sont retirées pour les repas et le nettoyage. Les deux fonctionnent bien si elles sont bien entretenues.