Stylo blanchissant pour les dents
Stylo Blanchissant pour les Dents
Les stylos blanchissants pour les dents sont de petits gels à appliquer avec un pinceau, capables d’éclaircir les taches superficielles légères sur les dents naturelles lorsqu’ils sont utilisés conformément aux instructions. La plupart des gens constatent des changements subtils après quelques jours, avec des résultats optimaux en 1 à 2 semaines. Les résultats ne sont pas permanents et peuvent s’estomper si vous buvez régulièrement du café, du thé ou du vin.
Qu’est-ce Qu’un Stylo Blanchissant Pour les Dents ?

Un stylo blanchissant est un applicateur fin et pratique pour les déplacements, rempli de gel blanchissant. La plupart des formules contiennent du peroxyde d’hydrogène ou du peroxyde de carbamide, des agents blanchissants courants dans les produits à domicile. Il suffit d’appliquer une fine couche de gel directement sur la surface avant des dents, puis de laisser poser.
Comment Fonctionnent les Stylos Blanchissants
Les gels blanchissants agissent en décomposant les composés responsables des taches pour rendre les dents plus éclatantes. Les stylos délivrent généralement une plus petite quantité de gel et un temps de contact plus court que les gouttières ou les traitements professionnels, donc les résultats sont souvent modestes. Ils sont idéaux pour un jaunissement léger et des taches de surface dues aux aliments et boissons.
Les stylos blanchissants ne modifient que la couleur de l’émail naturel. Ils n’éclaircissent pas les couronnes, plombages, facettes ou résines, et peuvent accentuer les différences de teinte si vous avez des restaurations visibles.
Comment Utiliser un Stylo Blanchissant

Les instructions exactes varient selon la marque, donc suivez d’abord l’étiquette. Ces étapes couvrent le processus général et aident à obtenir des résultats plus homogènes.
- Nettoyez vos dents : Brossez et passez le fil dentaire (ou rincez bien) afin que le gel atteigne l’émail, et non la plaque ou les résidus.
- Séchez les dents de devant : Utilisez un mouchoir propre ou un coton pour sécher doucement les dents à blanchir. Une surface sèche aide le gel à rester en place.
- Distribuez une petite quantité : Tournez, cliquez ou pressez le stylo jusqu’à ce qu’un peu de gel apparaisse sur la pointe.
- Appliquez une couche fine : Peignez une couche légère et uniforme sur la surface avant des dents visibles lorsque vous souriez. Évitez les gencives et les lèvres.
- Laissez sécher : Gardez les lèvres loin des dents pendant que le gel sèche. Beaucoup de stylos sèchent en moins d’une minute, mais respectez le temps indiqué sur votre produit.
- Évitez de manger ou boire temporairement : Évitez de manger ou boire pendant 30 à 60 minutes (ou selon les instructions) pour permettre au gel d’agir.
La plupart des marques recommandent une application une à deux fois par jour pendant 1 à 2 semaines. Une utilisation excessive peut augmenter la sensibilité sans améliorer les résultats.
Combien de Temps Avant de Voir les Résultats ?
Certaines personnes remarquent un léger changement après quelques utilisations, surtout si les taches sont principalement superficielles. Pour beaucoup, l’amélioration la plus visible survient après 1 à 2 semaines d’application régulière. Si vous ne voyez aucun changement après la durée recommandée, la décoloration peut être plus profonde et moins réceptive aux produits en stylo.
Les résultats dépendent de facteurs tels que :
- La gravité et la profondeur des taches
- La fréquence de consommation de boissons colorantes comme le café, le thé ou le vin rouge
- Si vous fumez ou utilisez des produits nicotinés
- La concentration de l’agent blanchissant et la durée d’application
- Le respect des instructions du produit
Combien de Temps les Résultats Durent-Ils ?
Le blanchiment avec un stylo n’est pas permanent. Les dents peuvent de nouveau se tacher avec le temps, et l’éclat obtenu peut s’estomper en quelques jours ou semaines selon vos habitudes. Beaucoup utilisent les stylos pour des retouches ponctuelles plutôt qu’en usage quotidien.
Pour prolonger les résultats :
- Limitez les aliments et boissons tachants ou rincez à l’eau après en avoir consommé
- Utilisez une paille pour les boissons colorées afin de réduire le contact avec les dents de devant
- Attendez au moins 30 minutes après des aliments acides avant de vous brosser les dents pour protéger l’émail
- Maintenez un brossage quotidien et des nettoyages dentaires réguliers
Avantages et Inconvénients des Stylos Blanchissants
Avantages :
- Application rapide et simple avec peu de préparation
- Portable et pratique pour les voyages ou événements
- Coût inférieur à celui d’un blanchiment professionnel
- Utile pour les retouches entre les nettoyages ou traitements
Inconvénients :
- Résultats souvent subtils et temporaires comparés aux gouttières ou traitements en cabinet
- Peut provoquer une sensibilité dentaire ou une irritation légère des gencives, surtout en cas d’usage excessif
- Inefficace sur les couronnes, facettes, plombages ou décoloration sévère
- Des résultats inégaux sont possibles si le gel touche les gencives ou est mal appliqué
Erreurs Courantes à Éviter
- Oublier de se brosser les dents : Le gel fonctionne mieux sur un émail propre, non sur la plaque ou les résidus.
- Appliquer sur des dents humides : La salive peut diluer le gel et le faire glisser.
- Utiliser trop de produit : Une couche épaisse n’éclaircit pas plus vite et peut irriter les gencives.
- Laisser le gel toucher les gencives : Le peroxyde peut provoquer un blanchiment temporaire ou des brûlures des tissus mous.
- Manger ou boire immédiatement : Laissez le produit agir pour éviter de le rincer trop tôt.
- Surutiliser pour des résultats “plus rapides” : Une utilisation trop fréquente peut augmenter la sensibilité sans améliorer le blanchiment.
- Le stocker à la chaleur : La chaleur peut nuire à la stabilité du gel ; conservez-le au frais et au sec.
Sécurité, Sensibilité et Qui Devrait Éviter les Stylos Blanchissants

Lorsqu’ils sont utilisés selon les instructions, les stylos blanchissants sont généralement considérés comme sûrs pour de nombreux adultes. L’effet secondaire le plus courant est une sensibilité dentaire temporaire, causée par le passage du peroxyde à travers l’émail jusqu’à la couche interne de la dent. Une irritation légère des gencives peut également se produire si le gel touche les tissus mous.
Pour réduire la sensibilité :
- Utilisez le stylo moins souvent ou faites une pause de un ou deux jours si la sensibilité augmente
- Appliquez une couche plus fine et évitez les gencives
- Utilisez un dentifrice pour dents sensibles et une brosse à poils souples
- Évitez les aliments très chauds ou froids pendant une journée si vos dents réagissent
Consultez un dentiste avant d’utiliser un stylo blanchissant si vous avez des caries non traitées, une maladie des gencives, de l’émail usé, des restaurations récentes sur les dents visibles ou une sensibilité persistante. Le blanchiment est aussi généralement déconseillé aux enfants et doit être discuté avec un dentiste pendant la grossesse ou l’allaitement.
FAQ sur le Stylo Blanchissant
Les stylos blanchissants sont-ils sûrs ?
Ils peuvent l’être pour de nombreux adultes s’ils sont utilisés exactement comme indiqué et achetés auprès de marques fiables. En cas de douleurs dentaires, problèmes de gencives ou dents très sensibles, consultez d’abord un dentiste.
Les stylos blanchissants provoquent-ils une sensibilité ?
C’est possible. La sensibilité est généralement temporaire et s’améliore souvent si vous réduisez la fréquence ou arrêtez temporairement. Si elle persiste après arrêt, consultez un dentiste.
Les stylos blanchissants fonctionnent-ils sur toutes les dents ?
Ils fonctionnent sur les dents naturelles, principalement contre les taches superficielles. Ils ne blanchissent pas les couronnes, facettes, plombages ou résines, et peuvent être inefficaces contre une décoloration grise ou brune profonde.
À quelle fréquence faut-il utiliser un stylo blanchissant ?
La plupart des produits recommandent une à deux fois par jour pendant environ 1 à 2 semaines, puis des retouches occasionnelles. Ne dépassez pas la fréquence indiquée sur l’étiquette.
Les enfants ou femmes enceintes peuvent-ils utiliser un stylo blanchissant ?
Ils ne sont généralement pas recommandés pour les enfants. En cas de grossesse ou d’allaitement, demandez d’abord conseil à votre dentiste.
Quand Consulter un Dentiste à la Place
Envisagez un contrôle dentaire avant le blanchiment si vous avez :
- Des douleurs dentaires, caries visibles ou plombages cassés
- Des gencives qui saignent, un gonflement ou des signes de maladie parodontale
- Une décoloration gris foncé, bleutée ou en bandes, qui peut être interne
- Des couronnes ou facettes visibles et souhaitez une
Quand faut-il poser un implant dentaire après une extraction dentaire ?
Quand un implant dentaire doit-il être posé après une extraction dentaire ?
Un implant dentaire peut être posé le jour même de l’extraction, quelques semaines plus tard ou après la guérison de l’alvéole—souvent entre 4 et 8 semaines, ou 12 à 16 semaines, et parfois après plus de 6 mois en cas d’infection, de perte osseuse ou de greffe. Le moment le plus sûr dépend de l’os, de l’épaisseur de la gencive et de vos antécédents médicaux.
Pourquoi le timing est important après une extraction
Après l’extraction d’une dent, l’alvéole commence à guérir et l’os de la mâchoire se remodèle naturellement. C’est normal, mais cela peut réduire la largeur de la crête osseuse et modifier le contour gingival—surtout au cours des premières semaines et mois.
Le moment de la pose de l’implant est planifié pour équilibrer trois objectifs : positionner l’implant idéalement, obtenir une bonne stabilité initiale dans l’os et réduire les risques de complications comme l’infection ou le recul gingival. Votre dentiste utilise un examen et des images pour déterminer quelle période convient à votre cas.
Qu’est-ce qu’un implant dentaire et comment fonctionne le traitement ?
Un implant dentaire est une petite tige en titane ou alliage de titane qui remplace la racine d’une dent manquante. Avec le temps, il se lie à l’os de la mâchoire (ostéointégration), créant une base stable pour une couronne, un bridge ou une prothèse.
La plupart des traitements implantaire suivent ces étapes :
- Évaluation et planification (antécédents médicaux, occlusion, et imagerie radiographique ou 3D si nécessaire)
- Extraction dentaire et gestion du site (parfois avec greffe de préservation de l’alvéole)
- Pose de l’implant (immédiatement ou après une période de guérison)
- Guérison et intégration (généralement plusieurs semaines à quelques mois, selon le cas)
- Restauration finale (couronne ou autre prothèse) et entretien à long terme
La meilleure question n’est pas seulement « combien de temps dois-je attendre », mais « quel moment offrira le résultat le plus sûr et le plus stable pour ma bouche ».
Options de timing pour la pose d’un implant après extraction

Les praticiens décrivent généralement quatre catégories de timing. Les plages indiquées ci-dessous sont typiques ; votre plan peut varier selon l’anatomie, l’infection et la nécessité d’une greffe.
| Option | Timing typique | Raisons courantes de le choisir | Inconvénients |
| Immédiate (Type I) | Même visite que l’extraction | Alvéole saine, pas d’infection aiguë, os suffisant pour la stabilité | Technique sensible ; risque plus élevé de récession dans les tissus fins |
| Précoce avec guérison des tissus mous (Type II) | Environ 4 à 8 semaines | Permet la fermeture gingivale de l’alvéole ; vérification de l’absence d’infection | Deux interventions ; un remodelage osseux précoce se produit |
| Précoce avec guérison osseuse partielle (Type III) | Environ 12 à 16 semaines | Améliore la stabilité après comblement osseux ; utile après lésions étendues | Délai plus long ; modifications osseuses plus marquées |
| Tardive / Site guéri (Type IV) | Environ 6 mois ou plus | Nécessité de greffe, infection importante ou délai planifié | Risque accru de résorption osseuse ; greffe plus probable |
Pose immédiate de l’implant (le même jour)
La pose immédiate signifie que l’implant est inséré juste après l’extraction, lors du même rendez-vous. Cela fonctionne bien lorsque les parois de l’alvéole sont intactes, les gencives saines, et qu’il y a suffisamment d’os pour bien ancrer l’implant.
Elle peut être envisagée lorsque :
- Il n’y a pas d’infection aiguë au site d’extraction
- La paroi osseuse frontale et la gencive sont épaisses et stables
- Votre dentiste peut obtenir une bonne stabilité primaire dans une position 3D correcte
La pose immédiate réduit le nombre d’interventions et la durée totale du traitement. Néanmoins, ce n’est pas le meilleur choix dans toutes les situations, surtout dans les zones esthétiques avec des tissus fins.
Pose précoce après guérison des tissus mous (4–8 semaines)
Dans cette approche, le site d’extraction est laissé à la fermeture gingivale avant de poser l’implant. Ce tissu supplémentaire peut faciliter la gestion du site et permet de vérifier l’absence d’inflammation ou d’infection persistante.
Pose précoce après guérison osseuse partielle (12–16 semaines)
Attendre quelques mois permet un comblement osseux plus important dans l’alvéole, ce qui peut améliorer la stabilité de l’implant. Ce moment est souvent choisi lorsqu’une lésion plus importante rend une pose plus précoce moins fiable.
Pose tardive sur site complètement guéri (6 mois ou plus)
La pose tardive signifie que l’implant est inséré après guérison et remodelage de l’alvéole. Cette option est parfois préférée en cas de greffe importante, d’infection sévère ou de délai nécessaire pour raisons personnelles ou médicales.
L’inconvénient est que la crête osseuse peut rétrécir durant la guérison, augmentant ainsi le besoin de greffe osseuse pour reconstruire le site.
Quels facteurs déterminent le bon moment ?

Votre dentiste considère à la fois les facteurs locaux et votre état de santé général. Voici les points décisionnels les plus courants :
Volume et densité osseuse : Un os adéquat est nécessaire pour stabiliser l’implant. Si l’alvéole est fine ou endommagée, une greffe peut être recommandée avant ou pendant la pose.
Infection et maladies des gencives : Une infection aiguë est une raison de retarder la pose. Les problèmes parodontaux chroniques doivent être traités au préalable pour réduire le risque de maladie péri-implantaire.
Épaisseur gingivale et esthétique : Des gencives fines et un os facial fin présentent un risque accru de récession, surtout en cas de pose immédiate dans les zones visibles.
Besoin de greffe osseuse ou de procédures sinusiennes : Si une préservation de crête, une greffe en deux temps ou un sinus lift est nécessaire, le calendrier peut être allongé pour permettre la guérison de la greffe.
Santé générale et traitements médicaux : Le diabète non contrôlé, l’immunosuppression, un antécédent de radiothérapie et certains médicaments osseux peuvent affecter la guérison et le risque. Un plan personnalisé est essentiel.
Tabac et nicotine : La nicotine réduit le flux sanguin et augmente les risques de complications ou d’échec. Arrêter avant et après la chirurgie améliore la guérison.
La pose immédiate ou différée est-elle meilleure ?
Aucune des deux options n’est automatiquement « meilleure ». La pose immédiate peut être efficace, mais elle nécessite une anatomie idéale et une technique rigoureuse. La pose précoce ou tardive peut être plus sûre si l’alvéole est altérée, infectée ou si une greffe est nécessaire.
Un bon plan vise une stabilité prévisible et des gencives saines autour de la couronne finale. Si votre dentiste recommande d’attendre, c’est généralement pour protéger le résultat à long terme—et non pour retarder le processus.
À faire avant et après un traitement implantaire
Avant l’extraction ou la planification de l’implant
- Fournissez vos antécédents médicaux complets et la liste de vos médicaments, y compris les traitements contre l’ostéoporose ou les antécédents de radiothérapie.
- Demandez si une solution temporaire est nécessaire pendant la guérison (appareil provisoire, bridge collé ou couronne temporaire).
- Si vous fumez ou consommez de la nicotine, prévoyez une période d’arrêt—la guérison est meilleure sans nicotine.
- Traitez toute maladie gingivale active et réduisez la plaque avant la chirurgie.
Après extraction (si vous attendez)
- Suivez attentivement les consignes postopératoires, notamment concernant le nettoyage et l’alimentation les premiers jours.
- Continuez un brossage doux et les bains recommandés pour favoriser la cicatrisation gingivale.
- Demandez si une greffe de préservation alvéolaire est recommandée pour limiter la résorption.
- Évitez de fumer ou de vapoter pendant la guérison, car cela ralentit la régénération tissulaire.
Après la chirurgie implantaire
- Privilégiez les aliments froids et mous le premier jour et évitez de mâcher du côté opéré.
- Prenez les médicaments prescrits selon les consignes et terminez l’antibiotique s’il a été prescrit.
- Maintenez une hygiène buccale rigoureuse autour du site, avec les outils recommandés par votre dentiste.
- Assistez aux visites de suivi pour surveiller la guérison et la stabilité de l’implant.
Que se passe-t-il si la dent n’est pas remplacée ?
Laisser un espace vide après extraction peut entraîner une résorption osseuse progressive. Avec le temps, les dents voisines peuvent se déplacer, la morsure peut changer et l’efficacité masticatoire peut diminuer.
Les espaces visibles peuvent aussi affecter l’apparence et la clarté de la parole. Si vous hésitez entre plusieurs options, une consultation peu après l’extraction permet de garder plus de solutions possibles.
Foire Aux Questions
Un implant peut-il être posé immédiatement
5 effets néfastes graves du tabagisme sur la santé bucco-dentaire
Le tabagisme : 5 effets graves sur la santé bucco-dentaire
Le tabagisme assèche la bouche, perturbe la flore buccale et réduit l’irrigation sanguine des gencives. Avec le temps, cela augmente le risque de maladies des gencives, mauvaise haleine, coloration des dents, cicatrisation lente après des extractions ou implants, perte de dents et cancer de la bouche. Des visites régulières chez le dentiste et l’arrêt du tabac sont les moyens les plus efficaces de réduire ces risques.
Le tabagisme affecte bien plus que les poumons. Dans la bouche, la fumée de tabac modifie la salive, favorise les bactéries nocives et réduit l’apport en oxygène et en nutriments aux gencives.
Ces changements font apparaître les problèmes dentaires plus tôt et les font progresser plus rapidement. Voici les atteintes bucco-dentaires les plus courantes et les plus graves liées au tabac, ainsi que des signes pratiques à surveiller et des mesures utiles.
Comment le tabagisme affecte la bouche
La fumée de tabac contient des substances chimiques qui irritent les tissus, rétrécissent les vaisseaux sanguins et perturbent le processus normal de réparation du corps. Elle assèche également la bouche, facilitant ainsi l’accumulation de plaque et d’infections.
Les effets courants dans la bouche comprennent :
- Moins de salive (bouche sèche), ce qui réduit le nettoyage naturel et l’effet tampon de la bouche.
- Un déséquilibre de la flore buccale, laissant proliférer les bactéries responsables des odeurs et des maladies.
- Une accumulation accrue de plaque et de tartre, augmentant le risque de caries et de maladies des gencives.
- Une circulation sanguine réduite dans les gencives, masquant les signes précoces et ralentissant la cicatrisation.
- Un risque accru d’infections telles que le muguet, surtout si l’hygiène buccale est déjà mauvaise.
Les 5 atteintes bucco-dentaires les plus graves dues au tabac

1. Risque accru de maladie des gencives
Le tabagisme est fortement lié à la parodontite (maladie des gencives). Lorsque le flux sanguin est réduit, les gencives reçoivent moins d’oxygène et de nutriments, et la réponse immunitaire est affaiblie.
La maladie gingivale commence souvent discrètement par une légère sensibilité ou des saignements, puis progresse vers un déchaussement des gencives et une perte osseuse autour des dents. À mesure que l’os de soutien se détériore, les dents deviennent mobiles et peuvent finir par tomber.
2. Mauvaise haleine persistante et perte de goût
La bouche sèche et l’accumulation bactérienne entraînent souvent une mauvaise haleine persistante (halitose). Même les bonbons à la menthe forts ne masquent que temporairement l’odeur tant que la cause principale – la fumée – persiste.
Le tabagisme émousse aussi les papilles gustatives et l’odorat. Beaucoup remarquent que les aliments ont moins de goût avec le temps, ce qui peut influencer l’appétit et les choix alimentaires.
3. Coloration des dents et accumulation rapide de tartre
La nicotine et le goudron laissent des taches tenaces sur les dents et le long des gencives. Avec le temps, la décoloration devient plus difficile à éliminer, même avec un nettoyage professionnel.
Les fumeurs ont également tendance à former du tartre plus rapidement. Cette surface rugueuse favorise la fixation de la plaque, aggravant l’irritation et l’inflammation gingivale.
4. Cicatrisation plus lente et risque accru de perte de dents
Parce que le tabac restreint la circulation sanguine, la guérison est plus lente après des extractions, détartrages profonds, implants ou autres interventions. Cela augmente le risque d’infection, d’alvéolite sèche après extraction et de complications pendant la convalescence.
Sur le long terme, une maladie gingivale non traitée et une perte osseuse continue rendent la perte de dents plus probable. Les dents manquantes affectent la mastication, la parole et la confiance, et peuvent entraîner un déplacement des dents voisines.
5. Risque accru de cancer de la bouche
Le tabagisme est un facteur de risque majeur pour les cancers de la bouche, de la langue, de la gorge et des lèvres. La fumée de cigarette contient des milliers de substances chimiques, dont environ 70 cancérigènes connus capables d’endommager l’ADN des cellules buccales.
La détection précoce est essentielle. Des examens dentaires réguliers permettent d’identifier les lésions suspectes avant qu’elles ne deviennent plus difficiles à traiter.
Ce qui peut s’améliorer après l’arrêt du tabac

Arrêter de fumer donne à la bouche une chance de se rétablir. Beaucoup de gens remarquent une haleine plus fraîche, un meilleur goût et moins de sécheresse à mesure que la production de salive se normalise.
Les gencives répondent aussi mieux aux soins professionnels après l’arrêt du tabac. Bien que certains dommages ne puissent pas toujours être inversés, l’arrêt réduit les risques d’aggravation des maladies gingivales et des altérations des tissus.
Quand consulter un dentiste
Prenez rendez-vous chez le dentiste si vous remarquez l’un des signes suivants :
- Gencives qui saignent, enflées ou sensibles
- Récession gingivale ou dents qui semblent plus “longues” qu’avant
- Haleine persistante ou mauvais goût qui ne disparaît pas
- Dents mobiles ou changement dans l’alignement de votre mâchoire
- Plaies, bosses ou taches blanches/rouges dans la bouche durant plus de deux semaines
Questions fréquentes
Le tabac provoque-t-il des maladies des gencives ?
Oui. Le tabagisme augmente la plaque et le tartre, affaiblit la réponse immunitaire et réduit le flux sanguin vers les gencives, rendant la maladie parodontale plus probable et plus difficile à traiter.
Le tabagisme provoque-t-il la mauvaise haleine ?
Oui. La fumée, la bouche sèche et l’accumulation bactérienne entraînent fréquemment une mauvaise haleine chronique.
Le blanchiment des dents est-il efficace chez les fumeurs ?
Le blanchiment peut aider, mais les taches réapparaissent souvent si le tabagisme continue. Un nettoyage dentaire préalable, une bonne hygiène quotidienne et la réduction ou l’arrêt du tabac améliorent la durée des résultats.
Le tabac augmente-t-il le risque de cancer buccal ?
Oui. Le tabagisme est un facteur de risque majeur pour les cancers buccaux, et ce risque augmente avec la durée et l’intensité de la consommation. Des examens dentaires réguliers augmentent les chances de détection précoce.
La santé bucco-dentaire s’améliore-t-elle après l’arrêt du tabac ?
Pour beaucoup, oui. L’haleine et le goût s’améliorent souvent, les gencives guérissent mieux après les traitements, et le risque de dommages futurs diminue par rapport à une consommation continue.
Comment le port d’un appareil dentaire affecte-t-il la vie sociale ?
Le Port d’un Appareil Dentaire Affecte-t-il la Vie Sociale ?
Porter un appareil peut sembler gênant socialement au début, car il modifie votre sourire, peut affecter légèrement la parole et demande plus d’attention lors des repas à l’extérieur. La plupart des gens s’y habituent en quelques jours ou semaines. Avec le temps, des dents plus droites renforcent souvent la confiance en soi et facilitent le sourire, ce qui améliore le confort social.
Un traitement orthodontique peut améliorer la fonction masticatoire, la santé bucco-dentaire et l’apparence du sourire. Il peut aussi influencer la manière dont on se sent en société, surtout au début, lorsque la bouche s’adapte. La bonne nouvelle, c’est que la plupart des changements sociaux sont temporaires, et que beaucoup de gens gagnent en assurance au fil du traitement.
Ce Qui Change le Plus au Cours des Premières Semaines

Les premiers jours avec un appareil s’accompagnent souvent d’un changement visible du sourire, de légères douleurs et d’un temps d’adaptation pour le nettoyage. Si vous êtes adolescent, vous pouvez craindre les remarques à l’école ; si vous êtes adulte, vous pouvez vous sentir gêné au travail ou lors de rendez-vous. Ces sentiments s’estompent généralement une fois que l’appareil devient une partie normale de votre routine.
Si la visibilité vous inquiète, demandez à votre orthodontiste des options plus discrètes comme les bagues en céramique, les appareils linguaux (placés derrière les dents) ou les aligneurs transparents, si votre cas le permet.
Sorties et Événements Sociaux
Les repas entre amis peuvent paraître différents au début, car certains aliments peuvent décoller les bagues ou tordre les fils. Avec quelques habitudes simples, la plupart des gens continuent à manger à l’extérieur sans se sentir limités.
Aliments à Éviter ou à Consommer Avec Précaution
Les aliments durs, collants ou très mâchables sont les plus susceptibles de poser problème. À l’extérieur, privilégiez les options plus tendres et coupez les aliments en petits morceaux pour faciliter la mastication.
- Produits durs : noix, glace, bonbons durs, pain croûteux
- Produits collants : caramel, chewing-gum, toffee
- Aliments difficiles à mordre : pommes entières, épis de maïs, sandwichs épais (à couper d’abord)
Gérer la Nourriture Coincée dans l’Appareil
La nourriture coincée dans l’appareil est fréquente et peut être gênante, mais c’est facile à gérer. Ayez toujours une brosse à dents de voyage, une brossette interdentaire ou un enfile-fil dans votre sac. Un simple rinçage à l’eau après le repas aide aussi, en attendant un brossage complet.
Parler, Sourire et Prendre des Photos

Les appareils modifient la façon dont les lèvres et la langue bougent autour des dents, donc il est normal de remarquer de petits changements au début. La plupart des gens s’adaptent rapidement, et vos amis remarquent généralement moins que vous ne le pensez.
Modifications Temporaires de la Prononciation
Certains sons (comme « s » ou « t ») peuvent paraître différents la première semaine, surtout si vous avez des cales ou de nouveaux élastiques. Lire à voix haute quelques minutes par jour peut accélérer l’adaptation. Si la parole reste altérée après plusieurs semaines, votre orthodontiste peut rechercher une cause précise.
Se Sentir Confiant en Sourire
Il est courant de sourire moins au début, surtout sur les photos en gros plan. À mesure que les dents s’alignent, beaucoup de gens se sentent plus à l’aise pour sourire et rire à nouveau. Si vous vous sentez tendu sur les photos, entraînez-vous à sourire naturellement devant un miroir.
Confiance et Image de Soi au Fil du Temps
La confiance en soi baisse souvent au début du traitement et augmente à mesure que les résultats deviennent visibles. Voir ses dents s’aligner, une meilleure occlusion ou moins d’encombrement permet de passer du focus sur l’appareil aux résultats. Pour beaucoup, ce changement facilite la vie sociale.
Communication et Réactions des Autres
La plupart des gens ont l’habitude de voir des appareils et n’y prêtent pas attention. Si quelqu’un fait une remarque maladroite, une réponse calme suffit à clore le sujet sans en faire un moment gênant. Des phrases simples comme « Oui, je les fais redresser » ou « Je corrige enfin ma mâchoire » permettent souvent de passer à autre chose.
Défis Sociaux Courants et Comment les Gérer

Quelques outils pratiques permettent d’éviter les situations les plus redoutées. Ces conseils sont particulièrement utiles à l’école, au travail, en voyage ou lors d’événements spéciaux.
Points douloureux : Utilisez de la cire orthodontique sur les bagues irritantes et rincez avec de l’eau salée tiède si votre orthodontiste le recommande.
Lèvres sèches ou irritées : Gardez un baume à lèvres à portée de main et buvez régulièrement, surtout dans les environnements chauffés ou climatisés.
Attache cassée ou fil qui pique : Contactez rapidement votre orthodontiste ; des solutions temporaires comme la cire peuvent aider en attendant le rendez-vous.
Inquiétude lors de conversations rapprochées : Inclinez légèrement votre corps, maintenez le contact visuel et parlez calmement—les gens se concentrent sur votre visage, pas votre appareil.
Se sentir complexé : Rappelez-vous que le traitement est temporaire et que les résultats sont durables.
Les Bénéfices Sociaux Souvent Remarqués
Les appareils ne concernent pas seulement l’esthétique. Ils favorisent de meilleures habitudes d’hygiène bucco-dentaire, facilitent le nettoyage à mesure que les dents s’alignent, et réduisent l’inconfort lié à une mauvaise occlusion. À mesure que votre sourire change, il devient souvent plus naturel de parler, rire et montrer vos dents sans y penser.
Quand Parler à Votre Orthodontiste
Si la douleur, les aphtes ou les troubles de la parole deviennent intenses ou persistent, consultez votre orthodontiste. De petits ajustements—comme lisser un fil, modifier les élastiques ou placer de la cire au bon endroit—peuvent faire une grande différence. Obtenir des conseils tôt vous aide à rester à l’aise et sociable tout au long du traitement.
Foire Aux Questions
Le port d’un appareil nuit-il à ma vie sociale ?
Certaines personnes se sentent plus gênées au début, et manger ou parler demande un peu d’adaptation. Une fois l’habitude prise, la vie sociale redevient normale, et beaucoup gagnent en confiance à mesure que leurs dents s’alignent.
Est-il plus difficile de parler avec un appareil ?
Cela peut l’être pendant une courte période, surtout les premières semaines. Lire à voix haute et parler lentement aide souvent, et la plupart des gens retrouvent rapidement leur élocution habituelle.
Un appareil peut-il réduire la confiance en soi ?
Cela peut arriver au début si vous êtes concentré sur le changement de votre sourire. La confiance s’améliore souvent en voyant les progrès et en se sentant fier d’investir dans sa santé bucco-dentaire à long terme.
Les personnes portant un appareil sont-elles exclues socialement ?
Les appareils sont courants, et la plupart des gens sont compréhensifs ou neutres. En cas de moquerie, une réponse simple et assurée suffit généralement à mettre fin à la conversation.
Faut-il avoir honte de sourire avec un appareil ?
Non. Un sourire naturel reste un sourire naturel. Si vous êtes hésitant au début, donnez-vous du temps—beaucoup finissent par sourire davantage au fil du traitement.
Bruxisme chez les enfants (grincement des dents)
Bruxisme chez les enfants (grincement des dents)
Le bruxisme chez les enfants est un serrement ou un grincement involontaire des dents, le plus souvent pendant le sommeil. Il peut user les dents, fatiguer les muscles de la mâchoire et perturber le repos. De nombreux cas sont bénins et temporaires, mais un grincement persistant, des douleurs à la mâchoire le matin, des maux de tête ou une usure visible des dents doivent être évalués par un dentiste pour vérifier d’éventuels problèmes d’occlusion ou de sommeil.
Qu’est-ce que le bruxisme chez les enfants ?

Le bruxisme est un serrement ou un grincement involontaire des dents. Chez les enfants, cela se produit le plus souvent pendant le sommeil, il peut donc passer inaperçu jusqu’à ce qu’un parent entende le bruit ou qu’un dentiste remarque une usure. Le bruxisme peut affecter les dents de lait et les dents permanentes. S’il persiste, il peut entraîner une fatigue musculaire, une sensibilité dentaire ou un sommeil perturbé.
Signes et symptômes du grincement des dents
Les enfants ne signalent pas toujours leurs symptômes, ce sont donc souvent les parents qui remarquent les changements en premier. Recherchez un ou plusieurs des signes suivants :
- Bruits de grincement ou de claquement pendant le sommeil
- Douleur, raideur ou fatigue de la mâchoire au réveil
- Dents aplaties, usées, ébréchées ou fissurées
- Sensibilité dentaire au froid, à la chaleur ou au brossage
- Maux de tête, douleurs aux oreilles ou douleurs faciales
- Sommeil agité, réveils fréquents ou fatigue diurne
- Difficulté à se concentrer à l’école
Si les symptômes sont fréquents ou s’aggravent, prenez rendez-vous chez le dentiste afin de vérifier la cause et les éventuels dommages dentaires dès le début.
Causes fréquentes du bruxisme chez les enfants
Le bruxisme n’a que rarement une cause unique. Il est généralement lié à un mélange de facteurs émotionnels, dentaires et liés au sommeil.
Stress et déclencheurs émotionnels
Les grands changements peuvent affecter le sommeil d’un enfant. La pression scolaire, les examens, le stress familial, l’anxiété ou un nouveau rythme de vie peuvent accroître le serrement nocturne. Certains enfants grincent aussi des dents lorsqu’ils sont excités ou surstimulés.
Modifications dentaires et de l’occlusion
Le grincement peut apparaître pendant la croissance, en particulier lors de la perte des dents de lait et de l’apparition des dents permanentes. Une occlusion irrégulière, un mauvais alignement de la mâchoire ou l’irritation d’une dent qui bouge peuvent également y contribuer.
Problèmes de sommeil
Le bruxisme peut être associé à un sommeil perturbé, au ronflement ou à des troubles respiratoires du sommeil. Si votre enfant ronfle bruyamment, fait des pauses respiratoires ou se réveille non reposé, signalez-le au dentiste ou au pédiatre.
Facteurs médicaux, neurologiques et développementaux
Certains enfants grincent davantage s’ils présentent des différences d’attention, sensorielles ou de développement. Certains médicaments et problèmes médicaux peuvent également jouer un rôle, c’est pourquoi un historique complet aide à orienter les étapes suivantes.
Problèmes possibles si le bruxisme n’est pas traité
Un grincement léger et occasionnel peut ne pas être nocif. Un bruxisme persistant peut toutefois entraîner :
- Usure de l’émail et sensibilité dentaire accrue
- Dents ébréchées, fissures ou obturations cassées
- Douleur de l’articulation temporo-mandibulaire (ATM), claquement ou ouverture limitée
- Douleurs à la tête, au cou ou aux épaules
- Sommeil de mauvaise qualité et fatigue diurne
Comment le bruxisme est-il diagnostiqué ?
Le diagnostic commence généralement par un examen dentaire. Le dentiste peut rechercher une usure dentaire, des fissures, un recul gingival ou une sensibilité de la mâchoire. Il peut aussi poser des questions sur le sommeil, le stress, le ronflement et les symptômes diurnes. Si des troubles respiratoires du sommeil sont suspectés, un pédiatre ou un spécialiste du sommeil peut être consulté.
Options de traitement du bruxisme chez les enfants

Le traitement dépend de la cause, de l’âge de l’enfant et de la présence ou non de douleurs ou de dommages dentaires. Chez de nombreux enfants, une simple surveillance et des changements d’habitudes suffisent.
Surveillance et réassurance
Quand le grincement est léger et qu’il n’y a ni douleur ni dommage, les dentistes recommandent souvent une simple surveillance avec des contrôles réguliers. À mesure que l’occlusion évolue avec la croissance, le bruxisme peut diminuer spontanément.
Gouttière ou orthèse nocturne
Une gouttière sur mesure peut protéger les dents en réduisant le contact direct entre elles. Ce n’est pas adapté à tous les enfants, en particulier s’ils ont encore des dents en éruption. Le dentiste décidera du moment et de l’ajustement.
Gestion du stress
Si le stress est un déclencheur évident, un soutien à la maison peut faire la différence. En cas d’anxiété persistante, un psychologue pour enfants ou un conseiller peut aider avec des stratégies d’adaptation adaptées à l’âge, comme des techniques de jeu ou des routines structurées.
Hygiène et routine de sommeil
Un coucher régulier, un temps calme sans écran avant le sommeil et un environnement paisible peuvent réduire les éveils nocturnes. Il est conseillé d’éviter les boissons stimulantes et les repas lourds avant le coucher.
Traitement des causes sous-jacentes
Si le bruxisme est lié au ronflement, à une congestion nasale, au reflux ou à un autre problème médical, le traitement de celui-ci peut réduire le grincement. Un traitement orthodontique peut être envisagé si l’occlusion ou l’alignement de la mâchoire y contribue.
Ce que les parents peuvent faire à la maison
Les parents peuvent aider en observant les habitudes et en réduisant les déclencheurs. Les mesures pratiques incluent :
- Parler avec l’enfant de ses préoccupations ou des changements pouvant affecter son sommeil
- Mettre en place une routine apaisante comme un bain chaud, une lecture ou une musique douce
- Maintenir la chambre silencieuse, sombre et à une température confortable
- Favoriser l’activité physique en journée pour relâcher les tensions
- Planifier des visites dentaires régulières pour surveiller l’usure dentaire
- Noter quand le grincement survient et les symptômes associés à partager avec le dentiste
Quand consulter un dentiste ou un médecin
Prenez rendez-vous si vous remarquez l’un des éléments suivants :
- Grincement fréquent pendant plusieurs semaines
- Douleur à la mâchoire le matin, maux de tête ou douleurs faciales
- Usure visible des dents, éclats ou sensibilité
- Ronflements, pauses respiratoires ou sommeil agité
- Fatigue diurne ou problèmes de concentration
Une évaluation rapide peut éviter les dommages et aider à déterminer si le problème est d’origine dentaire, liée au stress ou au sommeil.
FAQ sur le bruxisme chez les enfants
Quand le bruxisme chez les enfants devient-il préoccupant ?
Le bruxisme nécessite une évaluation s’il provoque une usure des dents, des douleurs, des maux de tête, des symptômes de l’ATM ou un sommeil de mauvaise qualité. Si la qualité de vie de votre enfant est affectée ou si vous constatez des dommages, consultez un dentiste.
Le bruxisme chez les enfants disparaît-il de lui-même ?
Oui, de nombreux enfants cessent de grincer des dents avec l’évolution de leur dentition et de leur occlusion. Il doit néanmoins être surveillé pour détecter précocement une usure ou une gêne.
À quel âge commence le grincement des dents chez les enfants ?
Le grincement commence souvent entre 3 et 6 ans, période de grands changements dans la bouche et la mâchoire. Le stress et les troubles du sommeil peuvent le déclencher à tout âge.
Le grincement des dents est-il une habitude permanente ?
Il peut persister si le déclencheur n’est pas traité. Avec un bon accompagnement — gestion du stress, routines de sommeil, soins dentaires — la plupart des enfants peuvent réduire les symptômes.
Le grincement des dents chez les enfants peut-il provoquer des troubles du sommeil ?
Le bruxisme peut être associé à des micro-éveils et à une activité musculaire qui perturbent le sommeil. Les enfants peuvent se sentir fatigués en journée ou avoir des difficultés d’attention si la qualité du sommeil diminue.
L’effet des aliments sucrés sur l’émail dentaire
L’effet des aliments sucrés sur l’émail des dents
Les aliments sucrés nourrissent les bactéries de la plaque dentaire, qui produisent rapidement des acides ramollissant l’émail des dents. Chaque collation sucrée déclenche une attaque acide pendant environ 20 minutes, et grignoter régulièrement maintient l’émail sous tension. Avec le temps, cela peut entraîner un amincissement, une sensibilité et des caries. Réduire la fréquence et utiliser du fluorure aide à protéger l’émail.
La santé bucco-dentaire influence le confort, l’alimentation et la confiance en soi. Le sucre n’est pas la seule cause de la carie, mais les collations et boissons sucrées fréquentes fournissent un carburant constant aux bactéries buccales. Quand cela se produit, l’émail passe plus de temps sous attaque acide, augmentant les risques de caries et de sensibilité.
Le rôle de l’émail dentaire
L’émail dentaire est la couche protectrice externe de chaque dent et le tissu le plus dur du corps humain. Il protège la dentine plus tendre en dessous contre l’usure quotidienne, les variations de température et les acides présents dans la bouche. L’émail est solide, mais ce n’est pas un tissu vivant, donc il ne peut pas repousser une fois perdu.
Comment le sucre provoque l’érosion de l’émail et les caries
Le sucre en lui-même ne “brûle” pas les dents. Le problème commence lorsque les sucres et les amidons raffinés stagnent dans la plaque, permettant aux bactéries de produire des acides. Ces acides extraient les minéraux de l’émail (déminéralisation), le rendant plus mou et plus facile à user.
Pourquoi la fréquence compte plus que la quantité
Chaque fois que vous consommez un aliment ou une boisson sucrée, le niveau d’acidité augmente pendant environ 20 minutes. Si vous sirotez ou grignotez toute la journée, l’émail a peu de temps pour se rétablir entre les attaques. Réserver les sucreries aux repas et réduire les “petites bouchées” fait souvent plus de différence qu’une volonté parfaite.
Les bonbons collants et les boissons sucrées sont agressifs pour l’émail
Les aliments collants comme les caramels, les bonbons gélifiés et les fruits secs peuvent adhérer aux dents et nourrir la plaque plus longtemps. Les boissons sucrées, y compris les sodas, les boissons énergétiques et le café sucré, sont risquées car on les sirote lentement. Une paille, boire en une seule fois et rincer à l’eau peuvent réduire le temps de contact.
Signes que votre émail pourrait s’user

L’usure de l’émail peut se produire progressivement, donc les premiers signes sont faciles à manquer. Si vous remarquez l’un des changements ci-dessous, un dentiste peut vérifier s’il y a perte d’émail, carie ou bruxisme.
- Sensibilité au froid, au chaud ou aux aliments sucrés.
- Dents qui paraissent plus jaunes à mesure que la dentine devient visible.
- Bords rugueux, petits éclats ou aspect brillant/verre sur la surface dentaire.
- Caries plus fréquentes, en particulier près de la gencive.
- Pointes translucides ou “transparentes” sur les dents de devant.
Moyens pratiques de protéger l’émail si vous mangez des sucreries
Vous n’avez pas besoin d’un régime parfait pour protéger l’émail. L’objectif est de réduire la fréquence d’exposition des dents au sucre et à l’acidité, et de renforcer l’émail avec du fluor et de bonnes habitudes quotidiennes.
- Se brosser les dents deux fois par jour avec un dentifrice au fluor et une brosse à poils souples.
- Cracher après le brossage au lieu de rincer pour que le fluorure reste plus longtemps sur les dents.
- Utiliser du fil dentaire une fois par jour pour enlever la plaque entre les dents là où la brosse ne passe pas.
- Réserver les aliments et boissons sucrés aux repas et éviter de grignoter souvent.
- Choisir de l’eau ou du lait entre les repas ; rincer à l’eau après les sucreries quand c’est possible.
- Consulter régulièrement un dentiste pour une détection précoce et une prévention personnalisée.
Soin bucco-dentaire après des collations sucrées
Juste après avoir consommé quelque chose de sucré, votre émail est plus vulnérable. Quelques gestes simples permettent de neutraliser les acides et d’éliminer les sucres avant de se brosser les dents.
Attendre avant de se brosser les dents
Si la collation ou la boisson était acide (par exemple soda, agrumes ou bonbons acidulés), évitez de vous brosser les dents immédiatement. Attendre au moins 30 minutes permet à la salive de neutraliser les acides et à l’émail de se renforcer. Si vous ne pouvez pas attendre, rincez d’abord avec de l’eau et brossez doucement.
Gestes simples qui aident
- Rincer avec de l’eau pour éliminer les sucres et diluer les acides.
- Mâcher un chewing-gum sans sucre (idéalement avec du xylitol) pendant 10 à 20 minutes pour stimuler la salivation.
- Utiliser un bain de bouche fluoré à un moment différent du brossage si recommandé par votre dentiste.
- Nettoyer la langue en douceur ; elle abrite de nombreuses bactéries.
Alternatives moins sucrées plus douces pour les dents

Aucun édulcorant n’est totalement “inoffensif” pour les dents, mais certains sont moins susceptibles de nourrir les bactéries productrices d’acide. La texture compte aussi : les aliments collants ont tendance à rester plus longtemps sur les dents.
- Stévia ou autres édulcorants non sucrés dans les boissons au lieu de sucre ajouté.
- Chewing-gums ou pastilles sucrés au xylitol, qui ne nourrissent pas les mêmes bactéries et peuvent aider à réduire le risque de caries.
- Fruits entiers à la place des bonbons ou fruits secs ; l’eau et les fibres limitent le temps de contact des sucres.
- Yaourt nature, fromage ou noix comme collations satisfaisantes sans pic de sucre.
- Si vous optez pour du miel ou des dattes, traitez-les comme n’importe quel autre sucre et limitez-les aux repas.
Les aliments sucrés peuvent endommager l’émail au fil du temps, surtout s’ils sont consommés ou bus fréquemment. La bonne nouvelle, c’est que de petits changements—moins de “moments sucrés” dans la journée, bon timing du brossage, et usage régulier du fluor—peuvent faire une réelle différence. Si vous souffrez de sensibilité, d’usure visible ou de caries fréquentes, demandez à votre dentiste des conseils personnalisés pour prévenir et renforcer l’émail.
Foire aux questions
Comment les aliments sucrés endommagent-ils l’émail des dents ?
Les aliments sucrés nourrissent les bactéries de la plaque, qui produisent des acides. Ces acides extraient les minéraux de l’émail, le rendant plus mou et augmentant le risque d’érosion et de caries. Grignoter souvent entretient ce cycle.
Combien de temps faut-il au sucre pour affecter mes dents ?
Les niveaux d’acidité peuvent augmenter en quelques minutes après avoir mangé ou bu du sucre et rester élevés pendant environ 20 minutes. Chaque nouvelle collation ou gorgée relance le processus, ce qui explique pourquoi la fréquence est si importante.
Le sucre des fruits (fructose) est-il aussi nocif pour les dents ?
Tous les sucres peuvent être utilisés par les bactéries de la plaque. Les fruits entiers posent généralement moins de problème que les sucreries car ils contiennent de l’eau et des fibres, et sont généralement consommés plus rapidement. Les fruits secs et les jus sont plus susceptibles d’adhérer aux dents ou d’être consommés lentement.
L’émail dentaire peut-il repousser une fois endommagé ?
L’émail perdu ne repousse pas, mais un affaiblissement précoce peut parfois être stabilisé par reminéralisation. Le dentifrice au fluor, la salive et les traitements recommandés par le dentiste peuvent renforcer l’émail restant et ralentir sa perte.
Est-il possible de soigner les dents de lait ?
Est-il possible de soigner les dents de lait ?
Oui. Les caries et les dommages aux dents de lait peuvent être traités avec des plombages, des couronnes pédiatriques et une thérapie pulpaire (pulpotomie ou pulpectomie) lorsque le nerf est atteint. Soigner les dents de lait permet de prévenir la douleur et les infections, favorise la mastication et la parole, et aide les dents permanentes à pousser dans la bonne position.
Les dents de lait sont temporaires, mais elles ont un rôle essentiel : elles aident les enfants à mâcher confortablement, à parler clairement et à maintenir l’espace pour les dents définitives en développement. Lorsqu’une dent de lait présente une carie ou une blessure, la traiter rapidement permet généralement des soins plus simples et moins de gêne pour votre enfant.
Table of Contents
Pourquoi il est important de soigner les dents de lait

Laisser une carie non traitée peut entraîner douleur, gonflement et infection. Une infection sur une dent de lait peut également affecter les gencives voisines et, dans certains cas, la dent permanente en développement.
La perte précoce d’une dent peut provoquer le déplacement des dents voisines vers l’espace vide. Cela peut compliquer l’éruption correcte de la dent permanente et augmenter le risque d’encombrement dentaire plus tard.
Quand les dents de lait apparaissent et tombent
La plupart des enfants obtiennent leur première dent de lait vers l’âge de 6 mois, et l’ensemble complet des 20 dents de lait apparaît généralement vers 3 ans.
Les dents de lait commencent généralement à se déchausser vers l’âge de 6 ans. La transition vers les dents définitives se poursuit souvent jusqu’à environ 12–13 ans, selon l’enfant.
Signes courants de caries ou d’infection

Les caries peuvent passer inaperçues au début, notamment sur les dents postérieures et entre les dents qui se touchent. Contactez un dentiste si vous remarquez l’un des éléments suivants :
- Taches blanches, brunes ou noires sur une dent
- Sensibilité au froid, chaud ou aliments sucrés
- Mal de dents, pleurs en mangeant ou évitement de mâcher d’un côté
- Mauvaise haleine persistante malgré le brossage
- Gencives enflées, rouges ou qui saignent près d’une dent
- Bosse sur la gencive ressemblant à un bouton (signe possible d’infection)
- Dent ébréchée ou cassée après une chute
Comment les dentistes soignent les dents de lait
Le bon traitement dépend de l’âge de votre enfant, de la taille de la carie et de l’implication éventuelle du nerf (pulpe). Le dentiste peut faire un examen et, si nécessaire, des radiographies pour comprendre ce qui se passe sous la surface.
Soins préventifs : fluor et scellements
Si une carie débute, les dentistes peuvent privilégier la prévention pour éviter qu’elle n’empire. Cela peut inclure l’application professionnelle de fluor, des conseils de brossage et le scellement des sillons profonds sur les dents postérieures à risque.
Dans certains cas, un dentiste peut recommander du fluorure diamine d’argent (SDF) pour ralentir ou arrêter une carie débutante, en particulier si un traitement classique doit être différé.
Plombages pour les caries précoces
Lorsque la carie est limitée aux couches externes de la dent, un plombage suffit généralement. Le dentiste enlève la partie cariée et restaure la dent avec un matériau adapté aux enfants, souvent de couleur dentaire.
Une anesthésie locale peut être utilisée pour assurer le confort de l’enfant. Après le plombage, la dent peut généralement fonctionner normalement le jour même.
Couronnes pour caries étendues ou dents cassées
Si une dent de lait présente une grande carie ou une structure affaiblie ou cassée, une couronne peut offrir une meilleure protection qu’un plombage. Les couronnes en acier inoxydable sont couramment utilisées sur les dents postérieures de lait car elles sont durables et couvrent toute la dent.
Les couronnes permettent aux enfants de mâcher sans douleur et réduisent le risque de nouvelle fracture.
Pulpotomie et pulpectomie (mini « dévitalisation »)
Si la carie atteint le nerf, le dentiste peut recommander une thérapie pulpaire plutôt que l’extraction. Une pulpotomie traite un nerf enflammé dans la couronne de la dent, tandis qu’une pulpectomie retire le tissu infecté de la couronne et des racines.
Dans les dents primaires, les canaux sont remplis avec un matériau résorbable adapté aux dents de lait. L’objectif est de conserver la dent jusqu’à sa chute naturelle.
Quand une extraction ou un mainteneur d’espace est nécessaire
Parfois, une dent de lait ne peut pas être sauvée — par exemple, si l’infection est sévère ou si la dent est très endommagée. Dans ces cas, l’extraction peut être l’option la plus sûre.
Si une dent est perdue prématurément, le dentiste peut recommander un mainteneur d’espace pour conserver la place de la dent permanente et limiter les risques d’encombrement futur.
Quand emmener votre enfant chez le dentiste
L’Académie Américaine de Dentisterie Pédiatrique recommande une première visite dentaire avant l’âge de 1 an ou dans les 6 mois suivant l’apparition de la première dent. Ces visites précoces permettent de mettre en place une routine et de détecter les petits problèmes avant qu’ils ne deviennent douloureux.
Prenez un rendez-vous plus tôt qu’un simple contrôle si votre enfant a mal aux dents, des gonflements, de la fièvre avec des symptômes dentaires ou une dent blessée après une chute.
Comment prévenir les caries à la maison
La prévention est souvent plus simple que le traitement. Ces habitudes font une réelle différence :
- Se brosser les dents deux fois par jour avec une brosse à dents souple. Pour les jeunes enfants, un adulte doit brosser ou superviser.
- Utiliser un dentifrice fluoré en bonne quantité : une trace (équivalent d’un grain de riz) pour les enfants de moins de 3 ans, et un pois pour ceux de 3 à 6 ans.
- Passer le fil dentaire une fois par jour quand deux dents se touchent et que des aliments se coincent entre elles.
- Limiter les collations et boissons sucrées fréquentes. Siroter du jus, du lait sucré ou du soda longtemps est particulièrement nocif pour les dents.
- Éviter de coucher un enfant avec un biberon ou une tasse contenant autre chose que de l’eau.
- Maintenir des contrôles dentaires réguliers pour détecter tôt les petites caries.
Foire aux questions
Les dents de lait pourries peuvent-elles être réparées ?
Oui—un dentiste enlève la carie par obturation, couronne ou extraction, puis prévention.
Quelle est la règle 3-3-3 pour les dents ?
Brossez 3 fois par jour, 3 minutes, et changez la brosse tous 3 mois.
Vaut-il la peine de soigner les caries des dents de lait ?
Oui—soigner les caries évite douleur, infection, perte précoce et problèmes de mastication/parole.
À quel âge est-il tard pour les dents de lait ?
Après environ 13 ans, garder des dents de lait est tardif et nécessite évaluation.
Les dents de lait pourrissent-elles avec le temps ?
Non—les dents se carient si plaque et sucres persistent; le temps seul n’y suffit.
Dentine imparfaite
Dentinogenèse imparfaite
La dentinogenèse imparfaite est un défaut héréditaire de la dentine qui peut donner aux dents une apparence bleu‑gris ou jaune‑brun et entraîner une usure plus rapide que la normale. En raison de la faiblesse de la couche de dentine, l’émail peut s’écailler et les dents peuvent se fracturer. Un dentiste peut confirmer le diagnostic à l’aide d’un examen et de radiographies, puis planifier des restaurations protectrices pour préserver la mastication et l’apparence.
Table of Contents
Qu’est-ce que la dentinogenèse imparfaite ?
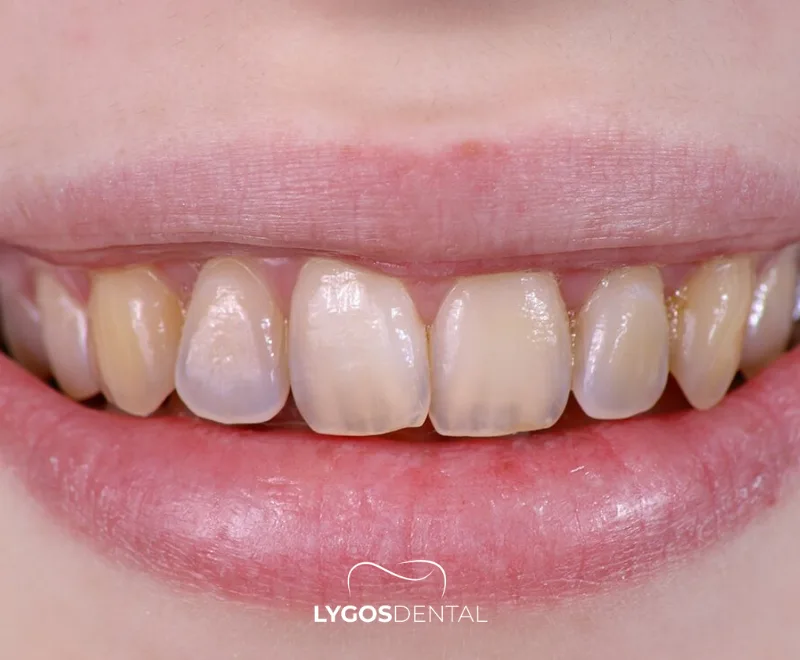
La dentinogenèse imparfaite est une affection génétique dans laquelle la dentine (la couche sous l’émail) se forme de manière anormale. En conséquence, les dents peuvent sembler plus foncées, plus translucides ou « opalescentes », et s’user ou se fracturer plus facilement que prévu.
Elle peut affecter les dents de lait, les dents permanentes ou les deux. Comme la dentine soutient l’émail, même une petite ébréchure dans l’émail peut exposer la dentine affaiblie et accélérer sa dégradation.
Signes et symptômes
Les symptômes peuvent varier selon l’âge et la gravité. Beaucoup de personnes remarquent des changements de couleur ou une usure rapide dès le début, souvent sur les dents de devant.
- Décoloration des dents (tons jaune‑brun, ambre ou bleu‑gris)
- Apparence terne ou opalescente avec une brillance naturelle réduite
- Éclatement ou détachement de l’émail de la dentine sous-jacente
- Usure rapide des dents (attrition) et risque accru de fractures
- Dents à l’apparence arrondie ou « bulbeuse », avec des racines courtes ou étroites visibles sur les radiographies
- Sensibilité au chaud ou au froid si la dentine est exposée
- Dans certains cas, risque accru de caries en raison d’une structure dentaire affaiblie
Les enfants et les adolescents peuvent se sentir gênés par l’apparence de leurs dents. Un soin précoce et bienveillant aide souvent à protéger la confiance en soi et la fonction.
Causes et génétique
La dentinogenèse imparfaite est le plus souvent transmise selon un mode autosomique dominant, ce qui signifie qu’un parent atteint peut la transmettre à son enfant. Dans de nombreux cas non syndromiques, la cause est une variante pathogène du gène DSPP, qui joue un rôle clé dans la formation de la dentine.
Certaines personnes présentent une dentinogenèse imparfaite dans le cadre de l’ostéogenèse imparfaite (un trouble du tissu conjonctif). Dans ces cas, les anomalies dentaires peuvent être liées à des variantes des gènes du collagène (tels que COL1A1 ou COL1A2) qui affectent également la solidité des os.
Types de dentinogenèse imparfaite

Les cliniciens décrivent généralement la dentinogenèse imparfaite en trois types. Ces types permettent de déterminer si l’affection est liée à l’ostéogenèse imparfaite et ce que révèlent les radiographies dentaires.
Type I (associé à l’ostéogenèse imparfaite)
Le type I survient en parallèle de l’ostéogenèse imparfaite. Les dents peuvent être décolorées et sujettes à l’usure, et les patients peuvent également présenter des signes tels que des fractures fréquentes ou une teinte bleutée de la sclérotique. La prise en charge dentaire nécessite généralement une coordination entre les équipes médicales et dentaires.
Type II (non syndromique)
Le type II est la forme la plus courante et touche les dents sans ostéogenèse imparfaite. Les dents de lait comme les dents permanentes peuvent présenter une décoloration, un éclatement de l’émail et une usure accélérée. Les radiographies montrent souvent des couronnes bulbeuses, une constriction cervicale et des espaces pulpaires réduits ou absents.
Type III (type Brandywine)
Le type III est rare et a été décrit pour la première fois dans la population de Brandywine aux États-Unis. Les dents peuvent présenter une usure sévère et des fractures précoces. Les radiographies peuvent révéler de grandes chambres pulpaires et une dentine fine, parfois qualifiée d’apparence de « dents en coquille ».
Comment est-elle diagnostiquée ?
Le diagnostic est généralement posé par un dentiste sur la base d’un examen clinique et d’imageries dentaires. L’histoire familiale est utile, car des anomalies dentaires similaires sur plusieurs générations peuvent indiquer un trouble dentinaire héréditaire.
- Examen clinique pour rechercher une décoloration, une perte d’émail, une usure rapide et des fractures
- Radiographies dentaires pour évaluer la forme des couronnes, la structure des racines, l’épaisseur de la dentine et la taille de la chambre pulpaire
- Analyse des antécédents médicaux pour rechercher des signes d’ostéogenèse imparfaite ou d’autres troubles du tissu conjonctif
- Tests génétiques dans certains cas, notamment lorsque le diagnostic est incertain ou qu’un syndrome est suspecté
Options de traitement
Il n’existe aucun moyen de modifier la cause génétique, mais un traitement peut protéger les dents et améliorer la fonction et l’apparence. Le plan dépend de l’âge, de la gravité et de la quantité de structure dentaire déjà perdue.
Prévention et protection
- Contrôles dentaires réguliers axés sur la prévention de l’usure précoce et des fractures
- Fluor et soins à domicile adaptés pour réduire le risque de caries
- Revêtements protecteurs ou scellants si nécessaire
- Gouttières nocturnes pour les personnes qui grincent des dents
Soins restaurateurs
- Obturations de la couleur des dents ou collage pour petites ébréchures et défauts
- Couronnes couvrant toute la dent (y compris en céramique ou zircone) pour protéger les dents très usées
- Chez les enfants, des restaurations complètes peuvent être utilisées pour préserver les dents de lait et maintenir la hauteur d’occlusion
Orthodontie
Les appareils orthodontiques ou aligneurs peuvent être utilisés si nécessaire, mais le plan de traitement doit tenir compte de la fragilité de l’émail et de la dentine. L’orthodontiste peut collaborer avec un dentiste restaurateur pour protéger les dents pendant le traitement.
Prothèses et implants
En cas de perte dentaire importante, des prothèses fixes ou amovibles peuvent restaurer la mastication et l’esthétique. Les implants dentaires peuvent être envisagés chez l’adulte une fois la croissance de la mâchoire terminée et la santé bucco‑dentaire stabilisée.
Suivi et accompagnement
L’entretien à long terme est essentiel car les dents peuvent continuer à s’user avec le temps. De nombreux patients bénéficient d’un suivi programmé, de nettoyages préventifs et de réparations rapides des éclats avant qu’ils ne se transforment en fractures plus importantes.
Questions fréquentes
Quelle est la différence entre la dentinogenèse imparfaite de type 1 et de type 2 ?
Le type 1 est associé à l’ostéogenèse imparfaite; le type 2 ne l’est pas.
À quel point la dentinogenèse imparfaite est-elle rare ?
Environ 1 personne sur 6 000 à 8 000 en est atteinte.
Comment différencier l’amélogenèse imparfaite de la dentinogenèse imparfaite ?
L’amélogenèse imparfaite touche l’émail; la dentinogenèse imparfaite touche la dentine, opalescente et fragile.
Dans quoi observe-t-on une dent en forme de tulipe ?
La dentinogenèse imparfaite provoque des couronnes en tulipe par constriction cervicale au collet.
Quelles cultures ne se brossent pas les dents ?
Aucune culture n’ignore universellement l’hygiène buccale; beaucoup utilisent bâtonnets à mâcher ou rinçages.
Comment trouver un dentiste pédiatrique près de chez moi ?
Comment trouver un dentiste pédiatrique près de chez moi ?
Pour trouver un dentiste pédiatrique près de chez vous, commencez par consulter l’annuaire de votre assurance et l’outil de recherche de dentistes de l’American Academy of Pediatric Dentistry, puis comparez les avis et les horaires. Appelez pour confirmer les services adaptés aux enfants, les options de confort et la couverture en cas d’urgence. Choisissez un dentiste qui explique clairement les soins et met votre enfant en confiance.
Trouver le bon dentiste pour votre enfant ne se résume pas à la commodité. L’objectif est de choisir un professionnel formé à la prise en charge des bouches en croissance, capable de communiquer avec un langage adapté aux enfants et d’aider votre enfant à se sentir calme pendant les visites.
Les étapes ci-dessous vous aideront à affiner rapidement vos options et à prendre rendez-vous en toute confiance, que vous planifiiez un premier contrôle ou que vous recherchiez un nouveau cabinet après un déménagement.
Table of Contents
Pourquoi un dentiste pédiatrique est important

Les dentistes pédiatriques suivent une formation supplémentaire axée sur le développement bucco-dentaire des enfants, la gestion du comportement et les soins préventifs. Cette spécialisation est utile pour tout, des questions liées à la poussée dentaire au risque de carie, en passant par les protège-dents pour le sport et les habitudes comme la succion du pouce.
Un bon choix peut également influencer la perception qu’a votre enfant des soins dentaires sur le long terme. Lorsque les visites sont prévisibles et rassurantes, les enfants sont plus susceptibles de continuer à consulter en grandissant.
Quand commencer les recherches
La plupart des recommandations professionnelles conseillent une première visite dentaire avant l’âge d’un an, ou dans les six mois suivant l’apparition de la première dent. Ces premiers rendez-vous sont généralement courts et axés sur la prévention, les conseils d’alimentation et de brossage, et la détection précoce de problèmes.
Si votre enfant a mal aux dents, présente un gonflement, des taches blanches ou brunes, ou a subi un traumatisme buccal, prenez rendez-vous rapidement plutôt que d’attendre une visite de routine.
À vérifier avant de prendre rendez-vous
Diplômes et formation
Recherchez un dentiste ayant suivi une résidence en dentisterie pédiatrique. De nombreux cabinets mettent également en avant leur certification par l’American Board of Pediatric Dentistry, gage d’une formation avancée et du respect de normes continues.
Expérience avec les enfants
Faites attention à la façon dont l’équipe parle des enfants timides, neuroatypiques ou anxieux. Le bon cabinet décrira des approches claires pour encadrer le comportement et expliquera comment les rendez-vous sont rendus confortables et non précipités.
Ambiance du cabinet et prise de rendez-vous
Une salle d’attente accueillante est un plus, mais ce qui compte vraiment, c’est l’interaction du personnel avec les familles. Demandez les créneaux de rendez-vous, les temps d’attente, et si le dentiste propose des rendez-vous tôt le matin ou après l’école.
L’emplacement est aussi important. Un cabinet proche réduit le stress les jours chargés et peut être crucial en cas de besoin de soins le jour même.
Communication et implication des parents
Choisissez un dentiste qui explique ses observations en langage simple et fournit des conseils pratiques pour les soins à domicile. Vous devez quitter le rendez-vous en sachant quoi surveiller, comment brosser et passer le fil dentaire en fonction de l’âge de votre enfant, et quand revenir.
Assurance, tarifs et politiques
Vérifiez que le cabinet accepte votre mutuelle et prend de nouveaux patients. Si vous payez de votre poche, demandez les tarifs habituels pour un examen, un détartrage, des radiographies, et les soins courants, ainsi que les éventuels plans de paiement.
Demandez aussi les conditions d’annulation, qui contacter en dehors des horaires, et comment les urgences sont prises en charge.
Avis et recommandations
Les avis en ligne peuvent mettre en lumière certains éléments comme un bon contact avec les enfants ou des temps d’attente longs. Complétez-les avec les recommandations de votre pédiatre, des groupes de parents locaux et d’amis dont les enfants ont des besoins similaires.
Moyens de trouver un dentiste pédiatrique près de chez vous

Utiliser des annuaires fiables
Commencez par l’annuaire de votre assurance dentaire pour repérer les cabinets dans le réseau. Si vous souhaitez vérifier une formation spécialisée, vous pouvez également consulter les annuaires professionnels comme l’outil « Trouver un dentiste pédiatrique » de l’American Academy of Pediatric Dentistry ou le répertoire de l’American Board of Pediatric Dentistry.
Demander à votre pédiatre ou à la communauté scolaire
Les pédiatres et les infirmières scolaires savent souvent quels cabinets sont à l’aise avec les enfants. Les groupes de parents locaux sont utiles pour des détails concrets, comme les dentistes patients avec les tout-petits ou expérimentés avec les enfants ayant des sensibilités sensorielles.
Établir une liste et appeler
Dressez une liste de trois à cinq cabinets et appelez-les. Une conversation de deux minutes avec la réception peut en dire long sur la disponibilité, les politiques et l’accueil des familles.
Si possible, passez au cabinet avant le rendez-vous de votre enfant. Vous aurez un aperçu rapide de la propreté, du rythme et de l’ambiance générale.
Questions à poser par téléphone
- Acceptez-vous de nouveaux patients pédiatriques, et quel est le prochain créneau disponible ?
- Quelles tranches d’âge traitez-vous, et voyez-vous aussi les adolescents ?
- Proposez-vous des consultations le jour même en cas de douleur dentaire ou de blessure ?
- Comment aidez-vous les enfants anxieux à se sentir à l’aise ?
- Quelles options de confort proposez-vous (par exemple, protoxyde d’azote), et quand sont-elles utilisées ?
- Quelles mutuelles acceptez-vous, et quels sont les frais à prévoir ?
- Qui puis-je contacter en dehors des horaires si mon enfant a un problème urgent ?
À quelle fréquence votre enfant doit-il consulter le dentiste ?

Pour de nombreux enfants, un contrôle et un nettoyage tous les six mois est une fréquence courante. Votre dentiste peut recommander des visites plus fréquentes si votre enfant présente un risque accru de caries, des préoccupations orthodontiques ou nécessite un suivi rapproché.
La régularité aide les enfants à s’habituer à la routine, ce qui réduit souvent l’anxiété avec le temps.
Prévoir les urgences dentaires
Avant qu’une urgence ne survienne, enregistrez le numéro du cabinet et renseignez-vous sur leur procédure de prise en charge urgente. Demandez quoi faire en dehors des horaires, dans quel délai ils peuvent voir un enfant souffrant, et s’ils orientent vers une clinique d’urgence le week-end ou les jours fériés.
Si votre enfant a une dent expulsée ou sévèrement cassée, un gonflement du visage, un saignement persistant ou des difficultés respiratoires, consultez immédiatement une assistance médicale urgente.
Questions fréquentes
Comment choisir le bon dentiste pédiatrique pour votre enfant ?
Choisissez un pédodontiste certifié, cabinet accueillant, bons avis, accès aux urgences.
Qu’est-ce que la règle des 7 en dentisterie pédiatrique ?
C’est un guide d’étapes: contrôles dentaires à 1, 7, 14 et 21 ans.
Quand votre enfant doit-il consulter un dentiste pédiatrique ?
Planifiez la première visite avant 1 an, ou six mois après la première dent.
Quelle est la règle 2-2-2 en dentisterie ?
Brossez deux fois par jour deux minutes et consultez deux fois par an.
Les enfants ont-ils des dents à 4 ou 5 ans ?
La plupart ont toutes les dents de lait à 3 ans; dents permanentes vers 6.
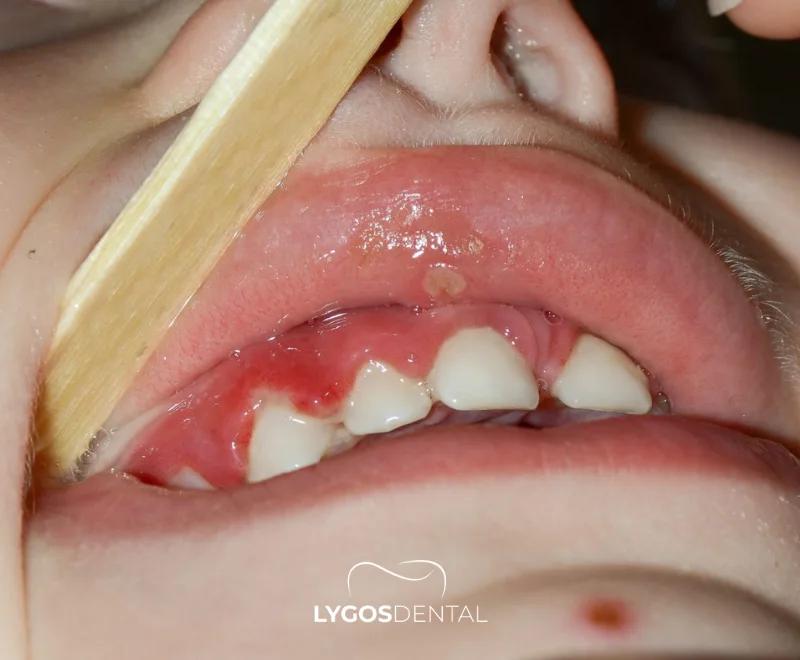
Premiers Secours en Cas D’urgence Dentaire Chez Les Enfants
Premiers secours en cas d’urgences dentaires chez les enfants
Si votre enfant subit une blessure dentaire, restez calme, vérifiez s’il y a un saignement important ou un traumatisme crânien, et appelez immédiatement un dentiste. En cas de dent cassée, rincez doucement et conservez les fragments. Pour une dent permanente arrachée, tenez-la par la couronne, gardez-la humide dans du lait ou du sérum physiologique, et consultez en urgence—idéalement dans les 60 minutes.
Table of Contents
Les enfants sont actifs, et les coups sur la bouche arrivent souvent—chutes à la cour de récréation, collisions sportives, douleurs dentaires soudaines. Savoir quoi faire dans les premières minutes peut réduire la douleur, limiter le risque d’infection et augmenter les chances de sauver une dent.
Ce guide couvre les urgences dentaires les plus courantes chez les enfants, ce que vous pouvez faire à la maison, et quand il est nécessaire de consulter un dentiste ou un médecin en urgence.
Urgences dentaires courantes chez les enfants
- Dents ébréchées, fissurées ou cassées (chutes, sport, mastication d’aliments durs).
- Dents arrachées (avulsion).
- Mal de dents ou enflure (souvent liés à des caries ou une infection).
- Traumatismes des dents de lait (dents mobiles, déplacées ou arrachées).
- Coupures aux lèvres, à la langue, aux joues ou aux gencives.

Premiers gestes en cas de blessure dentaire
- Gardez votre enfant calme et assis. En cas d’étourdissement, vomissements, confusion ou perte de conscience, considérez un traumatisme crânien et consultez d’urgence.
- Vérifiez la respiration et recherchez d’éventuels objets à avaler ou inhaler (fragments de dent, caillots sanguins).
- Contrôlez le saignement avec une pression douce et continue à l’aide de gaze propre ou d’un tissu.
- Appliquez une compresse froide à l’extérieur de la joue : 10 minutes activée, 10 minutes en pause pour réduire l’enflure et l’inconfort.
- Appelez le dentiste de votre enfant dès que possible—la plupart peuvent vous conseiller et organiser des soins urgents.
Une dent cassée ou fissurée
Que faire immédiatement
- Rincez doucement la bouche avec de l’eau tiède ou du sérum physiologique. Évitez de rincer vigoureusement si la zone saigne.
- Recherchez et conservez tous les fragments. Gardez-les dans un récipient propre ; le dentiste pourra peut-être les recoller.
- En cas de saignement, exercez une pression douce avec de la gaze pendant 10 minutes.
- Si un bord tranchant blesse la joue ou la langue, recouvrez-le avec de la cire dentaire (si vous en avez) ou un morceau de chewing-gum sans sucre jusqu’à la consultation.
- Administrez un antidouleur adapté à l’âge si nécessaire (suivez les instructions de l’étiquette).
Quand c’est urgent
Consultez le jour même si la dent est sensible à l’air ou à la température, si la fissure semble profonde, si la dent est mobile ou si une zone rose/rouge est visible (exposition nerveuse possible). Consultez les urgences si le saignement persiste, si votre enfant a des difficultés respiratoires ou s’il y a des signes de traumatisme crânien ou mandibulaire.
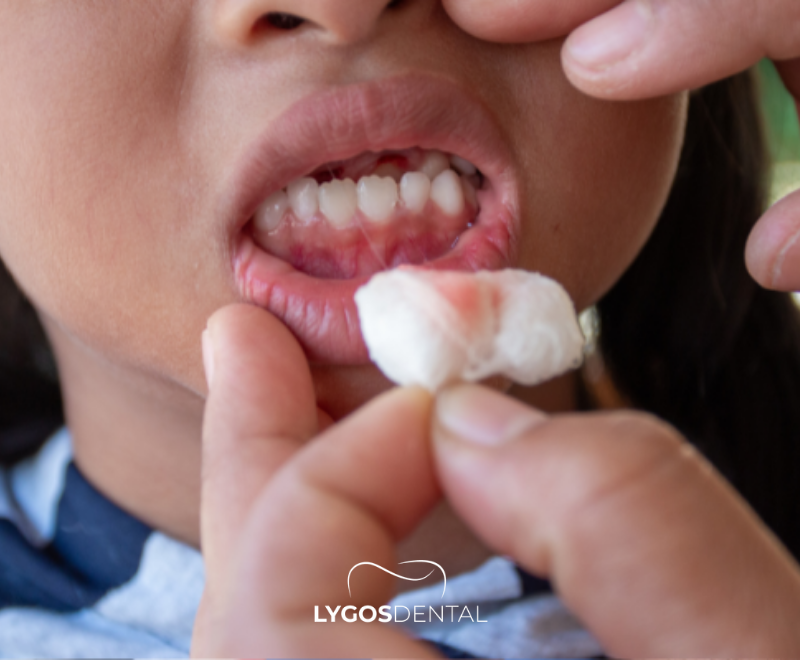
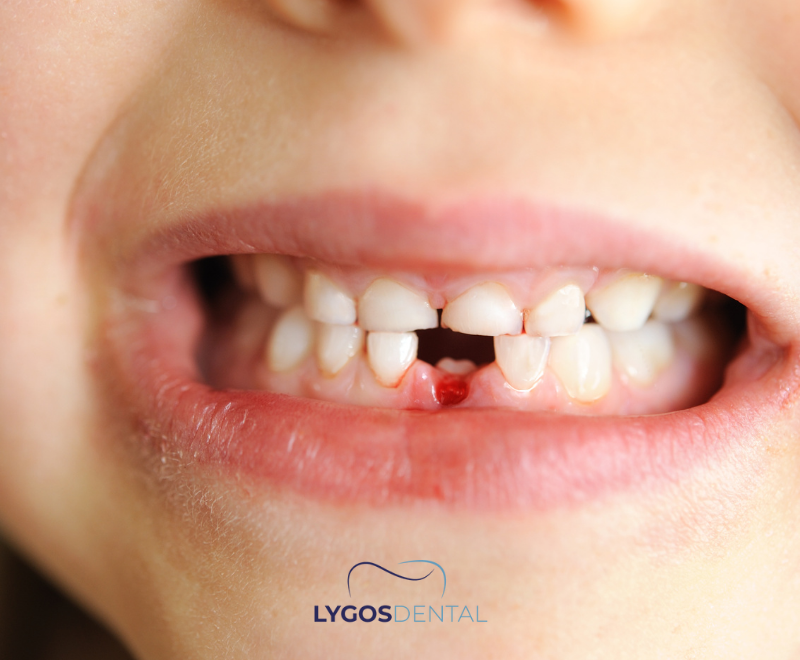
Dent arrachée (avulsion)
Si c’est une dent permanente
Le temps est crucial. Une dent permanente arrachée a plus de chances d’être sauvée si elle est réimplantée rapidement ou gardée humide et vue par un dentiste dans les plus brefs délais (idéalement dans les 60 minutes).
- Saisissez la dent par la couronne (partie blanche à mâcher), pas par la racine.
- Si elle est sale, rincez-la brièvement à l’eau courante ou au sérum pendant quelques secondes. Ne frottez pas et n’utilisez pas de savon.
- Si votre enfant coopère et que vous êtes à l’aise, essayez doucement de remettre la dent dans son alvéole et faites-le mordre dans une gaze pour la maintenir en place.
- Sinon, conservez la dent dans du lait froid, du sérum ou de la salive (chez les enfants plus grands pouvant la tenir dans la joue). Ne la placez pas dans de l’eau du robinet.
- Consultez un dentiste immédiatement.
Si c’est une dent de lait
Ne replacez pas une dent de lait dans son alvéole. Cela peut endommager la dent permanente en développement. Contrôlez le saignement avec de la gaze, appliquez une compresse froide et organisez une consultation rapide.
Mal de dents chez l’enfant
Un mal de dents est souvent le signe d’une carie, d’un plombage desserré ou d’une infection. Les soins à domicile peuvent soulager l’inconfort, mais ne remplacent pas un examen—surtout si la douleur dure plus d’un jour ou s’il y a un gonflement.
- Rincez à l’eau tiède. Si l’enfant est assez grand pour recracher sans danger, un rinçage à l’eau salée tiède peut apaiser les gencives irritées.
- Utilisez du fil dentaire pour retirer les résidus alimentaires entre les dents.
- Appliquez une compresse froide à l’extérieur de la joue en cas d’enflure ou si la douleur fait suite à un traumatisme.
- Utilisez un analgésique adapté à l’âge, conformément à l’étiquette. Ne mettez jamais d’aspirine ou d’antidouleur directement sur les gencives.
Appelez un dentiste en urgence si votre enfant présente un gonflement du visage, de la fièvre, du pus, un goût désagréable en bouche, une douleur qui réveille la nuit ou des difficultés à ouvrir la bouche. Si le gonflement se situe sous la mâchoire, en cas de difficulté à avaler ou à respirer, consultez immédiatement les urgences médicales.
Coupures aux lèvres, à la langue ou aux joues
- Rincez doucement à l’eau fraîche pour éliminer le sang et les débris.
- Appliquez une pression constante avec de la gaze propre pendant 10–15 minutes.
- Utilisez une compresse froide pour réduire l’enflure.
- Consultez en urgence si la coupure est large, profonde, béante, causée par une morsure ou si le saignement ne s’arrête pas.
Quand consulter un dentiste ou aller aux urgences immédiatement
- Une dent permanente arrachée.
- Une dent mobile, déplacée ou très sensible après un choc.
- Fissures profondes, exposition visible du nerf ou douleur intense.
- Gonflement du visage ou des gencives, fièvre ou signes d’infection.
- Saignement qui ne cesse pas après 10–15 minutes de pression ferme.
- Douleur à la mâchoire, difficulté à ouvrir la bouche ou signes de traumatisme crânien.
Les premiers secours dentaires consistent à protéger la zone concernée et à gagner du temps jusqu’à ce qu’un professionnel puisse traiter la cause. En cas de doute, appelez un dentiste—demander conseil tôt est souvent la solution la plus sûre.
Questions fréquentes
Quelle est la règle 3 3 3 pour le mal de dents ?
Aucune définition unique; elle signifie souvent ibuprofène 600 mg, trois fois/jour, trois jours.
Que faire si un enfant a une urgence dentaire ?
Appelez le dentiste immédiatement; gérez douleur/saignement, conservez la dent dans du lait, urgences si détresse.
Quelle est la règle 7 4 pour l’éruption dentaire ?
La première dent vers 7 mois, puis environ 4 dents nouvelles tous les 4 mois.
Quels sont les premiers secours en cas d’urgence dentaire ?
Rincez, faites pression sur le saignement, compresse froide, dent dans du lait, soins urgents.
Comment traiter le mal de dents chez l’enfant ?
Utilisez compresse froide, rinçage salé, paracétamol/ibuprofène pédiatrique selon notice, puis dentiste.