Dents Écartées
Dents écartées : Causes, traitements et prévention
Les dents écartées (diastème) sont des espaces visibles entre deux dents, le plus souvent les incisives supérieures. Elles sont généralement causées par la génétique, un décalage entre la taille des dents et celle de la mâchoire, des dents manquantes, une maladie des gencives ou des habitudes comme la poussée de la langue. Les traitements vont de l’orthodontie et du collage aux facettes, couronnes ou remplacement des dents manquantes. Une bonne hygiène et des conseils dentaires précoces aident à prévenir les écarts liés aux maladies des gencives et au déplacement des dents.
Que sont les dents écartées (diastème) ?
Les dents écartées — appelées cliniquement diastème — désignent un espace entre deux dents. L’écart le plus reconnaissable se situe entre les deux incisives supérieures, mais un espacement peut apparaître n’importe où sur l’arcade.
Le diastème est fréquent chez les enfants et tend à se réduire avec l’arrivée des dents définitives. Chez les adultes, un écart peut rester stable pendant des années ou s’élargir progressivement si la cause sous-jacente n’est pas traitée.
Table des matières
Causes courantes des dents écartées
Plusieurs facteurs peuvent contribuer à l’espacement. Un dentiste ou un orthodontiste cherchera la cause principale avant de recommander un traitement.
- Génétique et décalage taille dents/mâchoire : Des dents relativement petites pour la mâchoire peuvent laisser de l’espace.
- Dents manquantes ou sous-dimensionnées : Une dent manquante (ou une incisive latérale « en grain de riz ») peut permettre aux dents voisines de se déplacer.
- Gros frein labial : Le tissu reliant la lèvre supérieure à la gencive peut être bas ou épais et maintenir les dents écartées.
- Maladie des gencives (parodontite) : La perte osseuse autour des dents peut les rendre mobiles et créer ou aggraver les écarts.
- Habitudes infantiles : La succion du pouce, l’usage prolongé de la tétine ou la poussée linguale peuvent déplacer les dents vers l’avant et les écarter avec le temps.
- Mouvement dentaire au fil du temps : Les dents peuvent bouger avec l’âge, après une perte dentaire ou si les appareils de rétention ne sont pas portés après un traitement orthodontique.
Problèmes de santé bucco-dentaire liés aux écarts dentaires
Un diastème est souvent bénin, mais l’espace peut compliquer le nettoyage de la plaque — surtout s’il est adjacent à des gencives enflammées ou rétractées.
Si l’écartement est causé par une maladie des gencives ou une dent manquante, il est plus important de traiter la cause que l’écart lui-même. Parfois, les écarts sont aussi associés à des problèmes d’occlusion pouvant entraîner une usure irrégulière ou une gêne au niveau de la mâchoire.
Des modifications de la parole sont possibles, notamment avec des écarts importants à l’avant, bien que tout le monde ne soit pas affecté.
Options de traitement pour les dents écartées
L’approche appropriée dépend de la cause, de la taille de l’espace et de votre occlusion. Votre praticien peut combiner plusieurs traitements pour un résultat stable.
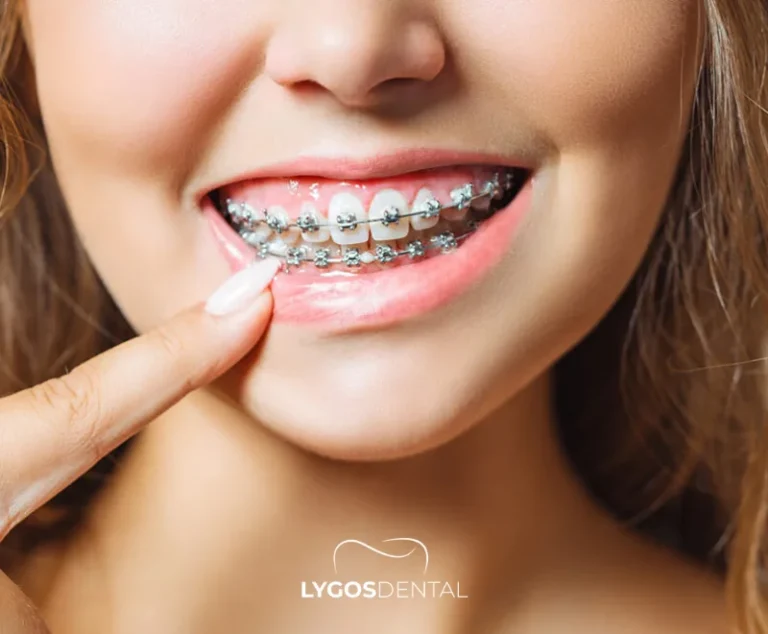
Orthodontie : Appareils ou aligneurs transparents
Le traitement orthodontique déplace doucement les dents et est souvent la meilleure option en cas de multiples écarts ou de problèmes d’alignement plus larges. Le port d’un appareil de contention est essentiel pour éviter la réouverture de l’écart.
Collage composite
Pour de petits écarts, le collage permet de les fermer rapidement en ajoutant de la résine de la couleur des dents sur les côtés. C’est une solution conservatrice souvent réalisée en une seule visite, mais qui peut se tacher ou s’ébrécher avec le temps et nécessiter un entretien.
Facettes
Les facettes en porcelaine ou en composite peuvent remodeler la surface visible des dents pour dissimuler un écart et améliorer la symétrie. Elles sont principalement esthétiques et nécessitent généralement une préparation de l’émail.
Couronnes
Les couronnes sont recommandées quand une dent est très restaurée, fragilisée ou nécessite une modification de forme plus importante que ce que permettent les facettes ou le collage. Elles recouvrent toute la dent, donc la préparation est plus invasive.
Frénectomie
Si un frein labial épais ou bas maintient les dents écartées, une petite intervention appelée frénectomie peut être recommandée. Elle est souvent associée à un traitement orthodontique ou restaurateur pour fermer l’espace et le maintenir fermé.
Remplacement des dents manquantes : Implants ou bridges
Lorsque l’espacement est dû à une dent manquante, son remplacement peut prévenir les déplacements supplémentaires et restaurer la fonction. Votre dentiste peut proposer un implant, un bridge fixe ou une autre solution adaptée selon l’os, l’occlusion et l’état général.

Approches à domicile : Ce qui aide et ce qu’il faut éviter
Soyez prudent avec les « solutions rapides » en ligne. Tout mouvement dentaire doit être supervisé par un professionnel.
La thérapie myofonctionnelle (rééducation linguale et de la déglutition) peut être utile en cas de poussée linguale, mais elle complète généralement un traitement orthodontique plutôt que de le remplacer.
Un brossage quotidien, l’utilisation du fil dentaire (ou de brossettes interdentaires), et des détartrages réguliers soutiennent la santé des gencives et peuvent réduire le risque d’écarts aggravés par l’inflammation ou la perte osseuse.
À éviter :
- Les élastiques faits maison ou “gap bands” : Ils peuvent glisser sous la gencive, endommager les tissus de soutien et entraîner une perte grave de gencive et d’os.
- Limer ses dents soi-même pour « faire de la place » au collage ou à l’alignement : Cela peut endommager l’émail de manière irréversible.
- Compter sur le bain de bouche à l’huile ou les compléments pour fermer un écart : Ces pratiques peuvent soutenir l’hygiène bucco-dentaire générale mais ne déplacent pas les dents.
Comment prévenir le développement ou l’aggravation des écarts
Tous les diastèmes ne sont pas évitables, surtout ceux d’origine génétique. Ces mesures peuvent réduire le risque lié aux maladies et aux déplacements :
- Maintenir des gencives saines : Brossez-vous deux fois par jour, nettoyez entre les dents, et consultez régulièrement pour des contrôles et détartrages.
- Traitez rapidement les maladies des gencives : Les saignements, la mauvaise haleine persistante ou le recul gingival doivent être évalués.
- Remplacez rapidement les dents manquantes pour éviter les déplacements et les changements d’occlusion.
- Gérez les habitudes infantiles : Intervenez tôt pour le pouce, la tétine prolongée ou la poussée linguale avec l’aide d’un professionnel.
- Portez les appareils de rétention comme prescrit après un traitement orthodontique.
Quand consulter un dentiste ou un orthodontiste
Prenez rendez-vous si un écart s’élargit, si vous remarquez un saignement des gencives, un déchaussement ou si les aliments se coincent régulièrement.
Demandez également conseil avant tout traitement esthétique. Fermer un écart sans vérifier l’occlusion peut entraîner d’autres problèmes comme des cassures, une usure inégale ou une irritation gingivale.
FAQ sur les dents écartées
Comment empêcher la formation d’espaces entre les dents ?
Prévenez les espaces en protégeant les gencives, corrigeant l’occlusion et portant un contentif.
Quelles sont les causes des dents espacées ?
Les dents espacées viennent de la génétique, d’un décalage dents-mâchoire, maladie gingivale, dents manquantes, habitudes.
Les dents espacées peuvent-elles être corrigées ?
Oui, les espaces se ferment par orthodontie, composite, facettes, couronnes ou implants.
Les espaces entre les dents causent-ils des problèmes ?
Parfois, ils retiennent des aliments, gênent la parole, déplacent les dents, aggravent l’occlusion.
Quel est le meilleur traitement pour un espace dentaire ?
Le meilleur traitement est l’orthodontie pour grands espaces; composite ou facettes pour petits.
Comment réduire naturellement les espaces entre les dents ?
Vous ne pouvez pas fermer naturellement la plupart; cessez les habitudes et traitez les gencives.
Qu’est-ce Qu’un Plombage en Amalgame ?
Plombage à l’amalgame : est-ce sûr et quand est-il utilisé ?
Un plombage à l’amalgame est un plombage dentaire “argenté” durable, principalement utilisé pour les dents du fond. Il est composé d’un mélange de métaux, incluant du mercure qui lie l’alliage en un matériau solide. La plupart des autorités sanitaires considèrent l’amalgame comme sûr pour la population générale, bien que certains groupes à risque élevé puissent se voir conseiller d’opter pour des alternatives.
Qu’est-ce qu’un plombage à l’amalgame ?
L’amalgame dentaire est un matériau de restauration utilisé pour réparer une dent après le retrait d’une carie. Parce qu’il résiste à l’usure et à la pression, il est couramment utilisé pour les molaires et prémolaires, où les forces de mastication sont les plus élevées. Le dentiste façonne le matériau à l’intérieur de la cavité préparée et il durcit pour former un plombage solide.
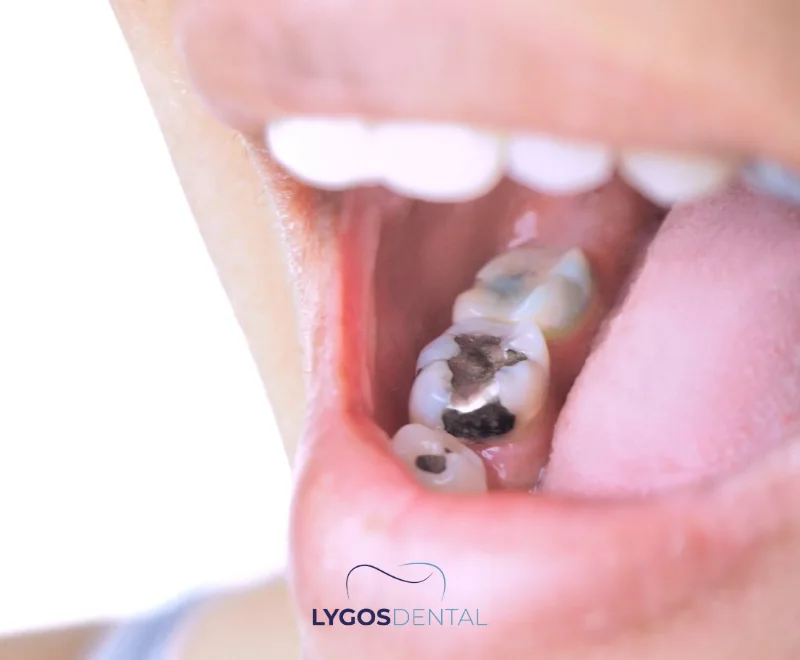
Table des matières
De quoi est composé l’amalgame ?
L’amalgame est un alliage métallique obtenu en mélangeant du mercure liquide avec un alliage en poudre d’autres métaux. Les ingrédients typiques incluent l’argent, l’étain et le cuivre, avec le mercure servant à lier le tout. Une fois en place, le matériau se solidifie, ce qui explique sa longue histoire d’utilisation en clinique.
Pourquoi les dentistes utilisent encore l’amalgame
L’amalgame reste une option pratique dans certaines situations. Il tolère mieux l’humidité que certains matériaux de la couleur des dents lors de la pose, et peut être plus rapide à placer dans des cavités difficiles à isoler. Dans les grandes cavités des dents postérieures, il peut offrir une longévité fiable à un coût inférieur à celui de nombreuses alternatives.
Sécurité et préoccupations liées au mercure
Le principal débat autour de l’amalgame concerne le mercure, qui fait partie du matériau. Dans un plombage solidifié, le mercure est lié dans la restauration, mais de petites quantités de vapeur de mercure peuvent être libérées, notamment lors de la pose ou du retrait du plombage. La plupart des patients ne rencontrent pas de problèmes de santé liés à l’amalgame, mais les recommandations médicales peuvent varier pour certains groupes.
Ce que disent les grandes instances de santé
Les principales organisations dentaires et de santé publique indiquent généralement que l’amalgame dentaire est un matériau de restauration sûr et efficace pour la population générale. Certaines autorités précisent aussi que les personnes allergiques à l’un des composants de l’amalgame devraient l’éviter. Il est souvent recommandé de ne pas retirer un plombage intact et fonctionnel simplement pour “éliminer le mercure”.
Qui pourrait devoir envisager des alternatives
Certains groupes à risque élevé peuvent être conseillés d’utiliser des matériaux non-amalgame lorsque cela est possible. Cela peut inclure les personnes ayant des allergies connues au mercure ou aux métaux, ainsi que certains patients présentant des pathologies spécifiques, selon le jugement clinique. Les femmes enceintes ou allaitantes et les enfants peuvent également se voir proposer d’autres options, selon les recommandations locales et la disponibilité.
Faut-il retirer les anciens plombages à l’amalgame ?
Si un plombage à l’amalgame est intact, ne fuit pas et qu’il n’y a pas de carie en dessous, son remplacement est rarement urgent. Retirer un plombage peut temporairement augmenter l’exposition à la vapeur de mercure et peut nécessiter le retrait de structure dentaire saine supplémentaire. Le remplacement est généralement envisagé si le plombage est fissuré, usé, si une carie récidivante est présente, ou pour une raison médicale précise discutée avec votre dentiste.

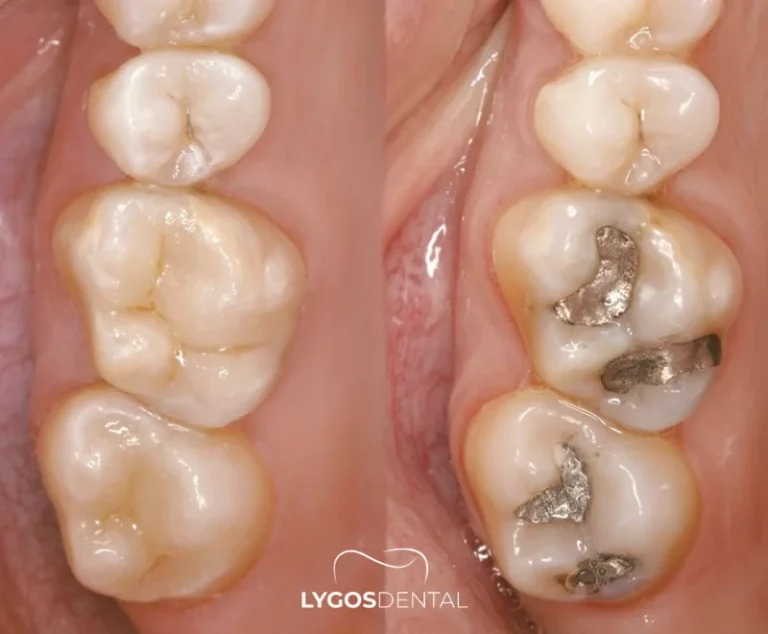
Amalgame vs autres types de plombages
Le choix d’un matériau de plombage repose sur un équilibre entre solidité, esthétique, emplacement de la dent et budget. L’amalgame est généralement plus solide que de nombreuses options de la couleur des dents dans les zones soumises à de fortes pressions, mais il est aussi plus visible. Votre dentiste tiendra compte de facteurs tels que la taille de la cavité, les forces de mastication et vos préférences esthétiques.
- Composite (couleur dent): s’harmonise avec les dents naturelles et est populaire pour les zones visibles, mais il est plus sensible à la technique et peut s’user plus rapidement dans les grandes cavités postérieures.
- Céramique/restaurations inlay : offrent une excellente esthétique et une bonne résistance aux taches, mais sont généralement plus coûteuses et nécessitent souvent un travail de laboratoire.
- Verre ionomère : peut libérer du fluorure et est utile dans certains cas spécifiques, mais est généralement moins durable face à de fortes forces de mastication.
Avantages et inconvénients
Avantages
- Durabilité : fonctionne souvent bien pendant des années sur les dents postérieures soumises à de fortes forces de mastication.
- Coût : tend à être plus abordable que de nombreuses restaurations de la couleur des dents ou fabriquées en laboratoire.
- Pose : peut être moins sensible à une légère humidité lors de la pose dans certaines situations cliniques.
Inconvénients
- Apparence : la couleur argentée est visible, donc rarement choisie pour les dents de devant.
- Préparation de la dent : peut nécessiter le retrait de plus de structure dentaire pour créer une rétention mécanique.
- Préoccupations liées au mercure : bien qu’il soit considéré comme sûr pour la plupart des gens, il peut ne pas être le premier choix pour certains patients à risque élevé.
Que faire après avoir reçu un plombage à l’amalgame
Suivez les instructions de votre dentiste pour le premier jour après le traitement. Évitez les aliments très durs du côté traité jusqu’à ce que le plombage ait complètement durci et que votre occlusion soit normale. Si vous remarquez une zone trop haute, un bord tranchant ou une douleur à la mastication, prenez rendez-vous pour un ajustement rapide.
- Brossez-vous les dents et utilisez du fil dentaire normalement, mais soyez doux autour de la zone si vos gencives sont sensibles.
- Évitez de mâcher de la glace ou des aliments très durs qui pourraient fissurer le matériau de restauration.
- Prévenez votre dentiste si vous grincez des dents ; une gouttière nocturne peut protéger vos restaurations.
Coût des plombages à l’amalgame
Les tarifs varient selon le pays, la clinique et la taille de la cavité (restaurations à une, deux ou trois faces). Les besoins supplémentaires — tels que les radiographies, l’anesthésie ou le traitement d’une carie profonde — peuvent également modifier le coût total. Demandez un devis écrit indiquant l’intervention, le matériau et les éventuels rendez-vous de suivi.
Exemple : tarif 2026 en Turquie
En Türkiye, de nombreuses cliniques se réfèrent au tarif annuel de l’Association Dentaire Turque comme base, bien que les tarifs réels puissent varier. Dans le tarif 2026, les prix TTC pour les plombages à l’amalgame sont listés par surface : une face 2 845 TL, deux faces 3 805 TL, et trois faces 4 845 TL. Votre dentiste pourra confirmer la catégorie correspondant à votre cavité et si des procédures supplémentaires sont nécessaires.
FAQ sur les plombages à l’amalgame
Est-il sûr d’utiliser des plombages à l’amalgame ?
Oui, l’amalgame est sûr pour la plupart; les groupes à risque choisissent des alternatives.
Pourquoi les dentistes ont-ils cessé d’utiliser des plombages à l’amalgame ?
Les dentistes ont réduit l’usage à cause des règles sur le mercure, esthétique, composites.
Est-ce que cela vaut la peine de faire retirer des plombages à l’amalgame ?
Non, retirer un amalgame intact n’est recommandé que s’il fuit, échoue, allergie confirmée.
À quel âge peut-on utiliser l’amalgame ?
Dès 15 ans: amalgame autorisé; avant 15 ans seulement si strictement nécessaire.
Les dentistes du NHS utilisent-ils encore l’amalgame ?
Oui, les dentistes du NHS peuvent encore poser l’amalgame si cliniquement justifié.
Comment Se Brosser Les Dents
Comment Nettoyer Les Dents
Nettoyez les dents en les brossant deux fois par jour pendant deux minutes avec une brosse souple, en nettoyant entre les dents avec du fil dentaire ou des brossettes interdentaires, et en éliminant les bactéries de la langue. Utilisez un dentifrice au fluor, limitez les collations sucrées fréquentes et consultez un dentiste pour des nettoyages professionnels réguliers afin d’éliminer le tartre que vous ne pouvez pas brosser.
Pourquoi le nettoyage des dents est important
Le nettoyage des dents protège plus que votre sourire. Un contrôle quotidien de la plaque réduit le risque de caries, d’inflammation des gencives et de mauvaise haleine persistante. Des gencives saines sont également importantes pour la santé générale, car une maladie des gencives non traitée peut contribuer à des problèmes de santé plus larges.
-
- Aide à prévenir les caries en réduisant la plaque et les débris alimentaires.
- Réduit le risque de gingivite et de maladies des gencives plus avancées.
- Favorise une haleine plus fraîche en réduisant les bactéries responsables des odeurs.
- Maintient les dents plus solides pour mâcher et manger confortablement.
- Aide à garder la couleur naturelle des dents plus éclatante en limitant les taches superficielles.
Table des matières
Comment nettoyer les dents à la maison
Une routine cohérente est plus efficace qu’un nettoyage intense et occasionnel. Concentrez-vous sur la technique, le timing et les zones souvent oubliées.
Brossez-vous les dents deux fois par jour avec la bonne technique
Brossez-vous les dents le matin et avant de vous coucher pendant environ deux minutes à chaque fois. Orientez les poils vers la gencive et faites de petits cercles doux. Nettoyez les surfaces extérieures, intérieures et de mastication de chaque dent. Une pression excessive peut irriter les gencives et user l’émail avec le temps.
- Utilisez une brosse manuelle à poils souples ou une brosse électrique avec un mode doux.
- Remplacez la tête de la brosse tous les 3 mois, ou plus tôt si les poils s’effilochent.
- Crachez l’excès de dentifrice après le brossage ; évitez de rincer abondamment immédiatement pour laisser le fluor agir sur les dents.
Nettoyez entre les dents chaque jour
Une brosse à dents ne peut pas atteindre les espaces étroits entre les dents. Le fil dentaire ou les brossettes interdentaires éliminent la plaque à l’endroit où les caries et les problèmes de gencives commencent souvent. Si vos gencives saignent au début, continuez doucement ; le saignement s’améliore généralement à mesure que la zone devient plus saine. Si le saignement persiste, prenez rendez-vous chez le dentiste.
- Utilisez du fil dentaire une fois par jour, en le glissant doucement sous la gencive de chaque côté de la dent.
- Utilisez des brossettes interdentaires si les espaces sont plus larges ou si vous avez des bridges ou des fils orthodontiques.
- Pour les gencives sensibles, essayez les bâtonnets de fil ou les hydropulseurs comme soutien, mais pas comme remplacement complet.
Ne négligez pas la langue
Une langue chargée retient des bactéries qui peuvent causer une mauvaise haleine et altérer le goût. Utilisez un gratte-langue ou brossez-la doucement de l’arrière vers l’avant. Faites-le une fois par jour, surtout avant de vous coucher.
Utilisez le bain de bouche correctement
Le bain de bouche peut aider pour l’haleine et le contrôle bactérien, mais il ne remplace pas le brossage et le fil dentaire. Choisissez une formule sans alcool si vous avez une bouche sèche ou sensible. Si vous utilisez un bain de bouche fluoré, faites-le à un autre moment que le brossage pour ne pas éliminer le fluor du dentifrice.
Habitudes alimentaires pour garder les dents plus propres
Ce que vous grignotez—et la fréquence—compte. Les aliments sucrés ou acides nourrissent les bactéries de la plaque et ramollissent l’émail. L’eau est la meilleure boisson quotidienne pour la bouche, et les fruits et légumes croquants peuvent aider à nettoyer les dents entre les repas.
- Limitez les gorgées fréquentes de boissons sucrées, y compris les jus de fruits et le café sucré.
- Réservez les collations sucrées aux repas si possible.
- Rincez-vous la bouche avec de l’eau après des aliments ou boissons acides, puis attendez environ 30 minutes avant de vous brosser les dents.
Nettoyage professionnel des dents
Même avec une bonne routine, du tartre peut s’accumuler dans des zones inaccessibles. Un nettoyage professionnel élimine les dépôts durcis et permet au dentiste de repérer les problèmes précoces de gencives ou de dents.
Ce qui se passe lors d’un nettoyage dentaire
- Élimination du tartre (détartrage) à l’aide d’instruments manuels ou d’outils ultrasoniques.
- Polissage pour lisser la surface des dents et réduire les taches superficielles.
- Évaluation ciblée des gencives, y compris recherche d’inflammation et de poches.
- Application de fluor optionnelle selon votre niveau de risque et votre sensibilité.
Comment nettoyer les dents des bébés et des enfants
Les habitudes précoces font une grande différence. Commencez le nettoyage dès l’apparition de la première dent et construisez une routine adaptée à l’âge et à la coordination de votre enfant.
Conseils selon l’âge
0–12 mois : Essuyez les gencives et les nouvelles dents avec une gaze propre et humide ou un chiffon doux après les repas.
1–3 ans : Utilisez une petite brosse souple. Une fine couche de dentifrice au fluor est généralement suffisante.
4–6 ans : Utilisez une quantité de dentifrice de la taille d’un pois. Surveillez le brossage et aidez pour les zones difficiles d’accès.
7+ ans : Continuez la supervision si nécessaire et introduisez le fil dentaire quotidien lorsque les dents se touchent.
Limitez les collations et boissons sucrées fréquentes, et conservez des visites dentaires régulières pour que les enfants s’habituent aux contrôles.
Meilleurs produits pour le nettoyage des dents
Le “meilleur” produit est celui que vous pouvez utiliser correctement chaque jour. Choisissez des outils adaptés à votre bouche, votre dextérité et vos soins dentaires.
Brosse à dents : Les poils souples sont les plus sûrs pour la plupart des gens. Les brosses électriques facilitent le timing et la couverture.
Dentifrice : Le dentifrice au fluor aide à renforcer l’émail et à réduire le risque de caries. Pour la sensibilité, choisissez des formules désensibilisantes.
Nettoyage interdentaire : Fil dentaire pour les espaces serrés ; brossettes interdentaires pour les espaces plus larges ; les hydropulseurs sont utiles pour les appareils ou implants.
Bain de bouche : Un bain de bouche antibactérien ou fluoré peut être utile selon vos besoins. Les formules sans alcool conviennent aux bouches sèches.
Gratte-langue : Un grattoir est simple et efficace pour réduire le dépôt lingual et les odeurs.
Erreurs courantes à éviter
- Se brosser les dents trop fort ou utiliser une brosse à poils durs.
- Se précipiter et oublier les dents du fond et le long des gencives.
- Ne pas utiliser de fil dentaire parce que les gencives saignent (le saignement peut indiquer que vous en avez besoin).
- Se brosser immédiatement après des boissons acides au lieu d’attendre un peu.
- Utiliser le bain de bouche comme substitut au brossage et au fil dentaire.
Quand consulter un dentiste
Prenez rendez-vous si vous remarquez un saignement persistant, une mauvaise haleine constante, une sensibilité dentaire, une douleur à la mastication ou des dents qui bougent. Ces signes peuvent indiquer des caries, une maladie des gencives ou des problèmes d’occlusion nécessitant un traitement. Un avis professionnel est aussi utile si vous avez des couronnes, des implants, un appareil dentaire ou des antécédents de problèmes gingivaux.
Questions fréquentes
Quelle est la bonne façon de se nettoyer les dents ?
Brossez deux fois par jour 2 minutes avec dentifrice fluoré, brosse souple, puis fil dentaire.
Comment puis-je enlever la saleté de mes dents ?
Brossez et passez le fil; un détartrage chez le dentiste retire plaque et tartre.
Comment nettoyer des dents jaunes ?
Faites un nettoyage et blanchiment professionnels; brossez au fluor et limitez boissons colorantes.
Qu’est-ce qui nettoie naturellement les dents ?
Le dentifrice fluoré et la salive nettoient; mâchez un chewing-gum sans sucre après repas.
Quelle boisson nettoie les dents ?
L’eau plate rince les dents; le thé non sucré apporte des polyphénols anti-taches.
Comment puis-je nettoyer mes dents à la maison ?
Brossez deux fois, fil dentaire le soir, dentifrice fluoré, rincez après sucreries.
Qu’est-ce Que L’émail Dentaire ?
Qu’est-ce que l’émail dentaire ? Protection et soins
L’émail dentaire est la fine couche externe dure de vos dents. Il protège la dentine plus tendre et les nerfs contre les acides, les variations de température et la mastication quotidienne. Une fois perdu, l’émail ne peut pas repousser, donc la prévention de l’érosion avec du fluor, un brossage doux et une alimentation moins acide est la meilleure façon de garder des dents fortes.
Qu’est-ce que l’émail dentaire ?
L’émail dentaire est la couche protectrice dure qui recouvre la couronne (la partie visible) de chaque dent. C’est le tissu le plus dur du corps humain, mais il peut néanmoins s’user ou s’éroder avec le temps.
L’émail est principalement composé de minéraux, notamment un cristal de calcium-phosphate appelé hydroxyapatite. Étant légèrement translucide, la couleur de la dentine en dessous peut influencer l’apparence blanche ou jaune d’une dent.

Table des matières
À quoi sert l’émail dentaire ?
L’émail agit comme un bouclier. Lorsqu’il est intact, il protège les dents pendant l’alimentation et la boisson quotidiennes et aide à éviter la sensibilité et la carie.
- Protège l’intérieur de la dent contre les acides produits par les bactéries ainsi que ceux des aliments et boissons acides
- Protège contre la sensibilité thermique (chaud, froid et sucré)
- Soutient la mastication en réduisant l’usure mécanique
- Aide à rendre les dents plus brillantes en couvrant la dentine naturellement jaune
Signes de perte d’émail dentaire
La perte d’émail se produit souvent progressivement, donc les premiers signes sont importants. Les signes courants incluent :
- Nouvelle ou accrue sensibilité aux aliments et boissons chauds, froids ou sucrés
- Une sensation rugueuse, usée ou terne à la surface des dents
- Des dents qui paraissent plus jaunes à mesure que la dentine devient plus visible
- Petits éclats, fissures ou bords qui semblent plus fins qu’avant
- Changements dans la forme de la dent, comme un aplatissement des surfaces de mastication
Si vous remarquez ces changements, un examen dentaire peut aider à en identifier la cause et à éviter d’autres dommages.
Comment prévenir l’érosion de l’émail dentaire
Habitudes quotidiennes de soins
- Brossez-vous les dents deux fois par jour avec une brosse à poils souples et un dentifrice au fluor.
- Utilisez une pression douce. Un brossage trop vigoureux peut user l’émail et irriter les gencives.
- Utilisez du fil dentaire tous les jours pour éliminer la plaque entre les dents, là où la brosse n’atteint pas.
- Après avoir consommé des aliments ou boissons acides, rincez avec de l’eau et attendez 30 à 60 minutes avant de vous brosser les dents.
Choix alimentaires et boissons
- Limitez la consommation fréquente de sodas, boissons énergétiques et jus de fruits. La fréquence est aussi importante que la quantité.
- Buvez les boissons acides avec une paille pour réduire le contact avec les dents.
- Compensez les acides avec des aliments favorables à l’émail, notamment riches en calcium et phosphate (lait, yaourt, fromage, légumes à feuilles, noix).
- Choisissez de l’eau entre les repas pour neutraliser les acides et favoriser le flux salivaire.
Habitudes qui peuvent endommager l’émail
- Évitez de mâcher de la glace, des bonbons durs ou d’autres objets durs pouvant ébrécher l’émail.
- Si vous serrez ou grincez des dents, demandez un protège-dents sur mesure pour limiter l’usure.
- Utilisez les produits blanchissants avec prudence. Un usage excessif peut accroître la sensibilité, surtout si l’émail est déjà aminci.
Consultations dentaires et traitements préventifs
- Planifiez des contrôles réguliers pour détecter l’usure de l’émail dès le début.
- Demandez à votre dentiste un vernis fluoré ou d’autres options de reminéralisation si vous présentez un risque accru d’érosion ou de caries.
- En cas de bouche sèche, de reflux ou de vomissements fréquents, traitez la cause sous-jacente — ces facteurs peuvent accélérer l’érosion de l’émail.

Peut-on traiter l’érosion de l’émail dentaire ?
L’émail ne repousse pas une fois perdu, mais l’érosion précoce peut souvent être stabilisée et la dent renforcée. Les traitements au fluor et la reminéralisation ciblée peuvent aider à protéger les zones vulnérables et à réduire la sensibilité.
Si la perte d’émail est plus avancée, un dentiste peut recommander des traitements pour recouvrir ou reconstruire la surface de la dent, comme des résines (plombages), des facettes ou des couronnes. Si le grincement contribue à l’usure, une gouttière de nuit peut protéger vos dents pendant le sommeil.
FAQ sur l’émail dentaire
Qu’est-ce que la protection de l’émail des dents ?
La protection de l’émail prévient la déminéralisation et favorise la reminéralisation, surtout avec du fluor.
Quelle est la meilleure protection de l’émail ?
Le dentifrice fluoré et la réduction des acides offrent la meilleure protection prouvée.
Quand est-il trop tard pour réparer l’émail ?
C’est trop tard quand l’émail est perdu; seule une déminéralisation précoce se reminéralise.
Comment protéger et restaurer l’émail des dents ?
Utilisez du fluor, limitez acides/sucres, brossez doucement, et faites des traitements reminéralisants dentaires.
Puis-je restaurer l’émail de mes dents ?
Vous pouvez reminéraliser un émail affaibli, mais vous ne pouvez pas regénérer l’émail perdu.
Un revêtement d’émail est-il sain ?
Les revêtements dentaires type scellants/vernis sont sûrs et efficaces s’ils sont posés professionnellement.
Quelles Sont Les Causes Des Fractures Dentaires ?
Quelles sont les causes des fractures dentaires ?
Les fractures dentaires surviennent généralement lorsqu’une dent affaiblie subit une force soudaine—comme une chute, la mastication d’un aliment dur ou une pression continue due au bruxisme. La carie dentaire, les obturations importantes et l’usure de l’émail liée à l’âge peuvent également rendre les dents plus vulnérables aux fissures. Des soins dentaires rapides permettent de réduire la douleur, prévenir l’infection et limiter les dommages supplémentaires.
Causes courantes des fractures dentaires
Une dent ébréchée ou fissurée peut se produire en une seconde, mais elle est généralement liée à quelques déclencheurs prévisibles. Certaines causes sont soudaines, comme un accident, tandis que d’autres s’accumulent avec le temps en affaiblissant l’émail ou la structure interne de la dent.
Chutes et traumatismes
Les chocs dus à des chutes, des accidents de voiture ou des coups reçus pendant une activité sportive peuvent ébrécher une dent ou créer des fissures plus profondes. Le risque est plus élevé dans les sports de contact, surtout sans protège-dents.
Mastication d’objets durs
Mordre dans des aliments durs (comme les noix, la glace ou les bonbons durs) peut dépasser la résistance de l’émail et provoquer une fracture. Les habitudes comme mâcher des stylos ou se ronger les ongles peuvent également affaiblir les dents avec le temps.
Carie dentaire
Les caries affaiblissent la dent de l’intérieur vers l’extérieur. À mesure que la carie progresse, la structure restante devient plus susceptible de se briser sous la pression de la mastication.
Bruxisme (grincement des dents)
Le grincement ou le serrement—souvent pendant le sommeil—exerce une pression répétée et importante sur les dents. Avec le temps, cela peut entraîner des microfissures qui évoluent en fractures visibles.
Usure de l’émail liée à l’âge
L’émail peut s’amincir avec l’âge et après des années d’usure. Lorsqu’il est plus mince, les dents sont plus sensibles à la pression et plus susceptibles de se fissurer.

Table des matières
Qui est le plus susceptible de subir des fractures dentaires ?
Les fractures dentaires peuvent toucher tout le monde, mais elles sont plus fréquentes dans certains groupes. Le risque augmente avec les activités à fort impact, l’usure de l’émail et les conditions qui augmentent la force de morsure.
- Enfants et adolescents : Les jeux actifs, le sport et les chutes sont des causes fréquentes de dents ébréchées ou cassées.
- Sportifs dans des sports de contact : Les sports comme le football, le basketball, les arts martiaux et le hockey augmentent le risque de chocs directs sur la bouche.
- Personnes âgées : L’usure de l’émail, les restaurations dentaires existantes et les changements liés à l’âge peuvent rendre les dents plus fragiles.
- Personnes qui grincent ou serrent les dents : Le bruxisme augmente la pression sur les dents et peut transformer de petites fissures en fractures plus importantes.
Que faire si une dent se casse
Si vous pensez qu’une dent est fracturée, une action rapide peut faciliter et rendre le traitement plus confortable. Suivez les étapes ci-dessous comme premiers soins, puis consultez un dentiste dès que possible.
- Restez calme et examinez la zone. Recherchez des bords tranchants, un saignement et vérifiez s’il manque un morceau de dent.
- Conservez les morceaux cassés. Si vous trouvez le fragment, conservez-le dans de l’eau propre ou du lait et apportez-le à votre rendez-vous.
- Rincez doucement. Utilisez de l’eau tiède pour rincer et éliminer les débris. Évitez de trop agiter s’il y a du saignement.
- Protégez la dent. Si le bord est tranchant, couvrez-le avec de la cire dentaire (ou du chewing-gum sans sucre) jusqu’à votre rendez-vous.
- Gérez la douleur et le gonflement. Utilisez une compresse froide sur la joue. Un antidouleur en vente libre peut aider si cela vous convient.

Options de traitement des fractures dentaires
Le traitement dépend de la profondeur de la fissure et de l’atteinte éventuelle du nerf. Un dentiste examinera la dent, effectuera des imageries si nécessaire et recommandera l’option la plus adaptée pour protéger la dent à long terme.
Collage composite ou obturation
Les petits éclats et fractures mineures peuvent souvent être réparés avec une résine composite de la couleur de la dent. Cela permet de restaurer la forme et la fonction avec un retrait minimal de matière dentaire.
Couronne dentaire ou restauration en porcelaine
Lorsqu’une grande partie de la dent est endommagée, une couronne peut être utilisée pour la recouvrir et la renforcer. Les couronnes protègent contre de nouvelles fissures lors de la mastication.
Traitement de canal
Si la fracture expose ou enflamme la pulpe (le nerf), un traitement de canal peut être recommandé. Ensuite, une couronne est souvent posée pour soutenir la dent.
Extraction et implant dentaire
Si la dent ne peut pas être réparée, une extraction peut être nécessaire. Un implant dentaire est une solution courante pour remplacer une dent manquante et restaurer la fonction de mastication.
Comment soulager la douleur après une fracture dentaire
La douleur est fréquente après une fracture dentaire, surtout si la fissure est profonde ou la dent sensible. Ces étapes peuvent aider en attendant de consulter un dentiste.
- Appliquer une compresse froide. Appliquez une poche de glace sur la joue pendant 10 à 15 minutes pour réduire le gonflement et l’inconfort.
- Utiliser un antidouleur approprié. Un médicament en vente libre peut soulager la douleur. Suivez les instructions et évitez de placer de l’aspirine directement sur la gencive.
- Mangez des aliments mous. Choisissez des aliments tendres et mâchez du côté opposé pour ne pas aggraver la fracture.
Précautions pour réduire le risque de fractures dentaires
De nombreuses fractures peuvent être évitées avec quelques changements d’habitudes et un bon équipement de protection. Ces mesures sont particulièrement utiles si vous avez des antécédents de dents fissurées ou de bruxisme.
- Portez un protège-dents pour le sport. Un protège-dents bien ajusté réduit le risque de fractures liées aux chocs.
- Traitez le bruxisme. Si vous serrez ou grincez des dents, parlez à votre dentiste d’une gouttière nocturne et des moyens de réduire la pression sur les dents.
- Évitez de mâcher des objets durs. Évitez la glace, les bonbons durs et les objets non alimentaires comme les stylos ou les ongles.
- Maintenez une bonne hygiène bucco-dentaire. Se brosser les dents, passer le fil dentaire et traiter les caries tôt permet de garder des dents solides.

Foire aux questions
Qu’est-ce qui cause des fractures dentaires ?
Les fractures viennent de traumatismes, caries, obturations importantes, morsure d’objets durs ou grincement.
Les fractures dentaires peuvent-elles guérir ?
Les dents ne guérissent pas vraiment; la fissure peut se stabiliser, sans régénération.
Comment prévenir une dent fracturée ?
Prévenez les fractures: évitez de mâcher dur, traitez les caries, portez une gouttière.
Pourquoi ma dent se casserait-elle soudainement ?
Une dent casse soudainement si carie ou fissure cachée l’affaiblit, puis une morsure.
Quelles dents sont les plus susceptibles de se fracturer ?
Les dents du fond, surtout les molaires, et celles très obturées se fracturent le plus.
Peut-on laisser une dent fracturée ?
Laisser une dent fracturée risque aggravation, douleur et infection; consultez un dentiste.
Qu’est-ce Qu’un Kyste Dentaire ?
Kyste Dentaire : Symptômes, Causes et Traitement
Un kyste dentaire est une poche remplie de liquide qui se forme près de la racine d’une dent ou dans l’os de la mâchoire, souvent après une infection prolongée ou autour d’une dent non sortie. De nombreux kystes ne provoquent aucun symptôme et sont découverts sur des radiographies dentaires. Le traitement dépend du type et de la taille, et peut inclure un traitement de canal, une ablation chirurgicale ou une extraction dentaire, suivie d’un suivi.
Les kystes dentaires sont généralement bénins, mais ils peuvent s’agrandir avec le temps et endommager les dents voisines, l’os ou les nerfs. Comme les kystes précoces sont souvent indolores, des examens dentaires réguliers et des radiographies jouent un rôle essentiel pour les détecter avant qu’ils ne causent des complications.
Qu’est-ce Qu’un Kyste Dentaire ?
Un kyste dentaire est une cavité fermée bordée de tissu et remplie de liquide ou de substance semi-liquide. Il peut se développer à l’extrémité d’une racine dentaire, autour d’une dent incluse ou ailleurs dans l’os de la mâchoire. Certains kystes restent petits, tandis que d’autres grossissent lentement et affaiblissent l’os environnant.
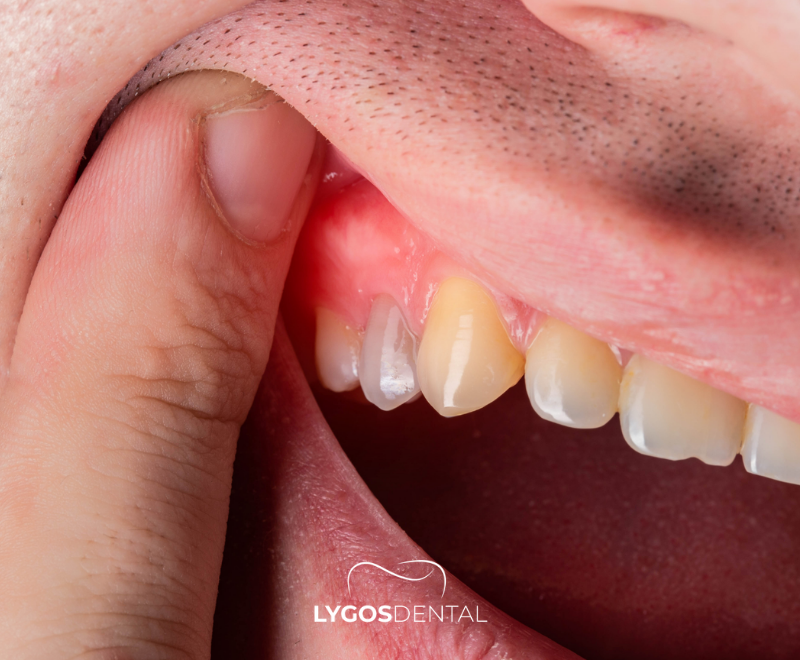
Table des matières
Types Courants de Kystes Dentaires
Les dentistes peuvent utiliser le terme « kyste dentaire » de manière générale, mais il existe différents types de kystes odontogènes (liés à la dent). Le diagnostic exact est important car il influence le traitement et le suivi.
- Kyste Radiculaire (Périapical) : Souvent lié à une dent infectée ou non vitale, et situé près de l’extrémité de la racine.
- Kyste Dentigère : Se forme autour de la couronne d’une dent incluse ou non sortie, souvent une dent de sagesse.
- Autres Kystes Odontogènes : Des types moins courants existent et peuvent nécessiter une évaluation spécialisée et un suivi prolongé.
Symptômes d’un Kyste Dentaire
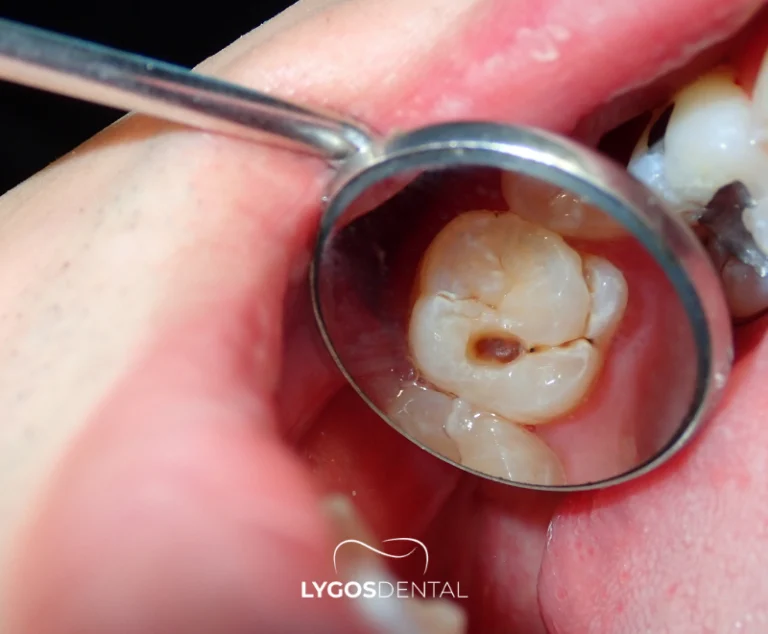
De nombreux kystes dentaires ne provoquent aucun symptôme évident avant de grossir ou de s’infecter. Lorsqu’ils apparaissent, les symptômes peuvent ressembler à d’autres problèmes dentaires, d’où l’importance de l’examen et de l’imagerie.
- Gonflement dans la gencive ou la mâchoire
- Douleur sourde ou pression pouvant s’intensifier à la mastication
- Sensibilité de la gencive près de la dent concernée
- Dent qui devient mobile ou change de position à mesure que le kyste grandit
- Changement de couleur de la dent (dans certains cas)
- Écoulement, mauvais goût ou mauvaise haleine en cas d’infection
Quelles Sont les Causes d’un Kyste Dentaire ?
Les causes varient selon le type de kyste, mais la plupart sont liées à une infection, une inflammation ou le développement dentaire. Le dentiste peut aussi tenir compte de traumatismes dentaires antérieurs, de traitements passés et du développement de la dent dans la mâchoire.
- Caries non traitées ou obturations profondes : Les bactéries peuvent atteindre la pulpe et provoquer une infection près de la racine.
- Infections des dents ou des gencives : L’inflammation chronique peut contribuer à la formation et à la croissance des kystes.
- Dents incluses ou non sorties : Un kyste peut se former autour d’une dent qui n’est pas sortie normalement.
- Traumatismes dentaires : Un choc peut endommager la pulpe et favoriser un kyste d’origine infectieuse.
- Facteurs de développement : Certains kystes proviennent des tissus impliqués dans le développement dentaire et ne sont pas liés à une mauvaise hygiène.
Comment Fonctionne le Traitement d’un Kyste Dentaire
Le traitement est adapté à la taille, à l’emplacement et à l’état de la dent concernée. Votre dentiste peut vous orienter vers un endodontiste (spécialiste des canaux) ou un chirurgien maxillo-facial pour les cas complexes.
1) Diagnostic et Imagerie
La plupart des kystes sont découverts sur des radiographies dentaires. Selon le cas, votre dentiste peut utiliser une imagerie 3D (CBCT) pour mieux visualiser les limites du kyste et sa relation avec les structures voisines.
2) Traitement de Canal (si la Dent Peut Être Sauvée)
Si le kyste est lié à une dent infectée, un traitement de canal permet de supprimer la source de l’infection. Dans de nombreux cas, cela permet la guérison des tissus environnants et la réduction de la lésion avec le temps.
3) Ablation Chirurgicale (Énucléation) ou Décompression
Pour les kystes volumineux, persistants ou associés à des dents incluses, un traitement chirurgical peut être nécessaire. Les options incluent l’ablation de la paroi du kyste (énucléation) ou la réduction de sa taille au préalable (décompression ou marsupialisation) pour minimiser les risques chirurgicaux.
4) Extraction Dentaire (si Nécessaire)
Si la dent est gravement endommagée ou ne peut être restaurée de manière fiable, l’extraction peut être l’option la plus sûre. Une fois la guérison terminée, votre dentiste pourra discuter d’options de remplacement comme un implant, un bridge ou une prothèse.
5) Antibiotiques et Soulagement de la Douleur
Des antibiotiques peuvent être prescrits en cas d’infection généralisée, mais ils ne suppriment pas le kyste lui-même. Des antalgiques et bains de bouche peuvent également faire partie du plan de soins à court terme.

Rétablissement Après une Chirurgie de Kyste Dentaire
Le rétablissement dépend de la taille du kyste et de la procédure réalisée. La plupart des gens peuvent reprendre rapidement leurs activités normales, mais la guérison osseuse complète peut être plus longue.
- Gonflement et inconfort : Une douleur légère à modérée est fréquente pendant quelques jours. Utilisez les médicaments prescrits comme indiqué.
- Sutures et suivi : Si des points de suture sont utilisés, votre dentiste pourra les retirer après environ une semaine, selon le matériau.
- Hygiène bucco-dentaire : Brossez délicatement et suivez les consignes de rinçage pour garder la zone propre sans perturber les tissus en cicatrisation.
- Alimentation : Privilégiez des aliments mous les premiers jours et évitez les aliments très chauds, épicés ou croquants s’ils irritent la zone.
- Surveillance : Les visites de suivi et radiographies répétées aident à confirmer la guérison et à prévenir les récidives.
Peut-on Prévenir les Kystes Dentaires ?
Tous les kystes dentaires ne peuvent pas être évités, notamment ceux d’origine développementale. Cependant, vous pouvez réduire les risques en limitant les infections et en agissant tôt.
- Effectuez des visites dentaires régulières et suivez les radiographies recommandées
- Brossez-vous les dents deux fois par jour et nettoyez entre les dents pour réduire les caries et les maladies des gencives
- Faites traiter rapidement les douleurs dentaires, gonflements ou dents cassées
- Portez un protège-dents pour les sports de contact afin de prévenir les traumatismes dentaires
- Suivez les traitements prévus pour les dents incluses selon les recommandations de votre dentiste
Questions Fréquemment Posées
Qu’est-ce qui cause un kyste sur votre dent ?
Une infection pulpaire ou une dent incluse déclenche un kyste inflammatoire autour de la racine.
Comment traite-t-on un kyste dentaire ?
Le traitement associe traitement canalaire ou extraction et ablation chirurgicale; antibiotiques si infection.
Un kyste dentaire peut-il disparaître ?
La plupart ne disparaissent pas seules; elles nécessitent généralement un traitement dentaire.
À quoi ressemble la sensation d’un kyste dentaire ?
Souvent indolore; peut provoquer gonflement, pression, sensibilité, ou un goût salé de drainage.
Les kystes dentaires sont-ils dangereux ?
Oui; non traités, ils peuvent détruire l’os, déchausser des dents, et provoquer des infections.
À quel point l’ablation d’un kyste dentaire est-elle douloureuse ?
L’ablation est généralement indolore sous anesthésie, avec une douleur légère à modérée ensuite.
Nettoyage Dentaire Indolore Avec Airflow
Nettoyage des dents sans douleur avec Airflow
Le nettoyage des dents avec Airflow (également appelé aéropolissage) est un nettoyage professionnel doux qui utilise un jet contrôlé d’air, d’eau tiède et de poudre fine pour éliminer la plaque, les taches de surface et le biofilm. Il est souvent plus confortable que le grattage traditionnel, notamment pour les dents sensibles, et peut éclaircir les dents en éliminant les décolorations dues au café, au thé ou au tabac.
Se brosser les dents et passer le fil dentaire chaque jour est important, mais cela ne suffit pas à éliminer toutes les taches ou le tartre. Un nettoyage professionnel aide à protéger la santé des gencives et à garder une haleine fraîche. Si vous évitez les nettoyages à cause de l’inconfort, l’Airflow vaut la peine d’en parler à votre dentiste.
Qu’est-ce que l’Airflow ?
L’Airflow est une technique d’hygiène moderne utilisée lors des nettoyages professionnels. Un appareil portatif pulvérise un mélange ciblé d’air, d’eau et d’une poudre spécialement conçue pour déloger le biofilm dentaire et éliminer les taches extrinsèques à la surface des dents. Comme il s’agit d’un spray plutôt que d’instruments métalliques, de nombreux patients le trouvent plus confortable.
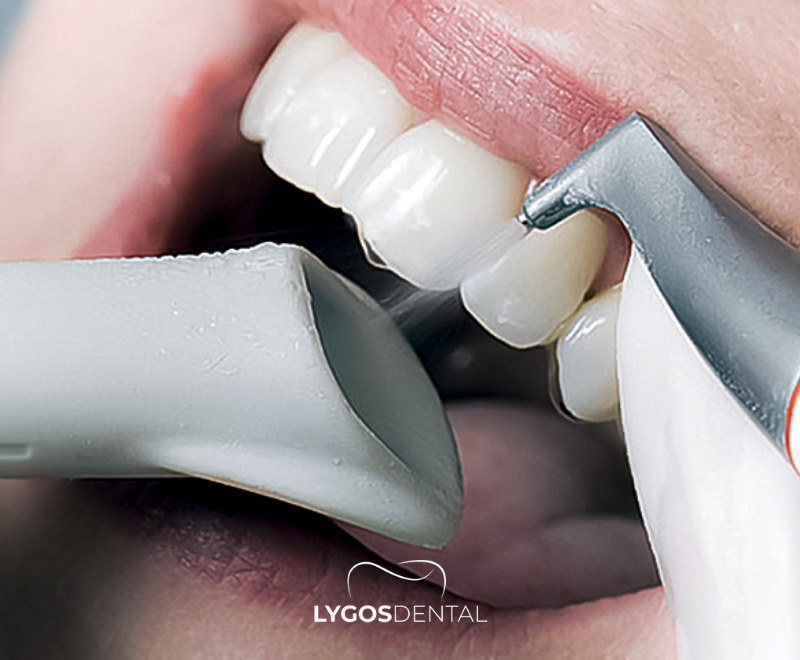
Table des matières
Comment se déroule un nettoyage des dents avec Airflow
La plupart des rendez-vous sont simples et durent généralement 20 à 30 minutes, selon le niveau de taches et de plaque. Un rendez-vous typique se déroule comme suit :
- Évaluation : votre dentiste ou hygiéniste examine vos dents et vos gencives et confirme que l’Airflow vous convient.
- Protection : vous porterez des lunettes de protection et un baume peut être appliqué sur les lèvres pour plus de confort.
- Nettoyage Airflow : le spray est dirigé le long des surfaces dentaires et des gencives pour éliminer la plaque, le biofilm et les taches.
- Rinçage et vérification : votre bouche est rincée et le praticien vérifie si certaines zones nécessitent une attention supplémentaire.
- Fluorure en option : si recommandé, une application de fluor peut être faite pour renforcer l’émail.
Avantages de la méthode Airflow
L’Airflow est populaire car il allie confort et résultats visibles. Ses principaux avantages incluent :
- Nettoyage confortable : beaucoup signalent moins de sensibilité par rapport au grattage traditionnel.
- Élimination efficace des taches : aide à supprimer les décolorations dues au café, au thé, au vin rouge et au tabac.
- Doux pour l’émail : conçu pour éliminer les taches de surface et le biofilm sans abrasion agressive lorsqu’il est utilisé correctement.
- Approche respectueuse des gencives : plus agréable pour les personnes ayant une légère sensibilité gingivale.
- Rendez-vous plus rapides : souvent plus courts pour les cas avec beaucoup de taches que le polissage seul.
- Haleine plus fraîche : la réduction du biofilm bactérien peut aider à lutter contre la mauvaise haleine persistante.

Pour qui le nettoyage des dents Airflow est-il adapté ?
L’Airflow convient à de nombreux adultes et adolescents. Il est souvent recommandé si vous :
- Avez des taches de surface dues au café, au thé ou au tabac
- Portez un appareil dentaire ou des aligneurs transparents et souhaitez mieux gérer les taches et la plaque autour
- Avez une sensibilité gingivale légère et préférez un nettoyage plus doux
- Avez des couronnes, facettes ou implants et souhaitez un nettoyage délicat autour (le praticien choisira la bonne poudre et les bons réglages)
- Êtes anxieux face au détartrage traditionnel ou n’aimez pas la sensation de grattage
Quand l’Airflow peut ne pas être recommandé
L’Airflow est sans danger pour la plupart des patients, mais peut être reporté ou adapté dans certains cas. Informez votre dentiste si vous souffrez d’asthme sévère ou instable, de problèmes respiratoires importants, d’une infection respiratoire active ou d’une allergie connue aux ingrédients des poudres dentaires. Le praticien peut également éviter certaines poudres pour les personnes suivant un régime strict pauvre en sodium.
Conseils après un nettoyage Airflow
Pour prolonger la propreté et protéger la santé gingivale :
- Évitez les aliments et boissons colorants (café, thé, vin rouge) et le tabac pendant au moins 2 heures après la séance.
- Évitez les boissons très chaudes ou très froides pendant le reste de la journée si vos dents sont sensibles.
- Brossez deux fois par jour et nettoyez entre les dents (fil dentaire ou brossettes) pour ralentir l’accumulation de plaque.
- Utilisez un dentifrice au fluor si votre dentiste le recommande.
- Planifiez des visites d’hygiène régulières selon les conseils reçus—souvent tous les 6 mois, ou plus fréquemment en cas de problèmes de gencives.

Combien coûte un nettoyage Airflow en Turquie ?
Les prix varient selon la ville, le type de clinique et si l’Airflow est réalisé seul ou avec un détartrage, polissage et fluor. En 2026, certaines grandes chaînes de cliniques en Turquie proposent des forfaits Airflow dans une fourchette d’environ 2 600 à 3 800 TL, tandis que des forfaits « hygiène complète » peuvent aller de 3 700 à 5 900 TL. Le meilleur moyen d’obtenir un tarif précis est de demander un devis écrit après un examen.
Nettoyage des dents Airflow : questions fréquentes
Le nettoyage dentaire Airflow fait-il mal ?
Le nettoyage Airflow est habituellement indolore, mais peut être froid sur racines exposées.
Le nettoyage dentaire Airflow est-il meilleur ?
Airflow enlève mieux biofilm et taches; le détartrage enlève mieux le tartre durci.
Combien de temps dure le nettoyage dentaire air flow ?
Le nettoyage Airflow dure environ 20 à 30 minutes, selon taches et plaque.
Airflow est-il meilleur que le détartrage ?
Airflow est meilleur pour biofilm et taches; le détartrage est meilleur pour le tartre.
Airflow peut-il endommager les gencives ?
Airflow n’endommage pas les gencives saines s’il est bien utilisé, mais peut irriter.
Combien de temps prend air flow ?
Airflow prend souvent 10 à 30 minutes par séance, selon le nombre de dents.
Quelles Sont Les Causes De La Bouche Sèche ?
Quelles sont les causes de la bouche sèche ?
La bouche sèche (xérostomie) se produit lorsque vos glandes salivaires ne produisent pas assez de salive pour garder votre bouche confortablement humide. Les déclencheurs les plus courants sont les médicaments, la déshydratation, la respiration buccale (souvent pendant le sommeil), la consommation de tabac ou d’alcool, et certaines affections médicales telles que le diabète ou le syndrome de Sjögren. Le soulagement commence généralement par l’identification de la cause et la protection de vos dents.
Qu’est-ce que la bouche sèche ?
La bouche sèche est la sensation de sécheresse buccale causée par une réduction de la salive ou un changement de sa qualité. La salive ne sert pas seulement à humidifier la bouche : elle aide à mâcher et à avaler, soutient le goût, neutralise les acides et protège les dents et les gencives. Lorsque la salive est insuffisante, les activités quotidiennes peuvent devenir inconfortables et le risque de problèmes dentaires augmente.
Symptômes courants
La bouche sèche peut se manifester de différentes façons. Certaines personnes la remarquent principalement la nuit, tandis que d’autres la ressentent tout au long de la journée.
- Sensation de sécheresse ou de collant dans la bouche ou la gorge
- Soif fréquente ou besoin de boire de l’eau pour parler
- Mauvaise haleine (halitose)
- Difficulté à mâcher, avaler ou porter un dentier confortablement
- Sensation de brûlure, lèvres gercées ou langue douloureuse
- Modifications du goût ou sensibilité accrue aux aliments épicés ou salés
- Plus de caries, irritation des gencives ou infections buccales récurrentes

Table des matières
Les causes les plus courantes de la bouche sèche
La bouche sèche est généralement un symptôme plutôt qu’une maladie en soi. Voici les raisons les plus fréquentes d’une baisse de salive.
1) Effets secondaires des médicaments
De nombreux médicaments sur ordonnance ou en vente libre peuvent réduire la production de salive. Les exemples courants incluent les antihistaminiques, décongestionnants, antidépresseurs, certains médicaments contre l’hypertension, diurétiques et certains analgésiques. Si vos symptômes ont commencé après un nouveau traitement ou un changement de dose, consultez un professionnel de santé avant toute modification.
2) Déshydratation et faible consommation de liquides
Ne pas boire suffisamment de liquides est une cause simple mais fréquente. La déshydratation peut survenir après une fièvre, des vomissements ou une diarrhée, une transpiration excessive ou simplement une consommation insuffisante d’eau. L’alcool et un excès de caféine peuvent également assécher davantage que prévu.
3) Respiration buccale, ronflements et troubles du sommeil
Dormir la bouche ouverte assèche rapidement les tissus buccaux. Une congestion nasale, des allergies, des problèmes chroniques des sinus ou des troubles respiratoires du sommeil peuvent favoriser la respiration par la bouche. Si vous vous réveillez avec la bouche sèche la plupart des matins, cela mérite une évaluation.
4) Tabac, alcool et irritants
Fumer et consommer du tabac peuvent réduire la salive et irriter les tissus buccaux. L’alcool — qu’il soit présent dans les boissons ou les bains de bouche à base d’alcool — peut également aggraver la sécheresse. Les aliments épicés et très salés peuvent être plus irritants lorsque la salive est faible.
5) Maladies affectant la salive
Plusieurs affections médicales sont associées à la bouche sèche. Le diabète en est une courante, en particulier si la glycémie n’est pas bien contrôlée. Les maladies auto-immunes comme le syndrome de Sjögren peuvent affecter directement les glandes salivaires. Les troubles neurologiques ou les lésions nerveuses au niveau de la tête et du cou peuvent aussi interférer avec les signaux salivaires normaux.
6) Traitements du cancer de la tête et du cou
La radiothérapie dans la région de la tête et du cou peut endommager les glandes salivaires. La chimiothérapie peut aussi provoquer une sécheresse chez certaines personnes. Si vous êtes en traitement ou en convalescence pour un cancer et que vous ressentez une sécheresse persistante, une coordination entre votre équipe d’oncologie et votre dentiste peut aider à réduire les complications.
7) Stress et anxiété
Le stress peut modifier les schémas respiratoires et déclencher une sensation de « bouche sèche », en particulier pendant les périodes d’anxiété. Certaines personnes serrent les dents ou respirent davantage par la bouche lorsqu’elles sont stressées, ce qui peut aggraver les symptômes.

Pourquoi il ne faut pas ignorer la bouche sèche
La salive protège les dents et les tissus mous. Lorsqu’elle est insuffisante, la plaque s’accumule plus rapidement et les acides restent plus longtemps en contact avec l’émail. Cela peut entraîner des caries, une inflammation des gencives, des aphtes et des infections fongiques. La bouche sèche peut également affecter l’appétit et le sommeil, ce qui entretient le problème.
Comment diagnostiquer la bouche sèche
Le diagnostic commence généralement par un historique médical et dentaire, incluant la revue de tous les médicaments et compléments. Un professionnel de santé peut examiner votre bouche à la recherche de sécheresse, d’irritation, de caries ou de signes d’infection. Si une affection sous-jacente est suspectée, des analyses de sang, une évaluation du flux salivaire ou une orientation vers un spécialiste peuvent être recommandées.
Options de traitement pour la bouche sèche
Le meilleur traitement dépend de la cause. La plupart des gens s’améliorent grâce à une combinaison d’habitudes quotidiennes et de soins médicaux ciblés.
Un soulagement quotidien que vous pouvez commencer dès maintenant
- Sirotez régulièrement de l’eau plutôt que d’en boire une grande quantité d’un coup.
- Mâchez des gommes sans sucre ou utilisez des pastilles sans sucre pour stimuler la salive (le xylitol est couramment utilisé).
- Utilisez un humidificateur la nuit si l’air de votre chambre est sec.
- Évitez les bains de bouche à base d’alcool ; choisissez des produits étiquetés pour bouche sèche.
- Limitez le tabac et l’alcool, et soyez attentif à la caféine si elle aggrave la sécheresse.
- Choisissez des aliments tendres et humides, ajoutez des sauces ou des soupes si la mastication est difficile.
Protection dentaire et hygiène bucco-dentaire
Une bonne hygiène bucco-dentaire devient encore plus importante lorsque la salive est faible. Brossez-vous les dents deux fois par jour avec un dentifrice au fluor et nettoyez entre les dents chaque jour. Votre dentiste peut recommander des traitements au fluor ou des produits spécifiques si vous avez plus de caries que d’habitude.
Traitements médicaux
Si un médicament est en cause, un professionnel peut ajuster la dose, proposer une alternative ou modifier le moment de la prise — sans compromettre votre traitement global. Pour certaines personnes, des médicaments sur ordonnance stimulant la salive (comme la pilocarpine ou la céviméline) peuvent être envisagés. Les substituts salivaires, gels et sprays peuvent aussi apporter un confort temporaire, surtout la nuit.

Mesures pour aider à prévenir la bouche sèche
Vous ne pouvez pas prévenir toutes les causes de la bouche sèche, mais certaines habitudes réduisent les risques de symptômes durables.
- Restez hydraté et augmentez les liquides pendant l’exercice, en cas de chaleur ou de maladie.
- Respirez par le nez autant que possible ; traitez rapidement la congestion nasale et les allergies.
- Faites des contrôles dentaires réguliers afin de détecter rapidement les débuts de caries ou de problèmes gingivaux.
- Passez en revue votre liste de médicaments avec votre équipe médicale, surtout si les symptômes évoluent.
- Si vous ronflez fortement ou vous sentez fatigué au réveil, envisagez un dépistage des troubles respiratoires du sommeil.
Solutions naturelles qui peuvent aider
Certaines approches maison peuvent être apaisantes. Utilisez-les comme mesures de confort, et consultez un professionnel si les symptômes persistent.
- Aloe vera : certaines personnes trouvent les jus ou gels d’aloe vera apaisants, mais choisissez des produits fiables et évitez ceux qui irritent l’estomac.
- Tisanes : les infusions non sucrées à la menthe ou à la camomille peuvent être relaxantes et réduire le besoin de respirer par la bouche.
- Miel : une petite quantité peut enrober et apaiser les tissus, mais utilisez-en avec modération et brossez-vous bien les dents pour les protéger.
- Rinçages salins : les bains de bouche doux à l’eau salée peuvent apaiser sans l’irritation des bains de bouche alcoolisés.
Quand consulter un médecin ou un dentiste
Consultez un professionnel si la bouche sèche dure plus de quelques semaines, vous réveille la nuit ou s’aggrave. Prenez aussi rendez-vous si vous ressentez des douleurs buccales, des gonflements, des lésions qui ne guérissent pas, une nouvelle sensibilité dentaire ou des caries fréquentes. Si vous êtes diabétique, avez une maladie auto-immune ou suivez un traitement contre le cancer, un accompagnement précoce peut éviter les complications.
FAQ : Quelles sont les causes de la bouche sèche ?
À quoi la bouche sèche peut-elle être un symptôme ?
La bouche sèche peut signaler déshydratation, médicaments, anxiété, diabète ou syndrome de Sjögren.
Comment se débarrasser d’une bouche très sèche ?
Buvez souvent, mâchez gomme sans sucre, évitez alcool/caféine, utilisez substituts salivaires, consultez.
Comment puis-je empêcher ma bouche d’être si sèche ?
Hydratez-vous, respirez par le nez, humidificateur, et revoyez vos médicaments avec un clinicien.
De quoi manquez-vous si vous avez la bouche sèche ?
Vous manquez souvent de liquides; parfois la salive baisse par médicaments ou maladie glandulaire.
Existe-t-il une maladie qui cause la bouche sèche ?
Oui—syndrome de Sjögren, diabète, VIH, Parkinson et lésions post-radiothérapie causent la bouche sèche.
Pourquoi ma bouche est-elle si sèche et je me sens fatigué(e) ?
Déshydratation, apnée du sommeil, diabète, anémie, infections ou médicaments; consultez si ça persiste.
Symptômes Des Lésions Dentaires
Quels sont les symptômes d’une lésion dentaire ?
Une lésion dentaire est une altération de l’émail ou de la dentine, souvent causée par la carie, l’usure ou un traumatisme. Les lésions précoces peuvent ne présenter aucun symptôme, mais à mesure qu’elles s’approfondissent, vous pouvez ressentir une sensibilité au froid ou au sucre, une décoloration de la dent, une douleur à la mastication, des éclats ou fissures visibles, ou un recul gingival près de la zone affectée. Un examen dentaire (souvent avec radiographies) permet de confirmer la cause et la gravité.
Qu’est-ce qu’une lésion dentaire ?
Une lésion dentaire est une zone où la structure de la dent est affaiblie ou perdue. Certaines lésions sont causées par la carie dentaire, tandis que d’autres résultent du grincement des dents, de l’érosion acide, du brossage agressif ou d’une fissure après un traumatisme. Les lésions peuvent affecter l’émail, la dentine et—lorsqu’elles sont avancées—les tissus nerveux internes.
Symptômes précoces d’une lésion dentaire
De nombreuses lésions dentaires commencent de manière silencieuse. Lorsque les symptômes apparaissent tôt, ils sont généralement légers et faciles à négliger.
-
- Sensibilité dentaire au froid, chaud ou aux aliments et boissons sucrés.
- Petite zone rugueuse, encoche ou endroit où le fil dentaire accroche.
- Légère décoloration (tache blanche, jaune ou brune), notamment le long des sillons ou près de la gencive.
- Inconfort occasionnel lors de la mastication, de la morsure ou du brossage.
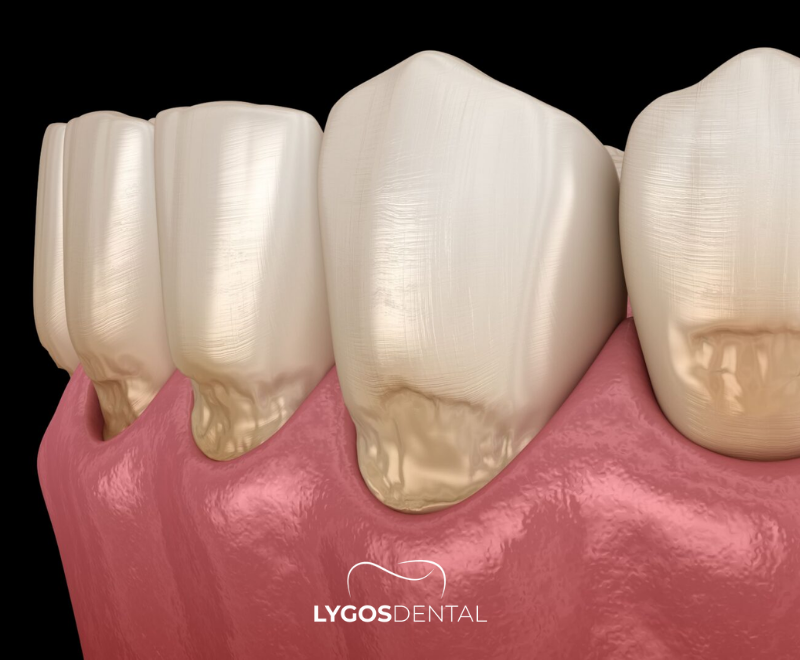
Table des matières
Symptômes plus avancés ou plus visibles
À mesure qu’une lésion progresse, les symptômes deviennent plus persistants et difficiles à ignorer.
- Douleur vive ou sensibilité prolongée après consommation de froid ou de sucre.
- Douleur à la mastication, en particulier sur une dent précise.
- Fissures, éclats visibles ou morceau de dent manquant.
- Assombrissement de la dent (zones brunes ou noires) ou ombre sous l’émail.
- Récession gingivale autour de la dent touchée, exposant la racine et augmentant la sensibilité.
- Mauvais goût, aliments coincés ou gonflement autour de la dent (signe possible d’infection).
Quelles sont les causes des lésions dentaires ?
Les lésions dentaires ont plusieurs causes fréquentes. Connaître la cause probable aide le dentiste à choisir le bon traitement et à prévenir les récidives.
- Carie dentaire due à l’accumulation de plaque et à une consommation fréquente de sucre.
- Érosion acide causée par des aliments/boissons acides ou un reflux gastrique.
- Grincement des dents (bruxisme) et forces de mastication élevées provoquant des microfissures.
- Traumatisme (chute, blessure sportive ou morsure d’un aliment dur).
- Brossage agressif ou dentifrice abrasif, surtout près de la gencive.

Facteurs de risque des lésions dentaires
Les facteurs de risque augmentent la probabilité de développer une lésion ou accélèrent sa progression.
- Mauvaise hygiène bucco-dentaire (brossage peu fréquent, absence de fil dentaire, nettoyages dentaires irréguliers).
- Régime riche en collations et boissons sucrées ou acides.
- Sécheresse buccale (due à des médicaments, à la déshydratation ou à certaines maladies).
- Tabagisme ou utilisation de produits du tabac, qui augmentent le risque de maladies des gencives et détériorent la santé bucco-dentaire.
- Bruxisme (grincement nocturne) ou malocclusion.
- Émail naturellement plus fin ou antécédents fréquents de caries.
- Usure de l’émail liée à l’âge.
Comment les dentistes diagnostiquent-ils les lésions dentaires ?
Les lésions dentaires sont généralement détectées lors des examens de routine, avant même qu’elles ne causent de douleur.
- Examen clinique : le dentiste recherche des changements de couleur, zones molles, fissures, usure et récession gingivale.
- Radiographies dentaires : permettent de détecter les caries entre les dents et d’évaluer les lésions plus profondes invisibles à l’œil nu.
- Tests de morsure et de sensibilité : identifient les déclencheurs de douleur et confirment la présence d’une fissure ou d’un nerf enflammé.
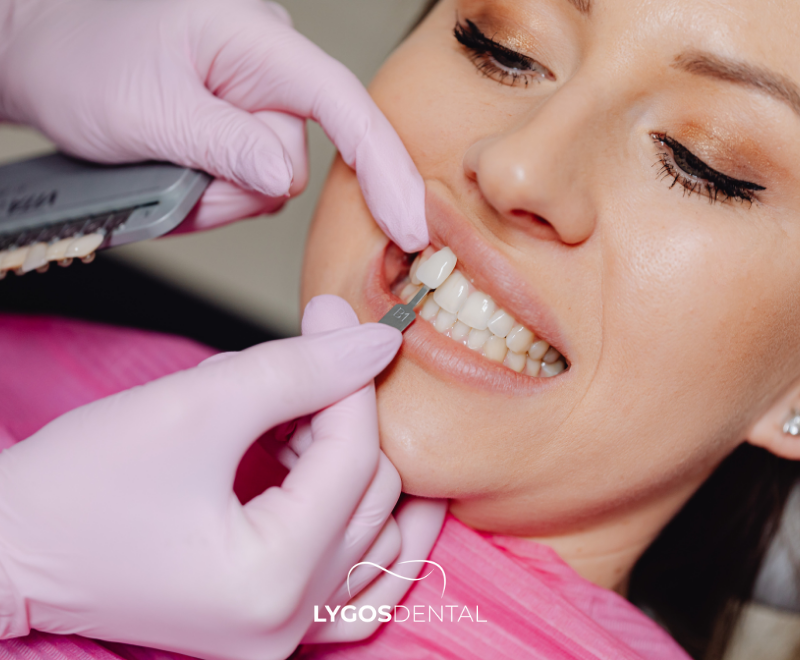
Comment traiter les lésions dentaires ?
Le traitement dépend du type de lésion et de sa profondeur. Un traitement précoce est généralement plus simple et permet de conserver davantage de structure dentaire naturelle.
- Fluor ou soins de reminéralisation : peuvent aider les lésions précoces de l’émail et réduire la sensibilité.
- Plombage (restauration) : enlève les zones endommagées et restaure la forme et la fonction de la dent.
- Traitement de canal : utilisé lorsque le nerf est infecté ou irréversiblement enflammé, suivi d’une restauration.
- Couronne ou onlay : protège une dent ayant perdu une grande partie de sa structure ou présentant une fissure importante.
Rétablissement et soins post-traitement
Le rétablissement varie selon la procédure, mais la plupart des personnes reprennent rapidement leur routine normale.
- Maintenez un brossage et un usage du fil dentaire quotidiens pour prévenir de nouvelles caries autour des restaurations.
- Évitez les aliments très durs ou collants pendant un certain temps si votre dentiste le recommande.
- Utilisez les médicaments uniquement selon les indications si vous avez de la douleur ou un gonflement après le traitement.
- Contactez votre dentiste si la douleur s’aggrave, si un gonflement apparaît ou si votre occlusion semble anormale.
Quand consulter un dentiste ?
Prenez rendez-vous chez le dentiste si vous remarquez une nouvelle sensibilité, une douleur à la mastication, des fissures visibles ou une décoloration persistante. Les examens réguliers restent le meilleur moyen de détecter les lésions tôt—souvent avant qu’elles ne deviennent douloureuses.
Symptômes des lésions dentaires : questions fréquentes
Qu’est-ce qu’une lésion dentaire ?
Une lésion dentaire est un tissu de dent endommagé par carie, érosion, traumatisme ou infection.
Qu’est-ce que la règle 3-3-3 pour le mal de dents ?
Utilisez antalgique ou rinçages salés toutes les 3 heures; consultez sous 3 jours.
Comment se débarrasser d’une lésion dentaire ?
Consultez un dentiste; du fluor aux obturations, couronnes ou traitements canalaires.
Comment traiter des lésions sur les dents ?
Un dentiste les traite par fluor, obturation, collage, couronne ou traitement canalaire.
Quelle est la lésion buccale la plus fréquente ?
L’ulcère aphteux récidivant est la lésion muqueuse buccale la plus fréquente.
Les lésions dentaires peuvent-elles être inversées ?
Les caries initiales de l’émail se reminéralisent; les lésions cavitaires nécessitent restauration.
Combien De Temps Dure La Douleur Après Un Plombage ?
Combien de temps dure la douleur après un plombage ?
La plupart des gens ressentent une légère douleur ou une sensibilité au chaud et au froid après un plombage pendant quelques heures jusqu’à 1 à 3 jours. Les plombages plus profonds peuvent rester sensibles pendant quelques semaines, le temps que la dent se stabilise. Une douleur qui s’aggrave, dure plus de deux semaines ou s’accompagne d’un gonflement, de fièvre ou d’un mauvais goût nécessite une consultation dentaire.
Les plombages dentaires réparent les caries et renforcent la dent, mais il est normal de se sentir un peu « bizarre » ensuite, surtout lors de la consommation de boissons ou d’aliments chauds ou froids. L’essentiel est de savoir si l’inconfort diminue de jour en jour. Voici à quoi s’attendre, pourquoi cela arrive et comment soulager la douleur.
Est-il normal d’avoir mal après un plombage ?
Oui. Un plombage peut irriter temporairement la dent car le dentiste a retiré la carie, asséché la dent et posé un matériau de restauration. Il est courant de ressentir une sensibilité temporaire au froid, au chaud, au sucre ou à la pression lors de la mastication. Cela tend à disparaître au fur et à mesure que la dent et les tissus environnants se calment.
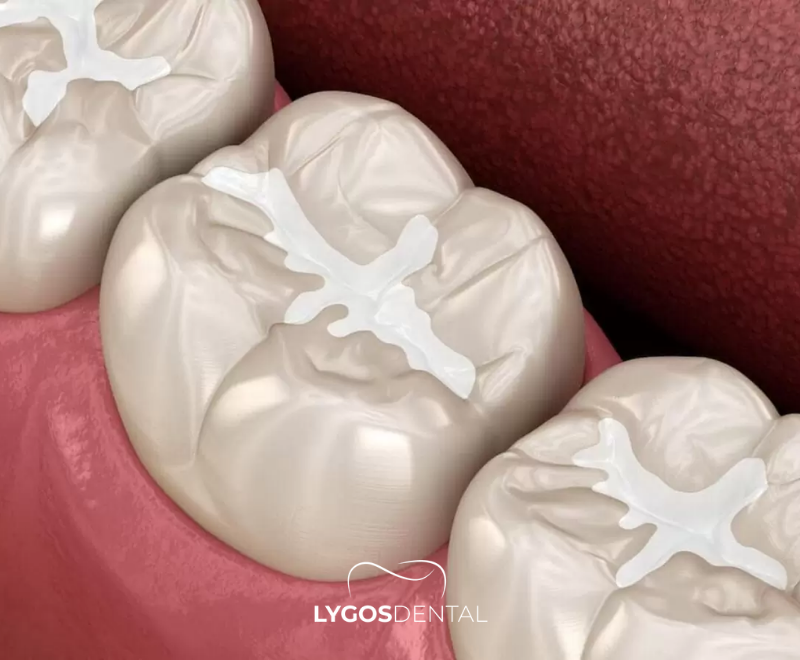
Table des matières
Combien de temps dure la douleur après un plombage ?
La durée varie selon la profondeur de la carie, la dent traitée et l’équilibre de votre occlusion. Voici les délais typiques :
- Sensibilité ou douleur légère : disparaît généralement en 24 à 72 heures.
- Plombages profonds (proches du nerf) : peuvent rester sensibles pendant 1 à 2 semaines et devraient s’améliorer progressivement.
- Douleur persistante ou croissante : un inconfort au-delà de deux semaines, ou une douleur qui s’intensifie chaque jour, nécessite une évaluation dentaire.
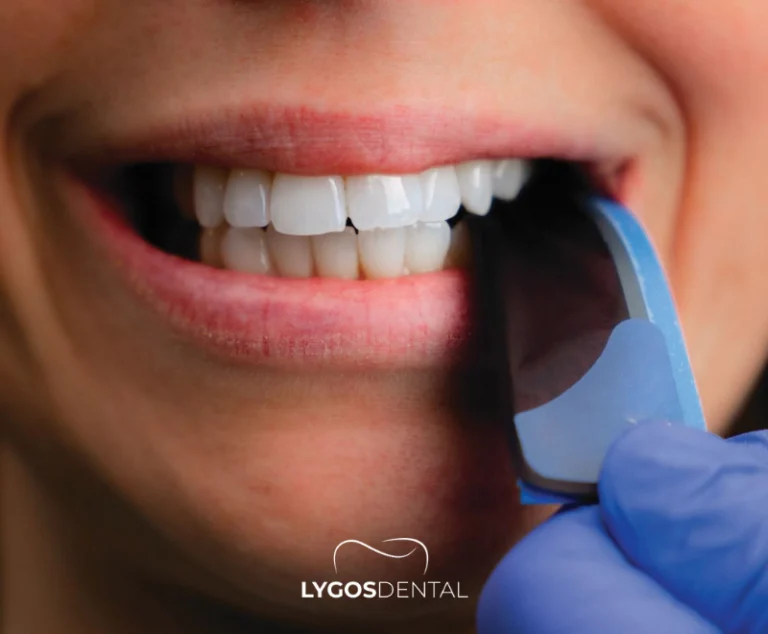
Quelles sont les causes de la douleur après un plombage ?
Lorsque la douleur dure plus longtemps que prévu, elle est souvent due à un problème mécanique (mauvais contact de l’obturation avec votre occlusion) ou nerveux. Les causes fréquentes incluent :
- Plombage trop haut : Un plombage légèrement « trop haut » peut exercer une pression supplémentaire lors de la mastication, provoquant une douleur vive ou une tension à la mâchoire.
- Irritation proche du nerf : Si la carie était profonde, le nerf peut rester enflammé pendant un certain temps, entraînant une sensibilité persistante aux variations de température.
- Sensibilité au matériau : Certaines personnes sont plus sensibles à certains matériaux d’obturation, ce qui peut provoquer un inconfort temporaire.
- Fissures ou micro-fuites : Si la dent présente de fines fissures ou si le joint n’est pas parfait, la dent peut rester sensible.
- Nouvelle carie sous le plombage : Moins fréquent au début, mais un joint de mauvaise qualité peut permettre aux bactéries de provoquer une carie récidivante avec le temps.
Comment soulager la douleur après un plombage
Pour la plupart des gens, des mesures simples suffisent le temps que la dent se stabilise :
- Utilisez des antalgiques en vente libre si nécessaire : L’ibuprofène ou le paracétamol peuvent aider. Suivez les instructions figurant sur l’emballage et les conseils de votre dentiste ou pharmacien.
- Évitez les températures extrêmes : Consommez des aliments et boissons tièdes pendant un jour ou deux si le chaud ou le froid provoque une sensibilité.
- Mâchez de l’autre côté : Laissez la dent plombée se reposer en évitant les aliments durs ou collants.
- Essayez un dentifrice pour dents sensibles : Un dentifrice au fluor ou désensibilisant peut réduire la sensibilité avec une utilisation régulière.
- Faites vérifier votre occlusion : Si la mastication semble déséquilibrée, appelez votre dentiste. Un léger ajustement suffit souvent à résoudre le problème rapidement.
Remèdes maison contre la douleur après un plombage
Les soins à domicile peuvent apaiser une irritation légère, mais ne doivent pas remplacer une aide professionnelle en cas de symptômes sévères ou croissants :
- Bain de bouche à l’eau salée tiède : Rincez doucement pendant 20 à 30 secondes pour apaiser les gencives sensibles et garder la zone propre.
- Compresse froide sur la joue : Appliquez pendant 10 minutes pour réduire la douleur.
- Huile de clou de girofle (à utiliser avec précaution) : Si vous l’utilisez, diluez-la et appliquez une petite quantité sur la dent, pas sur les gencives. Arrêtez si cela irrite votre bouche.
- Aliments mous pendant 24 heures : Les soupes, yaourts, œufs et pâtes réduisent la pression sur la dent.

Quand consulter un dentiste pour une douleur après un plombage
Appelez votre dentiste si vous constatez l’un des signes suivants, surtout si les symptômes ne s’améliorent pas :
- Douleur intense, pulsatile ou croissante qui ne réagit pas aux médicaments en vente libre.
- Douleur aiguë à la mastication, semblable à un choc électrique, suggérant un problème d’occlusion ou une irritation plus profonde.
- Gonflement, pus, mauvais goût ou abcès sur la gencive (possible infection).
- Fièvre, gonflement du visage ou difficulté à avaler – consultez en urgence.
- Sensibilité intense qui dure plus de deux semaines.
En cas de doute, mieux vaut faire examiner la dent. Un simple contrôle peut déterminer si le plombage a seulement besoin de temps, d’un ajustement ou d’un traitement supplémentaire.
Questions fréquentes
Combien de temps ma dent doit-elle faire mal après un plombage ?
Une légère sensibilité devrait diminuer en 1–2 semaines; douleur persistante nécessite un dentiste.
Quels sont les signes d’un plombage raté ?
Douleur persistante, nouvelle sensibilité, interstices/fissures visibles, plombage mobile, aliments coincés, mauvais goût.
Qu’est-ce que la règle 3-3-3 pour un mal de dents ?
C’est un moyen mnémotechnique: 600 mg d’ibuprofène, trois fois/jour, trois jours maximum.
Comment soulager la douleur dentaire après un plombage ?
Prenez ibuprofène/paracétamol si sûr, évitez de mâcher dessus, compresse froide.
Pourquoi mon mal de dents s’aggrave-t-il après un plombage ?
Une douleur qui s’aggrave suggère une occlusion trop haute, pulpite, fissure, infection; consultez vite.
Pourquoi mon plombage ne fait-il mal que la nuit ?
La douleur nocturne s’aggrave souvent couché ou en grinçant, augmentant la pression pulpaire.