Sensibilité après la pose de couronnes en zirconium | LYGOS DENTAL
Sensibilité après les couronnes en zirconium
Une légère sensibilité au chaud/froid ou à la mastication après la pose d’une couronne en zirconium est fréquente pendant quelques jours jusqu’à deux semaines, le temps que la dent et les gencives se stabilisent. Cela devrait s’améliorer progressivement. Une douleur aiguë à la mastication, une sensibilité persistante à la température, un gonflement ou des symptômes qui s’aggravent après 2–3 semaines nécessitent un contrôle dentaire pour vérifier l’occlusion, une éventuelle fuite ou une irritation nerveuse.
Les couronnes en zirconium (souvent appelées « couronnes en zirconium ») sont une méthode populaire pour restaurer des dents endommagées ou fortement obturées avec un aspect naturel et un bon soutien masticatoire.
Une certaine sensibilité juste après le traitement est attendue, mais un inconfort persistant ou croissant peut indiquer un problème d’ajustement, d’occlusion ou de nerf nécessitant une attention particulière.
Table des matières
Qu’est-ce qu’une couronne en zirconium ?
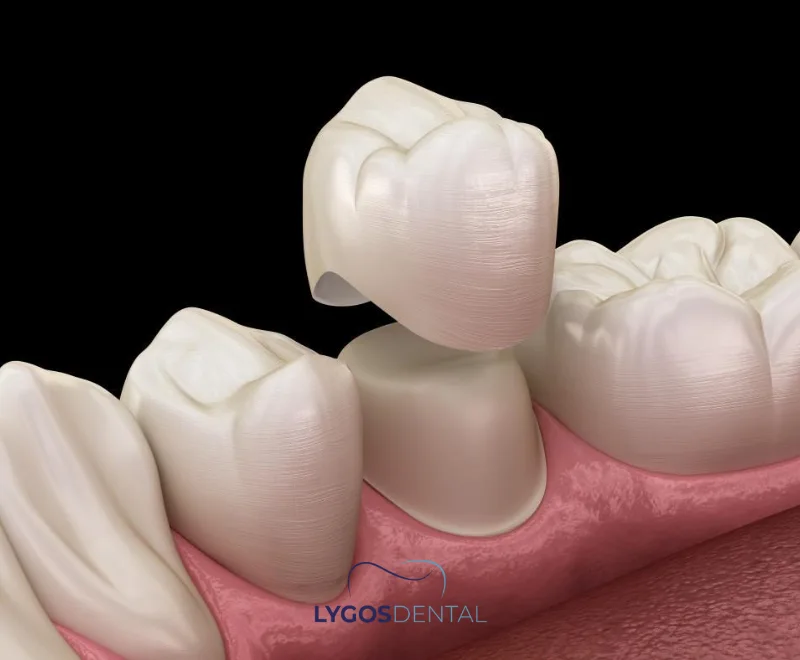
Une couronne en zirconium est une restauration en forme de dent fabriquée à partir de dioxyde de zirconium, une céramique à haute résistance. Elle recouvre la partie visible d’une dent pour améliorer son apparence, protéger sa structure affaiblie et restaurer sa fonction masticatoire.
Comparé aux couronnes à armature métallique, le zirconium peut ressembler davantage à l’émail naturel et est généralement bien toléré par les tissus gingivaux. Il peut être utilisé sur les dents antérieures pour des raisons esthétiques et sur les dents postérieures pour leur durabilité, selon votre occlusion et la quantité de dent restante.
Pourquoi la sensibilité peut-elle survenir après une couronne en zirconium ?
La sensibilité commence généralement dans les premiers jours suivant la pose de la couronne. Les causes les plus courantes sont liées à la manière dont la dent a été préparée et à la façon dont la couronne repose sur la dent et les gencives.
Préparation de la dent et exposition de la dentine
Avant la pose d’une couronne, la dent est remodelée. Si la préparation est proche du nerf ou expose la dentine sensible, la dent peut réagir au froid, à la chaleur, aux aliments sucrés ou à l’air.
Irritation due au ciment ou à la colle
Le ciment utilisé pour fixer la couronne peut temporairement irriter la dent. Cela a tendance à se calmer à mesure que la dent se stabilise et que les gencives guérissent autour des bords.
Guérison gingivale autour du bord de la couronne
Les gencives peuvent être sensibles après une séance de pose de couronne, surtout si le bord de la couronne est proche de la gencive. L’inflammation, l’accumulation de plaque ou un léger recul peuvent rendre la zone plus sensible.
Occlusion trop haute ou contact irrégulier
Si la couronne est légèrement trop haute, elle peut recevoir une pression excessive lors de la mastication. Cela se traduit souvent par une douleur vive lors de la mastication ou une dent sensible qui s’améliore rapidement après un simple ajustement de l’occlusion.
Inflammation du nerf sous la couronne
Parfois, le nerf devient enflammé après la pose de la couronne, en particulier sur les dents présentant une carie profonde, de vieux plombages volumineux ou des fissures. Une sensibilité persistante au chaud ou au froid, ou une douleur spontanée, doivent être examinées rapidement.
Est-ce normal d’avoir mal après une couronne en zirconium ?
Une légère sensibilité ou une sensation de contusion est fréquente juste après la préparation et la pose de la couronne. Beaucoup de personnes la remarquent surtout avec les boissons froides, les aliments sucrés ou en mâchant de ce côté.
Une douleur qui s’aggrave chaque jour, qui pulse ou qui vous réveille la nuit n’est pas typique. Si cela se produit, contactez votre dentiste afin qu’il puisse évaluer l’occlusion, l’ajustement et l’état de la dent.
Combien de temps dure la sensibilité ?
La plupart des sensibilités après la pose d’une couronne s’améliorent en quelques jours et continuent de diminuer sur une période de 1 à 2 semaines. Les dents déjà fortement restaurées ou préparées près du nerf peuvent mettre plus de temps à se calmer.
Si la sensibilité persiste au-delà de 2–3 semaines, continue après exposition au chaud ou au froid, ou si vous ressentez une douleur vive en mâchant, il est recommandé de planifier un contrôle. Un ajustement rapide de l’occlusion ou un contrôle de l’étanchéité peut prévenir des problèmes plus importants.
Comment réduire la sensibilité après les couronnes en zirconium

- Utilisez un dentifrice désensibilisant pendant au moins deux semaines et brossez avec une brosse à poils souples.
- Évitez les aliments et boissons très chauds ou très froids pendant la première semaine, et limitez les déclencheurs acides comme les agrumes, les boissons gazeuses et les cornichons.
- Mâchez du côté opposé pendant quelques jours et évitez les aliments durs (noix, glaçons) ou collants qui peuvent solliciter la nouvelle couronne.
- Si vous serrez ou grincez des dents, demandez un protège-dents de nuit pour réduire la pression sur la dent couronnée.
- Gardez la ligne gingivale propre : utilisez du fil dentaire quotidiennement et envisagez des brossettes interdentaires si votre dentiste les recommande.
- Si les symptômes persistent, votre dentiste peut appliquer un vernis fluoré, vérifier l’occlusion ou évaluer le nerf de la dent.
Liste de contrôle après soins
- Mangez des repas tièdes pendant les premiers jours si les changements de température provoquent un inconfort.
- Évitez de mordre directement dans des aliments très durs jusqu’à ce que la dent soit stabilisée.
- Brossez-vous les dents deux fois par jour et nettoyez entre les dents pour protéger les bords de la couronne.
- Si la couronne semble “haute”, revenez pour un ajustement—n’attendez pas que la dent “s’use”.
- Assistez aux contrôles de routine pour que votre dentiste puisse surveiller l’étanchéité de la couronne et la santé des gencives.
Quand la sensibilité nécessite une attention urgente
- Douleur pulsatile, douleur spontanée ou douleur qui vous réveille la nuit.
- Gonflement, rougeur, saignement persistant, pus, mauvais goût ou odeur autour de la couronne.
- Douleur vive à la mastication qui ne s’améliore pas en quelques jours, surtout si la couronne semble haute.
- Douleur au chaud ou au froid persistante (plutôt que de disparaître rapidement).
- Couronne qui semble lâche ou apparition d’un espace au niveau de la gencive.
Si vous remarquez l’un de ces signes, contactez votre dentiste dès que possible. Une évaluation précoce permet souvent de résoudre le problème par un simple ajustement ou un traitement ciblé.
FAQ
Combien de temps la sensibilité dure-t-elle après des couronnes en zircone ?
Généralement 1 à 2 semaines; au-delà, une consultation dentaire est nécessaire.
Quels problèmes peuvent survenir avec des couronnes en zircone ?
Problèmes: contact trop haut, irritation gingivale, décollement, infiltration, fracture, usure des dents opposées.
Pourquoi ma couronne est-elle soudainement devenue si sensible ?
Cette sensibilité soudaine indique souvent un contact trop haut, une infiltration/carie, ou une pulpite.
Combien de temps faut-il pour que le nerf se calme après la pose d’une couronne ?
Le nerf se calme en jours à quelques semaines; douleur croissante nécessite consultation.
Les couronnes en zircone sont-elles plus sensibles ?
Non; elle dépend de la préparation, de l’occlusion et du nerf, pas de la zircone.
Implant ou prothèse dentaire | LYGOS DENTAL
Implants Vs Prothèses Dentaires : Quelle Option De Remplacement Dentaire Est La Mieux Pour Vous ?
Les implants dentaires sont des remplacements dentaires fixes ancrés dans l’os de la mâchoire, tandis que les prothèses remplacent les dents avec un appareil amovible (ou parfois fixe). Les implants ressemblent généralement davantage aux dents naturelles et aident à limiter la perte osseuse, mais ils coûtent plus cher et prennent plus de temps. Les prothèses sont plus rapides et plus économiques, mais peuvent sembler moins stables et nécessitent un remplacement plus tôt.
Table des matières
Qu’est-ce Qu’un Implant Dentaire ?
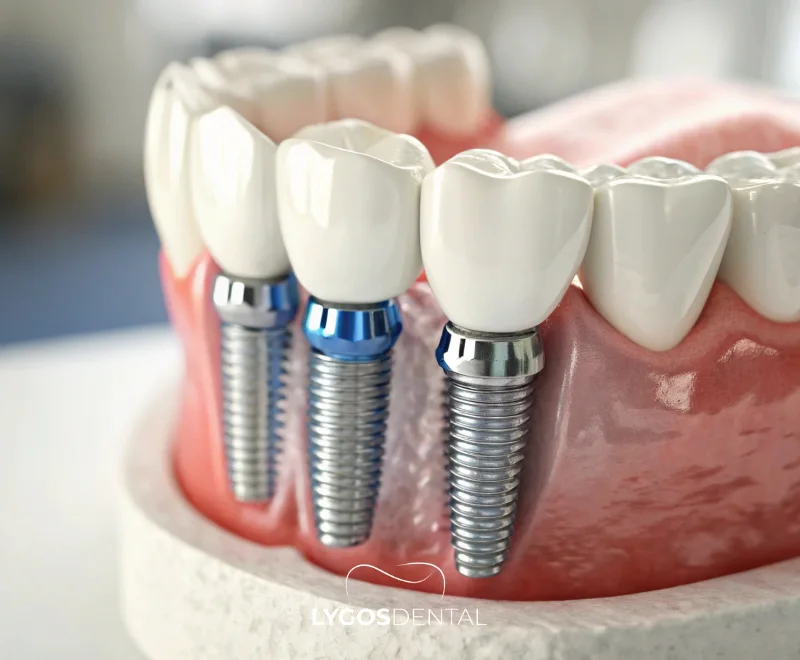
Pour bien comprendre la comparaison “implant vs prothèse”, commençons par définir ce qu’est un implant.
Un implant dentaire est une racine dentaire artificielle en titane ou en zirconium, insérée dans l’os de la mâchoire. Avec le temps, elle fusionne avec l’os pour créer une base solide et stable. Une couronne en porcelaine ou en zirconium est ensuite fixée par-dessus, offrant un aspect et une fonction naturels similaires à une vraie dent.
Les implants offrent l’expérience la plus proche des dents naturelles — tant en apparence qu’en performance. Ils procurent un excellent confort lors de la parole et de la mastication, ainsi qu’une durabilité à long terme. C’est pourquoi les implants sont souvent préférés dans la comparaison avec les prothèses.
Qu’est-ce Qu’une Prothèse Dentaire ?
Une prothèse est un appareil de remplacement dentaire qui peut être amovible ou fixe, selon le design. Les prothèses peuvent remplacer une arcade complète (prothèse complète) ou quelques dents manquantes (prothèse partielle).
Comme les prothèses ne nécessitent pas de chirurgie implantaire, elles sont souvent choisies lorsqu’une solution rapide est nécessaire, en cas de volume osseux limité ou pour un coût initial réduit.
Implants Dentaires : Avantages Et Inconvénients

Avantages
- Délai plus court : De nombreux patients peuvent recevoir une prothèse en quelques visites seulement.
- Pas de chirurgie implantaire : Un choix courant pour les patients qui souhaitent éviter la chirurgie.
- Coût initial plus bas : Souvent la manière la plus économique de remplacer plusieurs dents manquantes.
- Options flexibles : Les versions complètes, partielles et sur implants peuvent être adaptées à vos besoins.
- Facile à ajuster ou à refaire : Les prothèses peuvent être rebasées ou remplacées au fil du temps en fonction de l’évolution de la bouche.
Inconvénients
- La stabilité peut poser problème : Les prothèses amovibles peuvent glisser en mangeant ou en parlant, surtout avec les changements osseux.
- Ne prévient pas la perte osseuse : Sans stimulation de la racine, la crête osseuse peut diminuer avec le temps.
- Durée de vie plus courte : De nombreuses prothèses nécessitent un rebasage ou un remplacement après quelques années.
- Période d’adaptation : Certaines personnes ressentent une gêne, des points de pression ou des changements dans la parole au début.
- Entretien requis : Un nettoyage quotidien et une manipulation soigneuse sont nécessaires pour éviter les odeurs, les taches ou les cassures.
Coûts Des Implants Et Prothèses En Turquie (Estimation 2026)
Les tarifs dentaires en Turquie varient selon la ville, la clinique, l’expérience du praticien, les besoins en imagerie, les matériaux utilisés (marque d’implant, type de couronne) et les procédures supplémentaires éventuelles (greffe osseuse ou sinus lift). Les fourchettes ci-dessous sont des estimations générales — votre plan exact sera confirmé après un examen et des radiographies.
Coûts typiques des implants
- Implant unitaire : généralement entre ₺13 000–₺25 000+ par implant, selon le système et ce qui est inclus (implant, pilier, couronne).
- Procédures supplémentaires (si nécessaires) : greffe osseuse, sinus lift et dents provisoires peuvent augmenter le coût total.
Coûts typiques des prothèses
- Prothèses complètes : généralement entre ₺8 000–₺15 000 par arcade, selon les matériaux et le design.
- Prothèses partielles : à partir de ₺5 000+, selon le type de structure et le nombre de dents à remplacer.
Les prothèses peuvent sembler plus abordables au départ, mais les coûts à long terme peuvent augmenter en raison des ajustements, réparations, adhésifs et remplacements. Les implants coûtent plus cher initialement, mais peuvent être plus économiques à long terme grâce à leur durabilité.
Comment Choisir Entre Implants Et Prothèses ?
Il n’existe pas une seule “meilleure” option pour tout le monde. Un dentiste tiendra généralement compte des facteurs suivants :
- Volume et qualité osseuse : Un os adéquat soutient les implants ; en cas de déficit, une greffe ou des alternatives peuvent être nécessaires.
- Santé générale et habitudes : Des conditions comme un diabète mal contrôlé, certains médicaments ou le tabagisme peuvent affecter la guérison et les résultats.
- Budget et financement : Les prothèses ont généralement un coût d’entrée plus faible, tandis que les implants peuvent offrir une meilleure valeur à long terme.
- Objectifs esthétiques et de confort : Si vous souhaitez une solution fixe au ressenti naturel, les implants sont souvent préférés.
- Délai : Les prothèses peuvent être plus rapides ; les implants nécessitent souvent un temps de guérison avant la pose finale.
- Entretien quotidien : Les implants se nettoient comme des dents naturelles ; les prothèses amovibles nécessitent un nettoyage séparé et un rangement approprié.
Questions À Poser Lors De Votre Consultation
- Suis-je un bon candidat pour des implants selon mon niveau osseux et mon historique médical ?
- Aurais-je besoin d’une greffe osseuse ou d’un sinus lift ?
- Que comprend le devis (implant, pilier, couronne, imagerie, dents provisoires) ?
- Combien de visites prévoir et quel est le calendrier de traitement estimé ?
- Quel suivi et quelle routine de soins recommandez-vous ?
- Si je choisis une prothèse, quel type convient le mieux à mon occlusion et à mon anatomie gingivale (acrylique, armature métallique, flexible, sur implant) ?
FAQ
Qu’est-ce qui est mieux, les dentiers ou les implants ?
Les implants offrent stabilité et préservent l’os; les dentiers sont plus simples et moins chers.
Quels sont les inconvénients des implants dentaires ?
Inconvénients: chirurgie, coût élevé, cicatrisation, complications, et risque de péri-implantite.
Qu’est-ce qui est moins cher, les implants dentaires ou les dentiers ?
Les dentiers coûtent moins au départ; les implants coûtent plus mais durent plus longtemps.
Que ne vous dit-on pas sur les implants dentaires ?
Les implants exigent os et hygiène rigoureuse; complications et remplacements de pièces peuvent survenir.
L’assurance couvre-t-elle le coût des implants dentaires ?
Beaucoup d’assurances couvrent une partie, mais une couverture totale est rare.
L’effet des probiotiques sur la santé gingivale | LYGOS DENTAL
L’effet des probiotiques sur la santé des gencives
Les probiotiques sont des micro-organismes bénéfiques qui peuvent aider à équilibrer les bactéries dans votre bouche. Des recherches suggèrent que certaines souches peuvent réduire l’accumulation de plaque, les saignements des gencives et l’inflammation, et favoriser une haleine plus fraîche lorsqu’elles sont utilisées en complément du brossage quotidien, du fil dentaire et des nettoyages professionnels. Ce sont des outils de soutien, et non un substitut à un traitement dentaire en cas de maladie des gencives.
Table des matières
Que sont les probiotiques

Les probiotiques sont des micro-organismes vivants qui, lorsqu’ils sont consommés en quantité adéquate, peuvent offrir des bienfaits pour la santé. La plupart des probiotiques utilisés dans les compléments et les aliments fermentés appartiennent à des groupes tels que Lactobacillus et Bifidobacterium. Comme la bouche possède son propre microbiome, les probiotiques oraux sont étudiés pour leur influence sur l’équilibre entre bactéries bénéfiques et nuisibles.
Comment les probiotiques peuvent soutenir la santé des gencives

Les problèmes de gencives commencent souvent par l’accumulation de plaque qui déclenche une inflammation. Les probiotiques peuvent soutenir la santé des gencives en modifiant l’environnement buccal de manière à ce qu’il soit moins favorable aux bactéries pathogènes. Les effets varient selon la souche, le format du produit et la santé bucco-dentaire initiale de la personne.
- Compétition avec les bactéries nuisibles, les empêchant de mieux adhérer aux dents et aux gencives
- Soutien à une réponse inflammatoire plus saine, pouvant réduire les rougeurs et les saignements dans les cas légers
- Réduction potentielle des composés soufrés volatils liés à la mauvaise haleine, en particulier avec un nettoyage de la langue
- Soutien possible à la guérison après un nettoyage professionnel lorsqu’il est utilisé en complément, et non comme traitement principal
Les probiotiques peuvent-ils aider en cas de gingivite ou de parodontite ?
La gingivite est une inflammation des gencives à un stade précoce, généralement réversible par un bon contrôle de la plaque et des conseils professionnels. Plusieurs essais cliniques ont testé les probiotiques en complément de l’hygiène buccale quotidienne, Lactobacillus reuteri étant l’une des souches les plus étudiées pour réduire la plaque et les saignements gingivaux. Pour la parodontite (une infection plus profonde qui touche les tissus de soutien), les résultats sont mitigés : certaines revues montrent de légères améliorations avec les probiotiques associés au détartrage et au surfaçage radiculaire, tandis que d’autres notent des bénéfices de courte durée ou incohérents.
Si vous avez des saignements persistants, un recul gingival, des dents mobiles ou un mauvais goût en bouche, consultez d’abord un professionnel dentaire. Les probiotiques peuvent être un complément de soutien, mais ils ne remplacent ni un diagnostic, ni un nettoyage professionnel, ni un traitement parodontal prescrit.
Souches probiotiques étudiées pour la santé bucco-dentaire
Tous les probiotiques ne se comportent pas de la même manière dans la bouche. La souche (le nom complet figurant sur l’étiquette) est plus importante que le nom de l’espèce. Voici les souches et espèces couramment citées dans les recherches sur la santé bucco-dentaire.
- Lactobacillus reuteri : Souvent étudié pour la réduction de la plaque et des saignements gingivaux lorsqu’il est administré sous forme de pastilles ou de comprimés à croquer.
- Lactobacillus brevis : Étudié pour ses effets anti-inflammatoires dans certains contextes bucco-dentaires ; les preuves sont moins constantes que pour L. reuteri.
- Lactobacillus rhamnosus : Étudié pour aider à maintenir l’équilibre microbien ; les résultats dépendent de la souche et du mode d’administration.
- Bifidobacterium animalis subsp. lactis (ex. : HN019) : Étudié dans des groupes spécifiques tels que les patients orthodontiques pour les résultats liés à la plaque et aux saignements.
- Streptococcus salivarius (ex. : K12 ou M18) : Étudié pour l’écologie buccale et le soutien de l’haleine ; les résultats peuvent dépendre du nettoyage de la langue et de l’hygiène bucco-dentaire.
Sources alimentaires naturelles de probiotiques

Les aliments fermentés peuvent fournir des cultures vivantes, bien que les types et quantités varient selon la marque, le stockage et le mode de transformation. Ils peuvent être un moyen pratique de soutenir la diversité microbienne globale, surtout lorsqu’ils sont associés à une alimentation équilibrée.
- Yaourt avec des cultures vivantes
- Kéfir
- Légumes fermentés (comme la choucroute ou le kimchi)
- Miso
- Kombucha
Pour la santé bucco-dentaire, le format du produit est important. Les pastilles, comprimés à mâcher ou bains de bouche conçus pour un usage oral peuvent avoir un effet local plus direct que les aliments rapidement avalés.
Quand les suppléments de probiotiques peuvent être utiles
Un supplément peut valoir la peine d’être discuté avec un dentiste ou un médecin si vous avez du mal à contrôler la plaque malgré une bonne technique, si vous souffrez de gingivite récurrente ou si vous remarquez une mauvaise haleine persistante malgré l’amélioration du brossage, du fil dentaire et du nettoyage de la langue. Certaines personnes envisagent également les probiotiques après une antibiothérapie, car les antibiotiques peuvent temporairement perturber l’équilibre microbien.
Choisissez des produits indiquant clairement les souches, le nombre d’UFC et l’utilisation recommandée, et qui sont destinés à une application orale lorsque l’objectif est de soutenir les gencives. Soyez prudent avec les étiquettes vagues qui ne mentionnent que le nom d’espèce sans précision sur la souche.
Conseils de sécurité et usage pratique
Les probiotiques sont généralement bien tolérés par les adultes en bonne santé, mais ils ne conviennent pas à tout le monde. Les personnes immunodéprimées, gravement malades ou porteuses de certains dispositifs médicaux doivent demander un avis médical avant d’utiliser des suppléments probiotiques.
- Renforcez les bases : brossez-vous les dents deux fois par jour avec un dentifrice fluoré, nettoyez entre les dents et faites des nettoyages professionnels réguliers.
- Si vous utilisez un probiotique oral, suivez les instructions de l’étiquette et utilisez-le régulièrement pendant la période recommandée avant d’évaluer les résultats.
- Traitez la mauvaise haleine à la source : le nettoyage de la langue et la gestion de la sécheresse buccale ont souvent plus d’effet que les suppléments seuls.
- Arrêtez le produit et demandez conseil en cas d’irritation, de gonflement ou d’aggravation des symptômes.
FAQ
Les meilleurs probiotiques pour les dents et les gencives
L. reuteri DSM17938/PTA5289 et S. salivarius M18/K12 ont les meilleures preuves cliniques orales.
Les meilleurs probiotiques pour la santé bucco-dentaire
Souches les mieux étudiées: L. reuteri DSM17938/PTA5289 et S. salivarius K12.
Une revue critique des effets des probiotiques sur la santé bucco-dentaire
Les revues montrent des améliorations modestes plaque/gingivite/halitose, spécifiques aux souches, à court terme.
Probiotiques oraux pour la maladie des gencives
En adjuvant, les probiotiques réduisent légèrement inflammation/saignement gingivaux, sans remplacer la thérapie parodontale.
Études sur les probiotiques dentaires
Essais et méta-analyses montrent de faibles bénéfices; les résultats cliniques durables restent incertains.
Facettes en porcelaine ou en stratifié | LYGOS DENTAL
Facettes en porcelaine vs facettes en composite stratifié
Les facettes en porcelaine stratifiée sont des coques en porcelaine ultra-fines collées sur la face avant des dents avec un enlèvement minimal d’émail, idéales pour de petits changements de couleur, de forme ou d’espacement. Les facettes traditionnelles en porcelaine sont légèrement plus épaisses et nécessitent généralement plus de préparation, ce qui les rend plus adaptées lorsque les dents ont besoin d’un camouflage ou d’un remodelage plus important. Un examen dentaire détermine l’option la plus sûre et la plus naturelle.
Table des matières
Comprendre les deux options
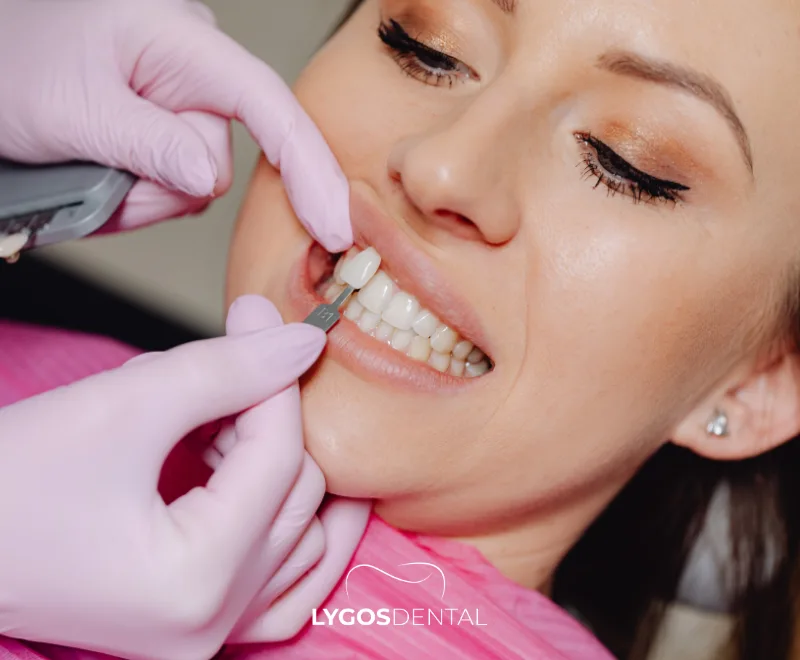
Les facettes sont des restaurations en porcelaine fabriquées sur mesure, conçues pour améliorer la surface visible (avant) des dents. Elles peuvent modifier la couleur, la forme et l’alignement des dents lorsque l’orthodontie n’est pas nécessaire. Parmi les facettes en porcelaine, les dentistes distinguent souvent les facettes stratifiées (très fines) et les facettes traditionnelles (plus épaisses).
Que sont les facettes en porcelaine stratifiée ?
Les facettes en porcelaine stratifiée — parfois appelées « laminés en porcelaine » ou « facettes feuille » — sont de fines coques d’environ 0,3 à 0,7 mm. Elles sont collées sur la surface avant de la dent, donc la préparation est souvent minimale et limitée à l’émail. Elles sont efficaces pour les décolorations légères, les petites fissures, les espaces minimes et les corrections subtiles de forme, en particulier sur les dents de devant.
Que sont les facettes traditionnelles en porcelaine ?
Les facettes traditionnelles en porcelaine sont également collées sur l’avant de la dent, mais elles sont généralement plus épaisses que les laminés. Parce qu’elles peuvent masquer des décolorations plus foncées et remodeler davantage les dents, elles nécessitent souvent une réduction légèrement plus importante de l’émail. Elles sont couramment choisies lorsque les dents nécessitent une meilleure couverture colorimétrique, une modification plus importante de la forme ou un renforcement au niveau des bords.
Remarque : une restauration qui couvre toute la dent est généralement appelée une couronne, et non une facette. Les couronnes à couverture complète peuvent être recommandées pour des dents fortement endommagées ou après un traitement de canal, tandis que les facettes sont généralement réservées aux dents dont la structure est majoritairement intacte.
Différences clés entre les facettes stratifiées et les facettes en porcelaine
| Facteur | Facettes en porcelaine stratifiée | Facettes traditionnelles en porcelaine |
| Couverture | Surface avant uniquement | Surface avant uniquement |
| Épaisseur typique | Environ 0,3 à 0,7 mm | Souvent plus épaisses que les stratifiées |
| Préparation de la dent | Réduction minimale de l’émail dans de nombreux cas | Réduction généralement plus importante pour créer de l’espace et de la solidité |
| Idéales pour | Petites modifications de forme, espaces minimes, problèmes de couleur légers à modérés | Camouflage plus efficace, changements de forme importants, bords usés |
| Solidité et risque d’éclats | Très esthétiques ; peuvent être plus sensibles aux forces de mastication | Généralement plus robustes en raison de leur épaisseur |
| Durée du traitement | Souvent 2 à 3 rendez-vous | Souvent 2 à 3 rendez-vous |
Votre dentiste tiendra également compte des forces de mastication, des obturations existantes, de la qualité de l’émail et des habitudes comme le bruxisme pour recommander un type de facette.
Similarités

Malgré leurs différences, les deux options offrent les mêmes avantages de base lorsqu’elles sont bien planifiées et posées.
- Elles améliorent la couleur, la forme et la symétrie des dents avec un aspect naturel.
- La porcelaine est stable en couleur et plus résistante aux taches que l’émail naturel.
- Elles sont biocompatibles et généralement douces pour les gencives si les bords sont bien finis.
- Avec une bonne hygiène bucco-dentaire et des contrôles réguliers, elles peuvent durer de nombreuses années.
Durée de vie et soins à long terme
La longévité dépend davantage de la technique et des habitudes que du type de facette. De nombreux praticiens estiment la durée de vie des facettes stratifiées à environ 7–12 ans et des facettes traditionnelles à 10–15 ans, mais les résultats réels varient. Le bruxisme nocturne, le fait de mordre des aliments durs et le manque de visites dentaires sont des causes fréquentes d’échec prématuré.
- Brossez-vous les dents deux fois par jour et nettoyez entre les dents pour protéger la santé des gencives autour des bords.
- Évitez de croquer des coquilles, de la glace ou des bonbons durs avec des dents facettées.
- Si vous serrez ou grincez des dents, demandez un protège-dents personnalisé.
- Planifiez des contrôles professionnels tous les 6 mois, ou selon les conseils.
Considérations de coût en Turquie (2026)

Le prix des facettes varie selon la clinique et la complexité du cas, il est donc préférable d’en discuter après un examen et un plan de conception du sourire. En Turquie, le tarif total est généralement influencé par le laboratoire utilisé, l’expérience du dentiste, le nombre de dents traitées, les matériaux choisis, et les travaux supplémentaires nécessaires (comme la correction gingivale ou le remplacement d’anciennes obturations). Choisir la bonne indication est plus important que choisir le prix le plus bas, car un plan de traitement inadapté peut réduire la durée de vie.
Quelle option est la meilleure ?
Il n’existe pas de « meilleur » choix universel. La bonne facette est celle qui correspond à votre émail, votre occlusion et vos objectifs esthétiques.
- Facettes stratifiées : souvent idéales lorsque les dents sont globalement saines et que vous souhaitez de petites améliorations naturelles.
- Facettes traditionnelles : souvent préférées lorsque vous avez besoin d’un camouflage plus fort, d’un remodelage plus important ou de renforcer les bords usés.
- Couronnes (couverture complète) : envisagées lorsque la dent est structurellement affaiblie et nécessite une protection totale.
Obtenir des informations ou prendre rendez-vous
Pour en savoir plus sur la dentisterie esthétique, les couronnes dentaires, les implants dentaires ou la dentisterie générale, contactez la clinique pour prendre rendez-vous et discuter de vos options.
FAQ
Les facettes laminées sont-elles meilleures que la porcelaine ?
Ni l’un ni l’autre; le choix dépend de vos dents, objectifs et de l’émail.
Quelles facettes paraissent les plus naturelles ?
Les facettes en porcelaine, surtout en disilicate de lithium, paraissent les plus naturelles.
Quel est l’inconvénient des facettes en porcelaine ?
La réduction irréversible de l’émail et le coût élevé sont les principaux inconvénients.
Quel type de facette dure le plus longtemps ?
Les facettes en porcelaine durent le plus longtemps avec collage à l’émail et entretien.
Que se passe-t-il 10 ans après avoir posé des facettes ?
Beaucoup durent 10 ans, mais certaines se remplacent pour usure, décollement ou carie.
Risques d’infection après la pose d’implants dentaires | LYGOS DENTAL
Risques d’infection après des implants dentaires
L’infection après un implant dentaire commence généralement par une inflammation de la gencive autour de l’implant et peut évoluer vers une perte osseuse (péri-implantite) si elle est ignorée. Les signes précoces incluent une douleur croissante, un gonflement, des saignements, un mauvais goût ou une mauvaise odeur, ou du pus. Des soins dentaires rapides et une bonne hygiène à domicile permettent souvent d’arrêter le problème avant que l’implant ne soit affecté.
Les implants dentaires sont un moyen fiable de remplacer des dents manquantes, mais ils nécessitent tout de même une cicatrisation chirurgicale. Comme pour toute chirurgie buccale, un site d’implant peut s’infecter si les bactéries s’accumulent ou si les tissus ont du mal à guérir. Savoir quoi surveiller permet d’agir rapidement et de protéger vos résultats.
Table des matières
Qu’est-ce qu’une infection d’implant dentaire ?
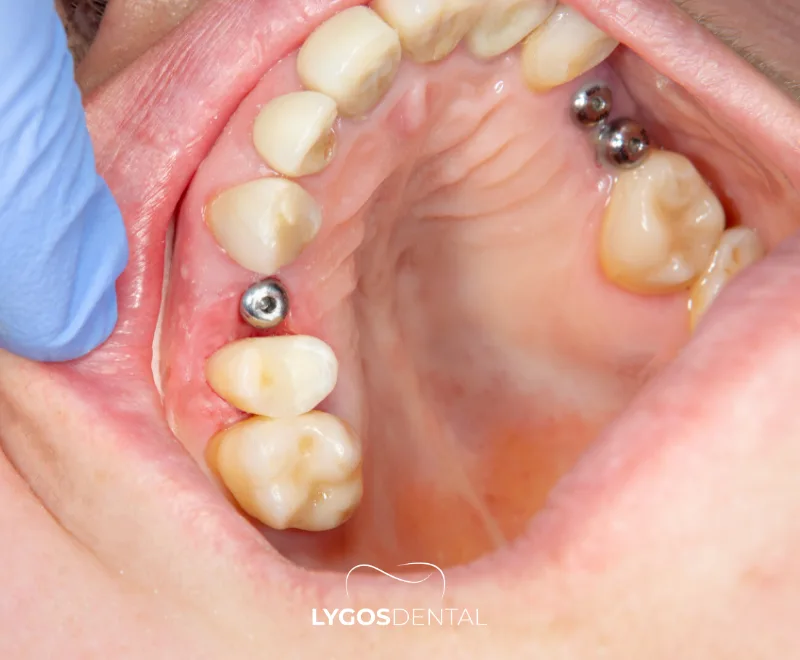
Une infection d’implant dentaire est une inflammation causée par des bactéries autour d’un implant. Elle peut n’impliquer que les tissus gingivaux (mucosite péri-implantaire) ou, dans les cas plus avancés, les tissus plus profonds et l’os de soutien (péri-implantite). Lorsque l’os est touché, l’implant peut se desserrer avec le temps.
Signes et symptômes précoces
Une certaine douleur est normale après une intervention, surtout durant les premiers jours. L’inquiétude survient lorsque les symptômes s’aggravent au lieu de s’améliorer, ou lorsque de nouveaux symptômes apparaissent après la période de cicatrisation initiale.
- Douleur et sensibilité croissantes ou persistantes autour de l’implant
- Rougeur, gonflement ou saignement de la gencive près de l’implant
- Mauvais goût, mauvaise haleine ou sensation de pression dans la zone
- Pus (écoulement) autour de l’implant ou sous la gencive
- Fièvre, fatigue ou ganglions enflés (moins fréquent, mais urgent lorsqu’ils sont présents)
Si vous remarquez du pus, de la fièvre ou un gonflement qui augmente rapidement, contactez votre dentiste dès que possible. Cela peut signaler une infection nécessitant un traitement rapide.
Causes courantes

Les infections des implants sont généralement liées à une accumulation de biofilm bactérien (plaque dentaire) au niveau de la gencive ou en dessous. Plusieurs facteurs peuvent favoriser cela.
- Mauvaise hygiène bucco-dentaire laissant la plaque s’accumuler autour de l’implant ou de la prothèse
- Tabagisme ou vapotage, qui réduit le flux sanguin et ralentit la guérison
- Diabète non contrôlé ou autres affections affectant la réponse immunitaire
- Mauvais ajustement d’une couronne ou d’un bridge retenant les aliments et rendant le nettoyage difficile
- Perturbation précoce du site de cicatrisation (par exemple, mâcher des aliments durs trop tôt)
- Utilisation incomplète ou inadéquate des antibiotiques prescrits (lorsqu’ils sont indiqués)
Facteurs de risque augmentant la probabilité d’infection
Certains patients sont plus sensibles aux maladies péri-implantaires. Votre dentiste peut ajuster votre plan de suivi si l’un des éléments suivants s’applique.
- Tabagisme ou consommation excessive d’alcool
- Antécédents de maladie des gencives (parodontite)
- Diabète mal contrôlé
- Médicaments ou maladies affaiblissant le système immunitaire
- Stress élevé, mauvais sommeil ou mauvaise alimentation ralentissant la guérison
- Visites dentaires de contrôle irrégulières après la pose de l’implant
Comment les dentistes diagnostiquent une infection d’implant

Le diagnostic commence généralement par un examen clinique de la gencive autour de l’implant. Votre dentiste peut vérifier la présence de saignements, gonflements, pus et profondeur des poches autour de l’implant. Des radiographies permettent d’évaluer le niveau osseux et d’exclure d’autres causes de douleur.
Options de traitement
Le traitement dépend de la précocité de la détection du problème. Les objectifs principaux sont d’éliminer les bactéries, de réduire l’inflammation et de protéger l’os environnant.
- Nettoyage professionnel et débridement autour de l’implant pour éliminer la plaque et les dépôts calcifiés
- Bains de bouche antiseptiques, comme la chlorhexidine, si recommandés par votre dentiste
- Antibiotiques si une infection bactérienne est confirmée ou fortement suspectée (votre dentiste choisira l’option adaptée)
- Ajustement de la couronne ou de l’occlusion si la prothèse retient la plaque ou provoque une pression excessive
- Nettoyage chirurgical et procédures de régénération pour les cas avancés de péri-implantite, si nécessaire
L’automédication avec des antibiotiques restants est risquée et peut retarder une prise en charge appropriée. Suivez toujours les instructions de votre dentiste.
Soins à domicile en attendant un rendez-vous
Si vous soupçonnez une infection, les soins à domicile peuvent réduire l’irritation, mais ne remplacent pas un traitement professionnel. Brossez doucement, gardez la zone propre et évitez de fumer.
- Rincez doucement avec de l’eau salée tiède (évitez les mouvements brusques juste après la chirurgie)
- Brossez délicatement avec une brosse à dents souple et nettoyez entre les dents comme conseillé
- Consommez des aliments mous et évitez de mâcher directement sur la zone de l’implant
- Prenez des antalgiques uniquement selon les recommandations de votre dentiste ou pharmacien
- Appelez la clinique en urgence si vous développez de la fièvre, un gonflement qui s’étend ou des difficultés à avaler
Que se passe-t-il si une infection d’implant n’est pas traitée ?
Si l’inflammation persiste, elle peut entraîner une perte osseuse progressive autour de l’implant (péri-implantite). Avec le temps, cela peut compromettre le soutien de l’implant et augmenter le risque d’échec. Dans de rares cas, l’infection peut se propager au-delà de la bouche et poser un problème de santé plus large.
- Inconfort et gonflement persistants
- Perte osseuse autour de l’implant et récession gingivale
- Relâchement ou perte de l’implant
- Traitement plus complexe et temps de guérison plus long si une réimplantation est nécessaire
Comment réduire le risque d’infection après une chirurgie implantaire
La plupart des problèmes peuvent être évités par des soins réguliers et un bon entretien. Votre dentiste peut adapter ses conseils selon votre historique médical et le type de prothèse posé.
- Suivez attentivement les instructions postopératoires, en particulier durant les 1 à 2 premières semaines
- Brossez deux fois par jour et nettoyez entre les dents avec les outils recommandés pour les implants
- Assistez aux visites de suivi pour détecter une inflammation précoce avant qu’elle n’atteigne l’os
- Arrêtez de fumer avant l’intervention et évitez la nicotine durant la guérison
- Gérez les maladies chroniques comme le diabète avec votre équipe médicale
- Planifiez des nettoyages professionnels de maintien des implants selon les recommandations
Prendre un rendez-vous
Si vous pensez avoir une infection à un implant — ou si vous souhaitez un contrôle préventif — contactez notre clinique pour prendre rendez-vous. Nous proposons des soins dentaires esthétiques, des couronnes, des implants dentaires et des services de dentisterie générale.
FAQ
Quelle est la fréquence des infections après des implants dentaires ?
L’infection précoce est rare (environ 1–5%); la péri-implantite touche environ 10% des implants.
Qu’est-ce que la règle 3/2 pour les implants dentaires ?
Placez l’implant 3 mm apicalement et 2 mm palatin à la couronne prévue.
Quels sont les premiers signes d’une infection d’implant ?
Douleur, gonflement, rougeur, pus/mauvais goût, saignement et sensibilité croissante autour de l’implant.
Quelle est la complication la plus fréquente des implants dentaires ?
La mucosite péri-implantaire est la complication la plus fréquente, inflammation gingivale réversible.
Quels sont les inconvénients des implants dentaires ?
Chirurgie, coût élevé, délai de guérison, échec possible et péri-implantite sont des inconvénients.
Effets des troubles thyroïdiens sur la santé dentaire | LYGOS DENTAL
Effets des troubles de la thyroïde sur la santé dentaire
Les troubles de la thyroïde peuvent influencer la santé bucco-dentaire en modifiant le flux salivaire, en causant des inflammations et en affectant la cicatrisation des tissus. Les personnes atteintes d’hypothyroïdie ou d’hyperthyroïdie peuvent remarquer une bouche sèche, un risque accru de caries, des saignements des gencives, des altérations du goût ou une cicatrisation plus lente après des soins dentaires. Des examens réguliers et des soins à domicile adaptés peuvent réduire la plupart des complications.
La glande thyroïde aide à réguler le métabolisme et de nombreux systèmes corporels, y compris les glandes salivaires, la réponse immunitaire et le renouvellement osseux. Lorsque les niveaux d’hormones thyroïdiennes sont trop bas ou trop élevés, des changements peuvent apparaître dans la bouche bien avant que les symptômes soient associés à la thyroïde.
Table des matières
Qu’est-ce qu’un trouble de la thyroïde ?

Les troubles de la thyroïde surviennent lorsque la glande thyroïde produit trop peu ou trop d’hormones, ou lorsque des modifications structurelles affectent son fonctionnement. Les pathologies courantes incluent :
- Hypothyroïdie : une thyroïde sous-active qui ralentit de nombreux processus corporels.
- Hyperthyroïdie : une thyroïde hyperactive qui accélère le métabolisme et peut augmenter la fréquence cardiaque.
- Goitre : une thyroïde élargie qui peut se produire avec des niveaux hormonaux normaux, bas ou élevés.
- Nodules thyroïdiens et cancer de la thyroïde : des masses dans la thyroïde ; la plupart sont bénignes, mais certaines nécessitent des examens complémentaires.
Pourquoi la santé thyroïdienne se reflète dans la bouche
La salive protège les dents et les gencives en neutralisant les acides, en éliminant les débris alimentaires et en aidant à contrôler les bactéries. Les troubles thyroïdiens et les maladies auto-immunes associées peuvent entraîner une réduction du flux salivaire, déclenchant une réaction en chaîne : plus de plaque dentaire, plus d’irritation des gencives, et un risque accru de caries.
Signes bucco-dentaires courants des troubles thyroïdiens

Bouche sèche et risque accru de caries
La bouche sèche (xérostomie) peut augmenter le risque de caries, l’accumulation de plaque dentaire et la mauvaise haleine, car la salive est l’une des principales défenses de la bouche. Si votre bouche est souvent sèche ou si vous avez besoin d’eau pour avaler les aliments, signalez-le lors de votre consultation dentaire.
Inflammation des gencives et changements parodontaux
Les déséquilibres hormonaux et l’inflammation peuvent rendre les gencives plus sensibles. Certaines personnes remarquent un gonflement, une sensibilité ou des saignements en se brossant ou en utilisant du fil dentaire. Les maladies des gencives progressent aussi plus rapidement en présence de sécheresse buccale et de plaque.
Modifications de la langue, du goût et de la cicatrisation
Les troubles thyroïdiens peuvent être associés à des changements du goût (dysgueusie), une sensation de brûlure ou un inconfort, ainsi qu’à une cicatrisation plus lente après des extractions ou d’autres soins. En cas d’hypothyroïdie, une augmentation de la langue (macroglossie) ou un gonflement général des tissus buccaux peut survenir chez certains patients.
Problèmes de développement dentaire chez l’enfant
Chez les enfants et les adolescents, les hormones thyroïdiennes jouent un rôle dans la croissance et le développement. L’hypothyroïdie est associée à un retard d’éruption dentaire et à un développement dentaire altéré, tandis que l’hyperthyroïdie peut être liée à une éruption plus précoce dans certains cas.
Hypothyroïdie et santé bucco-dentaire
L’hypothyroïdie peut affecter les tissus buccaux en réduisant l’activité métabolique et en modifiant les réponses immunitaires et inflammatoires. Les signes dentaires et buccaux fréquents incluent :
- Bouche sèche, pouvant entraîner des caries et une accumulation de plaque.
- Inflammation des gencives et risque accru de problèmes parodontaux.
- Augmentation de la langue ou gonflement des tissus buccaux chez certains patients.
- Altérations du goût et, dans certains cas, cicatrisation retardée.
Si l’hypothyroïdie est mal contrôlée, certaines personnes peuvent être plus sensibles aux sédatifs et autres médicaments agissant sur le système nerveux central utilisés en soins dentaires. Communiquez toujours votre diagnostic et la liste de vos médicaments à votre dentiste.
Hyperthyroïdie et problèmes dentaires
L’hyperthyroïdie peut accroître la sensibilité au stress et à certains médicaments. Les changements buccaux peuvent ressembler à ceux observés dans d’autres troubles inflammatoires, notamment :
- Sensibilité ou saignements des gencives plus marqués que d’habitude.
- Bouche sèche et risque accru de caries chez les personnes sujettes à la déshydratation ou à la respiration buccale.
- Sensibilité de la mâchoire ou des dents liée à la tension musculaire ou à une réactivité accrue aux stimuli.
- Progression plus rapide des problèmes bucco-dentaires en cas de contrôle insuffisant de la plaque.
En cas d’hyperthyroïdie non contrôlée ou de thyrotoxicose, des stimulants comme l’épinéphrine (présente dans certains anesthésiques locaux ou fils de rétraction) peuvent entraîner une réponse cardiovasculaire plus forte. Les dentistes peuvent alors utiliser la dose minimale efficace ou envisager d’autres options si nécessaire.
Effets des traitements thyroïdiens sur la santé buccale

Lévothyroxine et traitement hormonal substitutif
La lévothyroxine aide à rétablir des niveaux hormonaux normaux en cas d’hypothyroïdie. Certaines personnes signalent encore une bouche sèche ou des modifications du goût, qui peuvent être liées aux ajustements de dose, à d’autres médicaments ou à des troubles associés.
Médicaments antithyroïdiens
Les médicaments antithyroïdiens comme le méthimazole ou le propylthiouracile peuvent avoir des effets secondaires pertinents en dentisterie. Une complication rare mais grave est l’agranulocytose, qui peut se manifester par de la fièvre, un mal de gorge ou des ulcères buccaux dus à une baisse des globules blancs. Toute nouvelle fièvre ou douleur à la gorge sous traitement nécessite une consultation médicale urgente.
Iode radioactif et flux salivaire
Certains troubles thyroïdiens sont traités à l’iode radioactif. Chez certains patients, cela peut affecter les glandes salivaires et contribuer à la bouche sèche. Si vous avez reçu ce traitement, informez votre dentiste afin d’adapter votre plan de prévention.
Recommandations dentaires pour les patients atteints de troubles thyroïdiens
La plupart des personnes atteintes de troubles thyroïdiens peuvent conserver une bonne santé bucco-dentaire grâce à des soins préventifs réguliers et quelques habitudes ciblées :
- Programmez des contrôles réguliers et des nettoyages (souvent tous les six mois, ou plus fréquemment si une maladie des gencives est présente).
- Brossez-vous les dents deux fois par jour avec un dentifrice fluoré et nettoyez les espaces interdentaires une fois par jour.
- Stimulez la salive : buvez régulièrement, utilisez des gommes ou pastilles sans sucre et demandez des substituts salivaires si nécessaire.
- Limitez les grignotages fréquents de produits sucrés ou acides, surtout en cas de bouche sèche.
- Communiquez votre liste complète de médicaments, y compris la dose thyroïdienne, à votre équipe dentaire avant tout soin.
- Si votre hyperthyroïdie est mal contrôlée, demandez l’accord de votre médecin avant des traitements dentaires importants et discutez des options d’anesthésie.
Quand consulter rapidement
Contactez rapidement un dentiste ou un médecin si vous remarquez des aphtes persistants, un gonflement, des saignements inhabituels, une bouche très sèche ou des signes d’infection. Si vous prenez un traitement antithyroïdien et développez une fièvre ou un mal de gorge, consultez immédiatement, cela pourrait signaler une baisse dangereuse des globules blancs.
FAQ
Thyroïde et fractures dentaires
La maladie thyroïdienne fracture rarement les dents directement; sécheresse buccale et perte osseuse contribuent.
Hypothyroïdie traitement dentaire
Soignez normalement si contrôlée; reportez les soins électifs si l’hypothyroïdie est non traitée.
Manifestations buccales des troubles thyroïdiens
Signes possibles: bouche sèche, brûlures buccales, dysgueusie, maladie gingivale, éruption retardée.
Hypothyroïdie et anesthésie locale dentaire
L’anesthésie locale est sûre si contrôlée; évitez sédation profonde en hypothyroïdie sévère.
Les problèmes thyroïdiens peuvent-ils causer des problèmes dentaires ?
Oui, les troubles thyroïdiens aggravent sécheresse buccale, parodontite, cicatrisation, et métabolisme osseux.
Gonflement après l’extraction d’une dent de sagesse | LYGOS DENTAL
Gonflement après l’extraction des dents de sagesse
Le gonflement du visage après l’extraction des dents de sagesse est généralement normal. Il commence souvent dans les premières 24 heures, atteint son pic autour des jours 2–3, puis s’améliore au cours de la semaine suivante. Utiliser des compresses froides rapidement, garder la tête surélevée et suivre les instructions de votre dentiste peuvent aider. Consultez un professionnel si le gonflement s’aggrave après le troisième jour, dure plus d’une semaine ou s’accompagne de fièvre ou de pus.
Table des matières
Pourquoi votre visage gonfle après l’extraction des dents de sagesse
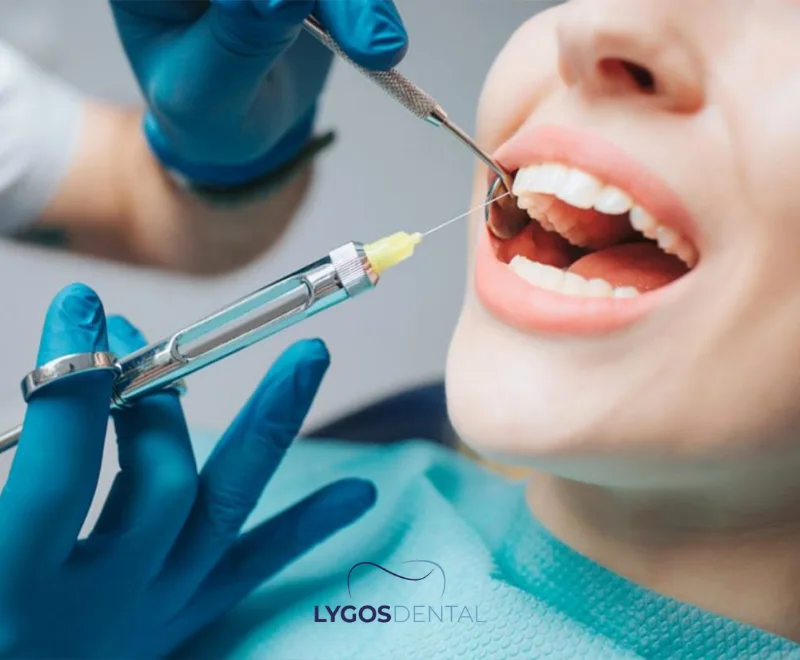
Le gonflement fait partie de la réponse inflammatoire du corps à la chirurgie. Lors de l’extraction, les tissus gingivaux et, dans de nombreux cas, l’os autour de la dent sont perturbés. Votre système immunitaire augmente le flux sanguin et envoie des cellules réparatrices dans la zone, ce qui peut provoquer une accumulation temporaire de liquide dans la joue et la mâchoire.
La gravité du gonflement dépend généralement de :
Ce qui influence l’ampleur du gonflement
Le gonflement varie d’une personne à l’autre. Les facteurs courants incluent :
- Si la dent était incluse ou partiellement sortie
- La durée et la complexité de la procédure
- Votre âge, votre état de santé général et votre vitesse de guérison
- La quantité de manipulation des tissus nécessaire et la méthode chirurgicale utilisée
Combien de temps dure généralement le gonflement
La plupart des gens remarquent un gonflement dans les 24 premières heures. Il atteint généralement son maximum entre 48 et 72 heures après la chirurgie, puis s’améliore progressivement.
Un calendrier simple peut aider à établir des attentes :
- Jour 0–1 : Le gonflement commence et peut sembler tendu ou gonflé.
- Jours 2–3 : Le gonflement est souvent à son maximum ; des ecchymoses peuvent apparaître.
- Jours 4–7 : Le gonflement diminue progressivement et le confort s’améliore.
- Après le jour 7 : Une légère enflure peut persister, surtout après des extractions difficiles, mais elle devrait continuer à s’améliorer.
Si le gonflement continue de s’aggraver après les premiers jours, ou ne commence pas à diminuer après environ une semaine, contactez votre dentiste ou chirurgien buccal.
Comment réduire le gonflement en toute sécurité

Premières 24 heures
Concentrez-vous sur la thérapie par le froid et le repos. Le froid aide à limiter l’accumulation de liquide dans les tissus.
- Appliquez une compresse froide sur la joue : 15–20 minutes, puis 15–20 minutes de pause, à répéter selon la tolérance.
- Reposez-vous et évitez les activités physiques intenses.
- Dormez avec la tête légèrement surélevée pour éviter l’accumulation de liquide.
Après 24 heures
Une fois le premier jour passé, une chaleur douce et une bonne hygiène bucco-dentaire peuvent favoriser le confort et la guérison.
- Rincez doucement avec de l’eau salée tiède 3–4 fois par jour (ou selon les instructions). Évitez les rinçages vigoureux.
- Hydratez-vous bien et choisissez des aliments mous. Les aliments froids ou à température ambiante sont généralement préférables au début.
- Prenez les médicaments prescrits exactement comme indiqué, y compris les anti-inflammatoires ou les antibiotiques.
Ce qu’il faut éviter après une extraction
Ces habitudes peuvent aggraver le gonflement, perturber le caillot ou ralentir la guérison :
- Fumer ou vapoter
- Consommer de l’alcool pendant la période de guérison initiale
- Manger ou boire chaud durant les premiers jours
- Utiliser des pailles, cracher avec force ou se rincer vigoureusement durant les premières 24 heures
- Aliments durs, croquants ou granuleux pouvant irriter le site chirurgical
- Toucher la zone avec les doigts ou la langue
Le gonflement est-il un signe de problème ?
Le gonflement en soi est attendu après une extraction de dents de sagesse. Ce qui compte, c’est l’évolution. Un gonflement normal atteint son pic autour des jours 2–3 puis diminue. Une augmentation soudaine, une douleur accrue ou de nouveaux symptômes peuvent indiquer une infection ou un alvéolite.
Quand contacter un dentiste
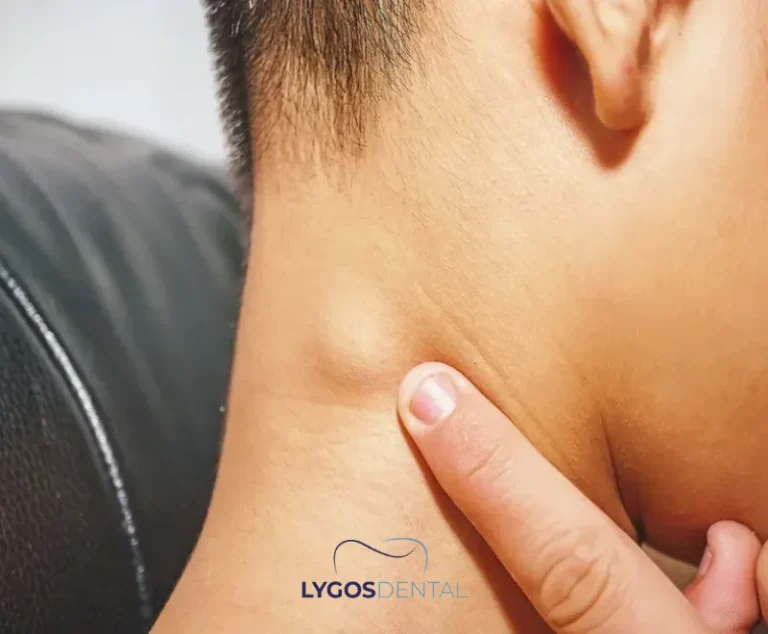
Appelez votre dentiste ou chirurgien buccal rapidement si vous remarquez l’un des éléments suivants :
- Un gonflement qui continue d’augmenter après le jour 3 ou qui persiste plus de 7 jours sans amélioration
- Fièvre, frissons ou sensation de malaise
- Présence de pus, mauvaise odeur ou goût persistant désagréable
- Gonflement important d’un seul côté ou asymétrie faciale qui s’aggrave
- Difficulté à avaler, respirer ou ouvrir la bouche
- Engourdissement qui ne s’améliore pas ou qui s’aggrave
Questions fréquentes
Combien de temps dure le gonflement après l’extraction d’une dent de sagesse ?
Le gonflement culmine jours 2–3 et diminue en 3–5 jours.
Pourquoi le troisième jour est-il le pire après une extraction dentaire ?
L’inflammation et l’œdème culminent vers le troisième jour, rendant la douleur maximale.
Quels symptômes faut-il surveiller après l’extraction d’une dent de sagesse ?
Surveillez saignement incontrôlé, douleur croissante, fièvre, pus, mauvais goût, gros gonflement, gêne respiratoire.
Puis-je savoir si j’ai une alvéolite sèche le troisième jour ?
Oui; douleur pulsatile intense, mauvaise odeur/goût, et os visible suggèrent une alvéolite sèche.
Comment puis-je savoir si j’ai une infection après l’extraction d’une dent de sagesse ?
Les signes d’infection incluent fièvre, gonflement aggravé, pus, douleur croissante et écoulement malodorant.
Guide des soins dentaires et des vacances post-traitement en Turquie
Guide du Traitement Dentaire en Turquie et des Vacances Post-Opératoires
Si vous venez en Turquie pour un traitement dentaire, planifiez votre voyage en tenant compte de la convalescence. Utilisez les 48 à 72 premières heures pour vous reposer, manger des aliments mous et effectuer les contrôles de suivi, puis ajoutez des visites touristiques douces. Choisissez une ville qui correspond à votre clinique et à votre style de vacances — escapades urbaines à Istanbul, plage à Antalya, ou calme égéen à Izmir et Çeşme.
Table des matières
Pourquoi les Gens Choisissent de se Faire Soigner les Dents en Turquie
La Turquie est une destination bien connue pour le tourisme dentaire car de nombreuses cliniques privées allient équipements modernes, praticiens expérimentés et forfaits qui simplifient les déplacements. Les prix peuvent être inférieurs à ceux pratiqués dans de nombreux pays européens et aux États-Unis, mais les économies exactes dépendent de la clinique, des matériaux utilisés et de la complexité de votre cas.
Avant de réserver, demandez un plan de traitement écrit précisant le nombre de visites, les marques/matériaux utilisés, les conditions de garantie et ce qui est inclus dans le devis. Si vous avez des conditions médicales ou prenez des médicaments régulièrement, informez-en la clinique dès le début afin que le dentiste puisse planifier en toute sécurité.
Comment Planifier le Traitement et les Vacances
Adaptez vos vacances au type de soins dentaires.
Certains traitements peuvent s’effectuer en un court séjour, tandis que d’autres nécessitent des visites échelonnées. Le blanchiment des dents et les procédures esthétiques simples peuvent être réalisées en quelques rendez-vous. Les implants, greffes osseuses et restaurations complexes nécessitent souvent plus de temps, des contrôles de suivi et parfois une seconde visite après la guérison.
Prévoyez des jours de repos dès le début.
Planifiez au moins quelques jours calmes juste après toute intervention chirurgicale. Les gonflements et douleurs atteignent généralement leur pic rapidement, alors gardez un emploi du temps flexible pour le repos, la prise de médicaments et une visite de contrôle si nécessaire.
Destinations les Plus Populaires pour les Soins et une Pause

Istanbul
Idéal pour une escapade citadine. Choisissez des activités calmes et accessibles à pied après le traitement : croisière sur le Bosphore, musées avec ascenseur, petites balades de quartier.
Antalya
Parfait pour une convalescence façon resort. De nombreux hôtels facilitent le repos, l’hydratation et la consommation d’aliments mous tout en restant proches des cliniques.
Izmir et Çeşme
Parfait pour un rythme égéen détendu. Alaçatı et Çeşme sont confortables une fois rétabli, avec de nombreuses options de restauration douce.
Muğla : Bodrum, Marmaris, Fethiye
Un bon choix pour se détendre au bord de la mer après une intervention. Gardez les excursions en bateau et les longues randonnées pour plus tard.
Ankara
Souvent choisie pour l’accès aux cliniques et les infrastructures médicales. Sert aussi de hub pour rejoindre la Cappadoce.
Conseils de Récupération pour des Vacances Confortables
Les premières 48–72 heures
- Restez peu actif. Évitez les charges lourdes, les exercices intensifs et les longues visites à pied.
- Dormez la tête légèrement surélevée en cas de gonflement.
- Suivez les instructions de votre dentiste pour la douleur, les antibiotiques (si prescrits) et l’hygiène bucco-dentaire.
- Restez bien hydraté. L’air en cabine, la chaleur estivale et les aliments salés peuvent aggraver les symptômes.
Jours 4 à 7
- Ajoutez des visites tranquilles : courtes promenades, cafés ombragés, attractions assises.
- Choisissez des activités à faible risque. Évitez les sports de contact, la plongée et tout ce qui peut heurter la mâchoire.
- Gardez une marge pour des contrôles ou une sensibilité inattendue.
En avion ou longs trajets
Si vous avez subi une extraction, une pose d’implant ou une greffe osseuse, demandez à votre dentiste si vous devez reporter le vol. Beaucoup conseillent d’éviter les vols les premiers jours après une chirurgie buccale, surtout pour les interventions complexes. Si vous devez voyager, gardez vos médicaments en bagage à main et prévoyez des repas faciles en route.
Alimentation et Boissons Après un Traitement Dentaire
Ce qui fonctionne généralement bien
Les aliments mous et tièdes sont plus doux pour les gencives en cours de guérison. En Turquie, les bonnes options incluent la soupe de lentilles, le yaourt, les légumes bien cuits, les œufs en douceur et le poisson tendre. Si mâcher est difficile, demandez au restaurant de ne pas inclure de pain dur, de graines ou de garnitures croquantes.
Ce qu’il faut limiter au début
- Les aliments très chauds ou très froids si vous êtes sensible.
- Les plats épicés ou acides si vos gencives sont douloureuses.
- L’alcool et les boissons gazeuses si votre dentiste les déconseille après l’intervention.
- Les en-cas durs (noix, chips, crackers) qui peuvent irriter ou se coincer dans la zone traitée.
Choisir une Clinique en Tenant Compte du Voyage

- Confirmez l’emplacement de la clinique, les options de transfert aéroport et comment les joindre pour les suivis.
- Demandez quels matériaux et travaux de laboratoire sont utilisés (marque d’implant, type de couronne, matériau des facettes) et réclamez une documentation.
- Vérifiez si un interprète est disponible si vous préférez un suivi en anglais.
- Privilégiez un consentement clair, un calendrier réaliste et un plan en cas de complications après votre retour.
Pourquoi Associer Traitement et Vacances Peut Fonctionner
Un environnement calme peut faciliter la récupération, et la Turquie offre à la fois repos côtier et escapades culturelles en ville. L’essentiel est de considérer le temps de repos comme partie intégrante du voyage. Si votre programme est doux et votre planning clinique réaliste, vous rentrerez avec un sourire plus sain et une belle expérience de voyage.
FAQ
Traitement dentaire en Turquie et guide de vacances post-traitement à Antalya
Planifiez tôt, reposez-vous 48 heures, évitez la baignade 24–48 heures, faites les contrôles.
Meilleur All-on-4 en Turquie
Choisissez une équipe expérimentée, planification CBCT, marques éprouvées, garanties écrites.
Combien coûte un nouvel ensemble de dents en Turquie ?
Une réhabilitation implantaire fixe complète en Turquie coûte environ 5 200–12 600 £.
Facettes abordables en Turquie
Les facettes en Turquie coûtent environ 150–450 $ par dent, selon le matériau.
Quel est le coût des implants dentaires en Turquie ?
Un implant unitaire en Turquie coûte environ 500–900 $ avec pilier et couronne.
Que manger pendant un traitement orthodontique | LYGOS DENTAL
Que manger pendant un traitement orthodontique
Le traitement orthodontique est un processus long visant à corriger les malpositions des dents et de la mâchoire. L’un des aspects les plus importants de ce processus est l’alimentation. Après la pose d’un appareil dentaire, certains aliments peuvent être difficiles à consommer ou risquent d’endommager l’appareil. C’est pourquoi la question « Que manger pendant un traitement orthodontique ? » est cruciale tant pour le succès du traitement que pour le confort du patient.
Dans cet article, nous avons préparé un guide complet destiné aux débutants en orthodontie ou à ceux qui rencontrent des difficultés à s’alimenter.
Table des matières
Qu’est-ce qu’un traitement orthodontique et pourquoi est-il réalisé ?
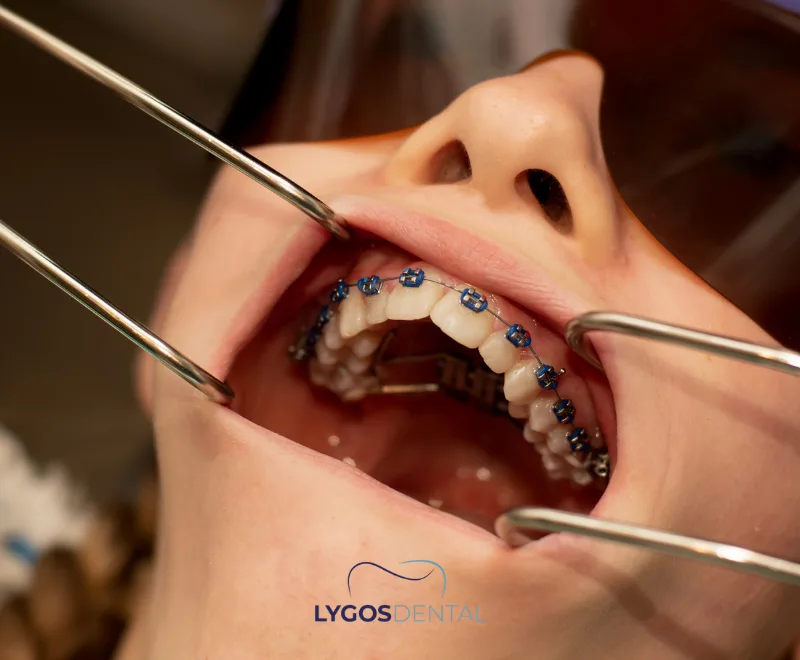
Le traitement orthodontique est une procédure dentaire spécialisée qui permet d’aligner correctement les dents et la structure de la mâchoire. Cela permet non seulement d’obtenir un sourire plus esthétique, mais aussi d’améliorer des fonctions comme la mastication et la parole.
Le traitement orthodontique traite des problèmes tels que le chevauchement dentaire, les espaces interdentaires ou une mâchoire mal alignée. Les dents sont progressivement déplacées vers la position souhaitée à l’aide de bagues métalliques, en céramique ou d’aligneurs transparents (comme Invisalign). Cependant, certains changements de mode de vie peuvent être nécessaires au cours de ce processus, le plus important étant les habitudes alimentaires.
À ce stade, une question se pose : Que manger pendant un traitement orthodontique ?
Bien que la réponse varie en fonction du type de traitement et de la structure dentaire du patient, en général, des aliments mous et fibreux qui ne nuisent pas à l’appareil sont recommandés.
Pourquoi la nutrition est-elle importante pendant un traitement orthodontique ?
Les bagues, attaches et fils créent une structure sensible dans la bouche. Les aliments durs ou collants peuvent endommager ces éléments. Une mauvaise alimentation peut également rendre l’hygiène bucco-dentaire plus difficile, entraînant des caries ou des problèmes de gencives.
C’est pourquoi la réponse à « Que manger pendant un traitement orthodontique ? » est directement liée non seulement au confort alimentaire, mais aussi au succès du traitement.
Une bonne nutrition offre les avantages suivants :
- Réduit le risque de cassure ou de décollement des bagues.
- Prévient les blessures à l’intérieur de la bouche.
- Facilite l’hygiène bucco-dentaire.
- Évite d’allonger inutilement la durée du traitement.
- Protège la santé des gencives.
En résumé, pendant un traitement orthodontique, la manière dont vous mangez est aussi importante que ce que vous mangez. Manger en petites bouchées et mâcher prudemment contribue grandement au bon déroulement du traitement.
Que manger les premiers jours après la pose de l’appareil

Pour les débutants, les premiers jours peuvent être particulièrement sensibles. Après la pose de l’appareil, une pression ou une douleur peut se faire sentir au niveau des dents. Durant cette période, il convient de privilégier des aliments mous, faciles à mâcher et ni trop chauds ni trop froids.
Voici quelques aliments recommandés pour les premiers jours :
- Yaourt et kéfir : Leur fraîcheur apaise les gencives et réduit la douleur.
- Soupes : En particulier les soupes de légumes, faciles à digérer.
- Purées : Purée de pommes de terre ou de carottes, nourrissantes et douces pour les bagues.
- Fruits mous comme la banane ou l’avocat : Faciles à mâcher et nutritifs.
- Légumes bouillis : Carottes, courgettes, brocolis riches en vitamines et tendres.
Consommer ce type d’aliments les premiers jours permet de soulager la douleur et de réduire les risques d’endommager l’appareil.
Aliments mous adaptés au traitement orthodontique
Même dans les phases plus avancées du traitement, il faut privilégier les aliments mous et respectueux des dents. Les aliments durs, collants ou croustillants peuvent desserrer les attaches, plier les fils et prolonger le traitement.
Voici des exemples d’aliments mous adaptés pendant le traitement :
- Produits laitiers : Fromage, yaourt, lait et lait ribot sont riches en calcium, soutiennent la santé dentaire et sont doux pour l’appareil.
- Plats à base d’œufs : Œufs durs ou en omelette, une source idéale de protéines.
- Céréales et pâtes cuites : Pâtes, riz et flocons d’avoine bien cuits sont sûrs pour les appareils dentaires.
- Purées de fruits et smoothies : Les fruits peuvent être consommés sous forme de purée ou de smoothie sans danger.
- Soupes : Lentilles, légumes ou soupes traditionnelles nutritives et faciles à consommer.
Ces aliments garantissent une bonne nutrition tout en protégeant l’appareil. Ils font partie des meilleures réponses à la question « Que manger pendant un traitement orthodontique ? »
Aliments à éviter avec un appareil dentaire
L’une des erreurs les plus fréquentes pendant le traitement orthodontique est de consommer des aliments interdits. Certains peuvent sérieusement endommager l’appareil et allonger la durée du traitement.
Éviter certains aliments est aussi important que de savoir quoi manger.
Aliments à éviter :
- Aliments durs : Noix, croûtes de pain dur, pommes, et autres fruits durs.
- Aliments collants : Caramel, chewing-gum, loukoum, bonbons gélifiés.
- Fruits à noyaux : Cerises, olives, abricots peuvent casser les attaches.
- Boissons acides : Les boissons gazeuses abîment l’émail des dents.
- Snacks croustillants : Chips, crackers, céréales peuvent se coincer dans l’appareil.
Éviter ces aliments permet de prolonger la durée de vie de l’appareil et de protéger la santé bucco-dentaire.
Aliments qui soulagent la douleur liée aux appareils dentaires

Après la pose de l’appareil ou un resserrement des fils, une légère douleur peut survenir. Choisir les bons aliments durant cette période peut atténuer l’inconfort.
Parmi les aliments qui soulagent la douleur liée à l’appareil :
- Aliments froids : Glaces, yaourt froid, smoothies apaisent les gencives.
- Soupes tièdes (non chaudes) : Soupe de légumes ou bouillon de poulet, réconfortantes par leur texture douce.
- Banane et avocat : Tendre, nourrissant et idéal pendant les périodes douloureuses.
- Purée de pommes de terre : Nourrissante et douce pour l’appareil.
- Flocons d’avoine : Texture douce qui n’accentue pas la douleur.
Ces aliments apportent une bonne nutrition tout en diminuant la pression et l’inconfort dans les dents.
Le traitement orthodontique demande patience et attention. Adopter de bonnes habitudes alimentaires pendant cette période protège la santé dentaire et garantit des résultats réussis.
Manger des aliments doux, fibreux et respectueux des dents raccourcit le temps de traitement et augmente le confort. Éviter les aliments durs, collants ou acides prévient les dommages aux attaches.
En résumé, chaque bonne réponse à « Que manger pendant un traitement orthodontique ? » a un impact direct sur votre traitement. Manger consciemment peut vous aider à obtenir un beau sourire et rendre le processus plus agréable.
Obtenez des informations maintenant !
Vous pouvez nous contacter ici pour en savoir plus sur la dentisterie esthétique, les couronnes dentaires, les implants dentaires et la dentisterie générale, prendre rendez-vous et obtenir des informations sur nos services.
[fluentform id= »4″]
FAQ
Que devrais-je manger pendant un traitement orthodontique avec bagues ?
Mangez des aliments mous non collants: yaourt, œufs, pâtes, riz, légumes cuits, fruits tendres.
Que dois-je éviter de manger en portant des bagues ?
Évitez aliments durs, collants, coriaces: noix, pop-corn, caramel, chewing-gum, glace, bonbons durs.
Puis-je croquer et manger un hamburger en portant des bagues ?
Oui, en le coupant en petits morceaux et sans mordre directement.
Quelles boissons dois-je éviter en portant des bagues ?
Évitez boissons sucrées ou acides: sodas, energy drinks, boissons sportives, jus fréquents.
Puis-je manger des cookies en portant des bagues ?
Oui, choisissez des cookies mous; évitez cookies durs et croquants, surtout devant.
Exercices pour la mâchoire destinés aux patients atteints d’ATM | LYGOS DENTAL
Exercices de la mâchoire pour les patients atteints de TMJ
Des exercices doux de la mâchoire peuvent aider de nombreuses personnes atteintes de TMJ/TMD à réduire la tension musculaire et à améliorer l’ouverture confortable de la bouche. Travaillez uniquement dans une zone sans douleur, bougez lentement et arrêtez si vous ressentez une douleur vive, un blocage ou une aggravation des symptômes. Associez les exercices à une bonne posture de la mâchoire et à des soins personnels simples comme la chaleur ou le froid, selon les conseils de votre professionnel de santé.
Les troubles temporo-mandibulaires (souvent abrégés en TMD ou « douleur TMJ ») peuvent rendre la mastication, la parole et le bâillement inconfortables. En complément d’un accompagnement professionnel, des exercices simples à domicile peuvent favoriser la guérison en améliorant le contrôle et en réduisant la tension musculaire.
Table des matières
Qu’est-ce que la TMJ
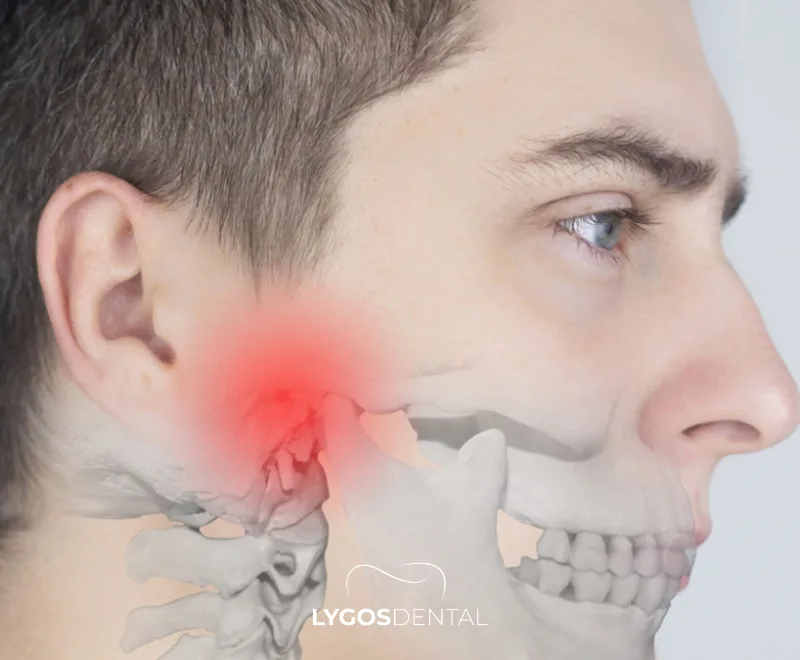
L’articulation temporo-mandibulaire relie votre mâchoire inférieure (mandibule) à votre crâne et fonctionne avec un groupe de muscles masticateurs. Lorsque l’articulation elle-même, les muscles environnants ou les deux sont irrités ou surmenés, des symptômes comme la douleur, la raideur ou des craquements peuvent apparaître.
Symptômes courants des troubles TMJ
Les symptômes de la TMJ/TMD varient, mais les signes courants incluent :
- Douleur ou sensibilité à la mâchoire (d’un ou des deux côtés)
- Douleur ou fatigue lors de la mastication
- Raideur dans les muscles du visage ou de la mâchoire
- Ouverture de bouche limitée ou asymétrique
- Sons de claquement, de craquement ou de frottement lors des mouvements de la mâchoire
- Pression ou douleur près de l’oreille (sans infection auriculaire)
- Maux de tête, douleurs au cou ou au visage liées à l’utilisation de la mâchoire
Comment les exercices soutiennent le traitement TMJ

Pour de nombreux patients, les soins de première intention sont conservateurs : auto-soins, gouttières ou protège-dents nocturnes si nécessaire, et kinésithérapie. Les exercices ciblés peuvent améliorer les schémas de mouvement, renforcer les muscles de soutien et soulager les spasmes musculaires protecteurs.
Les bénéfices observés avec une pratique régulière peuvent inclure :
- Meilleur contrôle de la mâchoire à l’ouverture et à la fermeture
- Moins de tension musculaire et de spasmes
- Amélioration progressive de l’ouverture confortable de la bouche
- Moins de sensibilité lors des activités quotidiennes comme manger ou parler
Exercices sûrs à faire chez soi
Faites ces exercices lentement et en douceur. Une légère extension ou un petit effort musculaire est acceptable, mais pas de douleur vive. Commencez une fois par jour et augmentez à 2 ou 3 courtes séances si bien toléré.
1) Ouverture et fermeture contrôlées
- Asseyez-vous ou tenez-vous droit, tête centrée (évitez d’avancer le menton).
- Détendez votre mâchoire et ouvrez lentement la bouche jusqu’à une limite confortable sans douleur.
- Faites une pause, puis refermez lentement sans serrer les dents à la fin.
Dose suggérée : 8 à 10 répétitions, 1 à 2 fois par jour.
2) Ouverture résistée (douce)
- Placez deux doigts ou la paume de votre main sous le menton.
- Commencez à ouvrir lentement la bouche tout en appliquant une légère résistance vers le haut.
- Maintenez l’effort 2 à 3 secondes, puis relâchez et refermez lentement.
Dose suggérée : 5 à 8 répétitions, une fois par jour au début.
3) Glissements latéraux
- Gardez vos lèvres détendues et vos dents légèrement séparées.
- Déplacez lentement la mâchoire inférieure vers la droite, puis revenez au centre.
- Déplacez lentement la mâchoire inférieure vers la gauche, puis revenez au centre.
Dose suggérée : 5 répétitions de chaque côté, 1 à 2 fois par jour.
4) Ouverture avec la langue au palais
- Reposez doucement la pointe de votre langue sur le palais, juste derrière les dents de devant.
- Gardant la langue en place, ouvrez lentement la bouche dans une amplitude confortable.
- Refermez lentement et revenez à une position détendue de la mâchoire.
Dose suggérée : 6 à 10 répétitions, 1 à 2 fois par jour.
5) Position détendue de la mâchoire (réinitialisation de 60 secondes)
- Laissez vos lèvres se toucher légèrement.
- Gardez les dents légèrement séparées, avec la langue reposant doucement sur le palais.
- Respirez lentement pendant 30 à 60 secondes et relâchez les tensions dans les joues et les tempes.
Dose suggérée : 1 à 3 fois par jour, surtout en période de stress ou après avoir parlé/mâché longtemps.
Conseils de sécurité et précautions
Les exercices sont plus efficaces lorsque votre technique est calme et maîtrisée. Ces conseils vous aident à rester en sécurité et constant :
- Restez dans une zone sans douleur. Arrêtez en cas de douleur aiguë, de blocage ou d’aggravation des symptômes.
- Bougez lentement. Les étirements brusques ou violents peuvent irriter l’articulation et les muscles autour.
- Utilisez de la chaleur ou du froid si cela aide (beaucoup préfèrent la chaleur humide pour les tensions musculaires, le froid après des poussées de douleur).
- Évitez de mâcher du chewing-gum, les grands bâillements, et les aliments durs ou très durs lors des poussées.
- Vérifiez votre posture devant un miroir et gardez la tête et le cou alignés.
Quand consulter un dentiste ou un médecin

Les exercices à domicile peuvent être utiles, mais certains symptômes nécessitent une évaluation professionnelle. Consultez si vous remarquez :
- Douleur sévère ou persistante ne s’améliorant pas avec l’auto-soin
- Changement soudain dans l’occlusion ou nouvelle difficulté à fermer les dents ensemble
- Blocage de la mâchoire (ouverte ou fermée) ou accrochages fréquents lors des mouvements
- Limitation significative de l’ouverture de la bouche
- Gonflement, fièvre, traumatisme ou signes d’infection
- Symptômes qui s’aggravent progressivement sur plusieurs jours ou semaines
Un dentiste, un kinésithérapeute ou un chirurgien maxillo-facial peut vous aider à identifier la cause de vos symptômes et établir un plan comprenant une thérapie par gouttière, des conseils médicamenteux, une thérapie manuelle, un travail postural et un renforcement ciblé.
FAQ
Traiter définitivement l’ATM
Une guérison définitive est rare; attelles, kinésithérapie, gestion du stress, et causes traitées.
Exercices ATM à la maison
Faites ouverture contrôlée, langue au palais, et isométriques doux, 5–10 répétitions.
Exercices ATM pour claquement de mâchoire
Ouverture contrôlée langue au palais et mouvements latéraux doux peuvent réduire les claquements.
Exercice pour détendre la mâchoire
Langue au palais, lèvres fermées, dents décollées, respirez lentement deux minutes.
Exercices ATM avant de dormir
Compresse chaude 10 minutes, puis étirements doux et respiration diaphragmatique lente.