Avantages des couronnes dentaires en zirconium
Avantages des couronnes dentaires en zirconium
Les couronnes dentaires en zirconium (zircone) sont des restaurations entièrement céramiques reconnues pour leur apparence naturelle, leur capacité à réfléchir la lumière et leur résistance élevée à la mastication. Elles sont compatibles avec les gencives, sans métal et moins susceptibles de provoquer une sensibilité thermique que les options avec support métallique. Pour de nombreux patients, elles offrent une solution esthétique et durable pour les dents abîmées, tachées ou fortement restaurées.
Table des matières
Qu’est-ce qu’une couronne dentaire en zirconium ?
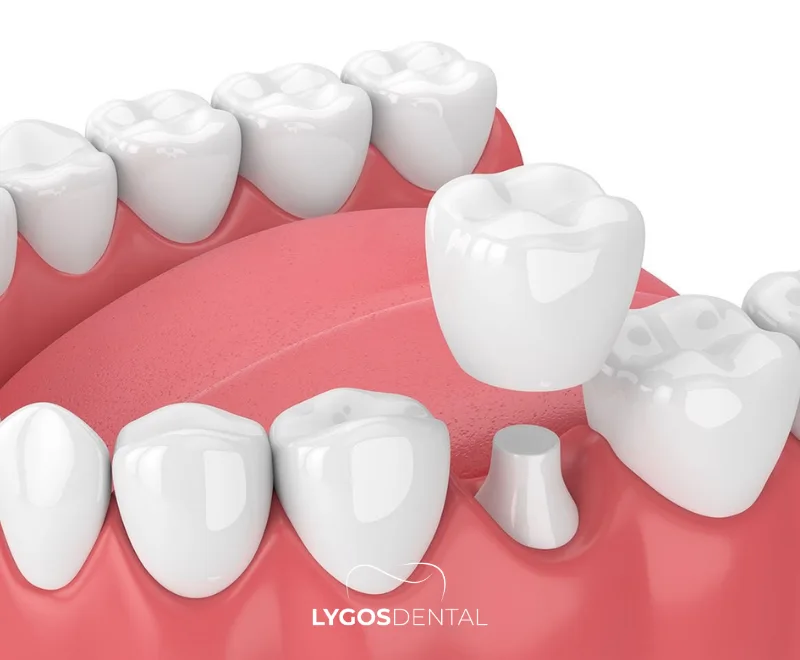
Une couronne dentaire en zirconium est fabriquée à partir de dioxyde de zirconium (zircone), une céramique blanche très résistante largement utilisée en dentisterie moderne. Comme elle ne contient aucun métal, elle évite l’ombre sombre au niveau de la gencive parfois observée avec les couronnes métalliques. Sa structure semi-translucide permet à la couronne de se fondre avec les dents voisines pour un rendu plus naturel.
Quand recommande-t-on les couronnes en zirconium ?
Les couronnes en zirconium sont couramment utilisées lorsqu’une dent nécessite à la fois résistance et amélioration esthétique, comme dans les cas suivants :
- Dents sévèrement décolorées ou assombries ne répondant pas bien au blanchiment
- Dents cassées, fissurées ou usées nécessitant une couverture complète
- Remodelage esthétique lorsque l’orthodontie n’est pas privilégiée ou appropriée
- Remplacement d’anciennes couronnes inesthétiques ou irritantes pour les gencives
Principaux avantages des couronnes en zirconium

Les couronnes en zirconium conviennent aux personnes de tout âge ayant des attentes esthétiques élevées. Elles sont particulièrement recommandées pour les personnes ayant :
- Des attentes esthétiques,
- Des dents mal alignées ou tordues,
- Des problèmes de décoloration dentaire,
- Des espaces larges entre les dents,
- Une structure dentaire cassée ou usée,
- Une insatisfaction vis-à-vis d’anciennes couronnes métalliques.
Grâce aux avantages des couronnes en zirconium, elles peuvent également être utilisées en toute sécurité chez les personnes ayant des gencives sensibles.
Prix des couronnes dentaires en zirconium en 2025
En 2025, le coût des couronnes dentaires en zirconium peut varier en fonction de la qualité des matériaux utilisés, du nombre de couronnes, de l’expérience du dentiste et de l’emplacement de la clinique.
En général, le prix d’une couronne en zirconium se situe entre 3 000 TL et 7 500 TL. Certaines cliniques peuvent également proposer des forfaits pour plusieurs dents (par exemple, 6 ou 8 couronnes).
Compte tenu des avantages des couronnes en zirconium, leur longue durée de vie et leurs atouts esthétiques en font un investissement rentable.
Soins après traitement des couronnes en zirconium
Esthétique naturelle
La zircone peut être stratifiée ou teintée pour correspondre aux dents adjacentes. Comme elle est sans métal, elle ne provoque pas de reflets gris au niveau de la gencive. Cela est particulièrement précieux pour les dents visibles à l’avant et les transformations du sourire.
Haute résistance et performance à long terme
Les couronnes en zirconium sont conçues pour bien résister aux forces de mastication et peuvent convenir aussi bien aux dents antérieures que postérieures. Leur durabilité dépend des habitudes de morsure, de la conception de la couronne et de l’hygiène bucco-dentaire, mais de nombreux patients les utilisent pendant des années sans problème. Votre dentiste vérifiera votre occlusion pour réduire le risque d’ébréchure ou d’usure.
Compatibilité gingivale et faible risque d’allergie
La zircone est biocompatible, ce qui signifie qu’elle est généralement bien tolérée par les tissus mous. Pour les patients sensibles aux métaux ou ayant des antécédents d’irritation gingivale, les couronnes en zirconium sont souvent une option confortable. Un ajustement précis et une bonne hygiène dentaire restent essentiels pour préserver la santé des gencives.
Moins de sensibilité thermique
Comparées aux couronnes métalliques, les couronnes en zirconium transmettent généralement moins la température. Cela peut aider à réduire l’inconfort lié aux aliments chauds ou froids, en particulier pour les personnes ayant les dents sensibles. La sensibilité peut néanmoins apparaître si le nerf dentaire est enflammé ou si l’occlusion nécessite un ajustement.
Résistance aux taches et entretien facile
Les couronnes en zirconium sont résistantes aux taches causées par les aliments et boissons du quotidien comme le thé et le café. Elles ne se décolorent pas comme certains anciens matériaux. Un brossage régulier, l’utilisation de fil dentaire et des nettoyages professionnels permettent de maintenir des marges saines et un sourire éclatant.
Zirconium vs couronnes en porcelaine

Le choix de la couronne dépend de l’esthétique, des forces de mastication, de la santé gingivale et du budget. Les couronnes en porcelaine traditionnelle sont souvent soutenues par du métal, ce qui peut créer une ligne sombre près des gencives et affecter la réflexion de la lumière. Les couronnes en zirconium sont entièrement en céramique et offrent généralement un aspect plus naturel au niveau des gencives.
Pour les dents de devant, le zirconium est souvent choisi pour sa capacité à gérer la lumière et son apparence réaliste. Pour les dents postérieures, le choix peut dépendre de votre occlusion, de vos habitudes de grincement et de la quantité de structure dentaire restante. Un dentiste pourra recommander le matériau le plus adapté après un examen.
Qui peut bénéficier des couronnes en zirconium ?
Les couronnes en zirconium peuvent convenir à de nombreux adultes recherchant un résultat durable et naturel, notamment ceux ayant :
- Des attentes esthétiques élevées (surtout pour les dents de devant)
- Des dents mal alignées nécessitant une correction esthétique
- Une décoloration dentaire persistante
- Des espaces à combler par remodelage restaurateur
- Des dents cassées, ébréchées ou fortement obturées
- Une apparence indésirable ou une irritation gingivale due à d’anciennes couronnes métalliques
Elles peuvent également convenir aux personnes ayant des gencives sensibles, à condition de maintenir une hygiène quotidienne et des contrôles réguliers.
Prix des couronnes dentaires en zirconium en 2026
Les prix varient selon la clinique, la localisation, l’expérience du dentiste, la qualité du laboratoire et le type de zircone utilisé (standard, multicouche ou options haut de gamme). Le coût final peut également changer si des traitements supplémentaires sont nécessaires, comme une endodontie, un traitement gingival ou une reconstruction sous la couronne.
En Turquie, les cliniques peuvent proposer un tarif par couronne en zirconium dans une large fourchette — souvent entre 7 500 TL et 15 000 TL. Certaines offrent des forfaits pour plusieurs couronnes. Pour un devis précis, un examen clinique et un plan de traitement sont essentiels.
Suivi et entretien
Un bon entretien prolonge la durée de vie des couronnes et maintient la santé des gencives autour :
- Se brosser les dents deux fois par jour et nettoyer entre les dents avec du fil ou des brossettes interdentaires
- Utiliser un bain de bouche sans alcool si recommandé par votre dentiste
- Effectuer des contrôles et nettoyages professionnels réguliers (généralement deux fois par an)
- Éviter de mâcher des objets très durs comme des glaçons ou grains de maïs non éclatés
- Si vous grincez des dents, demandez conseil sur une gouttière nocturne pour protéger vos couronnes et dents naturelles
Prendre rendez-vous
Si vous envisagez des couronnes en zirconium, une consultation permettra de confirmer si elles conviennent à vos dents et votre occlusion. Votre dentiste pourra expliquer les résultats attendus, le nombre de rendez-vous nécessaires et les traitements alternatifs selon vos besoins.
Questions fréquentes
Quels sont les inconvénients des couronnes en zircone ?
Inconvénients: translucidité moindre, ajustements difficiles, usure des dents opposées, et cimentation parfois délicate.
Combien de temps durent les couronnes en zircone ?
Souvent 10–15 ans; beaucoup durent 15–20+ avec bonne hygiène et occlusion.
Pourquoi les couronnes en zircone tombent-elles ?
Elles tombent si mauvais ajustage, ciment défaillant, carie, préparation courte, ou bruxisme.
Les dents se carient-elles sous les couronnes ?
Oui; une carie peut apparaître aux marges si le joint fuit.
Quel est le meilleur dentifrice pour les couronnes en zircone ?
Choisissez un dentifrice fluoré peu abrasif; évitez blanchissants agressifs ou charbon.
Erreurs courantes en matière de santé bucco-dentaire
Erreurs Courantes en Santé Bucco-Dentaire
La plupart des problèmes dentaires commencent par des habitudes quotidiennes : se brosser les dents trop rapidement, frotter avec une brosse dure, négliger le nettoyage interdentaire, siroter des boissons sucrées ou acides, et retarder les visites chez le dentiste. Un brossage doux pendant deux minutes avec un dentifrice au fluor, le fil dentaire quotidien, des collations plus intelligentes et des examens réguliers aident à protéger l’émail, les gencives et l’haleine.
Table des matières
Erreurs de Brossage des Dents
Se Brosser Trop Rapidement
Se brosser les dents pendant quelques secondes élimine rarement la plaque le long de la gencive et entre les dents.
Visez environ deux minutes, en couvrant chaque surface : extérieure, intérieure, surface de mastication, ainsi que la langue pour une haleine plus fraîche.
Se Brosser Trop Fort ou Utiliser des Poils Durs

Un brossage agressif ou une brosse à poils durs peut user l’émail et irriter les gencives.
Utilisez une brosse à poils souples et une pression légère. Si les poils s’écartent rapidement, c’est probablement que vous brossez trop fort.
Ne Pas Remplacer Sa Brosse Régulièrement
Une brosse usée nettoie moins efficacement et peut héberger des bactéries.
Remplacez votre brosse à dents ou la tête de brosse électrique tous les 3 à 4 mois, ou plus tôt si les poils sont abîmés ou après une maladie.
Se Brosser Juste Après Avoir Consommé des Aliments ou Boissons Acides
Les aliments acides comme les agrumes, les sodas, les boissons énergétiques, le vin et les bonbons acides peuvent ramollir temporairement l’émail.
Se brosser immédiatement après peut accentuer l’usure de l’émail. Rincez d’abord avec de l’eau et attendez 30 à 60 minutes avant de vous brosser les dents.
Se Brosser Avant ou Après le Petit Déjeuner
Se brosser les dents avant le petit déjeuner élimine la plaque accumulée pendant la nuit et laisse une couche protectrice de fluor sur les dents.
Si vous préférez le brossage après le petit déjeuner, attendez environ 30 minutes (surtout après le café, le jus ou les fruits) afin que l’émail ne soit pas ramolli par les acides.
Ignorer la Ligne Gingivale
La plaque a tendance à s’accumuler à la jonction des dents et des gencives, ce qui peut provoquer des saignements et de l’inflammation.
Inclinez légèrement la brosse vers la ligne gingivale et faites de petits mouvements doux plutôt que de grands gestes de frottement.
Oublier de Brosser la Langue
La langue peut abriter des bactéries responsables de la mauvaise haleine et de dépôts.
Brossez-la délicatement ou utilisez un gratte-langue une fois par jour.
Erreurs de Passage de Fil Dentaire et Nettoyage Interdentaire
Ne Jamais Passer le Fil Dentaire
La brosse à dents ne nettoie pas entre les dents où la plaque se cache souvent.
Nettoyez entre vos dents quotidiennement avec du fil dentaire, des brossettes interdentaires ou un hydropulseur—choisissez ce que vous pouvez faire régulièrement.
Passer le Fil Trop Brutalement
Faire claquer le fil dentaire peut blesser les gencives et rendre l’expérience désagréable.
Faites glisser le fil doucement entre les dents, formez un “C” autour de chaque dent et faites-le glisser de haut en bas.
Utiliser le Fil Uniquement Quand de la Nourriture Est Coincée
Le nettoyage interdentaire ne sert pas seulement à retirer les aliments—il élimine la plaque responsable des caries et des maladies des gencives.
Faites-en une habitude quotidienne, même si rien ne vous gêne entre les dents.
Erreurs avec le Bain de Bouche
Utiliser le Bain de Bouche en Remplacement du Brossage
Le bain de bouche peut compléter l’hygiène bucco-dentaire, mais il ne remplace pas le brossage et le fil dentaire.
Utilisez-le en complément, pas en substitution—surtout si vous êtes sujet aux inflammations gingivales ou aux caries.
Se Rincer Juste Après le Brossage avec un Dentifrice au Fluor
Se rincer immédiatement après le brossage peut éliminer le fluor et réduire son effet protecteur.
Recrachez le dentifrice après le brossage et évitez de vous rincer pour que le fluor reste plus longtemps sur les dents.
Utiliser Trop Souvent des Bains de Bouche Antiseptiques Forts
Une utilisation fréquente de bains de bouche antiseptiques puissants peut entraîner une sécheresse ou une irritation chez certaines personnes.
Suivez les instructions sur l’étiquette. Si votre dentiste en recommande un, c’est souvent pour un usage temporaire.
Erreurs Alimentaires et de Mode de Vie
Grignotage Fréquent et Boissons Sucrées
Chaque collation ou boisson sucrée peut déclencher une “attaque acide” qui fragilise l’émail.
Essayez de limiter le grignotage. Buvez de l’eau entre les repas et réservez les boissons sucrées ou acides aux repas lorsque possible.
Trop d’Aliments et Boissons Acides
Les choix acides peuvent ramollir l’émail, surtout lorsqu’ils sont consommés souvent.
Utilisez une paille pour les boissons acides, rincez avec de l’eau après, et évitez de vous brosser les dents immédiatement.
Ne Pas Boire Assez d’Eau
La salive aide à neutraliser les acides et à éliminer les résidus alimentaires.
Rester hydraté favorise la production de salive et peut aider à réduire la sécheresse buccale et la mauvaise haleine.
Fumer ou Utiliser des Cigarettes Électroniques
Le tabac et les produits à base de nicotine peuvent tacher les dents, assécher la bouche, augmenter le risque de maladies gingivales et ralentir la guérison.
Arrêter ou réduire votre consommation peut améliorer la santé des gencives et diminuer les complications buccales avec le temps.
Sauter les Visites Dentaires et Ignorer les Signes Précurseurs
Attendre Que la Douleur Commence
De nombreux problèmes dentaires ne font pas mal tant qu’ils ne sont pas avancés.
Des contrôles réguliers permettent de détecter les caries et les maladies gingivales tôt, lorsque le traitement est plus simple et moins coûteux.
Ignorer les Gencives Qui Saignent
Le saignement lors du brossage ou de l’utilisation du fil dentaire est souvent le signe d’une inflammation gingivale.
S’il persiste plus d’une ou deux semaines malgré une meilleure hygiène, prenez rendez-vous chez le dentiste pour évaluer la santé de vos gencives.
Ignorer la Sensibilité Dentaire
La sensibilité peut être due à l’usure de l’émail, des racines exposées, des caries ou le bruxisme.
Ne vous auto-diagnostiquez pas—utilisez un dentifrice pour dents sensibles et prenez rendez-vous si cela persiste.
Erreurs de Blanchiment Dentaire et Traitements Maison
Utiliser Trop de Produits de Blanchiment
Une utilisation excessive peut augmenter la sensibilité et irriter les gencives.
Suivez les recommandations et faites des pauses si vous ressentez un inconfort.
Essayer des “Astuces” Maison Agressives
Les méthodes abrasives ou acides faites maison peuvent endommager l’émail.
Si vous souhaitez des dents plus blanches, demandez à votre dentiste des options plus sûres et des résultats réalistes.
Bruxisme, Serrage des Dents et Habitudes de la Mâchoire
Ignorer le Grincement Nocturne
Le grincement peut aplatir les dents, provoquer des fissures et causer des douleurs à la mâchoire ou des maux de tête.
Si vous vous réveillez avec une douleur à la mâchoire ou remarquez une usure dentaire, demandez un protège-dents ou un autre traitement.
Mâcher de la Glace ou des Objets Durs
Mâcher des objets durs peut ébrécher l’émail et fissurer les obturations.
Préférez des collations plus tendres et n’utilisez pas vos dents comme outils.
FAQ
Problèmes dentaires et solutions
Problèmes courants: caries, maladie gingivale, sensibilité; solutions: hygiène, fluor, traitement dentaire.
À quelle fréquence dois-je me brosser les dents ?
Deux fois par jour deux minutes, et après repas sucrés si possible.
Problèmes bucco-dentaires
Incluent caries, gingivite, parodontite, mauvaise haleine, érosion, ulcères, et perte dentaire.
Quelles sont les 5 maladies bucco-dentaires ?
Caries, gingivite, parodontite, cancer oral et candidose orale en font cinq.
Définition de l’hygiène bucco-dentaire
L’hygiène bucco-dentaire regroupe les gestes quotidiens gardant dents et gencives propres, saines.
Comment prévenir la récession gingivale chez les fumeurs
Comment prévenir la récession gingivale chez les fumeurs
La récession gingivale chez les fumeurs se développe souvent silencieusement, car le tabagisme réduit la circulation sanguine et peut masquer les saignements. La prévention repose sur un brossage doux, un nettoyage interdentaire quotidien, des nettoyages professionnels et des contrôles précoces des gencives. Arrêter le tabac est l’étape la plus importante : cela améliore la guérison et réduit le risque à long terme, même si les gencives déjà rétractées ne repoussent pas.
Table des matières
Pourquoi le tabagisme augmente le risque de récession gingivale
Le tabagisme affecte les gencives de plusieurs façons interconnectées. La nicotine contracte les vaisseaux sanguins, réduisant ainsi l’apport en oxygène et en nutriments aux tissus gingivaux. Cela ralentit la réparation et rend les gencives plus vulnérables aux irritations persistantes.
Le tabac modifie également l’équilibre bactérien de la bouche et affaiblit la réponse immunitaire. En conséquence, la plaque dentaire se transforme plus facilement en tartre, les infections deviennent plus difficiles à contrôler, et les maladies des gencives progressent plus facilement.
De nombreux fumeurs saignent aussi moins lors du brossage à cause de la mauvaise circulation. Cela peut masquer une inflammation et retarder le diagnostic, ce qui explique pourquoi la récession est parfois détectée tardivement.
Causes fréquentes de récession gingivale chez les fumeurs

- Accumulation de plaque et de tartre le long de la gencive (souvent aggravée par la bouche sèche).
- Maladie des gencives (gingivite et parodontite) qui progresse plus rapidement et répond moins bien au traitement.
- Brossage agressif ou brosse à dents à poils durs, qui peut user la marge gingivale.
- Grincement ou serrement des dents, augmentant la pression sur les tissus de soutien.
- Prothèses dentaires mal ajustées ou problèmes d’occlusion qui piègent la plaque ou irritent les gencives.
Signes précoces à ne pas ignorer
La récession est généralement progressive. Si vous fumez, il est utile d’examiner régulièrement vos gencives sous une bonne lumière.
- Sensibilité dentaire au froid, au chaud ou aux aliments sucrés.
- Dents paraissant plus longues ou racines visibles.
- Encoche près de la gencive ou changement dans la façon dont la gencive entoure la dent.
- Aliments se coinçant plus souvent entre les dents.
- Mauvaise haleine persistante ou goût désagréable récurrent après le brossage.
- Saignement, gonflement ou sensibilité — même légers ou occasionnels.
Une routine quotidienne pour protéger vos gencives
Brossez doucement, deux fois par jour
Utilisez une brosse à dents à poils souples et effectuez de petits mouvements circulaires au niveau de la gencive. Brossez pendant deux minutes. Un brossage trop vigoureux peut aggraver la récession, surtout si les gencives sont déjà enflammées.
Nettoyez entre les dents chaque jour
Le fil dentaire, les brossettes interdentaires ou un hydropulseur peuvent éliminer la plaque là où la brosse ne passe pas. Choisissez l’option que vous pouvez faire régulièrement ; la technique est plus importante que l’outil.
Utilisez un bain de bouche ciblé
Un bain de bouche antiseptique peut réduire la charge bactérienne, tandis qu’un rinçage au fluorure soutient l’émail. En cas de bouche sèche, optez pour des versions sans alcool et demandez conseil à votre dentiste.
Ne négligez pas le nettoyage de la langue
Un gratte-langue ou le brossage de la langue peut réduire les bactéries responsables des mauvaises odeurs et améliorer l’hygiène bucco-dentaire globale.
Soins professionnels : la plus grande différence

Les soins à domicile sont essentiels, mais ils ne peuvent pas éliminer le tartre une fois durci. Des nettoyages professionnels réguliers aident à contrôler l’inflammation gingivale.
Si vous fumez, de nombreux dentistes recommandent des nettoyages et contrôles gingivaux au moins tous les 6 mois, voire plus fréquemment selon vos mesures gingivales et l’accumulation de tartre.
En cas de maladie gingivale précoce, le traitement peut inclure un détartrage et surfaçage radiculaire, des soins antibactériens ciblés et une révision de votre technique de brossage.
Arrêter de fumer : ce qui s’améliore et ce qui ne change pas
Cesser le tabac est la mesure la plus bénéfique à long terme pour la santé des gencives. La circulation et la réponse immunitaire s’améliorent avec le temps, ce qui favorise la guérison et rend les traitements parodontaux plus efficaces.
Arrêter de fumer ne permet pas de « faire repousser » les gencives déjà rétractées, mais peut ralentir ou stopper les dégâts futurs. En cas de sensibilité importante ou de racines exposées, votre dentiste peut envisager des options comme le collage, la greffe gingivale ou les traitements désensibilisants.
Une alimentation bénéfique pour les tissus gingivaux

L’alimentation ne remplace pas un traitement dentaire, mais elle peut soutenir la réparation des gencives et la fonction immunitaire — surtout si le tabac a irrité les tissus.
- Vitamine C : favorise la formation de collagène dans les tissus gingivaux.
- Vitamine D et calcium : soutiennent les structures osseuses et dentaires.
- Zinc : soutient la guérison et l’immunité.
- Magnésium et vitamine K : maintiennent l’équilibre minéral et favorisent la réparation normale des tissus.
Si vous envisagez de prendre des suppléments, parlez-en à un professionnel de santé — surtout si vous prenez des anticoagulants, souffrez d’insuffisance rénale ou êtes enceinte.
Quand consulter un dentiste rapidement
Prenez rendez-vous rapidement si vous remarquez une sensibilité, des racines visibles, des dents mobiles, du pus, un gonflement persistant ou une mauvaise haleine qui persiste malgré une bonne hygiène. Un traitement précoce est généralement plus simple et plus efficace.
FAQ
Les gencives rétractées repoussent-elles ?
Non; la récession ne repousse pas, mais une greffe peut restaurer la gencive.
Quel est le meilleur dentifrice pour les gencives rétractées ?
Utilisez un dentifrice fluoré peu abrasif; le fluorure stanneux réduit inflammation et sensibilité.
Les gencives guérissent-elles après l’arrêt du tabac ?
Oui; la circulation s’améliore, l’inflammation baisse, mais la récession ne s’inverse pas.
Si les gencives se rétractent, les dents vont-elles tomber ?
Pas forcément; le risque augmente si la parodontite progresse et l’os se résorbe.
Comment les fumeurs peuvent-ils renforcer leurs gencives ?
Arrêtez de fumer, brossez, utilisez fil/brossettes, faites des détartrages, traitez la parodontite.
Changements dans la structure dentaire en fonction de l’âge
Changements dans la structure dentaire selon l’âge
Les dents évoluent tout au long de la vie — de l’apparition des dents de lait à l’usure de l’émail, la récession gingivale et un risque accru de perte dentaire plus tard. Savoir ce qui est typique à chaque âge aide à détecter les problèmes tôt, planifier les contrôles et adapter les soins quotidiens. Avec une hygiène rigoureuse, une alimentation équilibrée et des visites dentaires régulières, la plupart des problèmes liés à l’âge peuvent être évités ou gérés.
La santé bucco-dentaire n’est pas statique. À mesure que la mâchoire grandit, que les dents apparaissent et que les tissus réagissent à l’alimentation, aux hormones et à l’usage quotidien, la structure et la fonction de la bouche évoluent de manière prévisible.
Comprendre ces changements facilite la protection de votre sourire à chaque étape — que vous preniez soin d’un bébé qui fait ses dents, souteniez un adolescent avec un appareil dentaire ou gériez la sensibilité et la santé des gencives plus tard dans la vie.
Table des matières
Développement dentaire chez le nourrisson (0–3 ans)

Ce qui change généralement
- Les dents primaires (de lait) commencent généralement à apparaître vers 6 mois, souvent par les incisives inférieures.
- Vers l’âge de 3 ans, la plupart des enfants ont 20 dents primaires, qui facilitent la mastication, la parole et le développement de la mâchoire.
- La poussée dentaire peut entraîner de la salivation et de l’irritabilité. En cas de forte fièvre ou de malaise, consultez un pédiatre.
Conseils de soins importants
- Nettoyez les gencives avec un chiffon doux et humide ; dès l’apparition des dents, utilisez une petite brosse à dents souple.
- Évitez de coucher les bébés avec un biberon contenant du lait ou des boissons sucrées pour réduire le risque de caries précoces.
- Planifiez la première visite chez le dentiste avant l’âge de 1 an, ou dans les six mois suivant l’éruption de la première dent.
Transition dentaire et formation des dents permanentes chez l’enfant (4–12 ans)
Ce qui change généralement
- Vers l’âge de 6 ans, les dents de lait commencent à tomber pour laisser place aux dents permanentes.
- Les premières molaires permanentes (souvent appelées « molaires de 6 ans ») apparaissent derrière les dents de lait et ne remplacent aucune dent.
- La croissance de la mâchoire se poursuit, influençant l’espacement, l’encombrement et l’alignement de la morsure.
Conseils de soins importants
- Aidez les enfants à se brosser les dents deux fois par jour et à nettoyer entre les dents, surtout lorsque les points de contact se resserrent.
- Surveillez les signes précoces d’encombrement ou de morsure irrégulière ; de nombreux problèmes orthodontiques sont plus faciles à corriger s’ils sont détectés tôt.
- Maintenez des contrôles réguliers pour détecter rapidement les caries, en particulier lors de l’apparition des nouvelles molaires permanentes.
Santé dentaire à l’adolescence (13–18 ans)

Ce qui change généralement
- Les changements hormonaux rendent les gencives plus sensibles, augmentant les risques de saignements ou d’inflammation en cas d’accumulation de plaque.
- La plupart des dents permanentes sont en place, ce qui rend cette période idéale pour les traitements orthodontiques.
- Les choix alimentaires et les emplois du temps chargés augmentent les risques de caries, surtout avec les collations et boissons sucrées ou acides.
Conseils de soins importants
- Insistez sur un brossage minutieux le long des gencives et autour des appareils orthodontiques s’il y en a.
- Encouragez des routines régulières — se brosser les dents matin et soir est indispensable à cet âge.
- Limitez les boissons acides prises à petites gorgées ; rincez-vous la bouche à l’eau après les collations si le brossage n’est pas possible.
Changements dans la structure dentaire à l’âge adulte (19–40 ans)
Ce qui change généralement
- La mastication quotidienne et certains facteurs de mode de vie peuvent user l’émail, notamment en cas d’alimentation acide ou de reflux.
- Le stress peut entraîner le grincement ou le serrement des dents, provoquant un aplatissement des surfaces dentaires, des éclats ou des douleurs à la mâchoire.
- Les dents de sagesse peuvent apparaître ou provoquer un encombrement et de l’inflammation chez certains adultes.
Conseils de soins importants
- Planifiez des nettoyages et examens réguliers pour détecter les caries, les inflammations des gencives et les problèmes d’occlusion.
- Si vous grincez des dents, renseignez-vous sur les protège-dents de nuit pour protéger l’émail et soulager la mâchoire.
- Utilisez une protection buccale pour les sports de contact et traitez la sensibilité dès les premiers signes, au lieu d’éviter de mâcher d’un côté.
Problèmes dentaires et précautions à la quarantaine (41–60 ans)

Ce qui change généralement
- La récession gingivale devient plus fréquente, exposant les racines plus vulnérables à la carie et à la sensibilité.
- L’accumulation de plaque sur le long terme peut évoluer en maladie parodontale, principale cause de perte dentaire.
- Certains médicaments et changements hormonaux peuvent entraîner une bouche sèche, augmentant le risque de caries.
Conseils de soins importants
- Priorisez les contrôles parodontaux professionnels ; les problèmes de gencives sont plus faciles à stabiliser s’ils sont traités tôt.
- Choisissez un dentifrice peu abrasif et une brosse souple si l’émail semble plus mince ou si la sensibilité augmente.
- En cas de dents manquantes, discutez des options de remplacement comme les ponts ou implants pour maintenir la mastication et éviter les déplacements dentaires.
Perte dentaire et port de prothèses chez les personnes âgées (60 ans et plus)
Ce qui change généralement
- Le risque de carie radiculaire augmente avec la récession gingivale et la sécheresse buccale.
- La perte de dents peut nuire à la nutrition, à la parole et à la confiance, surtout si la mastication devient moins efficace.
- Des prothèses, des ponts et des implants peuvent être nécessaires pour restaurer la fonction et le confort.
Conseils de soins importants
- Nettoyez les prothèses quotidiennement et retirez-les selon les recommandations pour réduire les irritations et les infections.
- Continuez les visites dentaires même avec des prothèses — les examens des gencives et les dépistages du cancer buccal restent importants.
- Soutenez la santé bucco-dentaire par une alimentation équilibrée et une bonne hydratation, en particulier en cas de bouche sèche.
Fréquence des visites chez le dentiste
La plupart des gens bénéficient d’examens réguliers et de nettoyages professionnels. Votre dentiste peut recommander des visites plus fréquentes en cas de maladie des gencives, de sécheresse buccale, d’antécédents de caries ou de traitement orthodontique en cours.
Prendre un rendez-vous
Pour des conseils personnalisés en dentisterie esthétique, couronnes, implants ou soins généraux, contactez notre cabinet pour prendre rendez-vous.
FAQ
La structure des dents change-t-elle avec l’âge ?
Oui, l’émail s’use, les dents foncent et la dentine s’épaissit.
Quelles vitamines aident les dents à pousser ?
Aucune vitamine ne fait pousser les dents adultes; vitamines D et A aident le développement.
À quel âge les dents commencent-elles à se carier ?
Les caries peuvent commencer dès l’éruption des dents, même chez le jeune enfant.
Les dents deviennent-elles plus tordues avec l’âge ?
Oui, elles peuvent se déplacer et se chevaucher avec l’âge, sans contention.
Lésions buccales dans les maladies auto-immunes
Lésions Buccales dans les Maladies Auto-immunes
Les maladies auto-immunes peuvent provoquer des aphtes, des douleurs buccales et une sécheresse persistante lorsque l’activité immunitaire enflamme les tissus oraux ou endommage les glandes salivaires. Les causes les plus courantes incluent la maladie de Behçet, le lupus, le syndrome de Sjögren et le pemphigus vulgaire. Le traitement combine généralement la prise en charge de la maladie sous-jacente, le contrôle local de la douleur et des soins bucco-dentaires attentifs.
Les maladies auto-immunes sont des affections chroniques dans lesquelles le système immunitaire attaque à tort les propres tissus de l’organisme. Lorsque la bouche est touchée, les symptômes peuvent être particulièrement perturbants : la douleur peut rendre difficile le fait de manger, parler et se brosser les dents.
Les lésions buccales ne sont pas toujours causées par une maladie auto-immune, mais des problèmes récurrents ou inexpliqués dans la bouche peuvent être un indice précoce. Un dentiste ou un médecin peut utiliser ces signes, associés à d’autres symptômes, pour orienter les examens et le diagnostic.
Table des matières
Qu’est-ce Qu’une Maladie Auto-immune ?
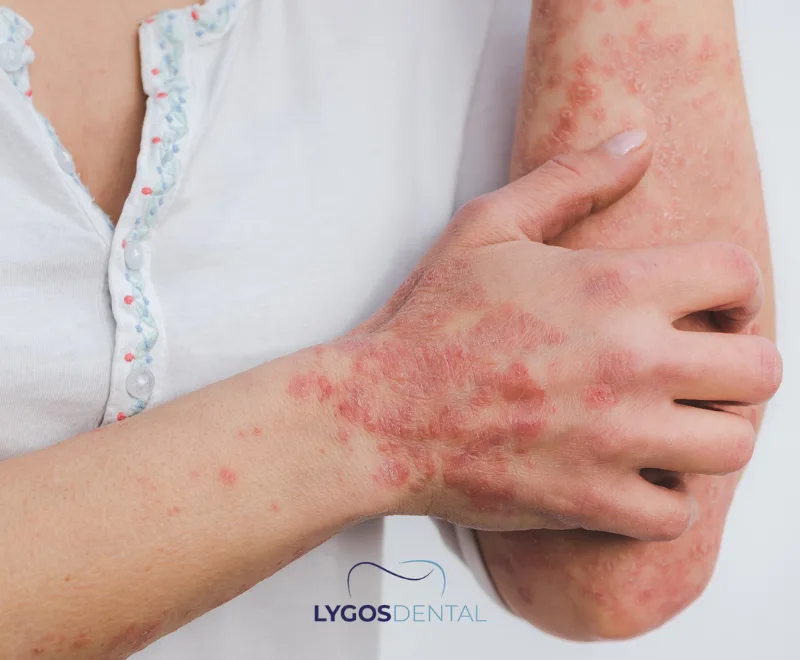
Dans un système immunitaire sain, les cellules immunitaires identifient et éliminent les menaces nuisibles telles que les bactéries et les virus. Dans les maladies auto-immunes, ce système de défense identifie à tort les cellules normales comme étant « étrangères » et crée une inflammation pouvant endommager les organes et les tissus.
De nombreuses maladies auto-immunes peuvent affecter directement la santé bucco-dentaire (par inflammation de la muqueuse buccale) ou indirectement (par sécheresse buccale, effets des médicaments ou poussées systémiques).
Symptômes Buccaux Courants
Les symptômes buccaux peuvent concerner la muqueuse orale, les lèvres, la langue, les gencives et les glandes salivaires. Les personnes signalent souvent un ou plusieurs des symptômes suivants :
- Aphtes douloureux et récurrents
- Sécheresse buccale (xérostomie) et salive épaisse ou mousseuse
- Inflammation, saignement ou gonflement des gencives
- Brûlures ou douleurs de la langue
- Altération du goût
- Lèvres ou commissures des lèvres fendillées et sèches
Étant donné que ces symptômes se recoupent avec des problèmes courants comme le stress, les carences en vitamines, les infections et les traumatismes, les schémas sont importants. Les aphtes qui reviennent fréquemment, durent plus longtemps que prévu ou apparaissent avec d’autres symptômes systémiques nécessitent une évaluation clinique.
Maladies Auto-immunes Souvent Liées aux Lésions Buccales
Maladie de Behçet
La maladie de Behçet est une affection inflammatoire multisystémique dans laquelle les aphtes récurrents sont un signe caractéristique. Ces aphtes sont généralement douloureux, peuvent être multiples à la fois et reviennent souvent par cycles.
Les lésions peuvent apparaître n’importe où dans la bouche, y compris les lèvres, les joues, la langue et le palais. Lorsque les aphtes sont profonds et persistants—surtout s’ils s’accompagnent d’ulcères génitaux, de symptômes oculaires ou de lésions cutanées—la maladie de Behçet doit être envisagée.
Lupus Érythémateux Systémique (Lupus)
Le lupus est une maladie auto-immune systémique qui peut affecter la peau, les articulations, les reins, le sang et le système nerveux. Les aphtes sont fréquents et peuvent apparaître lors de périodes d’activité accrue de la maladie.
Les aphtes du lupus apparaissent souvent sur le palais et peuvent être rouges ou blancs. Ils sont parfois indolores, ce qui signifie qu’ils peuvent passer inaperçus sans un examen minutieux de la bouche.
Syndrome de Sjögren
Le syndrome de Sjögren affecte les glandes salivaires et lacrymales, entraînant une sécheresse buccale et oculaire. Une salive réduite altère la protection naturelle de la bouche contre les acides et les microbes.
La sécheresse buccale augmente le risque de caries, de maladies des gencives, d’infections à levures buccales et d’irritations dues à la parole, à la mastication ou aux prothèses dentaires. Certaines personnes remarquent également des fissures de la langue, des sensations de brûlure et des difficultés à avaler des aliments secs.
Pemphigus Vulgaire
Le pemphigus vulgaire est une maladie auto-immune bulleuse. Chez de nombreux patients, les premiers signes apparaissent dans la bouche sous forme de cloques fragiles qui se rompent rapidement.
Cela entraîne des érosions étendues et douloureuses rendant l’alimentation et l’hygiène buccale difficiles. Un diagnostic rapide et un traitement spécialisé sont essentiels, car les symptômes peuvent s’étendre au-delà de la bouche.
Comment le Lupus, le Behçet et le Sjögren Affectent la Bouche

Ces maladies peuvent sembler similaires au premier abord, mais leurs schémas permettent de les différencier en clinique.
Dans le lupus, les aphtes touchent souvent le palais et peuvent être indolores. Dans la maladie de Behçet, ils ont tendance à être plus profonds, plus douloureux et très récurrents.
Dans le syndrome de Sjögren, c’est la sécheresse qui cause la majorité des problèmes—irritations, fissures, risque accru de caries et infections récurrentes—plutôt qu’un type unique d’ulcère.
Options de Traitement
Le traitement est adapté au diagnostic sous-jacent, à la gravité des symptômes et à la fréquence des lésions. Les objectifs principaux sont de réduire la douleur, accélérer la guérison et prévenir les complications telles que l’infection ou la carie dentaire.
Traitement Systémique (Prescrit par un Spécialiste)
Lorsque les lésions buccales reflètent une maladie auto-immune active, un traitement systémique peut être nécessaire pour contrôler l’inflammation. Selon la maladie, les cliniciens peuvent utiliser des corticostéroïdes, des immunosuppresseurs ou des thérapies biologiques ciblées.
Traitement Local et Soins de Soutien
Les soins locaux visent le confort et la protection des tissus buccaux. Les options peuvent inclure des gels corticostéroïdes topiques, des bains de bouche antiseptiques et des produits anesthésiants à court terme.
Pour la sécheresse liée au syndrome de Sjögren, les substituts salivaires, les sprays hydratants et les stratégies pour stimuler la salivation peuvent aider à réduire l’irritation et le risque de caries.
Autosoins et Prévention
De simples changements permettent souvent de réduire les poussées et de rendre les lésions moins douloureuses. De nombreux patients constatent une amélioration en évitant les aliments épicés ou acides pendant les épisodes actifs et en maintenant une hygiène buccale douce et régulière.
Si vous fumez, arrêter peut favoriser la guérison et réduire l’irritation. La gestion du stress est également bénéfique, le stress étant un déclencheur courant des aphtes récurrents.
Les Lésions Buccales Sont-elles Permanentes ?
Dans de nombreuses maladies auto-immunes, les lésions buccales apparaissent par poussées et ne sont pas permanentes. La maladie de Behçet est bien connue pour ses aphtes récurrents, tandis que ceux du lupus sont souvent liés à l’activité de la maladie.
Dans le syndrome de Sjögren, la sécheresse peut être chronique, ce qui signifie que les risques associés—caries, maladies des gencives et irritations chroniques—peuvent persister sans prévention continue et suivi dentaire.
Quand Consulter un Médecin ou un Dentiste
Consultez un professionnel si les aphtes reviennent fréquemment, durent plus de deux semaines ou s’accompagnent de fièvre, perte de poids, éruptions cutanées, douleurs articulaires, symptômes oculaires ou ulcères génitaux.
Des soins urgents sont nécessaires si vous ne pouvez pas boire suffisamment de liquides, si la douleur est intense ou s’il y a des signes d’infection tels qu’une rougeur étendue, du pus ou une forte fièvre.
FAQ
Quelle maladie auto-immune provoque des lésions buccales ?
La maladie de Behçet, le lupus, le pemphigus et le lichen plan oral en causent.
Quelle maladie auto-immune provoque une fatigue extrême ?
Lupus, polyarthrite rhumatoïde, Sjögren et thyroïdite auto-immune causent souvent une fatigue extrême.
Quel est le meilleur régime pour inverser une maladie auto-immune ?
Aucun régime n’inverse l’auto-immunité; le régime méditerranéen peut réduire inflammation et symptômes.
Comment puis-je me débarrasser des aphtes auto-immuns ?
Consultez; traitez la maladie, utilisez corticoïdes topiques, évitez aliments déclencheurs.
Quelle maladie auto-immune est la plus difficile à diagnostiquer ?
Aucune n’est toujours la plus difficile; lupus et vascularites sont souvent difficiles, variables.
Le détartrage endommage-t-il l’émail des dents ?
Le détartrage abîme-t-il l’émail des dents ?
Le détartrage professionnel (également appelé surfaçage) n’endommage pas l’émail des dents lorsqu’il est effectué par un professionnel dentaire qualifié. Les instruments sont conçus pour retirer les dépôts durcis de la surface dentaire et le long de la gencive. Une sensibilité temporaire peut apparaître après le nettoyage, mais elle est généralement causée par une exposition de la dentine ou des gencives irritées – et non par une perte d’émail.
Table des matières
Qu’est-ce que le tartre
Le tartre (calculus) est de la plaque dentaire qui s’est durcie après que des minéraux présents dans la salive s’y soient fixés. Contrairement à la plaque molle, le tartre ne peut pas être éliminé complètement par le brossage une fois qu’il est formé.
Il a tendance à s’accumuler près de la gencive, entre les dents et derrière les dents inférieures de devant – des zones plus difficiles à nettoyer régulièrement.
Pourquoi les dentistes enlèvent le tartre
Le tartre retient les bactéries contre les dents et les gencives. Avec le temps, cela augmente le risque d’inflammation gingivale et peut contribuer à la maladie parodontale (des gencives).
L’élimination du tartre permet de réduire :
- L’inflammation gingivale (gingivite)
- Le saignement des gencives et leur récession
- La mauvaise haleine persistante
- La progression vers la parodontite et la perte de dents
- Les taches visibles et les surfaces dentaires rugueuses
Le détartrage nuit-il à l’émail ?
Non – un détartrage régulier n’« enlève » pas l’émail lorsqu’il est bien fait. Les professionnels dentaires utilisent des curettes manuelles et/ou des détartreurs ultrasoniques pour fragmenter et retirer le tartre de la surface dentaire.
Ces outils sont utilisés avec une pression et des angles contrôlés, visant les dépôts sans gratter la structure dentaire. Après le nettoyage, les dents peuvent sembler plus lisses car l’accumulation dure a été éliminée, et non parce que l’émail a été retiré.
Si vous avez déjà une usure de l’émail, des racines exposées ou un recul gingival, vous pouvez ressentir une plus grande sensibilité pendant ou après la visite. Cette sensibilité est liée à la dentine ou aux surfaces radiculaires exposées (les racines n’ont pas d’émail), et non à un nouvel endommagement de l’émail dû au nettoyage.
La sensibilité dentaire est-elle normale après un détartrage ?

Une légère sensibilité est fréquente pendant une courte période après le détartrage. Cela se manifeste généralement par une brève sensation de « picotement » avec de l’air froid, des boissons froides ou le brossage.
Pourquoi la sensibilité peut-elle survenir
Les raisons courantes incluent :
- Le tartre recouvrait auparavant des zones sensibles près de la gencive
- Une irritation temporaire des gencives après l’utilisation des instruments autour de tissus enflammés
- Une récession gingivale existante exposant la dentine ou les racines
Combien de temps cela dure-t-il et quand appeler votre dentiste
La plupart des gens se sentent mieux en quelques jours. Si l’inconfort est intense, dure plus d’une semaine ou s’accompagne de gonflement, de saignement persistant ou de douleur lors de la mastication, contactez votre dentiste pour écarter la présence de caries, de dents fissurées ou d’infection gingivale.
À quelle fréquence faut-il faire un détartrage ?

Il n’existe pas de fréquence parfaite pour tout le monde. De nombreux patients s’en sortent bien avec un contrôle et un nettoyage tous les six mois, mais l’intervalle idéal dépend de vos facteurs de risque et de votre historique de santé bucco-dentaire.
Votre dentiste peut recommander des nettoyages plus fréquents si vous :
- Fumez ou utilisez du tabac
- Avez des antécédents de maladie des gencives
- Souffrez de diabète ou d’autres conditions affectant la santé gingivale
- Portez un appareil orthodontique ou avez de nombreuses restaurations retenant la plaque
- Formez rapidement du tartre à cause de la composition de votre salive ou de facteurs génétiques
Conseils de soin après le détartrage pour protéger les dents et les gencives
Pour prolonger les résultats et réduire la sensibilité :
- Brossez-vous les dents deux fois par jour avec une brosse à poils souples et un dentifrice au fluor.
- Nettoyez entre les dents chaque jour avec du fil dentaire ou des brossettes interdentaires.
- Pendant 24 à 48 heures, évitez les aliments très froids, très chauds ou acides si vous ressentez de la sensibilité.
- Si votre dentiste vous le recommande, utilisez un dentifrice désensibilisant pendant une à deux semaines.
- Gardez des visites dentaires régulières afin que le tartre n’ait pas le temps de se reformer.
Questions fréquentes
Le détartrage abîme-t-il l’émail ?
Non; un détartrage professionnel n’abîme pas l’émail s’il est bien réalisé.
Puis-je restaurer mon émail dentaire ?
Non; l’émail ne repousse pas, mais le fluor peut le reminéraliser.
Pourquoi les dentistes recommandent-ils un détartrage profond ?
Parce qu’il nettoie sous la gencive, réduit les poches et contrôle la parodontite.
Comment enlever le tartre sans abîmer l’émail ?
Par un détartrage professionnel avec instruments adaptés, évitez le grattage maison.
Que se passe-t-il si le tartre n’est pas enlevé ?
Le tartre provoque gingivite, mauvaise haleine, récession et perte osseuse, augmentant la perte dentaire.
Problèmes de santé dentaire après la ménopause
Problèmes de santé dentaire après la ménopause
Après la ménopause, une baisse d’œstrogènes peut réduire la salive, rendre les gencives plus sensibles et contribuer à la perte osseuse dans la mâchoire. De nombreuses femmes remarquent une sécheresse buccale, des saignements des gencives, des sensations de brûlure ou plus de caries. Avec des soins réguliers à domicile, des produits ciblés contre la sécheresse et des contrôles dentaires de routine, ces changements sont souvent gérables et évitables.
Table des matières
Pourquoi la ménopause affecte la santé bucco-dentaire
Les œstrogènes aident à maintenir des tissus buccaux sains et soutiennent le renouvellement osseux normal. Lorsque les niveaux d’œstrogènes chutent pendant la ménopause, la bouche peut sembler plus sèche et les tissus mous peuvent devenir plus fins ou plus réactifs. En parallèle, les changements liés à l’âge et la diminution de la densité osseuse peuvent affecter la mâchoire qui soutient les dents.
Problèmes dentaires et buccaux courants

Maladie des gencives (gingivite et parodontite)
Les changements hormonaux peuvent rendre les gencives plus sujettes à l’inflammation et à la sensibilité. Vous pouvez remarquer un gonflement, des saignements lors du brossage, une mauvaise haleine ou un recul gingival. Une parodontite non traitée peut endommager l’os autour des dents et augmenter le risque de perte dentaire.
Sécheresse buccale (xérostomie)
Une diminution du flux salivaire est fréquente et peut modifier la sensation buccale au quotidien. La salive protège les dents en éliminant les débris alimentaires et en neutralisant les acides. Lorsque la salive est insuffisante, les caries, l’accumulation de plaque et les infections buccales sont plus probables.
Syndrome de la bouche brûlante
Certaines femmes développent une sensation persistante de brûlure, de picotement ou de cuisson sur la langue, les lèvres ou le palais. Les symptômes peuvent fluctuer et s’accompagner d’un goût altéré ou d’une sensation de sécheresse. Les causes étant variées, il est utile d’en discuter avec un dentiste ou un médecin pour écarter d’autres diagnostics.
Caries dentaires
La sécheresse buccale et les changements de la flore buccale peuvent augmenter le risque de caries. Les plombages existants peuvent également fuir avec le temps, dissimulant des caries en bordure. Les examens réguliers et l’utilisation de fluor sont particulièrement utiles à ce stade.
Dents mobiles et perte dentaire
Les changements de densité osseuse après la ménopause peuvent affecter la mâchoire tout comme la colonne vertébrale et les hanches. Si une maladie parodontale est présente, la perte osseuse peut progresser plus rapidement et affaiblir le soutien des dents. Un traitement précoce des gencives et une surveillance de la santé osseuse aident à réduire le risque à long terme.
Sécheresse buccale et ménopause
La sécheresse buccale peut affecter la parole, la déglutition, la qualité du sommeil et le confort pendant les repas. Elle peut également entraîner des aphtes, des gerçures des lèvres, une mauvaise haleine ou un taux accru de caries. Si la sécheresse persiste, il est important de la considérer comme un problème médical et dentaire plutôt qu’un simple désagrément.
Mesures pratiques souvent utiles :
- Sirotez régulièrement de l’eau et gardez-en à portée de main la nuit.
- Mâchez un chewing-gum sans sucre ou utilisez des pastilles au xylitol pour stimuler la salive (si cela vous convient).
- Limitez l’alcool et la caféine s’ils aggravent la sécheresse.
- Utilisez des substituts salivaires, des gels hydratants ou des bains de bouche pour bouche sèche.
- Demandez à votre dentiste un dentifrice à haute teneur en fluor ou des traitements au fluor en cabinet.
Si vous prenez également des médicaments pouvant réduire la salive, votre dentiste peut proposer un plan adapté. Consultez sans tarder si vous développez des caries fréquentes, une candidose buccale ou des fissures douloureuses aux coins de la bouche.
Ostéoporose, changements de la mâchoire et stabilité dentaire

L’ostéoporose post-ménopausique peut réduire la solidité générale des os, et la mâchoire n’y échappe pas. Une densité osseuse mandibulaire plus faible peut entraîner un déchaussement dentaire et compliquer la planification des implants ou des prothèses. Une coordination entre votre dentiste et votre médecin est utile lorsque la densité osseuse évolue ou qu’un traitement est en cours.
Habitudes bénéfiques pour la santé osseuse et bucco-dentaire :
- Suivez les conseils de votre professionnel de santé concernant les apports en calcium et en vitamine D.
- Pratiquez régulièrement des exercices portants ou de renforcement si cela est médicalement approprié.
- Contrôlez la maladie parodontale avec des nettoyages professionnels.
- Demandez si un test de densité osseuse vous convient, surtout si vous avez des facteurs de risque.
Soin des gencives pendant et après la ménopause
Les gencives peuvent devenir plus sensibles et un brossage auparavant confortable peut soudainement provoquer des saignements. Les saignements sont un signe d’inflammation, à ne pas négliger. Une routine régulière améliore généralement les symptômes en quelques semaines, mais des saignements persistants doivent être examinés.
Une routine quotidienne respectueuse des gencives :
- Brossez-vous les dents deux fois par jour avec une brosse à poils souples et une technique douce.
- Nettoyez entre les dents chaque jour avec du fil dentaire ou des brossettes interdentaires.
- Utilisez un bain de bouche sans alcool si votre bouche est sèche.
- Remplacez votre brosse à dents tous les 3 mois, ou plus tôt si les poils s’effilochent.
Les nettoyages professionnels et les bilans parodontaux restent importants tous les six mois, voire plus souvent selon les recommandations. Si vous fumez ou êtes diabétique, demandez des stratégies de prévention supplémentaires à votre équipe dentaire.
Comment les médicaments liés à la ménopause peuvent affecter les dents

Traitement hormonal
Le traitement hormonal peut améliorer certains symptômes de la ménopause, et ses effets buccaux varient selon les individus. Si vous remarquez une sécheresse buccale ou une sensibilité gingivale après avoir commencé ou modifié un traitement, notez le moment et informez-en votre professionnel de santé. N’interrompez jamais un médicament prescrit sans avis médical.
Antidépresseurs et anxiolytiques
Plusieurs médicaments courants peuvent réduire le flux salivaire et aggraver la sécheresse buccale. Si vous en dépendez, les soins dentaires préventifs deviennent encore plus essentiels. Votre dentiste peut recommander un soutien au fluor et des contrôles plus fréquents.
Médicaments contre l’ostéoporose (y compris les bisphosphonates)
Les médicaments anti-résorptifs utilisés contre l’ostéoporose sont importants pour prévenir les fractures. Dans de rares cas, ils sont associés à une complication de la mâchoire appelée ostéonécrose liée aux médicaments, surtout après des procédures dentaires invasives. Informez toujours votre dentiste si vous prenez ces médicaments et demandez conseil avant une extraction ou une pose d’implant.
Quand consulter un dentiste
Prenez rendez-vous chez le dentiste si vous remarquez des saignements des gencives persistants, une sécheresse buccale constante ou une sensation de brûlure durant plus de deux semaines. Une douleur dentaire, des dents mobiles, un gonflement ou des lésions qui ne guérissent pas doivent être examinés rapidement. Un traitement précoce est généralement plus simple et évite des problèmes plus graves.
FAQ
Pourquoi les problèmes dentaires et gingivaux augmentent-ils après la ménopause ?
La baisse d’œstrogènes réduit salive et soutien osseux, augmentant inflammation et sécheresse.
La ménopause augmente-t-elle le risque de maladie des gencives ?
Oui; la perte d’œstrogènes augmente l’inflammation parodontale et le risque de perte osseuse.
La sensibilité dentaire est-elle normale pendant la ménopause ?
Oui; la sécheresse buccale et la récession gingivale peuvent accroître la sensibilité.
À quelle fréquence les contrôles dentaires doivent-ils être effectués après la ménopause ?
Tous les 6 mois, ou tous les 3–4 mois si risque parodontal élevé.
Le blanchiment des dents au vinaigre est-il nocif ?
Blanchir les dents avec du vinaigre est-il nocif ?
Oui, blanchir les dents avec du vinaigre peut être nocif car le vinaigre est acide et peut ramollir et éroder l’émail. Même si les dents semblent légèrement plus blanches au début, une exposition répétée peut augmenter la sensibilité, irriter les gencives et rendre les dents plus sujettes aux taches et aux caries. Il existe des méthodes de blanchiment plus sûres, notamment des produits approuvés par les dentistes et des traitements professionnels.
Table des matières
Pourquoi les gens essaient le vinaigre pour blanchir les dents

L’intérêt pour un sourire plus éclatant a rendu populaires les astuces de blanchiment « naturelles », et le vinaigre est l’une des plus partagées. La plupart des gens utilisent du vinaigre de cidre de pomme, mais le vinaigre blanc est aussi mentionné dans des recettes en ligne.
L’idée est simple : l’acide peut détacher certaines taches de surface et la plaque, donc un rinçage rapide peut rendre les dents plus propres. Certaines personnes appliquent le vinaigre avec du coton, le diluent dans de l’eau comme bain de bouche, ou le mélangent avec du bicarbonate de soude et brossent.
Comment le vinaigre affecte l’émail des dents
Le vinaigre a un pH bas, ce qui signifie qu’il est acide. Lorsque les dents sont exposées à des acides, l’émail peut temporairement se ramollir. Si l’exposition à l’acide est fréquente ou prolongée, l’émail peut s’user avec le temps.
L’émail ne repousse pas. Une fois aminci, la dentine sous-jacente devient plus exposée, ce qui peut rendre les dents plus jaunes, plus sensibles et plus faciles à endommager.
Le vinaigre blanchit-il réellement les dents ?
Le vinaigre peut réduire certaines taches extrinsèques (de surface), en particulier celles causées par les aliments et les boissons. Tout changement visible est généralement mineur et de courte durée.
Le compromis est important. Une méthode qui « blanchit » en affaiblissant l’émail peut se retourner contre vous, car un émail aminci peut révéler la dentine jaune et augmenter les nouvelles taches. Une méthode de blanchiment sûre doit améliorer la couleur sans compromettre la structure de la dent.
Principaux risques du blanchiment des dents avec du vinaigre

Érosion de l’émail : L’acide peut progressivement user l’émail, entraînant des changements permanents dans la solidité et l’apparence des dents.
Sensibilité dentaire : Lorsque l’émail s’amincit, les dents peuvent réagir plus fortement au froid, au chaud, au sucré ou aux aliments et boissons acides.
Irritation des gencives : Le vinaigre peut provoquer des picotements et une inflammation des gencives, surtout si elles sont déjà sensibles ou présentent de petites coupures.
Risque accru de caries : Un émail affaibli offre moins de protection contre la carie. Si le brossage devient douloureux en raison de la sensibilité, la plaque peut s’accumuler plus rapidement.
Résultats inégaux : L’élimination des taches peut être irrégulière, et l’érosion peut donner un aspect terne ou translucide aux bords des dents.
Erreurs courantes qui aggravent les dommages
Utiliser du vinaigre tous les jours ou pour des rinçages prolongés. Même dilué, le vinaigre reste acide, et une exposition répétée augmente les risques.
Se brosser les dents immédiatement après avoir utilisé du vinaigre. L’acide peut ramollir l’émail, et un brossage immédiat peut accentuer l’usure. Si vous avez consommé quelque chose d’acide, rincez à l’eau et attendez avant de vous brosser les dents.
Combiner le vinaigre avec du bicarbonate de soude. Le mélange peut donner une sensation de « propreté », mais il augmente l’abrasion et ne constitue pas un système de blanchiment contrôlé.
Imiter les recettes des réseaux sociaux. Le blanchiment ne convient pas à tout le monde ; la sensibilité existante, les restaurations et la santé des gencives influencent ce qui est sûr.
Alternatives plus sûres au vinaigre pour un sourire plus blanc

Options à domicile approuvées par les dentistes
Les produits de blanchiment en vente libre peuvent être efficaces s’ils sont utilisés conformément aux instructions. Recherchez des produits conçus pour les dents (et non des acides faits maison) et suivez attentivement les indications.
Les dentifrices blanchissants peuvent polir les taches de surface et sont une bonne première étape si vous souhaitez une amélioration légère sans agent de blanchiment.
Blanchiment professionnel
Si vous souhaitez un changement de couleur notable, le blanchiment professionnel est l’option la plus sûre. Les dentistes peuvent vérifier les caries, l’inflammation des gencives et l’usure de l’émail avant le blanchiment, puis choisir une méthode adaptée à vos dents.
Le blanchiment en cabinet et les gouttières à domicile sous supervision utilisent des gels à base de peroxyde contrôlés. Cette approche est plus prévisible et plus facile à ajuster en cas de sensibilité.
Habitudes qui aident à garder les dents naturellement plus blanches
Une grande partie du « jaunissement » provient de taches de surface. Un brossage quotidien avec un dentifrice au fluor, l’utilisation de fil dentaire et des nettoyages réguliers rendent souvent les dents visiblement plus propres.
Si vous consommez du thé, du café, du vin rouge ou si vous fumez, réduire la fréquence et rincer à l’eau ensuite peut aider à ralentir les taches.
Quand consulter d’abord un dentiste
Si vous avez de la sensibilité, une usure visible de l’émail, un recul des gencives ou des caries fréquentes, évitez le blanchiment maison. Il en va de même pour les personnes ayant des couronnes, des facettes ou des composites sur les dents de devant, car ces restaurations ne blanchissent pas de la même façon que l’émail naturel.
Un dentiste peut déterminer si le changement de couleur est dû à des taches de surface, un amincissement de l’émail ou un problème interne. Ce diagnostic détermine la méthode la plus sûre pour améliorer votre sourire.
FAQ
Puis-je blanchir mes dents avec du vinaigre ?
Non; le vinaigre est acide, érode l’émail, augmente sensibilité et risque de caries.
Quelle est la manière la plus saine de blanchir ses dents ?
Le blanchiment au peroxyde supervisé par dentiste, avec gouttières, est le plus sûr.
Le vinaigre blanc peut-il endommager vos dents ?
Oui; il peut éroder l’émail, aggraver la sensibilité et irriter les gencives.
Quel est le meilleur blanchissant naturel pour les dents ?
Aucun ne blanchit vraiment; le mieux est détartrage et brossage fluoré anti-taches.
Que se passe-t-il si je me brosse les dents avec du vinaigre de cidre ?
Il peut décaper l’émail, brûler les tissus, augmenter sensibilité et risque de caries.
Quand les dents définitives apparaissent-elles chez les enfants ?
Quand les dents permanentes apparaissent-elles chez les enfants ?
La plupart des enfants commencent à avoir leurs dents permanentes (d’adulte) vers l’âge de 6 ans, souvent avec les premières molaires et les dents inférieures de devant. L’éruption continue jusqu’à l’adolescence, la majorité des dents permanentes étant en place vers 12–13 ans. Les troisièmes molaires (dents de sagesse) peuvent apparaître plus tard, généralement entre 17 et 25 ans.
Table des matières
Calendrier typique de la perte des dents de lait
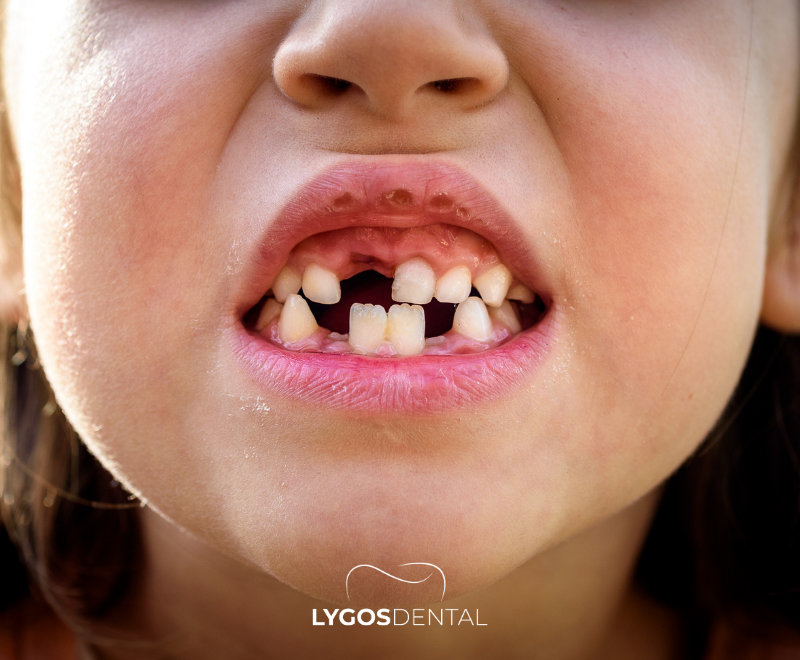
Les dents de lait aident à la mastication, à la parole et à la croissance de la mâchoire, et elles gardent la place pour les dents adultes à venir. La plupart des enfants commencent à perdre leurs dents de lait vers l’âge de 6 ans, bien que cela puisse arriver un peu plus tôt ou plus tard. Cette période est appelée la phase de dentition mixte, car les dents de lait et les dents permanentes sont présentes en même temps.
Quand les dents permanentes commencent-elles à pousser
Les dents permanentes commencent généralement à apparaître entre 5 et 7 ans, l’âge de 6 ans étant le plus courant. Les premières dents visibles sont souvent les premières molaires permanentes (souvent appelées “molaires de 6 ans”) et les incisives centrales inférieures. Le calendrier varie selon l’enfant et peut être influencé par la génétique, la croissance générale et la santé bucco-dentaire.
Ordre d’éruption des dents permanentes

Les enfants ne suivent pas tous le même calendrier, mais la séquence reste assez constante. Voici les plages d’âge typiques d’éruption (les mâchoires supérieures et inférieures peuvent différer) :
- Premières molaires permanentes (molaires de 6 ans) : 6–7 ans
- Incisives centrales inférieures : 6–7 ans
- Incisives centrales supérieures : 7–8 ans
- Incisives latérales : 7–9 ans
- Premières prémolaires (bicuspides) : 9–12 ans
- Canines (cuspides) : 9–12 ans
- Deuxièmes prémolaires : 10–12 ans
- Deuxièmes molaires : 11–13 ans
- Troisièmes molaires (dents de sagesse) : 17–25 ans (varie beaucoup)
Si l’ordre semble différent chez votre enfant, cela ne signifie pas forcément qu’il y a un problème. Les dentistes observent des schémas comme le chevauchement, les dents “coincées” ou des retards importants entre les côtés droit et gauche.
Que sont les molaires de 6 ans et pourquoi sont-elles importantes ?
Les molaires de 6 ans sont les premières molaires permanentes à apparaître et ne remplacent aucune dent de lait. Elles poussent derrière les molaires de lait, ce qui peut faire croire qu’il s’agit de “nouvelles dents de lait”. Comme elles arrivent tôt et ont des sillons profonds, elles sont plus à risque de caries si le brossage est irrégulier.
Demandez à votre dentiste si des scellants fissuraires sont appropriés une fois que ces molaires sont complètement sorties. Les scellants peuvent aider à protéger les surfaces de mastication contre la carie, surtout chez les enfants sujets aux caries.
Que faire si les dents permanentes poussent tôt ou tard ?
Quelques mois de différence sont généralement normaux. Il peut être utile de consulter un dentiste si votre enfant a 7–8 ans et n’a pas encore commencé à perdre ses dents de lait, ou si une dent permanente est visible mais ne perce pas correctement la gencive.
Les raisons courantes d’une éruption retardée incluent :
- Manque d’espace ou encombrement dans la mâchoire
- Racines des dents de lait ne se résorbant pas à temps
- Dents supplémentaires (supplémentaires) bloquant l’éruption
- Dents se développant dans une position inhabituelle
- Plus rarement, des facteurs médicaux ou hormonaux affectant la croissance
Votre dentiste peut recommander un examen et des radiographies pour confirmer la présence des dents permanentes et vérifier leur position. Dans certains cas, retirer une dent de lait persistante peut aider la dent permanente à pousser normalement.
Comment protéger les dents permanentes nouvellement sorties
Les dents nouvellement sorties sont plus difficiles à nettoyer pour les enfants, surtout les molaires du fond. De bonnes habitudes quotidiennes pendant la phase de dentition mixte font une grande différence à long terme.
- Se brosser les dents deux fois par jour avec un dentifrice au fluor (un parent doit surveiller jusqu’à ce que l’enfant puisse bien brosser seul).
- Utiliser du fil dentaire quotidiennement dès que les dents se touchent, surtout autour des molaires.
- Limiter les collations et boissons sucrées entre les repas.
- Maintenir des visites dentaires régulières pour surveiller l’éruption, l’espacement et le développement de l’occlusion.
- Envisager un vernis fluoré et des scellants fissuraires si votre dentiste le recommande.
FAQ
Quand les dents permanentes commencent-elles généralement à sortir ?
Vers 6 ans, les premières molaires et incisives inférieures permanentes sortent.
Y a-t-il des dents qui sortent à 7 ans ?
Oui; les incisives latérales permanentes sortent souvent vers 7–8 ans.
Quelles vitamines aident les dents à pousser ?
Aucune vitamine ne fait pousser les dents adultes; vitamines D et A soutiennent le développement.
Différences entre les implants et les ponts dentaires
Différences entre les implants et les bridges dentaires
Les implants dentaires remplacent une dent manquante par une tige en titane insérée dans l’os de la mâchoire et une couronne par-dessus, tandis qu’un bridge comble l’espace en fixant une dent artificielle aux dents adjacentes. Les implants durent généralement plus longtemps et aident à préserver l’os, mais ils prennent plus de temps et coûtent plus cher au départ que les bridges.
Table des matières
Que sont les implants dentaires et les bridges dentaires ?
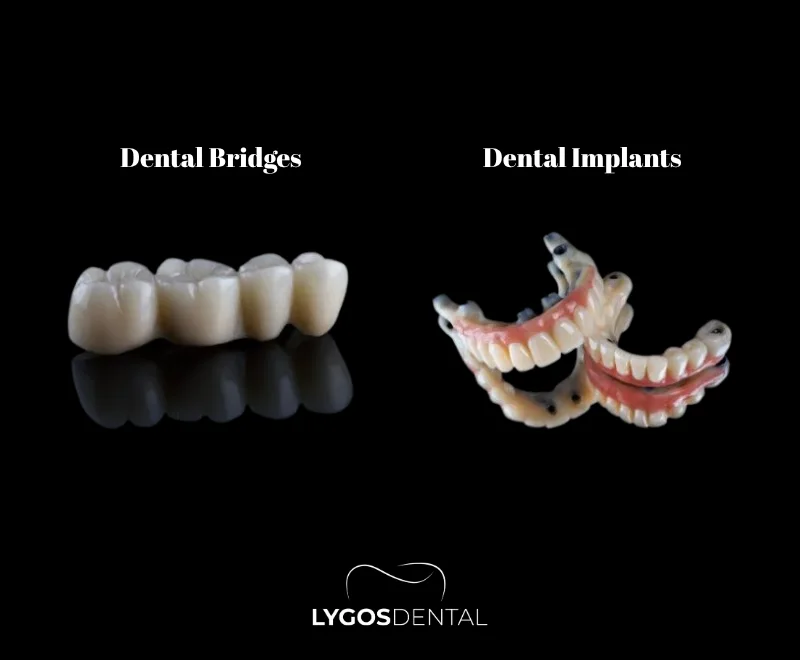
Un implant dentaire est une tige en forme de vis faite de titane ou d’un autre matériau biocompatible, insérée dans l’os de la mâchoire pour agir comme une racine dentaire. Après cicatrisation, une couronne (souvent en porcelaine ou en zirconium) est fixée pour restaurer l’apparence et la fonction d’une dent naturelle.
Un bridge dentaire est une prothèse fixe qui remplace une ou plusieurs dents manquantes en utilisant les dents voisines comme support. Ces dents sont préparées pour recevoir des couronnes, et la dent de remplacement (pontique) est reliée entre elles.
Comment chaque traitement est effectué
Étapes du traitement par implant
Le traitement par implant implique une petite intervention chirurgicale pour insérer l’implant dans l’os de la mâchoire. L’implant doit ensuite s’ostéo-intégrer, ce qui prend généralement plusieurs mois. Une fois le site stable, le dentiste fixe la couronne finale sur l’implant.
Étapes du traitement par bridge dentaire
Pour un bridge dentaire, le dentiste prépare les dents de chaque côté de la dent manquante et prend des empreintes ou des scans numériques. Un laboratoire fabrique le bridge, que le dentiste fixe lors d’un second rendez-vous. Comme il n’y a pas de chirurgie, le traitement est généralement plus rapide.
Principales différences en un coup d’œil

- Support : les implants sont ancrés dans l’os de la mâchoire ; les bridges s’appuient sur les dents voisines.
- Impact sur les dents adjacentes : les implants ne nécessitent généralement pas de modification des dents voisines ; les bridges nécessitent souvent leur taille.
- Support osseux : les implants peuvent ralentir la résorption osseuse dans la zone édentée ; les bridges ne remplacent pas la racine, donc l’os peut continuer à changer.
- Longévité : les implants durent souvent plus longtemps avec une bonne hygiène ; les bridges doivent souvent être remplacés au fil du temps.
- Durée du traitement : les implants prennent plus de temps en raison de la cicatrisation ; les bridges sont généralement plus rapides à terminer.
Avantages et inconvénients
Avantages des implants
- Aident à préserver l’os de la mâchoire dans la zone édentée.
- Ne nécessitent généralement pas de réduction des dents voisines.
- Fonction masticatoire forte et stable.
- Résultats naturels lorsqu’ils sont bien planifiés.
Inconvénients possibles des implants
- Nécessitent une intervention chirurgicale et un temps de cicatrisation.
- Ne conviennent pas à tout le monde (par exemple, faible volume osseux ou risques médicaux spécifiques).
- Coût initial plus élevé que de nombreuses options de bridges.
Avantages des bridges dentaires
- Aucune chirurgie d’implant nécessaire.
- Remplacement fixe plus rapide dans de nombreux cas.
- Coût initial souvent inférieur.
Inconvénients possibles des bridges dentaires
- Les dents voisines doivent généralement être taillées, ce qui peut affecter une structure dentaire saine.
- Ne remplacent pas la racine de la dent, donc l’os peut continuer à changer sous la zone édentée.
- Peuvent nécessiter un remplacement après des années d’usure, de caries ou de changements gingivaux.
Durée du traitement et récupération
Avec les implants, la durée totale dépend de la cicatrisation et de l’intégration osseuse, donc le traitement peut durer plusieurs mois du début à la pose de la couronne. Un léger gonflement ou inconfort peut survenir après la pose, et suivre les instructions postopératoires aide à réduire les complications.
Avec les bridges, la plupart des patients reprennent rapidement leurs activités normales car il n’y a pas de site chirurgical à guérir. Une sensibilité temporaire peut apparaître après la préparation des dents, surtout si celles-ci étaient déjà sensibles.
Coûts et valeur à long terme

Les implants sont généralement plus coûteux au départ car ils impliquent une chirurgie, plusieurs composants et un processus clinique plus long. Les bridges peuvent être plus économiques au début, surtout si plusieurs dents adjacentes sont à remplacer.
À long terme, la valeur dépend de l’entretien, de la santé gingivale, des forces de mastication et du besoin éventuel de remplacement. Un dentiste peut expliquer la durée de vie attendue et les coûts d’entretien dans votre cas spécifique.
Quelle option est faite pour vous ?
Les implants sont souvent préférés si vous souhaitez éviter de toucher aux dents voisines et si vous avez suffisamment d’os pour une pose fiable. Les bridges sont à considérer si vous cherchez une solution fixe plus rapide, si la chirurgie n’est pas adaptée ou si les dents adjacentes ont déjà besoin de couronnes.
Le meilleur choix dépend de vos antécédents médicaux, de vos habitudes de tabagisme, de la qualité osseuse, de la santé gingivale et de votre budget. Un examen clinique et des imageries sont essentiels avant de décider.
Conseils pour protéger votre restauration
Brossez-vous les dents deux fois par jour avec une brosse souple et utilisez des moyens de nettoyage interdentaire (fil dentaire, enfile-fil ou brossettes) selon les conseils de votre dentiste. Des nettoyages professionnels et des contrôles réguliers permettent de détecter précocement l’inflammation gingivale, les déséquilibres d’occlusion ou les caries autour du bridge.
Si vous serrez ou grincez des dents, demandez conseil pour une gouttière nocturne. Évitez d’utiliser vos dents comme outils et faites attention aux aliments très durs, surtout durant les premières semaines après le traitement.
FAQ
Un implant dentaire est-il meilleur qu’un bridge ?
Souvent oui; il préserve dents voisines et os, mais le bridge convient parfois.
Qu’est-ce qui est plus cher, un bridge ou un implant ?
Généralement, l’implant coûte plus cher au départ qu’un bridge.
Les dents sous un bridge se carient-elles ?
Oui; les dents piliers peuvent se carier aux bords si l’hygiène est insuffisante.
Quelle est la règle 2-2-2 en dentisterie ?
Brossez deux fois par jour deux minutes, et consultez deux fois par an.
Que puis-je faire à la place d’un bridge ?
Envisagez implant, prothèse partielle amovible, bridge collé, ou fermeture orthodontique d’espace.