Syndrome de la dent fissurée %sep% %sitename%
Syndrome de la dent fissurée
Le syndrome de la dent fissurée est une petite fracture dans une dent qui peut provoquer une douleur vive lors de la mastication, en particulier lors du relâchement, accompagnée d’une sensibilité au chaud/froid. Les fissures sont souvent difficiles à détecter sur les radiographies, donc le diagnostic repose sur un examen dentaire minutieux. Le traitement varie de la pose de résine ou de couronnes à la thérapie endodontique, selon la profondeur.
Table des matières
Qu’est-ce que le syndrome de la dent fissurée
Le syndrome de la dent fissurée désigne une fissure dans l’émail et/ou la dentine qui provoque une douleur ou une sensibilité, mais qui peut ne pas être visible à l’œil nu. Parce que la fissure peut s’ouvrir légèrement sous la pression, vous pouvez ressentir une douleur aiguë et passagère en mâchant, puis plus rien une fois la pression relâchée.
Il est souvent difficile pour les patients d’identifier quelle dent est en cause, et les symptômes peuvent être intermittents. Une évaluation précoce est importante car une petite fissure peut s’approfondir avec le temps et atteindre le nerf (pulpe) de la dent, rendant le traitement plus complexe.
Causes courantes d’une dent fissurée

Les fissures peuvent se développer à la suite de contraintes répétées sur la dent ou d’un événement traumatique unique. Les déclencheurs courants incluent :
- Grincement ou serrement des dents (bruxisme) : Le serrement nocturne peut créer de microfissures qui s’élargissent lentement.
- Mastication d’aliments ou d’objets durs : La glace, les bonbons durs, les grains de maïs non éclatés et les coquilles de noix peuvent surcharger l’émail.
- Grosses obturations ou restaurations : Les dents avec des restaurations étendues peuvent être plus faibles et plus sujettes aux fissures.
- Traumatisme ou impact : Un coup au visage ou une blessure sportive peut provoquer une fissure qui devient symptomatique plus tard.
- Changements de température soudains : Des aliments/boissons très chauds puis très froids peuvent mettre l’émail à rude épreuve, surtout si une dent est déjà fragilisée.
- Âge et usure normale : Les fissures sont plus fréquentes chez les adultes, car l’émail s’use naturellement et les dents subissent plus de stress avec le temps.
Symptômes du syndrome de la dent fissurée
Les symptômes peuvent être intermittents, ce qui explique pourquoi cette condition est parfois initialement manquée. Les signes les plus courants comprennent :
- Douleur aiguë lors de la mastication — Souvent ressentie au moment de mordre ou lors du relâchement de la pression.
- Sensibilité au chaud ou au froid — La dent peut réagir aux changements de température.
- Sensibilité au sucré — Les aliments sucrés peuvent provoquer une douleur rapide.
- Douleur difficile à localiser — L’inconfort peut sembler provenir d’une zone générale plutôt que d’une dent spécifique.
- Inconfort à la pression — Au fur et à mesure que la fissure progresse, la dent peut sembler “anormale” lors de la mastication.
Comment les dentistes diagnostiquent une dent fissurée
Un examen dentaire est essentiel car les fines fissures peuvent ne pas apparaître sur les radiographies standards. Votre dentiste peut utiliser un test de morsure, un éclairage spécial (transillumination), une coloration, un grossissement ou un sondage parodontal pour localiser la fissure et en évaluer la profondeur.
Si les symptômes suggèrent que la fissure pourrait être plus profonde, des examens complémentaires peuvent être recommandés pour évaluer la dent et l’os environnant. Le diagnostic inclut aussi l’élimination d’autres causes de douleurs à la morsure, comme des obturations trop hautes, une inflammation gingivale ou des caries.
Options de traitement
Le traitement dépend de la position de la fissure, de sa profondeur et de l’atteinte ou non du nerf de la dent. Votre dentiste recommandera l’option la moins invasive qui protège la dent et empêche l’aggravation de la fissure.
- Résine ou petite obturation : Pour les fissures superficielles mineures, une résine peut sceller et renforcer la zone concernée.
- Inlay/onlay ou couronne : Si la dent nécessite un renforcement, une couronne ou un onlay peut maintenir la dent et réduire la flexion lors de la mastication.
- Traitement endodontique (si la pulpe est atteinte) : Si la fissure atteint le nerf, un traitement endodontique peut être nécessaire, suivi en général d’une couronne.
- Ajustement de l’occlusion : Dans certains cas, un remodelage des points de contact réduit la pression sur la zone fissurée.
- Gouttière nocturne pour bruxisme : Une gouttière personnalisée réduit les forces de grincement et protège la dent sur le long terme.
- Extraction (en dernier recours) : Si la fissure s’étend jusqu’à la racine et que la dent est irrécupérable, les signes avant-coureurs incluent douleur persistante, sondage profond ou infections répétées.
Peut-on prévenir les dents fissurées ?

Vous ne pouvez pas prévenir toutes les fissures, mais ces habitudes peuvent réduire votre risque :
- Portez une gouttière nocturne recommandée par votre dentiste si vous grincez ou serrez des dents.
- Évitez de mâcher de la glace, des bonbons durs ou tout autre objet dur qui peut fragiliser les dents.
- N’utilisez pas vos dents comme outils (ouvrir des emballages, casser des coquilles, tenir des objets).
- Faites des contrôles dentaires réguliers pour détecter tôt les petits problèmes.
- Soutenez la santé de l’émail avec une alimentation équilibrée incluant calcium et vitamine D.
Que se passe-t-il si une dent fissurée n’est pas traitée ?
Laisser une fissure sans traitement augmente le risque de propagation. Les conséquences possibles incluent :
- Une fracture plus importante apparaissant soudainement lors de la mastication
- Infection de la pulpe et développement d’un abcès
- Nécessité de traitements plus lourds, comme un traitement endodontique et une couronne
- Perte de la dent si la fissure est irréparable
- Inconfort à la mâchoire ou usure des autres dents si vous mâchez d’un seul côté
Quand consulter un dentiste
Prenez rendez-vous si vous ressentez une douleur vive à la mastication, une sensibilité récurrente au chaud, au froid ou au sucré, ou une douleur intermittente. Ces symptômes peuvent être confondus avec d’autres affections, donc un examen est la meilleure façon d’identifier la cause et de protéger la dent.
FAQ
Comment traite-t-on le syndrome de la dent fêlée ?
Couronne/onlay pour stabiliser; collage si mineur; traitement de canal si pulpe atteinte.
Comment réparer naturellement des dents fissurées ?
Une dent fissurée ne se répare pas naturellement; soulagement temporaire puis dentiste rapidement.
Pourquoi les dents fissurées font-elles si mal ?
La fissure bouge et irrite dentine/pulpe, causant douleur à la morsure et froid.
Quelles sont les caractéristiques cliniques du syndrome de la dent fêlée ?
Douleur à la morsure/relâchement, sensibilité au froid, parfois sucré; vitalité souvent positive.
Le syndrome de la dent fêlée est-il une urgence dentaire ?
Oui—urgence relative; consulter vite pour éviter propagation, infection et perte dentaire.
Le syndrome de la dent fêlée nécessite-t-il un traitement de canal ?
Uniquement si la pulpe est atteinte; sinon couronne/onlay ou collage suffit.
Comment teste-t-on le syndrome de la dent fêlée ?
Test de morsure, transillumination, sondage et tests de vitalité; radios manquent souvent la fissure.
Quelle carence provoque des dents fissurées ?
Carence en vitamine D fragilise la minéralisation; vitamine A aussi liée à la fragilité.
Comment l’utilisation d’une sucette affecte-t-elle le développement dentaire ? | LYGOS DENTAL
How Does Pacifier Use Affect Dental Development?
Pacifiers are generally safe in infancy, but frequent, prolonged sucking can change how the teeth and jaws grow. Over time, it may increase the chance of an open bite, crossbite, or protruding front teeth—especially if the habit continues beyond the toddler years. Choosing a well-designed pacifier and weaning early helps reduce the risk.
Quick Take For Parents

Pacifier use doesn’t automatically mean dental problems. The biggest drivers are how often the pacifier is used, how long the habit lasts, and the pacifier’s shape and firmness.
Many bite changes in baby teeth improve after stopping the pacifier early. If you’re unsure, a pediatric dentist can check growth and reassure you during routine visits.
What Happens In The Mouth When A Baby Uses A Pacifier
Babies are born with a strong sucking reflex. When a pacifier is in the mouth for long periods, it applies gentle but consistent pressure to the gums, developing palate, and jaw.
Because these structures are still forming, repeated pressure can influence the width of the palate and how the front teeth erupt. The effect is usually dose‑dependent: longer and more intense use tends to create bigger changes.
Dental Changes Linked To Long-Term Pacifier Use

Dental professionals most often watch for bite changes rather than cavities from pacifier use itself. The following patterns are the ones most commonly associated with frequent, extended pacifier habits.
Open Bite
An open bite means the upper and lower front teeth don’t meet when the back teeth are together. A pacifier can hold the front teeth apart and keep the tongue forward, which encourages this gap over time.
Posterior Crossbite
A crossbite can happen when the upper jaw becomes relatively narrow, causing the upper back teeth to bite inside the lower teeth. Long-term sucking may contribute by putting outward pressure on the cheeks and inward pressure on the palate.
Increased Overjet And Protruding Front Teeth
Some children develop upper front teeth that tip forward (often called increased overjet). This can affect lip closure and raise the risk of chipping a front tooth during falls or play.
Narrow Palate
In some cases, the palate may not widen as naturally as it should. A narrower palate can be linked to crowding and bite issues later, depending on growth patterns and genetics.
When Does Risk Increase?
In many children, short, occasional pacifier use is unlikely to cause lasting harm. The risk rises when a child uses the pacifier for many hours a day, sleeps with it nightly for years, or keeps it in the mouth most of the day.
Pediatric dental guidance commonly focuses on stopping by around age 3, because bite changes such as open bite are more likely to persist when the habit continues longer. Some guidance also recommends reducing use earlier to limit effects on the developing mouth and ear infections.
How To Use A Pacifier More Safely
Choose A One-Piece, Orthodontic-Shaped Pacifier
If you use a pacifier, choose a one-piece design that is age-appropriate and easy to clean. Many parents prefer orthodontic-shaped pacifiers, which are designed to reduce pressure on the palate compared with round, bulb-shaped tips.
Limit Daytime Use
Try to avoid “all-day” pacifier use. Saving the pacifier for naps, bedtime, or short calming moments reduces the total time pressure is applied to the teeth and jaws.
If your child can be soothed with rocking, a comfort blanket, or a short routine, these can gradually replace the pacifier without a daily battle.
Keep It Clean And Never Sweeten It
Replace worn pacifiers and clean them regularly. Avoid dipping a pacifier in honey, syrup, or any sugary substance—this increases the risk of tooth decay, and honey is unsafe for infants under 12 months due to botulism risk.
If your child uses a pacifier at night once teeth have erupted, keep brushing as the last step before sleep and offer only water afterward.
Pacifier Use Vs. Thumb-Sucking
Both habits can affect dental development when they are frequent and long-lasting. A pacifier is often easier to limit and remove because parents control access, while thumb-sucking can be harder to stop because the “habit tool” is always available.
If your child prefers thumb-sucking, talk to a pediatric dentist early. Gentle habit guidance can help before the behavior becomes deeply routine.
If Your Child Already Has Bite Changes
What Often Improves On Its Own
When pacifier use stops early, many mild bite changes in baby teeth improve naturally as the mouth continues to grow. Improvement is more likely when the habit ends before it becomes a long-term, daily pattern.
When To See A Pediatric Dentist Or Orthodontist
Book a dental check if you notice a persistent gap between the front teeth, one side biting “inside” the other, speech concerns, or if the pacifier habit continues past the toddler years.
A clinician can monitor growth, advise on weaning strategies, and suggest treatment options if a bite problem does not self-correct.
Need Personalized Advice?
If you’re concerned about pacifier use or your child’s bite, a pediatric dental exam can confirm whether development is on track and whether any early changes are likely to resolve after weaning.
Frequently Asked Questions
Is using a pacifier harmful for babies?
Not necessarily. For many babies, pacifiers are a normal soothing tool. Dental concerns are mainly linked to heavy, prolonged use rather than short, occasional use.
Which pacifier model is best for dental health?
Look for an age-appropriate, one-piece pacifier with an orthodontic-shaped nipple and a shield that allows airflow. Replace it when it shows wear.
When should pacifier use be stopped?
Many professionals suggest starting to reduce use in the second year and aiming to stop by around age 3 to lower the chance of longer-lasting bite changes.
If a pacifier caused dental problems, can they be fixed?
Often, yes. Mild changes may improve after stopping early. If a bite issue persists, a pediatric dentist or orthodontist can recommend monitoring or treatment.
Which is more harmful: pacifier use or thumb-sucking?
Either can affect the bite if frequent and long-lasting. Thumb-sucking is often harder to control because it can’t be taken away, so it may persist longer in some children.
Avantages esthétiques des couronnes en zirconium | LYGOS DENTAL
Avantages Esthétiques des Couronnes en Zirconium
Les couronnes en zirconium sont des restaurations céramiques sans métal qui offrent un sourire d’apparence naturelle, surtout lorsqu’elles sont soigneusement assorties à la teinte et à la translucidité de vos dents. Elles permettent d’éviter l’ombre grise au niveau de la gencive observée avec les couronnes métalliques, résistent aux taches et conservent leur brillance pendant des années lorsqu’elles sont conçues et finies par une équipe dentaire expérimentée.
Table des matières
Qu’est-ce qu’une Couronne en Zirconium ?
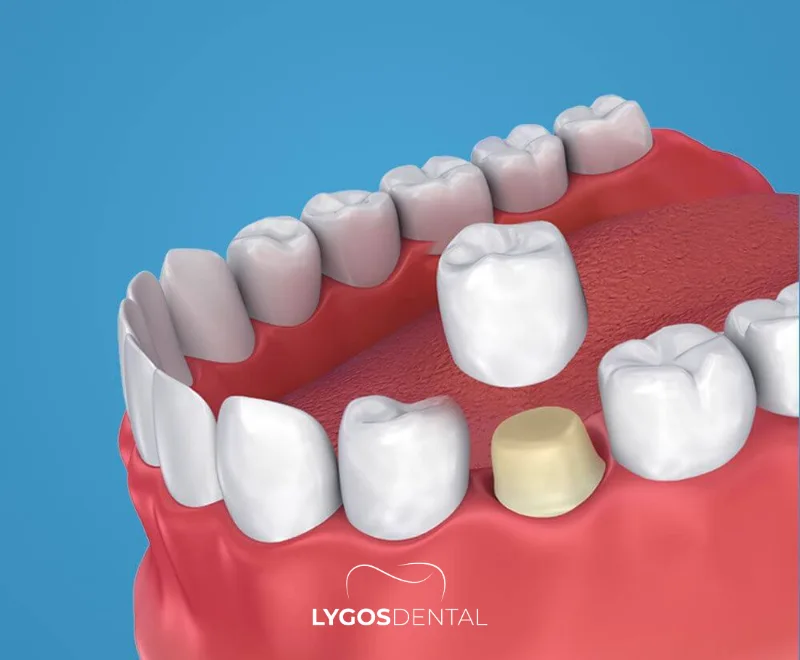
Une couronne en zirconium est une couronne dentaire fabriquée à partir de dioxyde de zirconium (zircone), une céramique solide utilisée pour restaurer les dents endommagées ou fortement obturées. Comme elle ne contient pas de métal, elle s’intègre généralement mieux au niveau de la gencive et est bien tolérée par de nombreux patients. Les dentistes utilisent la zircone pour les dents de devant comme pour les dents du fond, en fonction de la force de la morsure et des objectifs esthétiques.
Pourquoi la Zircone Peut Paraître Si Naturelle
L’esthétique dentaire repose sur la manière dont une restauration interagit avec la lumière. La zircone moderne peut être fabriquée avec différents niveaux de translucidité, ce qui permet à la couronne d’imiter la manière dont l’émail naturel réfléchit et diffuse la lumière. Lorsque la teinte, la texture de surface et le contour sont bien réalisés, la couronne s’intègre à la ligne du sourire sans attirer l’attention.
Cela dit, la zircone n’est pas un matériau unique. Certains types de zircone sont plus opaques et sont choisis volontairement pour masquer la couleur foncée de la dent sous-jacente, tandis que des zircones plus translucides sont sélectionnées lorsque l’objectif est un aspect plus doux, semblable à l’émail.
Avantages Esthétiques des Couronnes en Zircone
- Comportement lumineux semblable à l’émail : disponibles en différents niveaux de translucidité pour éviter un aspect terne ou « crayeux ».
- Teinte personnalisée : conçue pour s’harmoniser avec les dents voisines pour un sourire homogène.
- Ligne gingivale naturelle : sans noyau métallique, donc pas de marge sombre ni de reflet gris au bord des gencives.
- Stabilité de la couleur à long terme : la zircone n’absorbe pas les taches comme certains matériaux, elle conserve donc sa teinte.
- Finition de surface durable : une finition lisse et bien polie peut conserver un éclat sain.
- Assez solide pour les dents postérieures : utile lorsque l’on souhaite une esthétique sans sacrifier la solidité des molaires.
Pourquoi la Zircone Est Populaire en Conception du Sourire

La conception du sourire se concentre sur les proportions dentaires, la symétrie et l’harmonie des teintes. La zircone est souvent choisie car elle permet une résistance prévisible et une esthétique maîtrisée, ce qui est utile lorsqu’on prévoit plusieurs couronnes dans le sourire. Dans de nombreux cas, des options en zircone stratifiée ou multicouche peuvent ajouter de la profondeur et du caractère pour éviter un résultat trop uniforme.
Limites Esthétiques à Considérer
La zircone est une excellente option, mais ce n’est pas automatiquement le choix le plus esthétique dans tous les cas. Votre dentiste peut recommander une autre céramique si l’objectif est une translucidité maximale pour des restaurations très fines.
- Opacité potentielle dans certains cas : la zircone standard peut paraître plus opaque que les céramiques à haute translucidité (comme le disilicate de lithium) sur les dents de devant.
- Résultats sensibles à la technique : la teinte, la translucidité et la texture de surface dépendent du laboratoire et du protocole de finition.
- Pas idéale pour les restaurations très fines et translucides : lorsque l’épaisseur minimale est requise, d’autres céramiques imitent mieux l’émail naturel.
- Coût : les couronnes en zircone peuvent être plus coûteuses que les options en porcelaine-fusionnée-au-métal en raison des matériaux et du travail de laboratoire.
Couronnes en Porcelaine vs Couronnes en Zircone : Principales Différences Esthétiques

Le terme « couronne en porcelaine » peut désigner différents types, y compris les couronnes en porcelaine-fusionnée-au-métal (PFM) ou les options tout-céramique. D’un point de vue esthétique, les principales différences se trouvent généralement au niveau de la gencive et dans la manière dont la couronne transmet la lumière.
Lumière et Translucidité
Zircone : disponible en différents niveaux de translucidité ; certains types sont conçus pour masquer les dents foncées, tandis que d’autres visent un aspect plus doux, semblable à l’émail.
Porcelaine PFM : la sous-structure métallique peut bloquer la lumière, ce qui peut rendre la couronne plus terne ou opaque, surtout en lumière vive.
Apparence de la Ligne Gingivale
Zircone : sans métal, donc la marge reste généralement claire sans ombre grise au bord des gencives.
Porcelaine PFM : le bord métallique peut créer une ligne sombre avec le temps, surtout si les gencives se rétractent.
Aspect à Long Terme
Zircone : conserve généralement bien sa couleur et sa brillance lorsque la surface est correctement finie et entretenue.
Porcelaine PFM : peut bien paraître, mais les éclats dans la couche de porcelaine ou les ombres près de la gencive peuvent altérer l’esthétique sur le long terme.
Appel à l’Action
Si vous envisagez des couronnes en zirconium pour des raisons esthétiques, demandez à votre dentiste de vous montrer des cas avant-après et discutez du type de zircone prévu pour vos dents. Un rendez-vous pour un ajustement de teinte et un laboratoire dentaire de qualité sont essentiels pour un résultat naturel.
FAQ
Quels sont les avantages et inconvénients des couronnes en zircone ?
Solide, sans métal, biocompatible; inconvénients: coût, moindre translucidité, usure possible des dents opposées.
Les célébrités se font-elles poser des facettes ou des couronnes ?
Oui; les facettes sont courantes en esthétique, tandis que les couronnes couvrent toute la dent.
Les couronnes en zircone peuvent-elles durer 20 ans ?
Oui, avec bon ajustage, hygiène et contrôle de l’occlusion, elles peuvent durer 20 ans.
Faut-il limer les dents pour des couronnes en zircone ?
Oui; on réduit la dent pour l’espace, mais la zircone nécessite souvent moins de réduction.
Quel est le type de couronne le plus sain ?
Les couronnes en or à haut titre sont très biocompatibles; la zircone l’est aussi.
Pourquoi les dentistes encouragent-ils l’utilisation de la zircone ?
Résistance élevée, peu de fractures, sans métal, biocompatible, et préparation conservatrice motivent les dentistes.
Pourquoi les couronnes en zircone tombent-elles ?
Elles se décollent par rétention insuffisante, contamination, ciment inadapté, ou mauvais ajustage.
Remèdes naturels pour soulager les maux de dents | LYGOS DENTAL
Moyens Naturels pour Soulager le Mal de Dents
Un mal de dents peut sembler urgent, mais de nombreux cas peuvent être apaisés à la maison pendant que vous organisez des soins dentaires. Les bains de bouche à l’eau salée, les compresses froides et l’huile de clou de girofle peuvent atténuer l’inconfort en réduisant les bactéries, l’enflure ou l’irritation nerveuse. Si la douleur dure plus de 48 à 72 heures, ou si vous avez un gonflement, de la fièvre ou des difficultés à avaler, consultez rapidement un dentiste.
Le mal de dents est un problème courant qui peut perturber l’alimentation, le sommeil et la concentration. Les approches naturelles peuvent aider à gérer les symptômes, surtout lorsque les médicaments ne sont pas une option ou que vous recherchez un confort supplémentaire. Ces méthodes visent à apporter un soulagement temporaire et ne remplacent pas un examen lorsque la cause est incertaine ou que la douleur est intense.
Table des matières
Quelles sont les Causes du Mal de Dents ?
La douleur dentaire indique généralement un problème au niveau de la dent, des gencives ou des tissus environnants. Les méthodes de soulagement sont plus efficaces lorsqu’elles correspondent à la cause, il est donc utile de réfléchir à ce qui a déclenché la douleur. Les causes fréquentes incluent :
- La carie dentaire : le sucre, les grignotages fréquents et un brossage insuffisant peuvent affaiblir l’émail et entraîner des cavités.
- Les maladies des gencives : la gingivite ou la parodontite peuvent provoquer douleurs, saignements et sensibilité.
- Les dents fissurées ou cassées : mordre des aliments durs, grincer des dents ou un traumatisme peut exposer les couches sensibles.
- La pression liée aux sinus : une douleur dans les dents supérieures peut survenir en cas de congestion ou d’infection des sinus.
- La sensibilité dentaire : une douleur aiguë lors de la consommation d’aliments chauds, froids ou sucrés peut indiquer une usure de l’émail ou un recul des gencives.
Si vous avez récemment subi des soins dentaires, la sensibilité peut aussi être temporaire. Une douleur persistante ou qui s’aggrave nécessite généralement une évaluation dentaire.
Comment Gérer le Mal de Dents à la Maison
Les soins à domicile visent à calmer l’inflammation et à maintenir la zone propre. Utilisez ces étapes pour un soulagement temporaire tout en surveillant les symptômes ou en planifiant une visite.
1) Bain de Bouche à l’Eau Salée Tiède
Mélangez environ une demi-cuillère à café de sel dans un verre d’eau tiède, rincez la bouche pendant 30 secondes puis recrachez. Cela peut aider à réduire les bactéries et à apaiser les gencives irritées. Répétez plusieurs fois par jour, notamment après les repas.
2) Utiliser une Compresse Froide
Appliquez une compresse froide sur la joue à l’extérieur de la zone douloureuse pendant 15 à 20 minutes, puis faites une pause. Le froid peut réduire l’enflure et atténuer les signaux de douleur. Enveloppez la glace ou un pack de gel dans un linge pour protéger la peau.
3) Garder la Tête Surélevée
Lorsque vous êtes allongé à plat, la pression sanguine dans la tête peut augmenter la douleur lancinante. Essayez de vous reposer avec un oreiller supplémentaire ou de dormir légèrement redressé. Cela est souvent utile la nuit.
4) Boire une Tisane Apaisante
Les tisanes tièdes comme la menthe poivrée ou la camomille peuvent être apaisantes et utilisées comme bain de bouche doux une fois refroidies. Évitez les liquides très chauds en cas de sensibilité. Arrêtez si une tisane provoque une irritation de la bouche ou de l’estomac.
Remèdes Naturels Contre le Mal de Dents

Certaines options naturelles sont utilisées depuis longtemps et peuvent offrir un soulagement temporaire. Soyez prudent avec tout ce qui est appliqué directement sur les gencives et arrêtez en cas de brûlure, éruption cutanée ou aggravation de la douleur.
Huile de Clou de Girofle (Eugénol)
L’huile de clou de girofle contient de l’eugénol, qui peut engourdir et calmer les tissus irrités. Diluez 1 à 2 gouttes dans un peu d’huile végétale (comme l’huile d’olive), puis appliquez sur la dent douloureuse à l’aide d’un coton-tige. Ne pas avaler l’huile de clou de girofle, et ne pas l’utiliser chez les jeunes enfants sans avis médical.
Pâte d’Ail
L’ail contient des composés antibactériens pouvant aider en cas de carie ou d’irritation des gencives. Écrasez un petit morceau d’ail, mélangez-le avec une pincée de sel pour former une pâte, puis appliquez brièvement sur la dent affectée. Rincez ensuite, et arrêtez en cas de brûlure.
Gingembre Frais
Le gingembre peut aider à réduire l’inflammation et peut être utilisé en tranches fraîches, mâchées doucement du côté opposé, ou en tisane. Évitez le gingembre s’il irrite votre estomac ou si votre médecin vous a conseillé de le limiter. Rincez ensuite la bouche pour garder la zone propre.
Gel d’Aloe Vera
Le gel d’aloe vera de qualité alimentaire peut apaiser les gencives enflammées. Appliquez une petite quantité sur la gencive près de la dent douloureuse, puis rincez après un court moment. N’utilisez pas de gel à usage cosmétique sauf s’il est étiqueté comme sûr pour un usage buccal.
Bain de Bouche au Bicarbonate de Soude
Le bicarbonate peut aider à neutraliser les acides et à réduire les bactéries dans la bouche. Mélangez une demi-cuillère à café de bicarbonate dans un verre d’eau tiède, rincez, puis recrachez. Utilisez avec modération si votre bouche est sèche ou irritée.
Qu’est-ce qui Soulage Rapidement un Mal de Dents ?
Le soulagement rapide vient généralement de la réduction de l’enflure et de l’engourdissement de la zone. Essayez une ou deux méthodes à la fois pour savoir ce qui fonctionne.
- Compresse froide + bain de bouche salé : une bonne première étape pour l’enflure et l’irritation des gencives.
- Huile de clou de girofle diluée sur la dent : peut rapidement engourdir la douleur chez certaines personnes.
- Un rinçage doux après le repas : aide à éliminer les restes d’aliments qui peuvent provoquer une douleur aiguë.
Évitez de placer de l’aspirine directement sur la dent ou les gencives, car cela peut brûler les tissus buccaux. Si vous prenez des médicaments, suivez les instructions ou demandez conseil à un pharmacien ou un dentiste.
Mesures Préventives Contre le Mal de Dents

Prévenir le mal de dents commence par le contrôle de la plaque dentaire et la protection de l’émail. De petites habitudes font une grande différence avec le temps.
- Brossez-vous les dents deux fois par jour avec un dentifrice au fluor et remplacez régulièrement votre brosse à dents.
- Utilisez du fil dentaire ou des brossettes interdentaires pour éliminer la plaque entre les dents.
- Limitez les collations sucrées et les boissons acides ; rincez à l’eau si vous ne pouvez pas vous brosser les dents.
- Adoptez une alimentation équilibrée avec du calcium, de la vitamine D et beaucoup de fruits et légumes riches en fibres.
- Prenez des rendez-vous dentaires réguliers pour détecter précocement les caries et problèmes de gencives.
Quand Faut-il Consulter un Dentiste ?
Les remèdes maison peuvent soulager temporairement, mais ne peuvent pas réparer les caries, les fissures profondes ou les infections. Prenez rendez-vous chez le dentiste dès que possible si la douleur persiste ou revient fréquemment.
Consultez en urgence si vous présentez :
- Une douleur qui dure plus de 48–72 heures ou est sévère
- Un gonflement du visage ou de la mâchoire
- Fièvre, frissons ou sensation de malaise
- Du pus, un mauvais goût ou des saignements persistants des gencives
- Des difficultés à ouvrir la bouche, avaler ou respirer
Ces signes peuvent indiquer une infection nécessitant un traitement rapide.
Obtenez des Informations et Prenez Rendez-Vous
Si vous souhaitez un avis professionnel ou explorer des options de traitement, contactez-nous pour poser vos questions sur la dentisterie esthétique, les couronnes, les implants dentaires et les soins dentaires généraux. Nous vous aiderons à choisir la meilleure étape suivante selon vos symptômes et vos objectifs.
FAQ
Qu’est-ce qui arrête rapidement un mal de dent ?
Ibuprofène, ou ibuprofène plus paracétamol, soulage le plus vite, temporairement, jusqu’au dentiste.
Quelle est la règle 3-3-3 pour le mal de dent ?
Le «3-3-3» varie; version courante: ibuprofène 600 mg, trois fois/jour, ≤3 jours, puis dentiste.
Quel est l’analgésique naturel le plus puissant contre le mal de dent ?
L’huile de clou de girofle (eugénol) est l’analgésique naturel local le plus puissant.
Qu’est-ce qui soulage la douleur nerveuse d’une dent ?
Ibuprofène plus paracétamol soulage la douleur nerveuse; le traitement définitif est dentaire.
Comment traiter une infection dentaire sans traitement de canal ?
Extraction ou incision-drainage traite l’infection sans canal; antibiotiques seulement si indiqués.
Qu’est-ce qui soulage une infection dentaire ?
Drainage ou extraction soulage l’infection; antibiotiques seulement si propagation ou symptômes généraux.
Pourquoi les maux de dent sont-ils si intenses la nuit ?
Allongé, la pression augmente, la salive baisse, et l’attention amplifie la douleur.
Quel doigt faut-il presser pour un mal de dent ?
Appuyez entre pouce et index (point LI4); évitez pendant la grossesse.
Que faire si un plombage dentaire tombe ? | LYGOS DENTAL
Que faire si un plombage dentaire tombe
Si un plombage tombe, rincez votre bouche, nettoyez doucement la dent et évitez de mâcher de ce côté. Couvrez la zone avec un plombage temporaire en vente libre ou de la cire dentaire, puis appelez un dentiste dès que possible — idéalement dans les 24 à 48 heures. Consultez en urgence si vous ressentez un gonflement, de la fièvre ou une douleur intense.
Table des matières
Pourquoi les plombages dentaires tombent-ils

Un plombage peut tomber pour plusieurs raisons, et la cause aide votre dentiste à choisir la bonne réparation. Parfois, le matériau atteint simplement la fin de sa durée de vie, mais une nouvelle carie ou une fissure dans la dent peuvent aussi en être la cause.
- Usure normale et vieillissement : Les plombages ne sont pas permanents. Les plombages en composite durent généralement 5 à 10 ans, tandis que ceux en amalgame peuvent durer 10 à 15 ans, voire plus, selon la dent et la morsure.
- Forces de mastication : Mâcher des aliments durs ou grincer/serrer les dents (bruxisme) peut desserrer ou fissurer un plombage.
- Nouvelle carie autour du plombage : Des bactéries peuvent s’infiltrer sur les bords avec le temps et affaiblir la liaison.
- Dommage à la dent : Un éclat ou une fissure dans la dent peut faire tomber le plombage.
Humidité ou problèmes de liaison : Des conditions de liaison moins qu’idéales peuvent raccourcir la durée de vie d’un plombage.
Ce qu’il faut faire immédiatement
La plupart des plombages perdus ne sont pas mortels, mais la dent exposée est plus susceptible de devenir sensible ou de se fracturer. Essayez de protéger la dent et organisez une consultation dentaire dès que possible.
- Rincer et nettoyer doucement. Rincez à l’eau tiède et brossez doucement pour enlever les débris alimentaires. Évitez de frotter vigoureusement la zone exposée.
- Conservez le plombage si possible. Si la pièce est sortie intacte, placez-la dans un récipient propre et apportez-la à votre rendez-vous.
- Évitez de mâcher de ce côté. Privilégiez des aliments plus tendres et évitez les en-cas durs, croquants ou collants qui pourraient casser la dent.
- Gérez la sensibilité. Si les aliments chauds, froids ou sucrés provoquent des douleurs, évitez-les. Des analgésiques en vente libre peuvent aider si vous pouvez les utiliser en toute sécurité.
- Prenez rendez-vous chez le dentiste. Essayez d’être vu rapidement, surtout si la dent est douloureuse ou si le trou est grand.
Protection temporaire à domicile en attendant le dentiste

Les solutions maison sont destinées à protéger temporairement la dent. Elles ne remplacent pas un vrai plombage et n’arrêtent pas une carie existante.
Matériau de remplissage temporaire en vente libre
Les pharmacies vendent souvent des kits de remplissage temporaire ou du ciment dentaire. Suivez attentivement les instructions sur l’emballage et gardez la zone aussi sèche que possible lors de l’application.
Cire dentaire pour bords tranchants
Si la dent est tranchante et frotte contre la langue ou la joue, la cire dentaire peut améliorer le confort jusqu’à ce que vous soyez soigné.
Bains de bouche à l’eau salée
Un rinçage à l’eau tiède salée peut apaiser les gencives irritées et aider à maintenir la zone propre. Rincez doucement et recrachez—n’avalez pas le bain de bouche.
Ce qu’il ne faut pas utiliser
Évitez les colles domestiques (y compris la super glue), car elles ne sont pas conçues pour les tissus buccaux et peuvent être dangereuses. Évitez également de placer de l’aspirine ou des poudres dans le trou, car elles peuvent irriter les gencives.
Quand c’est urgent
Appelez un dentiste en urgence — ou allez aux urgences — si vous remarquez l’un des signes suivants. Ils peuvent indiquer une infection ou un problème dentaire plus grave.
- Gonflement du visage ou de la mâchoire
- Fièvre, pus ou mauvais goût persistant
- Douleur intense, croissante ou pulsatile
- Difficulté à avaler ou à respirer
- Saignement qui ne s’arrête pas
- Dent fendue ou fragments de dent qui se détachent
Ce que votre dentiste peut faire
La meilleure option dépend de la quantité de structure dentaire restante et de la présence de nouvelles caries. Votre dentiste examinera la dent, nettoiera la zone et recommandera une réparation adaptée à votre occlusion.
- Remplacer le plombage : La dent est nettoyée et un nouveau plombage est collé en place.
- Réparer ou reconstruire la dent : Si la dent est ébréchée ou si la cavité est grande, le dentiste peut la reconstruire avant de poser un nouveau plombage.
- Couronne : Une couronne peut être recommandée si une grande partie de la dent est affaiblie ou fissurée.
- Traitement de canal : Si le nerf est enflammé ou infecté, un traitement peut être nécessaire avant de restaurer la dent.
- Extraction : C’est rare, mais cela peut être la meilleure option si la dent ne peut pas être sauvée.
Comment éviter qu’un plombage ne tombe à nouveau
De bonnes habitudes quotidiennes et des contrôles réguliers permettent aux plombages de durer plus longtemps. Si vous avez déjà perdu un plombage, demandez à votre dentiste si un ajustement de la morsure ou une gouttière de nuit serait utile.
- Faites des contrôles réguliers et des nettoyages pour détecter précocement les caries avant qu’elles n’endommagent un plombage.
- Brossez-vous les dents deux fois par jour et utilisez du fil dentaire une fois par jour pour réduire la plaque autour des plombages.
- Limitez les aliments durs et collants qui peuvent déloger les restaurations.
- Traitez le grincement et le serrement des dents avec une gouttière nocturne recommandée par un dentiste si nécessaire.
- Réduisez le tabac et les boissons acides fréquentes, qui peuvent nuire à la santé bucco-dentaire et favoriser l’usure.
Prendre rendez-vous
Si vous avez perdu un plombage et avez besoin d’un examen, prenez rendez-vous dès que possible. Un dentiste peut protéger la dent et réduire le risque de dommages supplémentaires.
Dentisterie esthétique • Couronnes dentaires • Implants dentaires • Dentisterie générale
Questions fréquemment posées
Combien de temps peut-on tenir quand une obturation tombe ?
Un à deux jours; le jour même si douleur, gonflement ou fièvre.
Combien de fois une dent peut-elle être obturée ?
Pas de limite fixe; on remplace jusqu’à manque de structure dentaire.
Quelle est la durée de vie moyenne d’une obturation dentaire ?
Environ 5 à 15 ans selon matériau, taille et forces de mastication.
À quoi ressemble une vieille obturation quand elle tombe ?
Un morceau dur, argenté ou couleur dent, souvent usé, fissuré ou taché.
Une dent peut-elle s’infecter quand une obturation tombe ?
Oui, des bactéries peuvent entrer dans la cavité exposée et infecter la pulpe.
Quels facteurs raccourcissent la durée de vie d’une obturation ?
Carie, mauvaise hygiène, gros plombages, bruxisme, morsure dure et régime acide/sucré raccourcissent.
Les effets d’un régime sans gluten sur la santé gingivale | LYGOS DENTAL
L’effet d’un régime sans gluten sur la santé des gencives
Un régime sans gluten peut soutenir la santé des gencives chez les personnes atteintes de la maladie cœliaque ou sensibles au gluten en réduisant l’inflammation systémique et en améliorant l’absorption des nutriments. Il ne remplace pas le brossage, l’utilisation de la soie dentaire ou les nettoyages dentaires, et une alimentation sans gluten mal planifiée peut entraîner des carences qui irritent les gencives. Misez sur les aliments complets et des minéraux équilibrés.
Une alimentation sans gluten est essentielle pour les personnes atteintes de la maladie cœliaque et souvent bénéfique pour celles souffrant de sensibilité au gluten non cœliaque. Elle est également devenue courante chez les personnes cherchant à réduire les ballonnements, l’inconfort ou l’inflammation.
Les changements alimentaires peuvent rapidement se manifester dans la bouche, car les tissus gingivaux réagissent à l’inflammation, à la sécheresse buccale et aux carences nutritionnelles. Voici comment un régime sans gluten peut influencer la santé des gencives — et ses limites potentielles.
Table des matières
Qu’est-ce qu’un régime sans gluten ?

Un régime sans gluten consiste essentiellement à éliminer complètement le gluten — une protéine présente dans le blé, l’orge, le seigle et leurs dérivés — de son alimentation. Le gluten donne à la pâte son élasticité et sa structure, notamment dans les produits de boulangerie comme le pain. Cependant, certaines personnes réagissent négativement au gluten dans leur système digestif.
La maladie cœliaque, par exemple, est une affection auto-immune dans laquelle la consommation de gluten incite le système immunitaire à endommager l’intestin grêle. Pour cette raison, les personnes atteintes de maladie cœliaque, d’intolérance ou de sensibilité au gluten adoptent un régime sans gluten. Ces dernières années, de nombreuses personnes ont néanmoins choisi ce régime pour se sentir en meilleure santé ou réduire l’inflammation dans leur corps.
À ce stade, l’effet d’un régime sans gluten sur la santé des gencives devient important, car l’inflammation du système digestif peut se manifester dans d’autres parties du corps — en particulier dans la bouche.
Effets possibles du gluten sur la santé bucco-dentaire
Le gluten peut affecter non seulement le système digestif, mais aussi le système immunitaire et les muqueuses de la bouche. Les personnes atteintes de la maladie cœliaque, par exemple, peuvent souffrir d’aphtes, de plaies buccales ou d’un émail dentaire affaibli. Dans certains cas, une inflammation systémique liée à l’exposition au gluten peut contribuer à une inflammation des gencives.
Certaines études ont montré que les personnes intolérantes au gluten sont plus susceptibles de souffrir de récession gingivale, de saignements et de sécheresse buccale. La principale raison est que le gluten peut perturber l’équilibre de la flore intestinale, entraînant des irrégularités du système immunitaire. Lorsque le système immunitaire est affaibli, les gencives deviennent plus vulnérables aux infections bactériennes.
Ainsi, l’effet d’un régime sans gluten sur la santé des gencives ne résulte pas uniquement de l’absence de gluten en soi, mais aussi de la réduction de l’inflammation générale dans le corps. En d’autres termes, un régime sans gluten peut soutenir indirectement la santé gingivale.
Comment un régime sans gluten affecte-t-il la santé des gencives ?

L’impact d’un régime sans gluten sur la santé des gencives peut s’expliquer par plusieurs mécanismes.
• Bénéfices anti-inflammatoires : un régime sans gluten a souvent des effets anti-inflammatoires. Lorsque l’inflammation systémique diminue, le risque de gingivite (inflammation des gencives) et de parodontite (maladie gingivale avancée) peut également diminuer.
• Aliments riches en nutriments : les régimes sans gluten mettent généralement l’accent sur les légumes frais, les fruits et les graisses saines tout en évitant les aliments transformés. Ces aliments sont riches en antioxydants qui soutiennent la régénération des tissus gingivaux. Les vitamines C et K ainsi que les acides gras oméga-3 sont particulièrement bénéfiques pour les gencives.
• Amélioration de la santé intestinale et immunitaire : lorsqu’un régime sans gluten améliore la santé intestinale, il aide à stabiliser le système immunitaire. Un système immunitaire équilibré défend mieux les gencives contre les infections bactériennes. Ainsi, l’effet d’un régime sans gluten sur les gencives est étroitement lié à la santé et à l’équilibre général du corps.
Points de vigilance pour protéger les gencives avec un régime sans gluten
S’il n’est pas bien suivi, un régime sans gluten peut entraîner des carences nutritionnelles. Les nutriments essentiels comme les vitamines B, le fer, le calcium et le zinc — tous importants pour la santé des gencives — peuvent être insuffisants. Pour cette raison, il est crucial de maintenir une alimentation équilibrée afin de garantir que l’effet d’un régime sans gluten reste bénéfique pour les gencives.
Voici quelques points clés à garder à l’esprit :
- • Choisissez des alternatives aux céréales complètes : les céréales sans gluten comme le sarrasin, le quinoa, l’amarante et le teff sont riches en minéraux bénéfiques pour les gencives.
- • Apportez suffisamment de vitamines et minéraux : la vitamine C (dans les oranges, kiwis, brocolis), la vitamine D (poisson, œufs), le calcium (amandes, légumes à feuilles) et le zinc (graines de courge, pois chiches) soutiennent tous la santé gingivale.
- • Réduisez la consommation de sucre : de nombreux produits sans gluten contiennent du sucre ajouté pour la saveur, ce qui peut provoquer des inflammations des gencives.
- • Restez bien hydraté : boire beaucoup d’eau prévient la sécheresse buccale et aide à maintenir les tissus gingivaux humides et sains.
En suivant ces conseils, l’effet positif d’un régime sans gluten sur les gencives peut être maximisé.
Routine de soins bucco-dentaires recommandée pour les personnes suivant un régime sans gluten

L’hygiène bucco-dentaire est tout aussi importante que l’alimentation pour ceux qui suivent un régime sans gluten, car les changements alimentaires peuvent modifier le microbiome buccal. Pour profiter pleinement des bienfaits d’un régime sans gluten sur les gencives, les habitudes suivantes sont recommandées :
- • Brossez-vous les dents deux fois par jour : utilisez un dentifrice contenant du fluor, mais sans gluten.
- • Utilisez du fil dentaire : il aide à prévenir l’accumulation de plaque et le recul gingival.
- • Rincez-vous la bouche avec un bain de bouche : choisissez une formule antibactérienne sans alcool.
- • Consultez régulièrement votre dentiste : la détection et le traitement précoces de l’inflammation gingivale sont essentiels.
- • Faites attention aux résidus alimentaires : certains encas sans gluten peuvent être collants et se loger entre les dents, donc nettoyez bien votre bouche après chaque repas.
Ces gestes simples mais efficaces peuvent rendre les bienfaits d’un régime sans gluten sur les gencives plus durables.
Un régime sans gluten est-il vraiment bénéfique pour la santé des gencives ?
Réponse : Oui — mais cela dépend des cas individuels.
Pour les personnes atteintes de la maladie cœliaque ou sensibles au gluten, un régime sans gluten peut faire une nette différence au niveau du confort gingival et de l’inflammation. Lorsque le facteur déclenchant une activation immunitaire chronique est supprimé, les gencives peuvent moins saigner et être moins sensibles. Une meilleure absorption intestinale permet également à l’organisme d’utiliser les nutriments qui soutiennent les gencives.
Adopter un régime sans gluten comme tendance — sans planification — peut poser des problèmes. Les carences nutritionnelles peuvent affaiblir les tissus gingivaux et ralentir la guérison. Si vous adoptez ce régime pour des raisons de santé, il est utile de consulter un diététicien et de continuer les visites dentaires régulières.
Dans l’ensemble, la recherche suggère qu’un régime sans gluten peut réduire l’inflammation et soutenir la santé des tissus gingivaux — en particulier chez les personnes réagissant négativement au gluten. Les résultats varient d’une personne à l’autre. Un régime sans gluten riche en nutriments, associé à une hygiène bucco-dentaire constante et à des contrôles réguliers, offre le soutien le plus fiable pour des gencives en bonne santé.
Un sourire sain ne dépend pas seulement d’un bon brossage — il commence aussi par une alimentation adaptée.
Prendre un rendez-vous
Contactez-nous pour fixer un rendez-vous et poser vos questions sur la dentisterie esthétique, les couronnes, les implants ou les soins dentaires généraux. Si vous suivez un régime sans gluten, nous pouvons aussi vous aider à adapter une routine bucco-dentaire à vos besoins.
FAQ
Le gluten peut-il affecter vos gencives ?
Oui, chez les sensibles ou cœliaques, il peut aggraver l’inflammation buccale et carences.
Quels aliments aident à réparer les gencives ?
Les fruits riches en vitamine C, légumes verts, poissons oméga-3 et protéines aident.
Que se passe-t-il dans mon corps si j’arrête de consommer du gluten ?
Si vous n’êtes pas sensible, arrêter le gluten n’aide pas et peut appauvrir l’apport.
Les dentistes utilisent-ils des produits contenant du gluten ?
Rarement; la plupart sont sans gluten, mais certaines pâtes/arômes peuvent en contenir.
Quels aliments aggravent la maladie des gencives ?
Les boissons sucrées, glucides raffinés et grignotage fréquent augmentent plaque et inflammation gingivale.
Pourquoi tant de médecins s’opposent-ils à un régime sans gluten ?
Parce qu’il peut provoquer des carences et compliquer le diagnostic fiable de la maladie cœliaque.
Est-il plus sain d’arrêter de consommer du gluten ?
Seulement en cas de maladie cœliaque ou sensibilité; sinon les céréales complètes sont saines.
Le pays le moins cher pour les soins dentaires | LYGOS DENTAL
Le Pays Le Moins Cher Pour Les Soins Dentaires
La Turquie est souvent le pays le moins cher pour les soins dentaires lorsque l’on compare les standards des cliniques modernes aux prix typiques des implants, couronnes et soins esthétiques. La Hongrie, la Pologne, la Thaïlande, le Mexique et l’Inde offrent également un excellent rapport qualité-prix. Le meilleur choix dépend de votre plan de traitement, des frais de voyage et de la rigueur avec laquelle vous vérifiez la clinique, les matériaux et les soins post-opératoires.
Les soins dentaires peuvent être coûteux dans de nombreux pays, surtout pour les implants, les couronnes et la dentisterie esthétique. C’est pourquoi le tourisme dentaire s’est développé : les patients voyagent à l’étranger pour réduire les coûts tout en choisissant des cliniques réputées et des dentistes expérimentés. Ce guide explique où les prix sont généralement les plus bas et ce qu’il faut vérifier avant de réserver.
Table des matières
Quel Est Le Pays Le Moins Cher Pour Les Soins Dentaires ?
Il n’existe pas de réponse parfaite pour tout le monde. La destination la moins chère dépend de l’intervention, de la clinique et de ce qui est inclus dans le devis (consultations, examens, marque d’implant, dents temporaires, travaux de laboratoire et visites de suivi). Cela dit, plusieurs pays figurent régulièrement parmi les plus abordables :
- Turquie (souvent le meilleur équilibre global entre prix et infrastructure clinique)
- Hongrie (une option de longue date pour les patients venant d’Europe)
- Pologne (tarifs compétitifs au sein de l’UE)
- Thaïlande (secteur de santé privé développé et services adaptés aux touristes)
- Mexique (populaire auprès des patients venant des États-Unis)
- Inde (prix très bas, notamment pour les traitements complexes)
Lorsque les patients comparent des plans de traitement similaires, la Turquie est souvent le choix le plus rentable en Europe et dans les régions proches.
Pourquoi Les Gens Choisissent Des Soins Dentaires À L’Étranger

Les patients voyagent généralement pour des raisons à la fois financières et pratiques :
- Coût total du traitement inférieur à celui de l’Europe de l’Ouest, du Royaume-Uni et des États-Unis
- Délais d’attente plus courts pour les consultations et interventions dans de nombreuses cliniques privées
- Accès à une dentisterie moderne (scans numériques, planification 3D, systèmes d’implants récents) à moindre coût
- Possibilité de combiner soins et voyage — utile lorsque plusieurs visites sont nécessaires
Pourquoi La Turquie Est Si Populaire Pour Les Soins Dentaires
Des Prix Plus Bas, Souvent 50% À 70% Moins Élevés Que Au Royaume-Uni Ou Aux États-Unis
Les prix en Turquie sont généralement plus bas en raison des coûts d’exploitation (loyer, personnel, frais de laboratoire) et du taux de change, et non parce que la dentisterie moderne serait absente. Par exemple, un implant qui peut coûter plusieurs milliers de livres au Royaume-Uni peut être proposé pour quelques centaines à un peu plus de mille euros en Turquie, selon la marque et la complexité.
Des Dentistes Expérimentés Et Des Services Pour Les Patients Internationaux
De nombreuses cliniques orientées vers les patients internationaux offrent des coordinateurs anglophones, des plans de traitement clairs et des services groupés. Recherchez une tarification transparente, un dentiste nommé et une documentation clinique (radiographies/CT-scan et plan écrit).
Des Cliniques Modernes, Des Technologies Et Du Confort
Les grandes villes comme Istanbul, Antalya et Izmir accueillent des cliniques équipées de flux de travail numériques, d’imagerie interne et de systèmes de stérilisation conformes aux pratiques européennes courantes. Pour de nombreux voyageurs, la courte durée des vols et la fréquence des liaisons facilitent la planification.
Tarifs Moyens Des Soins Dentaires Par Pays (2026)
Les prix varient selon la clinique, la ville, la marque d’implant/couronne et ce qui est inclus (seulement la pose de l’implant ou implant + pilier + couronne). Utilisez ces fourchettes comme point de départ et demandez un devis détaillé.
| Pays | Implant (par dent) | Couronne En Zircone | Traitement De Canal | Blanchiment Des Dents |
| Turquie | €500 – €900 | €150 – €250 | €100 – €250 | €150 – €300 |
| Hongrie | €800 – €1.500 | €200 – €350 | €150 – €300 | €200 – €350 |
| Pologne | €900 – €1.600 | €220 – €400 | €180 – €350 | €200 – €350 |
| Thaïlande | €900 – €1.700 | €250 – €450 | €200 – €400 | €250 – €450 |
| Mexique | €700 – €1.300 | €200 – €350 | €150 – €300 | €200 – €350 |
| Royaume-Uni | €1.600 – €4.000 (env.) | €600 – €900 (env.) | €400 – €900 (env.) | €450 – €850 (env.) |
Conseil : si votre devis semble anormalement bas, vérifiez la marque de l’implant, les conditions de garantie, la qualité du laboratoire, et si la couronne, le pilier, les examens et les médicaments sont inclus.
À Considérer Lors Du Choix De Soins Dentaires Abordables

Des prix bas ne sont avantageux que si le traitement est bien planifié et accompagné d’un suivi approprié. Utilisez cette liste de vérification avant de réserver :
- Licences et normes de la clinique : demandez les détails d’enregistrement et le protocole de stérilisation.
- Qualifications du dentiste : confirmez qui effectuera l’intervention et vérifiez sa formation et son expérience.
- Matériaux et marques : demandez par écrit le système d’implant exact et le matériau de la couronne.
- Imagerie et planification : assurez-vous de recevoir des radiographies/scanners et un plan de traitement documenté.
- Garantie et suivi : comprenez ce qui est couvert, pendant combien de temps, et comment les problèmes sont gérés après votre retour.
- Calendrier réaliste : les implants nécessitent souvent un temps de cicatrisation, évitez donc les promesses de « traitement en une seule visite » sauf si votre cas s’y prête réellement.
Meilleurs Pays Pour Le Tourisme Dentaire
Si vous recherchez à la fois un bon rapport qualité-prix et une expérience fluide, ces destinations sont les plus courantes :
- Turquie : souvent le meilleur rapport qualité/prix pour les implants, couronnes et relooking complet du sourire.
- Hongrie : bonne option pour les voyageurs de l’UE et les traitements nécessitant plusieurs visites.
- Pologne : tarifs compétitifs au sein de l’UE et facilité de voyage depuis l’Europe de l’Ouest.
- Thaïlande : populaire en Asie avec de nombreuses cliniques privées habituées aux patients internationaux.
- Mexique : pratique pour les voyageurs américains, notamment près des frontières et grands centres.
Votre option “la moins chère” est celle qui correspond à vos besoins cliniques, inclut les bons matériaux et reste logique après les frais de voyage et d’hébergement.
Demande D’Informations
Si vous comparez des options, partagez votre radiographie récente (ou panoramique), une liste de vos priorités et votre calendrier de voyage. Une clinique réputée vous répondra avec un plan détaillé et des réponses claires concernant les matériaux, garanties et suivi.
Vous pouvez nous contacter pour poser des questions sur la dentisterie esthétique, les couronnes dentaires, les implants dentaires et les soins dentaires généraux, ou pour demander un rendez-vous ou un devis.
FAQ
Quel est le pays le moins cher pour faire soigner ses dents ?
La Turquie figure parmi les moins chers pour soins complexes, surtout en forfaits.
Quel est le meilleur pays pour faire soigner mes dents ?
La Hongrie est une référence du tourisme dentaire, avec standards UE et implants.
Pourquoi les soins dentaires sont-ils si bon marché au Mexique ?
Coûts de vie bas, charges réduites et concurrence rendent le Mexique moins cher.
Est-ce moins cher de faire des implants dentaires à l’étranger ?
Oui, les implants à l’étranger coûtent souvent 50–70% de moins que UK/US.
Dans quel pays fabrique-t-on les meilleurs implants dentaires ?
La Suisse et la Suède dominent les implants premium, dont Straumann et Nobel Biocare.
Quel pays propose des couronnes dentaires bon marché ?
La Turquie propose des couronnes dentaires à bas prix, souvent en packs.
Utilisation des cellules souches dans les traitements dentaires | LYGOS DENTAL
Utilisation des cellules souches dans les traitements dentaires
Les cellules souches font l’objet d’études en dentisterie pour leur potentiel à favoriser la réparation des tissus — en particulier dans la pulpe dentaire, les gencives (parodonte) et l’os de la mâchoire. Certaines approches sont déjà utilisées cliniquement dans des cas soigneusement sélectionnés, tandis que d’autres — comme faire pousser une toute nouvelle dent — restent expérimentales et principalement limitées à la recherche animale.
Table des matières
Ce que sont les cellules souches et pourquoi elles sont importantes en dentisterie
Les cellules souches sont des cellules capables de s’autorépliquer et, dans des conditions appropriées, de se différencier en types cellulaires plus spécialisés. En dentisterie régénérative, les chercheurs se concentrent principalement sur les cellules souches mésenchymateuses (MSC), y compris celles d’origine dentaire, trouvées dans des tissus tels que la pulpe dentaire, le ligament parodontal et les dents exfoliées (dents de lait).
L’objectif n’est pas de “remplir” ou “remplacer” le tissu au sens classique, mais d’encourager le corps à reconstruire les structures endommagées — souvent à l’aide de biomatériaux (échafaudages) et de molécules de signalisation qui guident le processus de guérison.
Où les approches à base de cellules souches sont-elles explorées aujourd’hui
Régénération liée à la pulpe et au canal radiculaire
Lorsque la pulpe dentaire est gravement enflammée ou infectée, le traitement endodontique conventionnel retire le tissu malade et scelle le canal. L’endodontie régénérative vise à restaurer un tissu vivant à l’intérieur de la dent afin qu’elle puisse retrouver une certaine fonction biologique.
Les cellules souches pulpaires (DPSC) et les cellules souches issues de dents déciduales exfoliées (souvent appelées SHED) ont été largement étudiées à cette fin. Les preuves les plus solides à ce jour proviennent de recherches cliniques précoces et d’essais cliniques contrôlés, mais les protocoles sont encore en cours de perfectionnement et ne sont pas encore une pratique courante.
Régénération des gencives, du ligament parodontal et de l’os
La parodontite peut détruire le ligament parodontal et l’os de soutien des dents. Les thérapies parodontales conventionnelles peuvent contrôler l’infection et ralentir sa progression, mais la régénération complète des structures perdues est difficile.
L’ingénierie tissulaire basée sur les cellules souches est étudiée pour les défauts osseux parodontaux et les maladies parodontales avancées. Des revues récentes et des recherches cliniques rapportent des améliorations prometteuses dans certains résultats, mais les résultats varient selon le type de défaut, la source cellulaire, la méthode d’administration et les facteurs propres au patient.
Échafaudages, biomatériaux et soutien par facteurs de croissance
Les cellules souches ne fonctionnent que rarement seules. De nombreux protocoles régénératifs combinent des cellules à des échafaudages biocompatibles qui aident les cellules à s’attacher et à s’organiser, ainsi qu’à des signaux biologiques qui les orientent vers la formation du tissu approprié.
En dentisterie clinique, des concentrés dérivés du sang tels que le PRP (plasma riche en plaquettes) et le PRF (fibrine riche en plaquettes) sont parfois utilisés comme adjuvants car ils libèrent des facteurs de croissance au fil du temps. Ce ne sont pas des transplantations de cellules souches, mais ils peuvent soutenir la cicatrisation et la régénération dans des indications sélectionnées.
Peut-on faire pousser une nouvelle dent à partir de cellules souches ?
La régénération d’une dent entière est l’une des idées les plus passionnantes en dentisterie régénérative — et aussi l’une des moins matures sur le plan clinique. Des chercheurs ont créé en laboratoire des structures ressemblant à des germes ou bourgeons dentaires, et obtenu la formation de structures dentaires chez des modèles animaux.
À ce jour, ces avancées ne permettent pas encore un traitement courant de type “faites-moi pousser une nouvelle dent” chez l’humain. Les défis comprennent la formation fiable de l’émail, le contrôle de la forme et de l’éruption, l’obtention d’un apport nerveux et sanguin stable, ainsi que la preuve de la sécurité à long terme. Pour les patients aujourd’hui, les implants, les bridges et les prothèses restent les options standards pour remplacer les dents manquantes.
Avantages et limites que les patients doivent connaître
Avantages potentiels
- Réparation biologique : vise à reconstruire les tissus plutôt qu’à simplement les remplacer.
- Meilleure intégration : les tissus régénérés peuvent se comporter de manière plus naturelle que les substituts synthétiques.
- Contrôle de l’inflammation : les MSC sont étudiées pour leurs effets immunomodulateurs, qui peuvent favoriser la guérison dans certains contextes.
Limites et risques
- Non standardisé partout : de nombreux protocoles sont encore en évolution et la disponibilité varie selon les pays et les cliniques.
- Coût et complexité : l’isolement, l’expansion et le contrôle qualité des cellules peuvent être coûteux et gourmands en ressources.
- Temps avant résultats : la véritable régénération tissulaire peut prendre des semaines voire des mois, et les résultats ne sont pas garantis.
- Les preuves varient selon l’indication : certaines applications sont mieux documentées que d’autres ; la “repousse d’une dent” reste expérimentale.
Traitements dentaires liés aux cellules souches en Turquie

La Turquie est une destination bien connue pour les soins dentaires et le tourisme médical. Les services de dentisterie régénérative peuvent inclure des applications de cellules souches basées sur la recherche dans des contextes académiques, ainsi que des adjuvants plus établis comme le PRP/PRF pour favoriser la guérison des tissus mous et osseux.
Comme pour toute intervention basée sur des cellules ou des tissus, la réglementation et les qualifications de la clinique sont importantes. Les patients doivent demander si une procédure fait partie d’un protocole clinique approuvé, quelles preuves soutiennent l’indication, et comment la clinique garantit la qualité et la sécurité (y compris les normes de laboratoire lors du traitement des cellules).
Obtenez plus d’informations
Si vous envisagez des options régénératives — en parallèle avec des implants, des couronnes ou un traitement parodontal — prenez rendez-vous pour discuter de votre diagnostic, des thérapies disponibles et des résultats réalistes selon les données actuelles.
Vous pouvez nous contacter pour en savoir plus sur la dentisterie esthétique, les couronnes dentaires, les implants dentaires et la dentisterie générale, ainsi que pour prendre un rendez-vous.
FAQ
Application des cellules souches en dentisterie
Usages expérimentaux: régénération pulpaire, réparation parodontale, régénération osseuse, greffes tissulaires ingénierées.
Coût des implants dentaires à cellules souches
Aucun coût standard; ces implants ne sont pas commercialisés hors essais cliniques.
Types de cellules souches dentaires
DPSC, SHED, PDLSC, SCAP, DFSC, MSC gingivales et MSC osseuses alvéolaires.
Où puis-je obtenir des implants dentaires à cellules souches
Uniquement en essais réglementés en hôpitaux dentaires de recherche; pas en clinique courante.
Régénération dentaire par cellules souches
Pas routinier; régénération pulpe/parodonte possible, mais repousse d’une dent entière reste expérimentale.
Comment la perte de dents affecte-t-elle la parole ? | LYGOS DENTAL
Comment la perte de dents affecte-t-elle la parole ?
La perte de dents peut affecter la parole en modifiant la circulation de l’air dans la bouche et les points de contact de la langue et des lèvres. Les espaces — surtout au niveau des dents de devant — rendent souvent les sons comme s, z, f, v et th plus difficiles à prononcer, entraînant un zézaiement ou un sifflement. Remplacer les dents manquantes et ajuster le soutien de la morsure améliore généralement la clarté.
Table des matières
Pourquoi les dents sont importantes pour une parole claire

Les dents font partie du « système d’articulation » qui façonne le son. Elles aident à contrôler le flux d’air et fournissent des surfaces stables pour que la langue et les lèvres s’appuient lors de la formation des consonnes.
Lorsqu’une dent est manquante, la bouche compense souvent en modifiant la position de la langue ou en laissant s’échapper de l’air. Cela peut déformer certains sons, réduire leur netteté ou rendre la parole moins fluide — surtout à vitesse de conversation normale.
Quels sons sont les plus affectés
Sons S et Z
Les sons sifflants comme “s” et “z” reposent sur un canal étroit d’air dirigé vers les dents de devant. L’absence de ces dents peut élargir ce canal, provoquant un zézaiement, un sifflement ou un son plus doux et moins net.
Sons F et V
Pour les sons “f” et “v”, les dents supérieures de devant touchent légèrement la lèvre inférieure. Si ces dents manquent ou sont fortement déplacées, il devient plus difficile de créer la friction correcte, ce qui peut entraîner des substitutions (par exemple, un son plus proche de “p” ou “b”).
Sons T, D, N et Th
Les sons comme “t”, “d”, “n” et “th” dépendent d’un placement précis de la langue près des dents et de la crête derrière elles. Les espaces peuvent modifier la cible et le timing de la langue, ce qui rend les mots légèrement brouillons ou moins clairs jusqu’à adaptation.
Ce qui change lorsque des dents sont manquantes
L’impact ne se limite pas à l’espace visible. La perte de dents peut affecter la parole par plusieurs changements pratiques :
- L’air s’échappe par des espaces qui étaient auparavant scellés par les dents.
- La langue peut se positionner différemment au repos et pendant la parole.
- La morsure peut changer avec le temps, modifiant la position de la mâchoire et l’équilibre musculaire.
- L’efficacité de la mastication diminue, ce qui peut influencer la préparation à la parole pendant les conversations.
Comment la localisation et le nombre de dents manquantes influencent l’impact

La perte de dents de devant entraîne souvent les changements de parole les plus visibles car elles participent directement à la formation de nombreuses consonnes. Une seule dent manquante peut créer un léger sifflement, tandis que plusieurs espaces peuvent nuire nettement à la clarté.
La perte de dents postérieures affecte généralement d’abord la mastication plus que la prononciation. Avec le temps, elle peut réduire le soutien de la morsure, provoquer des déplacements et modifier la posture de la mâchoire — ce qui peut influencer indirectement la parole et le confort.
Perte de dents et confiance en société
Les changements de parole peuvent être frustrants, même s’ils sont légers. Certaines personnes parlent plus lentement, évitent certains mots ou se retiennent en société par gêne concernant leur prononciation ou leur apparence.
Si vous vous surprenez à éviter des conversations, des réunions ou des appels téléphoniques, il est utile de traiter rapidement la cause dentaire. Restaurer une morsure stable et des surfaces dentaires aide souvent tant à la clarté qu’à la confiance.
Comment améliorer la parole après une perte dentaire
De nombreux problèmes de parole s’améliorent une fois les dents manquantes remplacées et la bouche adaptée. La solution dépend du nombre de dents manquantes, de leur emplacement et de votre santé bucco-dentaire générale.
Implants dentaires
Les implants remplacent la racine et la couronne de la dent, offrant une surface fixe et stable pour la parole et la mastication. Ils sont particulièrement utiles pour les dents de devant, où le contrôle du flux d’air et le contact labial sont essentiels.
Ponts dentaires
Les ponts peuvent restaurer les dents manquantes en s’ancrant aux dents voisines. Si l’ajustement est précis, ils améliorent souvent rapidement la prononciation car ils recréent les surfaces nécessaires à la langue et aux lèvres.
Prothèses complètes et partielles
Les prothèses peuvent améliorer la parole, mais l’ajustement est essentiel. Si elles bougent pendant que vous parlez, cela peut provoquer des cliquetis, des glissements ou un son étouffé — des problèmes souvent corrigés par des ajustements, des rebasages ou des modifications de conception.
Quand l’orthophonie peut aider
Si vous avez un zézaiement établi, une perte dentaire de longue date ou des difficultés à vous adapter après un traitement, un orthophoniste peut enseigner des stratégies pratiques de positionnement et de gestion du flux d’air. Le traitement dentaire et l’orthophonie fonctionnent bien ensemble.
La perte de dents peut-elle être évitée ?
Tous les cas ne sont pas évitables, mais le risque diminue fortement avec des soins à domicile réguliers et des contrôles de routine. La carie, les maladies des gencives, les traumatismes et les habitudes comme le bruxisme sont des causes courantes.
Brossez-vous les dents deux fois par jour avec un dentifrice au fluor, nettoyez entre les dents quotidiennement et consultez régulièrement un dentiste. Si vous pratiquez des sports de contact ou grincez des dents la nuit, un protège-dents ou une gouttière de nuit peut également protéger vos dents.
Questions fréquemment posées
A perda de dentes pode afetar a fala?
Sim, a perda dentária pode causar ceceio e dificuldade com sons s, f, v, th.
Problemas dentários podem causar problemas de fala?
Sim, dor, inchaço, má oclusão ou próteses mal ajustadas podem prejudicar a fala clara.
A perda de dentes afeta sua voz?
Sim, dentes faltando mudam articulação e fluxo de ar, alterando sutilmente a voz percebida.
Quais dentes afetam mais a fala?
Incisivos e caninos anteriores, especialmente superiores, afetam mais os sons s, f, v, th.
Dentes faltando podem causar problemas de fala?
Sim, dentes faltando atrapalham posição da língua e fluxo de ar, distorcendo consoantes.
Dent définitive avant la chute de la dent de lait | LYGOS DENTAL
Dent Permanente Avant la Chute de la Dent de Lait
Il arrive qu’une dent permanente pousse derrière une dent de lait avant que celle-ci ne devienne mobile. Cette “double rangée” (souvent appelée “dents de requin”) est généralement causée par une dent de lait qui ne tombe pas à temps. De nombreux cas se corrigent d’eux-mêmes lorsque la dent de lait tombe, mais un dentiste doit vérifier s’il y a un encombrement, des problèmes d’hygiène ou un problème d’occlusion.
Table des matières
Comment S’appelle Cette Situation
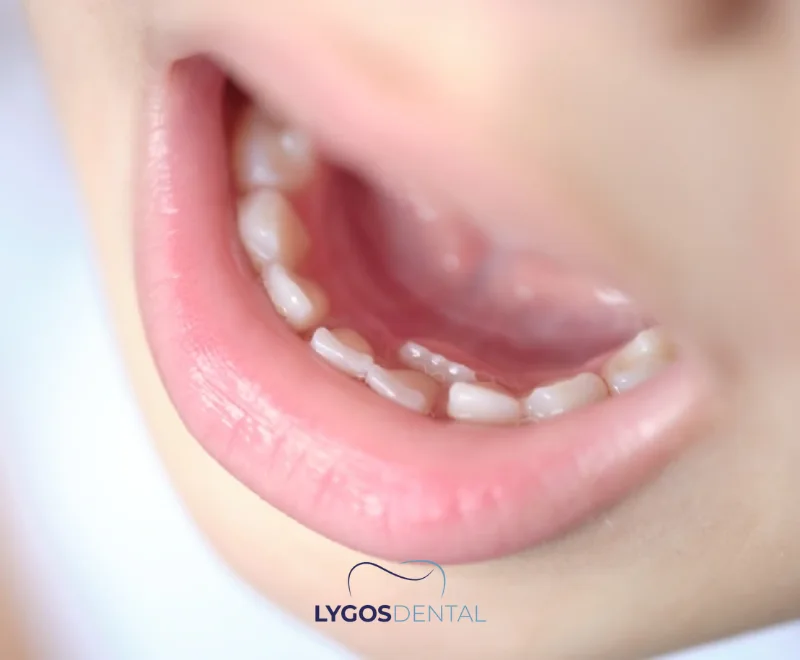
Lorsqu’une dent permanente apparaît alors que la dent de lait est encore en place, on peut observer deux rangées de dents. Les dentistes décrivent souvent cela comme une dent de lait persistante avec une dent permanente en éruption ; de nombreux parents parlent de “double rangée de dents” ou de “dents de requin”. C’est fréquent au niveau des dents inférieures de devant, mais cela peut survenir ailleurs dans la bouche.
Calendrier Normal d’Éruption Dentaire Chez l’Enfant
La plupart des enfants ont leurs premières dents de lait vers l’âge de 6 mois, et l’ensemble complet de 20 dents de lait est généralement en place vers 2–3 ans. Les dents permanentes commencent souvent à apparaître vers l’âge de 6 ans et continuent de remplacer les dents de lait jusqu’à l’adolescence. Chaque enfant se développant à son propre rythme, le calendrier exact peut varier.
Pourquoi Une Dent Permanente Peut Sortir Avant la Dent de Lait
Dans de nombreux cas, la dent permanente suit son calendrier, mais la dent de lait ne se déplace pas comme prévu. Voici les raisons les plus courantes observées par les dentistes :
Génétique et Différences de Chronologie
Les schémas d’éruption sont souvent héréditaires. Certains enfants perdent naturellement leurs dents de lait plus tard, même lorsque la dent permanente est prête à sortir.
Une Dent de Lait Qui Ne Devient Pas Mobile
Si la racine de la dent de lait ne se résorbe pas à temps, la dent peut rester bien ancrée. La dent permanente suit alors le chemin de moindre résistance et peut sortir derrière ou devant.
Caries, Traumatisme ou Infection de la Dent de Lait
Les caries ou un traumatisme antérieur peuvent modifier le comportement d’une dent de lait à l’approche de la dent permanente. Une dent de lait endommagée peut devenir instable ou une inflammation peut dévier la trajectoire d’éruption.
Espace Limité dans la Mâchoire
S’il n’y a pas assez de place, la dent permanente peut sortir de travers. L’encombrement est une raison pour laquelle la nouvelle dent apparaît derrière la dent de lait au lieu de la pousser comme prévu.
Signes Fréquemment Remarqués par les Parents

L’apparition d’une seconde dent derrière la dent de lait est un signe classique. On peut également observer un encombrement, une dent qui semble tournée ou une dent de lait qui ne bouge pas même si une nouvelle dent est visible. Une légère sensibilité peut survenir durant l’éruption, mais toute douleur importante, enflure ou fièvre doit être examinée rapidement.
Que Se Passe-t-il Si On Ignore le Problème
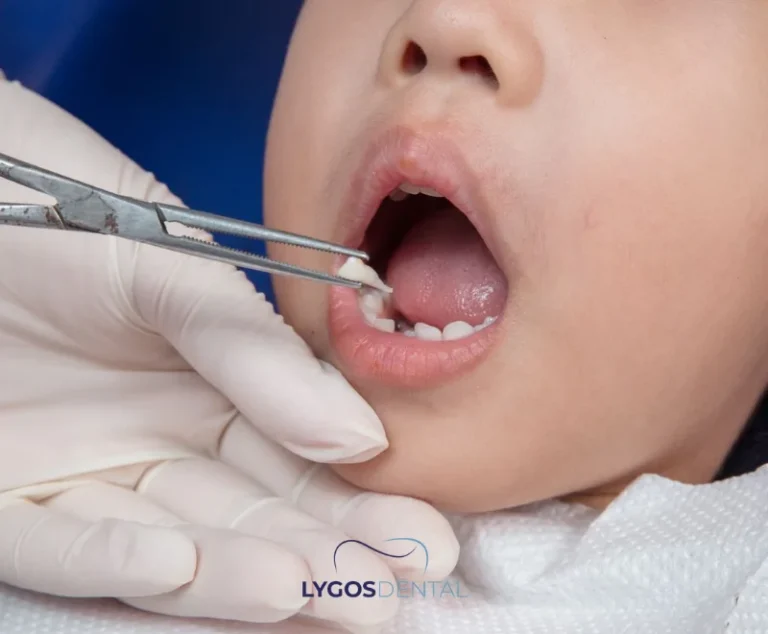
Certains enfants s’auto-corrigent une fois que la dent de lait finit par tomber, surtout s’il y a suffisamment d’espace dans l’arcade. Si la dent de lait reste en place, la dent permanente peut se déplacer vers une mauvaise position, compliquant l’alignement futur. Deux rangées de dents peuvent aussi retenir les aliments, augmentant le risque de caries et d’irritation gingivale.
Ce Que le Dentiste Peut Recommander
Le traitement dépend de l’âge de l’enfant, du degré de mobilité de la dent de lait et de l’espace disponible pour la dent permanente. Le dentiste peut faire une radiographie pour vérifier la position des dents et la racine de la dent de lait.
Surveillance Attentive
Si la dent de lait est déjà mobile et qu’il y a de la place, le dentiste peut simplement surveiller. Une fois la dent de lait tombée, la langue et la mastication normale aident souvent à guider la dent permanente vers l’avant avec le temps.
Extraction de la Dent de Lait
Si la dent de lait ne bouge pas et bloque la dent permanente, une extraction peut être recommandée. Cela peut réduire le risque d’encombrement à long terme et aide la dent permanente à se positionner correctement.
Suivi Orthodontique
Si l’encombrement est important ou si l’occlusion est affectée, le dentiste peut orienter votre enfant vers un orthodontiste. Un traitement interceptif précoce peut parfois créer de l’espace et réduire le besoin de traitements plus complexes plus tard.
Ce Que Vous Pouvez Faire à la Maison
Continuez à brosser les dents deux fois par jour et portez une attention particulière à la zone où la nouvelle dent fait éruption, car les aliments peuvent s’y accumuler facilement. Si votre enfant sait utiliser du fil dentaire, le passage du fil entre les dents serrées aide à prévenir les caries. Évitez de trop bouger une dent de lait ferme ; laissez le dentiste décider quand elle peut tomber.
Quand Prendre Rendez-vous Chez le Dentiste
Prenez rendez-vous si une dent permanente est visible et que la dent de lait n’est pas mobile, ou si la dent semble très mal positionnée. Consultez également en cas de gonflement, douleur persistante, mauvais goût ou gencives qui saignent. Une évaluation précoce est la meilleure façon de prévenir l’encombrement et de protéger la nouvelle dent permanente.
FAQ
Est-il normal que les dents définitives sortent avant la chute des dents de lait ?
Oui, c’est fréquent; dent définitive peut percer avant chute de dent de lait.
Que se passe-t-il si une dent définitive sort devant une dent de lait ?
Cela peut créer deux rangées et du chevauchement; extraction de la dent de lait possible.
Qu’est-ce que la règle 7-4 pour l’éruption dentaire ?
Elle signifie premières dents vers 7 mois, puis quatre nouvelles dents tous les 4 mois.
Que faut-il faire si les dents définitives sortent derrière les dents de lait ?
Faites bouger la dent de lait si mobile; sinon, consultez pour possible extraction.
Combien de temps une dent de lait peut-elle rester en place ?
Jusqu’à 12 ans peut être normal; au-delà, rechercher inclusion ou dent définitive absente.
Qu’est-ce qui cause l’éruption précoce des dents définitives ?
Éruption précoce: hérédité, perte précoce de dents de lait, traumatisme, ou troubles endocriniens.