Comment se débarrasser de la mauvaise haleine ?
Comment se débarrasser de la mauvaise haleine
La mauvaise haleine est le plus souvent causée par des bactéries sur les dents, les gencives et la langue. Brossez-vous les dents et utilisez du fil dentaire quotidiennement, nettoyez votre langue, restez hydraté et traitez la bouche sèche. Si l’odeur persiste plus de quelques semaines ou s’accompagne de saignements des gencives, de reflux ou de symptômes sinusaux, prenez rendez-vous chez un dentiste ou un médecin pour en trouver la cause.
Quelles sont les causes de la mauvaise haleine

L’halitose commence généralement dans la bouche, mais elle peut aussi être liée au nez, à la gorge ou au système digestif. Les déclencheurs courants incluent :
- Mauvaise hygiène bucco-dentaire : La plaque, les particules alimentaires piégées et une langue non nettoyée permettent l’accumulation de bactéries productrices d’odeurs.
- Bouche sèche (xérostomie) : Une faible salivation facilite la persistance des bactéries et des composés soufrés.
- Maladies des gencives et caries : Les gencives enflammées, le tartre et les caries non traitées peuvent provoquer une odeur persistante.
- Calculs amygdaliens, sinusite ou écoulement postnasal : Le mucus et les débris nourrissent les bactéries et produisent une forte odeur.
- Tabac et alcool : Ils assèchent la bouche et laissent des résidus odorants.
- Alimentation et jeûne : L’ail, l’oignon, les régimes pauvres en glucides et les longs intervalles entre les repas peuvent modifier la chimie de l’haleine.
- Reflux : L’acide gastrique ou les régurgitations peuvent contribuer à une mauvaise haleine chez certaines personnes.
Moyens rapides pour améliorer l’haleine dès aujourd’hui
Si vous avez besoin d’un rafraîchissement immédiat, ces gestes aident la plupart des gens :
- Brossez-vous les dents pendant deux minutes, puis utilisez du fil dentaire (ou des brossettes interdentaires) pour retirer les débris coincés.
- Nettoyez votre langue de l’arrière vers l’avant avec un gratte-langue ou les poils de votre brosse à dents.
- Buvez de l’eau et rincez-vous la bouche ; répétez si vous avez consommé du café, de l’alcool ou ressenti une bouche sèche.
- Mâchez un chewing-gum sans sucre (au xylitol, par exemple) pour stimuler la salive.
- Utilisez un bain de bouche antibactérien sans alcool pour un coup de frais temporaire.
Routine de soins bucco-dentaires pour prévenir la mauvaise haleine
La régularité compte plus qu’un produit spécifique. Visez à :
- Brosser deux fois par jour : Concentrez-vous sur la ligne gingivale et les molaires du fond ; brossez avant de dormir sans vous presser.
- Utiliser du fil dentaire une fois par jour : Les odeurs proviennent souvent des zones entre les dents où la brosse ne passe pas.
- Nettoyer la langue chaque jour : La majorité des composés responsables de l’odeur proviennent de la surface de la langue.
- Hydrater et gérer la bouche sèche : Buvez régulièrement, limitez l’alcool et demandez à votre dentiste des sprays ou pastilles pour la bouche sèche si nécessaire.
- Consulter régulièrement un dentiste : Les nettoyages professionnels et le traitement précoce des maladies des gencives font une grande différence.
Remèdes maison qui valent la peine d’être essayés

Les remèdes maison peuvent être utiles en complément, mais ils ne remplacent pas le brossage, le fil dentaire et les soins professionnels.
- Rinçage à l’eau salée : Un rinçage doux peut rafraîchir la bouche et apaiser les gencives irritées.
- Rinçage au bicarbonate : Peut neutraliser les acides et réduire les odeurs ; à éviter en excès si cela irrite.
- Persil ou menthe : Utile pour une fraîcheur temporaire, surtout après les repas.
- Thé vert : Favorise l’hygiène bucco-dentaire et réduit les odeurs soufrées chez certaines personnes.
- Yaourt nature ou aliments probiotiques : Peut aider en cas de déséquilibre digestif contribuant à l’odeur.
Les aliments à privilégier et ceux à éviter
L’haleine varie selon ce que vous mangez et la fréquence de vos repas.
Aliments bénéfiques pour l’haleine
- Fruits et légumes croquants (pommes, carottes, concombres) pour stimuler la salive et réduire la plaque.
- Yaourt nature et aliments fermentés pour les probiotiques.
- L’eau, surtout entre les repas et après le café.
Déclencheurs courants
- Ail, oignons et plats fortement épicés (l’odeur peut durer plusieurs heures).
- Snacks sucrés et consommation fréquente de boissons sucrées (nourrit les bactéries).
- Alcool et tabac (effet asséchant et résidus).
- Régimes très pauvres en glucides ou jeûnes prolongés (peuvent entraîner une haleine cétonique).
Quand la mauvaise haleine peut révéler un problème de santé

Si vous appliquez les bases correctement et que l’odeur ne s’améliore pas, il vaut la peine de chercher au-delà du brossage. Parmi les causes possibles : une infection sinusale persistante, une maladie des gencives non traitée, un reflux ou un diabète mal contrôlé. Les causes graves sont rares, mais une halitose persistante mérite d’être examinée.
Quand consulter un dentiste ou un médecin
Prenez rendez-vous si vous remarquez l’un des éléments suivants :
- Mauvaise haleine durant plus de 2–3 semaines malgré une bonne hygiène bucco-dentaire.
- Gencives qui saignent, gonflement, dents mobiles ou douleur dentaire.
- Langue enrobée de dépôts revenant rapidement, ou goût désagréable persistant.
- Rots fréquents, goût acide ou régurgitations.
- Congestion chronique, pression faciale ou écoulement postnasal.
- Perte de poids inexpliquée, fièvre ou autres symptômes généraux.
Questions fréquentes
Est-ce normal d’avoir mauvaise haleine le matin ?
Oui. La salive diminue pendant la nuit, ce qui accentue les odeurs. Le brossage, le fil dentaire et le nettoyage de la langue le matin suffisent généralement à y remédier.
Quelle est la meilleure solution naturelle ?
Un gratte-langue associé à une bonne hydratation est souvent l’approche « naturelle » la plus efficace. Les herbes comme le persil aident à court terme mais ne suppriment pas la couche bactérienne.
Un bain de bouche peut-il guérir la mauvaise haleine ?
Le bain de bouche peut réduire temporairement l’odeur, mais il ne traite pas les caries, les maladies des gencives ou la sécheresse buccale. Optez pour des formules sans alcool en cas de bouche sèche.
Les problèmes d’estomac peuvent-ils causer une mauvaise haleine ?
Parfois. Le reflux peut y contribuer, mais la plupart des cas proviennent de la bouche. En cas de brûlures d’estomac fréquentes ou de régurgitations, consultez un professionnel de santé.
Comment combler les espaces entre les dents (diastème) ?
Comment Se Débarrasser de la Mauvaise Haleine
La mauvaise haleine est le plus souvent causée par des bactéries sur les dents, les gencives et la langue. Brossez-vous les dents et utilisez du fil dentaire quotidiennement, nettoyez votre langue, restez hydraté et traitez la bouche sèche. Si l’odeur persiste pendant plus de quelques semaines ou s’accompagne de saignements des gencives, de reflux ou de symptômes des sinus, prenez rendez-vous chez un dentiste ou un médecin pour en identifier la cause.
Quelles Sont les Causes de la Mauvaise Haleine

L’halitose commence généralement dans la bouche, mais elle peut aussi être liée au nez, à la gorge ou au système digestif. Les déclencheurs courants incluent :
- Mauvaise hygiène bucco-dentaire : La plaque, les débris alimentaires et une langue sale permettent aux bactéries productrices d’odeurs de proliférer.
- Bouche sèche (xérostomie) : Un faible débit de salive favorise la persistance des bactéries et des composés soufrés.
- Maladies des gencives et caries : Les gencives enflammées, le tartre et les caries non traitées peuvent créer une odeur persistante.
- Calculs amygdaliens, sinusite ou écoulement post-nasal : Le mucus et les débris nourrissent les bactéries et provoquent une forte odeur.
- Tabac et alcool : Ils assèchent la bouche et laissent des résidus odorants.
- Régime alimentaire et jeûne : L’ail/les oignons, les régimes pauvres en glucides et de longs intervalles entre les repas modifient la chimie de l’haleine.
- Reflux : L’acide gastrique ou les régurgitations peuvent contribuer à une mauvaise haleine chez certaines personnes.
Moyens Rapides d’Améliorer Son Haleine Dès Aujourd’hui
Si vous avez besoin d’une solution rapide dans la journée, ces étapes aident la majorité des gens :
- Brossez-vous les dents pendant deux minutes, puis utilisez du fil dentaire (ou des brossettes) pour retirer les débris.
- Nettoyez votre langue de l’arrière vers l’avant avec un gratte-langue ou votre brosse à dents.
- Buvez de l’eau et rincez-vous la bouche ; répétez après le café, l’alcool ou un épisode de bouche sèche.
- Mâchez un chewing-gum sans sucre (le xylitol est une bonne option) pour stimuler la salive.
- Utilisez un bain de bouche antibactérien sans alcool pour un effet temporaire.
Routine de Soin Buccal Quotidienne Pour Prévenir la Mauvaise Haleine
La régularité est plus importante que n’importe quel produit. Essayez de :
- Vous brosser les dents deux fois par jour : Concentrez-vous sur la ligne gingivale et les molaires du fond ; ne bâclez pas le brossage du soir.
- Utiliser du fil dentaire une fois par jour : L’odeur provient souvent des espaces interdentaires, inaccessibles à la brosse à dents.
- Nettoyer votre langue quotidiennement : La plupart des composés odorants viennent de la surface de la langue.
- Hydratez-vous et gérez la bouche sèche : Buvez régulièrement, limitez l’alcool et demandez à votre dentiste des sprays ou pastilles si besoin.
- Consultez régulièrement un dentiste : Les nettoyages professionnels et le traitement précoce des maladies des gencives font une vraie différence.
Remèdes Maison Qui Valent la Peine d’Essayer
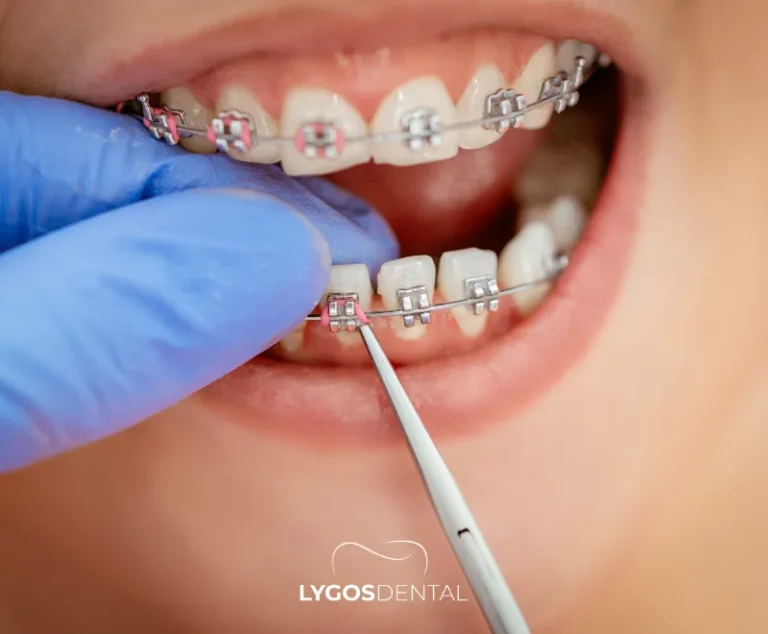
Les remèdes maison peuvent être utiles en complément, mais ne remplacent pas le brossage, le fil dentaire et les soins dentaires.
- Rinçage à l’eau salée : Un rinçage doux peut rafraîchir la bouche et apaiser les gencives irritées.
- Rinçage au bicarbonate de soude : Peut neutraliser les acides et réduire les odeurs ; éviter une utilisation excessive si cela irrite la bouche.
- Persil ou menthe : Utile pour une fraîcheur temporaire, surtout après les repas.
- Thé vert : Favorise l’hygiène buccale et peut réduire les odeurs soufrées chez certaines personnes.
- Yaourt nature ou autres aliments probiotiques : Peut aider si un déséquilibre digestif est en cause.
Les Aliments Qui Aident et Ceux Qui Empirent les Choses
L’haleine change selon ce que vous mangez et la fréquence des repas.
Aliments Favorables à l’Haleine
- Fruits et légumes croquants (pommes, carottes, concombres) pour stimuler la salive et réduire la plaque.
- Yaourt nature et aliments fermentés pour les probiotiques.
- L’eau, surtout entre les repas et après le café.
Déclencheurs Courants
- Ail, oignons et plats fortement épicés (l’odeur peut durer des heures).
- Snacks sucrés et boissons sucrées en continu (nourrissent les bactéries).
- Alcool et tabac (effet asséchant et résidus).
- Régimes très pauvres en glucides ou jeûnes prolongés (peuvent entraîner une haleine cétonique).
Quand la Mauvaise Haleine Est un Signe de Problème de Santé

Si vous appliquez déjà les bases et que l’odeur ne s’améliore pas, il vaut la peine de chercher au-delà du brossage. Les causes possibles incluent : sinusite persistante/écoulement post-nasal, maladie des gencives non traitée, reflux ou diabète mal contrôlé. Les causes graves sont rares, mais une halitose persistante doit être examinée, pas ignorée.
Quand Consulter un Dentiste ou un Médecin
Prenez rendez-vous si vous remarquez l’un des signes suivants :
- Mauvaise haleine qui dure plus de 2 à 3 semaines malgré une bonne hygiène.
- Saignement des gencives, gonflement, dents mobiles ou douleurs dentaires.
- Langue chargée qui revient vite ou goût désagréable persistant.
- Rots acides fréquents, goût amer ou régurgitations.
- Congestion chronique, pression faciale ou écoulement post-nasal.
- Perte de poids inexpliquée, fièvre ou autres symptômes généralisés.
Questions Fréquemment Posées
Est-il normal d’avoir mauvaise haleine le matin ?
Oui. La salive diminue pendant le sommeil, donc les odeurs augmentent. Un brossage, un passage du fil dentaire et un nettoyage de la langue le matin suffisent généralement à l’éliminer.
Quelle est la meilleure option naturelle ?
Un gratte-langue associé à une bonne hydratation est souvent l’approche “naturelle” la plus efficace. Des herbes comme le persil aident à court terme, mais ne suppriment pas le biofilm bactérien sous-jacent.
Le bain de bouche guérit-il la mauvaise haleine ?
Le bain de bouche peut réduire l’odeur temporairement, mais il ne traite pas les caries, maladies gingivales ou la bouche sèche. Choisissez des formules sans alcool en cas de sécheresse buccale.
Les problèmes d’estomac peuvent-ils causer une mauvaise haleine ?
Parfois. Le reflux peut y contribuer, mais la plupart des cas commencent dans la bouche. En cas de brûlures d’estomac ou de régurgitations fréquentes, consultez un professionnel de santé.
Comment l’utilisation d’un gratte-langue affecte-t-elle la santé dentaire ?
Quel est l’effet de l’utilisation d’un gratte-langue sur la santé dentaire ?
L’utilisation d’un gratte-langue élimine les bactéries et les débris présents à la surface de la langue, en particulier vers l’arrière. Cela peut améliorer visiblement l’haleine, favoriser un meilleur équilibre des bactéries buccales et réduire la charge bactérienne responsable de la plaque et de l’irritation des gencives. Cela ne prend que quelques secondes et fonctionne mieux lorsqu’il est pratiqué quotidiennement.
Le brossage et l’utilisation de fil dentaire font l’essentiel du travail, mais la langue abrite également une grande quantité de bactéries. Lorsqu’une couche se forme, elle peut entraîner une mauvaise haleine et redéposer des microbes sur les dents et les gencives. Le nettoyage de la langue est un complément simple qui peut améliorer votre routine sans prendre beaucoup de temps.
Qu’est-ce qu’un gratte-langue ?

Un gratte-langue (souvent appelé racloir lingual) est un outil d’hygiène bucco-dentaire conçu pour soulever et retirer le dépôt sur la langue. Ce dépôt est un mélange de bactéries, de cellules mortes, de particules alimentaires et de protéines salivaires. La plupart des gratte-langues sont en plastique, en acier inoxydable ou en silicone, et la tête est incurvée pour épouser la forme de la langue.
De nombreuses brosses à dents peuvent atteindre la langue, mais elles ne sont pas conçues pour racler. Un gratte-langue dédié élimine généralement le dépôt plus efficacement en moins de passages, ce qui peut être plus doux pour beaucoup de gens.
Comment utiliser un gratte-langue
La technique est plus importante que la force. Préférez quelques passages légers et contrôlés plutôt que d’appuyer fortement.
- Rincez le gratte-langue à l’eau avant de commencer.
- Tirez la langue et placez le gratte-langue vers l’arrière (arrêtez si vous avez un haut-le-cœur — commencez un peu plus en avant et reculez progressivement).
- Faites glisser le gratte-langue vers la pointe de la langue.
- Rincez l’outil à l’eau courante après chaque passage.
- Répétez 2 à 5 fois, jusqu’à ce que la surface paraisse plus propre.
- Rincez votre bouche avec de l’eau. Utilisez un bain de bouche ensuite si cela fait partie de votre routine.
- Lavez le gratte-langue et laissez-le sécher complètement avant de le ranger.
Comment le nettoyage de la langue soutient la santé bucco-dentaire
Aide à réduire la mauvaise haleine
L’arrière de la langue abrite souvent des bactéries anaérobies qui libèrent des composés soufrés volatils. Ces composés sont un facteur majeur de l’haleine du matin et de l’halitose persistante. Le nettoyage régulier de la langue réduit la couche bactérienne à l’origine de ces odeurs.
Peut réduire le transfert de plaque
Les bactéries ne restent pas en place. Une langue encrassée peut réensemencer les dents avec des microbes, ce qui peut contribuer à la formation de plaque avec le temps. Le nettoyage de la langue aide à réduire ce réservoir et favorise une meilleure propreté entre les brossages.
Favorise le confort des gencives
Réduire la charge bactérienne globale peut limiter les facteurs d’irritation dans la bouche. Le nettoyage de la langue ne remplace pas un traitement contre les maladies des gencives, mais complète le brossage, le fil dentaire et les nettoyages professionnels.
Peut améliorer le goût
Un dépôt important sur la langue peut émousser les papilles gustatives. Lorsque la surface est plus propre, de nombreuses personnes perçoivent les saveurs plus clairement, surtout au réveil.
Comment choisir un gratte-langue efficace

La « meilleure » option est celle que vous utiliserez régulièrement et confortablement. Le matériau et la conception influencent la sensation, la durabilité et la facilité de nettoyage.
Acier inoxydable
Durable, facile à laver à fond, et offre généralement un raclage ferme en un ou deux passages. Choisissez des bords arrondis et une forme adaptée à la largeur de votre langue.
Plastique
Léger et peu coûteux. Remplacez-le si le bord se déforme, devient rugueux ou présente des fissures où les bactéries peuvent s’accumuler.
Silicone ou embouts souples
Convient aux langues sensibles ou aux personnes qui débutent. Ils peuvent nécessiter quelques passages supplémentaires par rapport aux grattoirs plus fermes.
Gratte-langue de type brosse
Ils combinent des poils avec un bord gratteur ou une surface texturée. Ils peuvent être confortables, mais les modèles sans grattoir laissent souvent plus de dépôt.
Erreurs fréquentes à éviter
- Utiliser trop de pression, ce qui peut causer des douleurs ou de petites coupures.
- Ne nettoyer que le devant de la langue. L’arrière nécessite souvent plus d’attention.
- Négliger l’hygiène de l’outil. Rincez-le bien et laissez-le sécher pour limiter la prolifération bactérienne.
- Partager un gratte-langue. Considérez-le comme une brosse à dents : il est personnel.
- En faire trop. Une fois par jour suffit pour la plupart des gens.
Quand intégrer le nettoyage de la langue à votre routine
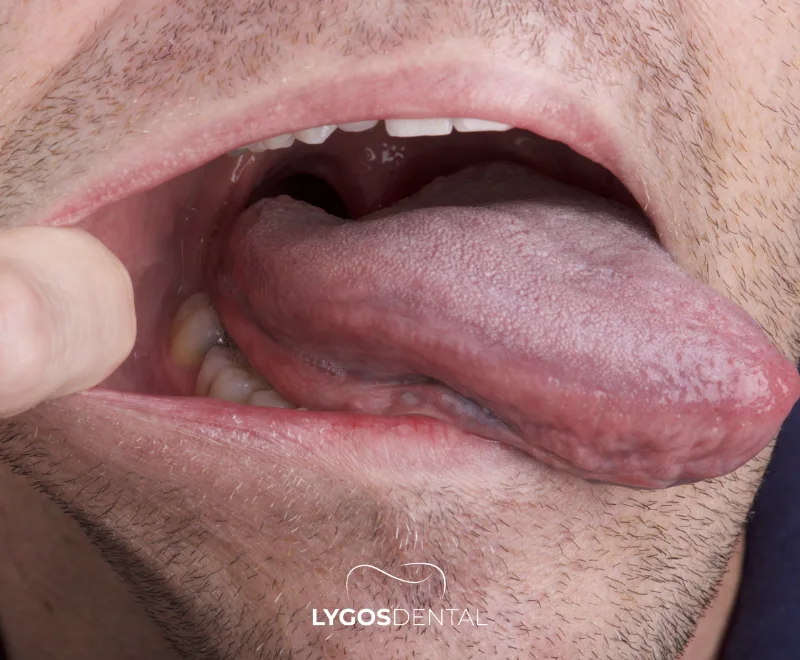
La plupart des gens préfèrent utiliser un gratte-langue le matin, lorsque les bactéries et la sécheresse de la nuit rendent le dépôt plus visible. Vous pouvez le faire avant ou après le brossage — les deux conviennent tant que vous êtes régulier. En cas de mauvaise haleine persistante, un deuxième nettoyage léger dans la journée peut aider.
Quand consulter un dentiste
Si la mauvaise haleine persiste malgré le brossage, le fil dentaire et le nettoyage de la langue, cela peut être lié à une maladie des gencives, une bouche sèche, des calculs amygdaliens, des problèmes de sinus ou digestifs. Demandez aussi conseil si vous avez une langue douloureuse, des plaies qui ne guérissent pas ou un dépôt qui ne s’améliore pas malgré une hygiène régulière.
Questions fréquentes
Est-il vraiment nécessaire d’utiliser un gratte-langue ?
Ce n’est pas obligatoire, mais cela peut faire une vraie différence pour l’haleine et la propreté buccale générale. La langue contient beaucoup de bactéries, et un nettoyage quotidien rapide peut réduire cet amas.
À quelle fréquence dois-je utiliser un gratte-langue ?
Une fois par jour suffit pour la majorité des gens. En cas de mauvaise haleine persistante, vous pouvez l’utiliser deux fois par jour à condition de rester doux.
Se brosser la langue avec une brosse à dents est-il suffisant ?
Cela peut aider, mais les poils de la brosse ont tendance à étaler le dépôt plutôt qu’à le retirer. Un gratte-langue est conçu pour racler efficacement la surface.
Le nettoyage de la langue peut-il remplacer le brossage ou le fil dentaire ?
Non. Le nettoyage de la langue complète votre routine, mais le brossage et l’utilisation du fil dentaire restent essentiels pour prévenir les caries et les maladies des gencives.
Prix Smile Design
Comment l’utilisation d’un gratte-langue affecte-t-elle la santé dentaire ?
Utiliser un gratte-langue élimine les bactéries et les débris présents à la surface de la langue, en particulier vers l’arrière. Cela peut améliorer visiblement la mauvaise haleine, favoriser un équilibre plus sain des bactéries buccales et réduire la charge qui contribue à la plaque dentaire et à l’irritation des gencives. Cela ne prend que quelques secondes et fonctionne mieux en tant qu’habitude quotidienne.
Se brosser les dents et utiliser du fil dentaire font le plus gros du travail, mais la langue abrite également une grande quantité de bactéries buccales. Lorsqu’une couche s’accumule, elle peut alimenter la mauvaise haleine et propager des microbes sur les dents et les gencives. Le nettoyage de la langue est un ajout simple qui peut affiner votre routine sans y consacrer beaucoup de temps.
Qu’est-ce qu’un gratte-langue ?

Un gratte-langue (souvent appelé racloir à langue) est un outil de soin bucco-dentaire conçu pour soulever et retirer la couche présente sur la langue. Cette couche est un mélange de bactéries, de cellules mortes, de particules alimentaires et de protéines salivaires. La plupart des gratte-langues sont en plastique, en acier inoxydable ou en silicone, et leur tête est courbée pour s’adapter à la forme de la langue.
De nombreuses brosses à dents peuvent atteindre la langue, mais elles ne sont pas conçues pour racler. Un gratte-langue dédié enlève généralement la couche plus efficacement en moins de passages, ce qui peut être plus doux pour beaucoup de gens.
Comment utiliser un gratte-langue
La technique est plus importante que la force. Privilégiez quelques mouvements légers et contrôlés plutôt que de trop appuyer.
- Rincez le gratte-langue à l’eau avant de commencer.
- Tirez la langue et placez le gratte-langue vers l’arrière (arrêtez-vous si vous avez un haut-le-cœur — commencez un peu plus en avant et reculez progressivement).
- Faites glisser le gratte-langue vers l’avant jusqu’à la pointe de la langue.
- Rincez l’outil à l’eau courante après chaque passage.
- Répétez 2 à 5 fois, jusqu’à ce que la surface paraisse plus propre.
- Rincez votre bouche à l’eau. Utilisez un bain de bouche ensuite si cela fait partie de votre routine.
- Lavez le gratte-langue et laissez-le sécher complètement avant de le ranger.
Comment le nettoyage de la langue soutient la santé bucco-dentaire
Aide à réduire la mauvaise haleine
L’arrière de la langue abrite souvent des bactéries anaérobies qui libèrent des composés sulfurés volatils. Ces composés sont une cause majeure de l’haleine du matin et de l’halitose persistante. Le nettoyage régulier de la langue réduit la couche bactérienne à l’origine de ces odeurs.
Peut réduire le transfert de plaque
Les bactéries ne restent pas en place. Une langue recouverte peut réensemencer les dents avec des microbes, ce qui peut contribuer à l’accumulation de plaque avec le temps. Le nettoyage de la langue aide à réduire ce réservoir et soutient une base plus propre entre les brossages.
Favorise le confort des gencives
Réduire la charge bactérienne globale peut aider à limiter les irritants dans la bouche. Le nettoyage de la langue n’est pas un traitement contre les maladies des gencives, mais il peut compléter le brossage, l’utilisation du fil dentaire et les nettoyages professionnels.
Peut améliorer le goût
Une langue fortement enrobée peut émousser les papilles gustatives. Lorsque la surface est plus propre, de nombreuses personnes perçoivent les saveurs plus nettement, surtout au réveil.
Choisir le gratte-langue le plus efficace
La meilleure option est celle que vous utiliserez régulièrement et confortablement. Le matériau et la conception influent sur la sensation, la durabilité et la facilité de nettoyage.
Acier inoxydable
Durable, facile à laver à fond, et permet généralement un raclage ferme en un ou deux passages. Choisissez des bords arrondis et une forme adaptée à la largeur de votre langue.
Plastique
Léger et peu coûteux. Remplacez-le si le bord se déforme, devient rugueux ou présente des fissures où les bactéries peuvent se cacher.
Silicone ou modèles à embout souple
Une bonne option pour les langues sensibles ou pour les personnes débutantes. Ils peuvent nécessiter quelques passages supplémentaires par rapport aux grattoirs plus fermes.
Gratte-langues de type brosse
Ils combinent des poils avec un bord raclant ou un tampon texturé. Ils peuvent être confortables, mais les modèles sans grattoir laissent souvent plus de résidus.
Erreurs courantes à éviter

- Utiliser trop de pression, ce qui peut provoquer des douleurs ou de petites coupures.
- Nettoyer uniquement l’avant de la langue. L’arrière nécessite souvent plus d’attention.
- Négliger l’hygiène de l’outil. Bien rincer et laisser sécher pour limiter la croissance bactérienne.
- Partager un gratte-langue. Considérez-le comme une brosse à dents — usage personnel uniquement.
- En faire trop. Une fois par jour suffit pour la plupart des gens.
Où le nettoyage de la langue s’intègre-t-il dans une routine quotidienne ?
La plupart des gens préfèrent utiliser un gratte-langue le matin, lorsque les bactéries accumulées pendant la nuit et la sécheresse rendent le dépôt plus visible. Vous pouvez le faire avant ou après le brossage — les deux conviennent tant que vous êtes régulier. En cas de mauvaise haleine persistante, un second nettoyage léger plus tard dans la journée peut aider.
Quand consulter un dentiste
Si la mauvaise haleine persiste malgré le brossage, le fil dentaire et le nettoyage de la langue, elle peut être liée à une maladie des gencives, une sécheresse buccale, des amygdales, des problèmes de sinus ou digestifs. Demandez également conseil si vous avez une langue douloureuse, des plaies qui ne guérissent pas ou un dépôt qui ne s’améliore pas avec l’hygiène régulière.
Foire aux questions
Est-il vraiment nécessaire d’utiliser un gratte-langue ?
Ce n’est pas obligatoire, mais cela peut faire une réelle différence pour l’haleine et la propreté buccale générale. La langue abrite une grande quantité de bactéries, et un nettoyage rapide quotidien permet de réduire cette accumulation.
À quelle fréquence dois-je utiliser un gratte-langue ?
Une fois par jour suffit pour la plupart des gens. Si vous luttez contre une mauvaise haleine tenace, vous pouvez l’utiliser deux fois par jour tant que vous restez doux.
Se brosser la langue avec une brosse à dents est-il suffisant ?
Cela peut aider, mais les poils de la brosse ont tendance à étaler la couche au lieu de la soulever. Un gratte-langue est conçu pour racler efficacement la surface.
Le nettoyage de la langue peut-il remplacer le brossage ou le fil dentaire ?
Non. Le nettoyage de la langue complète votre routine, mais le brossage et le fil dentaire restent les habitudes essentielles pour prévenir les caries et les maladies des gencives.
Qu’est-ce que la résection apicale ?
Qu’est-ce que la résection apicale ?
La résection apicale (apicectomie) est une petite chirurgie dentaire qui consiste à retirer les tissus infectés et une petite partie de l’extrémité de la racine lorsqu’une dent présente encore une inflammation après un traitement de canal. En scellant l’extrémité de la racine et en éliminant l’infection, cette procédure permet de préserver la dent naturelle et de protéger l’os et les gencives environnants.
Meta Title: Résection apicale (Apicectomie) : Définition, indications et récupération
Meta Description: Découvrez ce qu’est la résection apicale (apicectomie), pourquoi elle est pratiquée après l’échec d’un traitement de canal, son déroulement, ses avantages, ses risques et le processus de récupération.
Qu’est-ce que la résection apicale ?
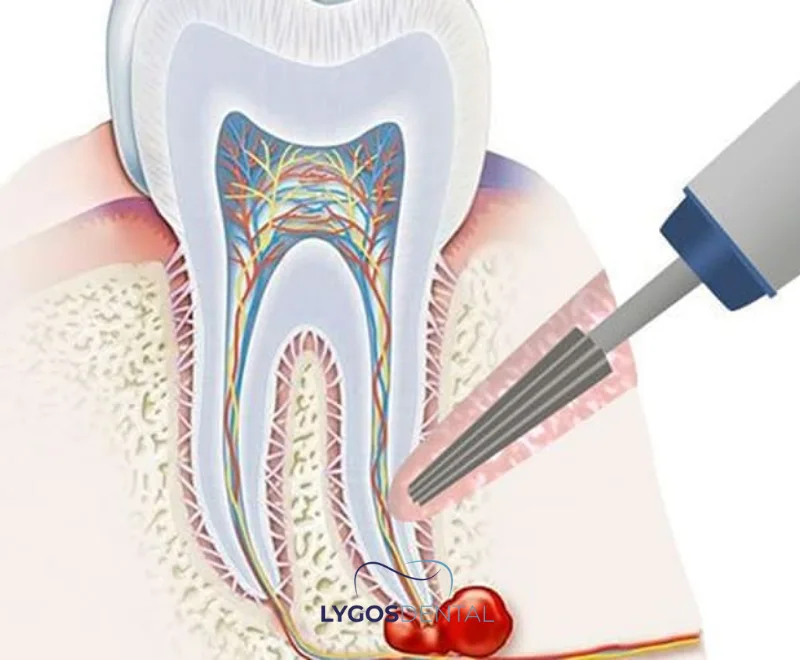
La résection apicale est une procédure endodontique chirurgicale utilisée pour traiter une infection à l’extrémité de la racine d’une dent. Elle est généralement recommandée lorsqu’un traitement de canal a déjà été effectué, mais que l’extrémité de la racine présente encore une inflammation persistante, une douleur ou un abcès récurrent. L’objectif est simple : retirer les tissus infectés et sceller l’extrémité de la racine pour empêcher les bactéries de continuer à se propager dans l’os environnant.
Les dentistes appellent aussi cette procédure une apicectomie. Grâce à l’imagerie moderne et à l’agrandissement, elle peut être réalisée avec une grande précision, améliorant ainsi le confort et la prévisibilité pour de nombreux patients.
Quand la résection apicale est-elle recommandée ?
Votre dentiste ou chirurgien bucco-maxillo-facial peut recommander une résection apicale lorsque les options non chirurgicales ne sont pas susceptibles de résoudre le problème. Cela se produit généralement après un traitement de canal qui ne peut pas être retraité efficacement, ou lorsque l’anatomie de la racine et les restaurations existantes rendent le retraitement risqué.
Les raisons courantes incluent
- Une infection persistante ou un kyste à l’extrémité de la racine après un traitement de canal
- Des canaux obstrués (par exemple par un tenon, une calcification ou une anatomie complexe) empêchant un retraitement adéquat
- Une fracture ou un petit défaut près de l’extrémité de la racine nécessitant un accès direct
- Un remplissage radiculaire qui ne peut pas être nettoyé ou remplacé sans endommager une couronne ou un pont
- Le souhait de conserver la dent naturelle lorsque l’extraction est la principale alternative
Déroulement de la procédure
La résection apicale est généralement réalisée sous anesthésie locale. Une fois la zone engourdie, le praticien effectue une petite incision dans la gencive et crée une fenêtre dans l’os pour accéder à l’extrémité de la racine. Les tissus enflammés sont retirés et une petite partie de l’extrémité de la racine est coupée.
L’extrémité de la racine est ensuite nettoyée et scellée à l’aide d’un matériau de remplissage biocompatible pour réduire les risques de réinfection. Enfin, la gencive est refermée avec des points de suture. La plupart des interventions durent entre 30 et 60 minutes, selon la dent traitée et la complexité de sa racine.
Avantages de la résection apicale
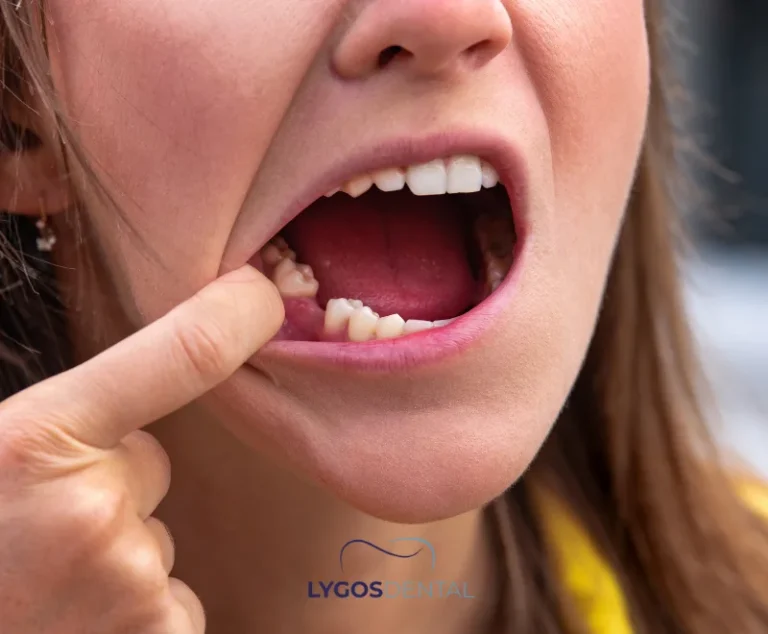
Le principal avantage est la conservation de la dent. Garder sa dent naturelle favorise la mastication, la stabilité de l’occlusion et l’esthétique — notamment à l’avant de la bouche. Pour de nombreux patients, la résection apicale offre une « seconde chance » à une dent qui serait autrement extraite.
Avantages principaux
- Évite l’extraction dans les cas appropriés
- Empêche la propagation de l’infection dans l’os et les tissus environnants
- Soulage les douleurs persistantes, les gonflements ou les abcès gingivaux récurrents
- Souvent plus rapide et moins invasif que le remplacement par un implant ou un pont
- Aide à préserver l’esthétique naturelle et les forces de mastication normales
Risques et complications possibles
Comme toute intervention chirurgicale, la résection apicale comporte des risques potentiels. La plupart sont rares et gérables, surtout si le cas est bien planifié et que les consignes postopératoires sont respectées.
Complications possibles
- Douleur, gonflement, ecchymoses ou saignement léger temporaire dans les premiers jours
- Infection ou cicatrisation retardée
- Engourdissement ou picotements (rare), selon la dent et les nerfs voisins
- Atteinte des sinus lors du traitement des dents postérieures supérieures (rare)
- Échec de l’élimination de l’infection, nécessitant potentiellement une extraction
Rétablissement et soins postopératoires
La plupart des patients reprennent leurs activités normales en un ou deux jours, mais le site chirurgical a besoin de temps pour cicatriser. L’inconfort est généralement léger à modéré et peut être soulagé par les médicaments recommandés par votre praticien. Les points de suture sont souvent retirés 7 à 10 jours après l’intervention, sauf s’il s’agit de fils résorbables.
Conseils pratiques pour une récupération optimale
- Appliquez une poche de glace pendant les 24 premières heures (10 à 15 minutes sur la zone, puis pause) pour limiter le gonflement
- Privilégiez les aliments mous et évitez de mâcher du côté traité pendant quelques jours
- Brossez-vous les dents et utilisez du fil dentaire normalement, mais avec précaution autour de l’incision
- Évitez de fumer et de consommer de l’alcool pendant la cicatrisation, car cela peut ralentir le processus
- Prenez les antibiotiques ou les antalgiques prescrits exactement comme indiqué
Contactez votre cabinet dentaire en cas de saignement important, gonflement persistant après quelques jours, fièvre ou douleur qui ne s’améliore pas.
Résection apicale vs extraction

La résection apicale est généralement envisagée lorsque la dent peut encore être sauvée et qu’elle présente une structure suffisamment saine pour assurer une fonction à long terme. Si la dent est fissurée sous la gencive, présente une perte osseuse sévère ou ne peut pas être restaurée correctement, l’extraction peut être l’option la plus sûre. Votre praticien évaluera le pronostic, les coûts, le délai et votre santé bucco-dentaire globale avant de recommander la meilleure solution.
Foire aux questions
La résection apicale est-elle douloureuse ?
L’intervention est réalisée sous anesthésie locale, vous ne devriez donc pas ressentir de douleur pendant l’opération. Une sensibilité après-coup est fréquente et s’atténue généralement en quelques jours avec les antalgiques appropriés.
Combien de temps dure une résection apicale ?
La plupart des interventions durent entre 30 et 60 minutes, bien que des racines complexes ou un accès difficile puissent allonger la durée.
Combien de temps dure la cicatrisation ?
La cicatrisation initiale des gencives se produit généralement en 7 à 10 jours. La guérison osseuse autour de l’extrémité de la racine prend plus de temps et est suivie lors des consultations de contrôle, souvent avec des radiographies.
Toute dent peut-elle bénéficier d’une résection apicale ?
Pas toujours. L’accessibilité, la forme des racines, la proximité des nerfs ou des sinus et la possibilité de restaurer la dent influencent la faisabilité. Un examen clinique et des imageries sont nécessaires pour confirmer si c’est une bonne option.
Quel est le taux de réussite ?
De nombreux cas réussissent bien lorsque la dent est bien sélectionnée et que l’extrémité radiculaire peut être correctement scellée. Votre dentiste pourra vous donner un pronostic réaliste selon la dent concernée, la restauration existante et la taille de la lésion.
Comment entretenir ses prothèses dentaires ?
Comment prendre soin des prothèses dentaires
Nettoyez les prothèses dentaires chaque jour en les rinçant après les repas, en les brossant avec une brosse souple spéciale prothèses et un nettoyant non abrasif, et en les faisant tremper selon les indications. Manipulez-les au-dessus d’une serviette ou d’un évier rempli d’eau pour éviter qu’elles ne se cassent. Retirez les prothèses la nuit, sauf si votre dentiste vous conseille de les garder, et gardez vos gencives, votre langue et vos dents naturelles propres également.
Les prothèses dentaires peuvent restaurer la mastication, la parole et la confiance en son sourire après une perte de dents. Elles nécessitent également un entretien régulier car la plaque et les débris alimentaires peuvent s’accumuler à leur surface, tout comme sur les dents naturelles. Quelques habitudes constantes rendent les prothèses plus confortables, réduisent les odeurs et les aident à durer plus longtemps.
Ce que sont les prothèses dentaires
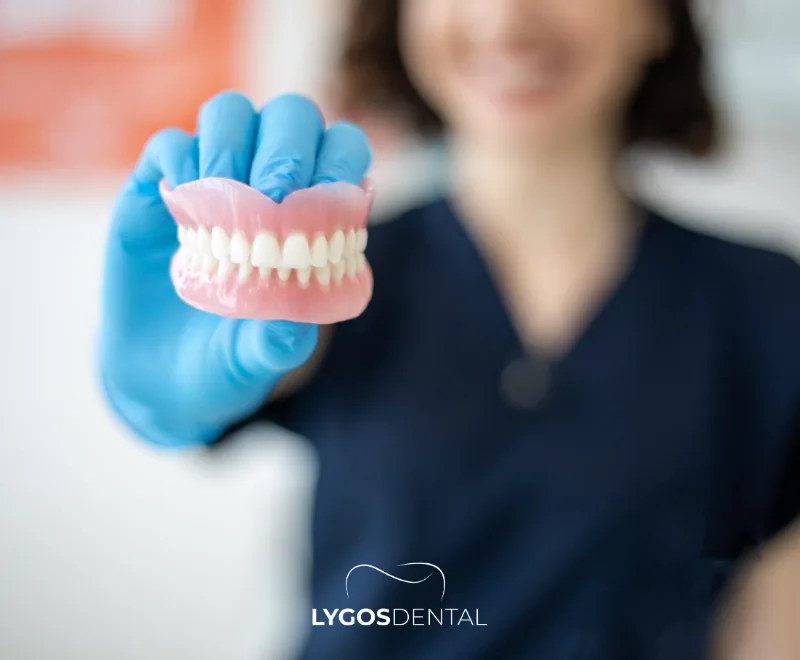
Les prothèses dentaires sont des dispositifs amovibles qui remplacent les dents manquantes. Les prothèses complètes remplacent toutes les dents de la mâchoire supérieure ou inférieure, tandis que les prothèses partielles comblent les espaces et s’attachent aux dents naturelles restantes. Certaines prothèses sont soutenues par des implants, ce qui améliore la stabilité mais peut nécessiter une attention particulière autour des attaches.
Qui pourrait avoir besoin de prothèses dentaires
- Les adultes ayant perdu des dents à cause de caries ou de maladies des gencives.
- Les personnes ayant perdu des dents à la suite d’un traumatisme.
- Les patients nés sans certaines dents ou ayant des problèmes de développement dentaire.
- Toute personne dont les dents manquantes nuisent à la fonction, au confort ou à l’apparence.
Pourquoi l’entretien des prothèses est important
Une mauvaise hygiène des prothèses peut entraîner une mauvaise haleine, une irritation des gencives et des infections comme la stomatite liée aux prothèses (souvent causée par des levures). Cela peut également provoquer des taches, un goût désagréable et une usure accélérée du matériau. Un nettoyage régulier et un rangement approprié aident à maintenir un bon ajustement et à réduire le risque d’irritations.
À quelle fréquence nettoyer les prothèses
Visez au moins un nettoyage matin et soir, et rincez après les repas pour éliminer les résidus alimentaires. Le nettoyage du soir est particulièrement important car la plaque et les bactéries peuvent s’accumuler durant la journée. Si vous utilisez un adhésif pour prothèse, nettoyez les résidus chaque jour pour éviter qu’ils ne durcissent et emprisonnent les bactéries.
Étapes : comment nettoyer les prothèses dentaires
Retirez-les avec précaution. Retirez délicatement les prothèses. Nettoyez-les au-dessus d’une serviette pliée ou d’un évier partiellement rempli d’eau pour éviter les chutes.
Rincez d’abord. Rincez à l’eau courante pour éliminer les particules alimentaires. Utilisez de l’eau froide ou tiède — l’eau très chaude peut déformer certains matériaux.
Brossez toutes les surfaces. Utilisez une brosse à prothèse souple et un nettoyant non abrasif (ou du savon doux si recommandé). Brossez les dents, la base rose imitant les gencives et les rainures qui reposent sur les gencives.
Rincez soigneusement. Rincez bien avant de remettre les prothèses dans la bouche. N’utilisez jamais de nettoyant pour prothèses pendant qu’elles sont en bouche.
Faites-les tremper si nécessaire. Faites tremper les prothèses dans de l’eau ou une solution prévue à cet effet, selon les instructions du produit et de votre dentiste. Beaucoup de prothèses doivent rester humides pour conserver leur forme.
Produits sûrs pour les prothèses dentaires
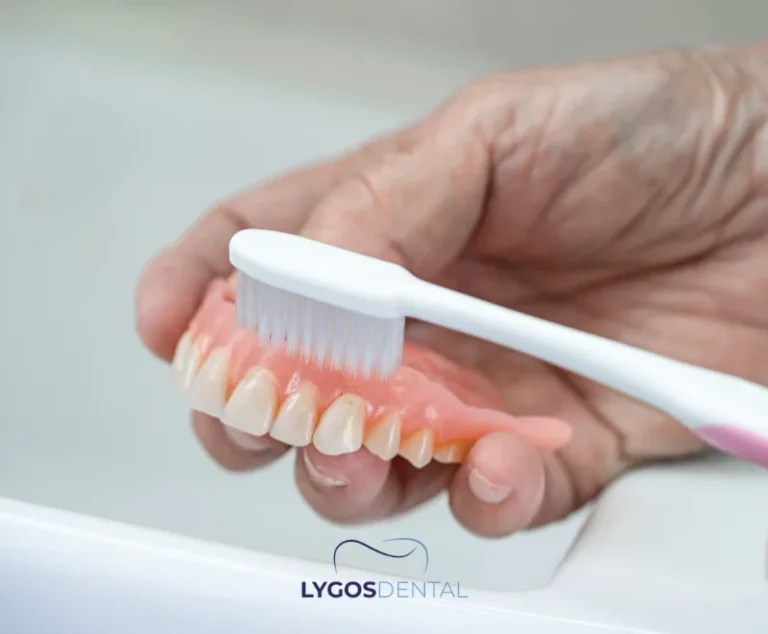
Choisissez des produits conçus pour les matériaux des prothèses et suivez les instructions du fabricant concernant le temps de trempage et l’utilisation.
- Brosse à prothèse souple (ou brosse à dents souple réservée aux prothèses).
- Nettoyant non abrasif pour prothèses, crème, pâte ou comprimés.
- Solution de trempage pour prothèses ou eau simple pour la nuit (selon les conseils reçus).
- Brosses interdentaires, enfileurs de fil dentaire ou hydropulseurs pour les prothèses sur implants — utilisez les outils recommandés par votre équipe dentaire.
Erreurs courantes à éviter
- Utiliser du dentifrice classique ou des poudres abrasives (elles peuvent rayer les prothèses et favoriser la plaque).
- Nettoyer avec de l’eau de Javel ou des produits chimiques agressifs (ils peuvent fragiliser ou décolorer la prothèse).
- Faire tremper dans de l’eau très chaude (peut déformer certaines prothèses).
- Frotter avec des brosses à poils durs (peut endommager la surface).
- Porter les prothèses toute la nuit sans recommandation (peut accroître les irritations et le risque d’infection).
- Ignorer les visites de contrôle (l’ajustement peut évoluer avec la modification des gencives et de l’os).
Routine et rangement nocturnes
La plupart des gens devraient retirer leurs prothèses la nuit pour laisser les gencives se reposer, sauf si leur dentiste en décide autrement. Après nettoyage, conservez-les dans de l’eau ou une solution adaptée afin qu’elles ne se dessèchent pas. Si vos prothèses comportent des éléments métalliques, demandez à votre dentiste quelles solutions sont sûres pour éviter l’oxydation.
N’oubliez pas votre bouche

Même avec des prothèses complètes, votre bouche a encore besoin d’un soin quotidien. Brossez délicatement vos gencives, votre langue et le palais avec une brosse à dents souple pour éliminer la plaque et stimuler la circulation. Si vous avez encore des dents naturelles, brossez-les avec un dentifrice fluoré et utilisez du fil dentaire chaque jour.
Quand consulter un dentiste
Prenez rendez-vous chez le dentiste si vos prothèses sont instables, provoquent des frottements ou des plaies, ou si vous avez une mauvaise haleine persistante malgré un bon nettoyage. Consultez également si vous développez une rougeur, une inflammation sous la prothèse ou une sensation de brûlure — cela peut indiquer une infection ou une allergie. Des visites régulières permettent de vérifier l’ajustement, le confort et de maintenir de bonnes habitudes d’entretien.
Questions fréquemment posées
Le nettoyage quotidien des prothèses est-il vraiment nécessaire ?
Oui. Le brossage et le rinçage quotidiens réduisent la plaque, les odeurs et le risque d’infection. Associez le brossage mécanique au trempage selon les indications pour de meilleurs résultats.
Puis-je utiliser du dentifrice classique sur mes prothèses ?
En général non. De nombreux dentifrices sont abrasifs et peuvent rayer les surfaces des prothèses. Utilisez un nettoyant spécifique aux prothèses ou un savon doux recommandé par votre professionnel dentaire.
Puis-je dormir avec mes prothèses ?
Beaucoup de dentistes recommandent de retirer les prothèses la nuit pour réduire les irritations et le risque d’infection. Suivez les conseils de votre dentiste si vous devez les porter pour une raison particulière.
Combien de temps durent les prothèses ?
Avec un bon entretien, de nombreuses prothèses durent entre 5 et 10 ans, mais elles peuvent nécessiter des ajustements, un rebasage ou un remplacement au fil du temps à mesure que votre bouche évolue.
Qu’est-ce qu’une dent ectopique ?
Qu’est-ce qu’une dent ectopique ? Symptômes, causes et traitement
Une dent ectopique est une dent qui se développe ou fait éruption en dehors de son trajet normal, comme une canine ou une dent de sagesse qui pousse selon un angle inhabituel ou à un mauvais endroit. Elle peut entraîner un encombrement, de la douleur, un gonflement ou des dommages aux dents voisines, mais certains cas ne sont détectés qu’à la radiographie. Le traitement varie entre une simple surveillance, un guidage orthodontique ou une extraction chirurgicale.
Qu’est-ce qu’une dent ectopique ?
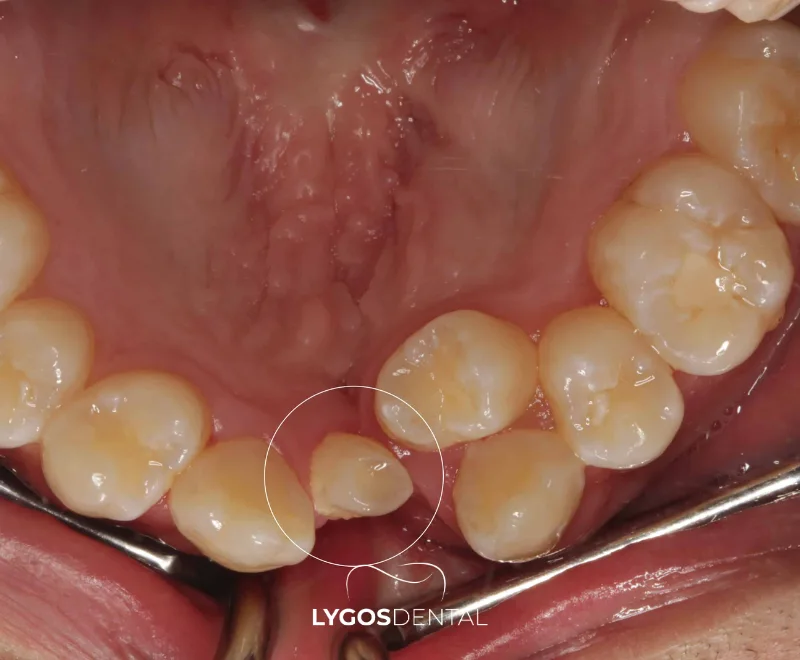
Une dent ectopique est une dent qui fait éruption dans une position anormale au lieu de son emplacement prévu dans l’arcade dentaire. Elle peut se situer en dehors du trajet normal d’éruption de l’os maxillaire, rester piégée dans l’os ou émerger dans la gencive selon un angle inhabituel. L’éruption ectopique concerne le plus souvent les canines maxillaires (supérieures) et les troisièmes molaires, mais n’importe quelle dent peut être touchée.
Pourquoi les dents ectopiques apparaissent-elles ?
L’éruption ectopique a généralement plusieurs causes. Chez de nombreuses personnes, le problème est local – un manque d’espace, un mauvais timing ou des défauts de guidage durant le développement dentaire – plutôt qu’un seul facteur déclencheur.
Facteurs de risque courants
- Encombrement ou manque d’espace dans la mâchoire, notamment lorsque l’arcade dentaire est étroite.
- Génétique et antécédents familiaux de dents incluses ou ectopiques.
- Perte précoce des dents de lait ou chute retardée, pouvant modifier le trajet d’éruption des dents permanentes.
- Taille, forme ou position anormale du germe dentaire en développement.
- Traumatisme ou infection affectant la mâchoire ou les dents en développement pendant l’enfance.
À quel âge détecte-t-on généralement les dents ectopiques ?
De nombreux cas sont identifiés durant l’enfance ou au début de l’adolescence, lorsque les dents permanentes émergent et que des contrôles orthodontiques sont fréquents. La période de détection la plus courante se situe entre 7 et 14 ans, en particulier pour les canines supérieures. Les dents de sagesse peuvent être découvertes plus tard, souvent entre 17 et 25 ans, surtout lorsqu’elles deviennent symptomatiques ou visibles à l’imagerie.
Symptômes des dents ectopiques

Les symptômes varient selon l’emplacement de la dent et selon qu’elle fait éruption dans la bouche ou reste incluse. Certaines personnes n’ont aucun symptôme et découvrent le problème lors d’un examen dentaire ou d’une radiographie de routine.
Signes possibles
- Une dent qui fait éruption à un endroit inattendu ou selon un angle inhabituel.
- Encombrement, déplacement ou espaces entre les dents causés par la pression de la dent ectopique.
- Gonflement gingival, sensibilité ou inflammation récurrente autour de la zone.
- Pression dans la mâchoire, inconfort facial ou douleurs intermittentes.
- Difficultés à mâcher ou modification de l’occlusion si la dent interfère avec le contact normal.
Problèmes causés par les dents ectopiques
Sans prise en charge, les dents ectopiques peuvent entraîner des problèmes esthétiques et fonctionnels. Le principal risque est la détérioration des structures voisines, y compris les racines dentaires adjacentes et l’os de soutien.
Complications possibles
- Encombrement accru et troubles de l’occlusion qui peuvent s’aggraver avec le temps.
- Résorption radiculaire des dents voisines dans certains cas de canines incluses.
- Kystes associés à des dents incluses (comme les kystes dentigères) chez un petit nombre de patients.
- Infections gingivales répétées si la dent fait éruption partiellement et emprisonne des bactéries.
- Symptômes liés à la mâchoire ou aux sinus dans de rares cas où une dent est déplacée dans une zone anatomique inhabituelle.
Comment les dentistes diagnostiquent-ils une dent ectopique ?
Le diagnostic commence par un examen clinique, mais l’imagerie est souvent nécessaire pour confirmer la position exacte de la dent. Les dentistes utilisent couramment des radiographies panoramiques et peuvent recommander un CBCT (imagerie 3D) pour la planification chirurgicale ou l’anatomie complexe.
Options de traitement
Le traitement dépend de la dent concernée, de sa position, de votre âge et du risque éventuel pour les dents voisines. De nombreux plans visent d’abord à prévenir les complications, puis à restaurer la fonction et l’alignement.
Guidage orthodontique
S’il y a suffisamment d’espace et que la dent peut être guidée, un traitement orthodontique peut permettre de la repositionner correctement. Cette approche est souvent envisagée pour les canines supérieures ectopiques, en particulier lorsqu’elles sont détectées tôt.
Exposition ou extraction chirurgicale
Lorsque la dent est trop éloignée de son trajet normal ou qu’elle représente un risque pour les dents voisines, un dentiste ou un chirurgien buccal peut recommander une intervention chirurgicale. Les options incluent une exposition chirurgicale (parfois combinée à des appareils orthodontiques) ou une extraction si le repositionnement est trop risqué.
Surveillance
Si la dent ectopique est complètement incluse, sans symptôme et ne menace pas les structures avoisinantes, une surveillance attentive peut suffire. Cela implique généralement une imagerie périodique et un suivi pour détecter d’éventuels changements, comme la formation de kystes ou des effets de pression.
Questions fréquemment posées
Comment savoir si l’on a une dent ectopique ?
Certaines personnes remarquent une dent qui pousse de travers, un gonflement ou un encombrement. D’autres n’ont aucun symptôme, et la dent est découverte lors d’une radiographie ou d’un scanner orthodontique de routine.
Une dent ectopique peut-elle se corriger d’elle-même ?
Parfois, une dent légèrement déviée s’améliore si de l’espace est créé, mais la majorité des cas ne se corrigent pas d’eux-mêmes. Un diagnostic dentaire précoce reste le moyen le plus sûr d’éviter les complications.
Faut-il toujours extraire une dent ectopique ?
Non. Si la dent peut être repositionnée ou si elle est stable sans danger, l’extraction n’est pas forcément nécessaire. Le plan de traitement dépendra des images et de l’évaluation du risque par votre dentiste.
Quel spécialiste traite les dents ectopiques ?
Les dentistes généralistes peuvent diagnostiquer une éruption ectopique, mais les orthodontistes et chirurgiens buccaux prennent souvent en charge le traitement, notamment pour les canines incluses ou les dents de sagesse.
Qu’est-ce que le comblement sinusien ?
Qu’est-ce qu’un soulèvement sinusien ? Pourquoi est-il pratiqué ?
Le soulèvement sinusien (ou greffe sinusienne) est une procédure de greffe osseuse effectuée avant la pose d’implants dentaires à l’arrière de la mâchoire supérieure. Le chirurgien soulève la membrane sinusienne et place un matériau de greffe pour créer une hauteur osseuse suffisante pour un implant stable. Il est recommandé lorsque l’os s’est aminci après une perte dentaire ou lorsque le sinus est trop proche du site de l’implant.
Qu’est-ce qu’un soulèvement sinusien ?
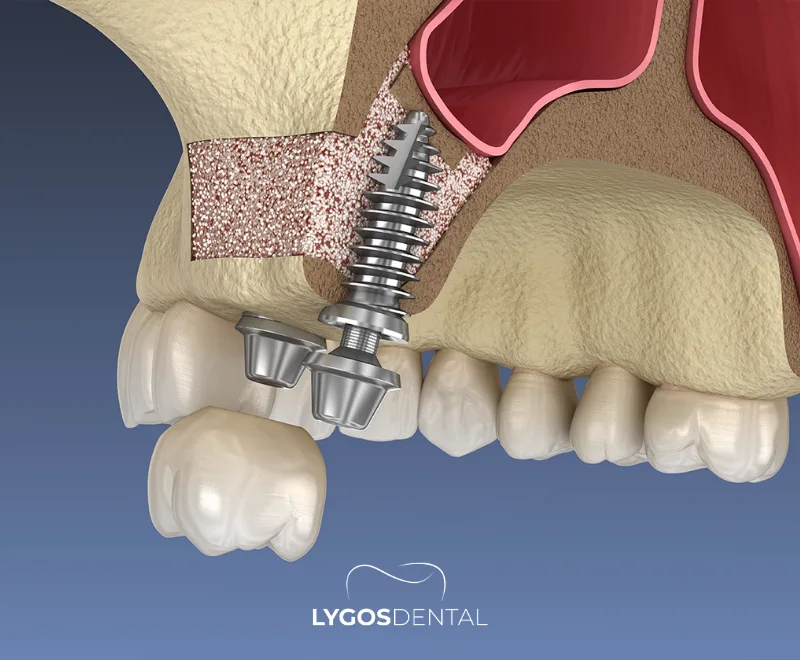
Le soulèvement sinusien est une technique chirurgicale qui augmente le volume osseux dans la partie postérieure (arrière) de la mâchoire supérieure afin que des implants dentaires puissent y être posés en toute sécurité. Le sinus maxillaire est une cavité remplie d’air située au-dessus des molaires et prémolaires supérieures. Après une perte dentaire, l’os de cette zone peut se résorber et le sinus s’abaisser, laissant trop peu d’os pour un implant.
Lors d’un soulèvement sinusien, le chirurgien crée un espace en soulevant la membrane sinusienne (appelée aussi membrane de Schneider) et en remplissant la zone avec un matériau de greffe osseuse. Avec le temps, un nouvel os se forme autour de la greffe, créant la hauteur et la densité nécessaires pour assurer la stabilité à long terme de l’implant.
Pourquoi réalise-t-on un soulèvement sinusien ?
Un soulèvement sinusien est recommandé lorsqu’il n’y a pas assez d’os naturel pour ancrer un implant dans la mâchoire supérieure postérieure. Les causes fréquentes incluent une perte dentaire ancienne, une résorption osseuse ou une anatomie naturelle avec un sinus proche de la gencive.
L’objectif est d’améliorer le soutien de l’implant et de réduire le risque d’échec. Votre praticien confirme généralement la nécessité d’un soulèvement sinusien par un examen clinique et une imagerie 3D (souvent un scanner CBCT) pour mesurer la hauteur osseuse et la position du sinus.
Comment se déroule un soulèvement sinusien ?
Le soulèvement sinusien est généralement réalisé sous anesthésie locale, et une sédation peut être proposée pour plus de confort. Les étapes exactes varient selon la technique, mais la procédure inclut généralement un accès soigneux au sinus, un soulèvement délicat de la membrane, la mise en place du greffon osseux et la fermeture par des points de suture.
Dans certains cas, un implant peut être posé au cours de la même séance s’il y a suffisamment d’os pour assurer une stabilité initiale. Lorsque l’os est très fin, la greffe est placée en premier et l’implant est inséré après la cicatrisation.
Soulèvement sinusien ouvert ou fermé : quelle différence ?
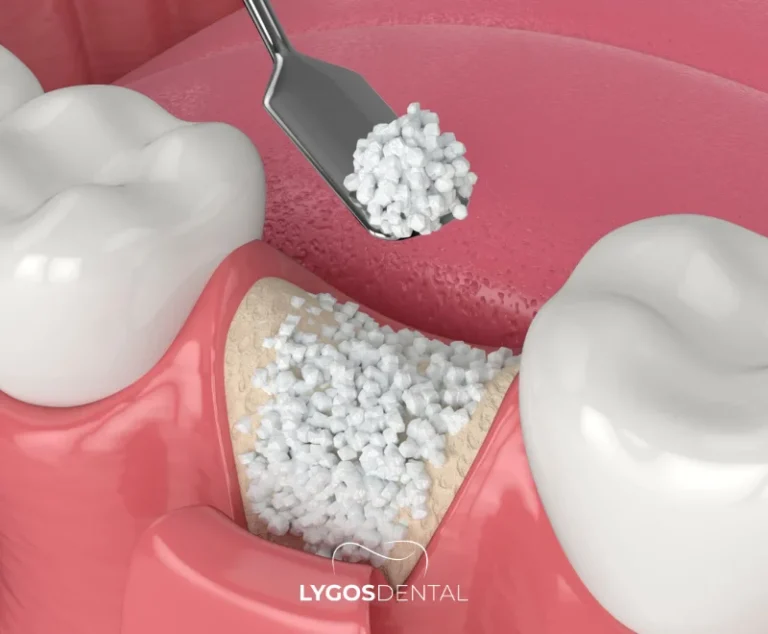
Soulèvement sinusien ouvert (technique de la fenêtre latérale)
Cette approche est utilisée lorsque la hauteur osseuse est fortement réduite et qu’un volume de greffe plus important est nécessaire. Le chirurgien crée une petite fenêtre sur le côté de la mâchoire supérieure pour accéder directement à la membrane sinusienne. La pose de l’implant est souvent différée jusqu’à ce que la greffe ait maturé.
Soulèvement sinusien fermé (approche crestale)
Cette méthode convient lorsque la perte osseuse est légère à modérée et qu’un soulèvement modéré suffit. La membrane est soulevée par le site de l’implant lors de la préparation de l’alvéole. Elle est moins invasive et les implants sont fréquemment posés au cours de la même séance, selon la qualité de l’os.
À considérer avant et après l’intervention
Avant l’intervention
Partagez votre historique médical complet, vos traitements et toute allergie avec votre chirurgien oral ou dentiste implantaire. Le tabagisme peut ralentir la cicatrisation et augmenter les risques de complications ; il est donc fortement conseillé d’arrêter avant l’opération. Si vous avez des symptômes sinusaux ou une infection active, l’intervention pourrait être reportée jusqu’à leur résolution.
Après l’intervention
Évitez de vous moucher, d’éternuer fortement (éternuez bouche ouverte) ou de soulever des charges lourdes pendant la période recommandée par votre chirurgien. Prenez les antibiotiques ou antalgiques prescrits exactement comme indiqué, et gardez la zone opérée propre selon les consignes d’hygiène buccale données.
Adoptez une alimentation molle et évitez les aliments très chauds ou durs dans les premiers jours. Contactez votre clinique rapidement si vous observez un gonflement croissant, de la fièvre, un saignement persistant ou un mauvais goût ou écoulement qui s’aggrave.
Temps de récupération et cicatrisation
La cicatrisation initiale des tissus mous prend généralement 7 à 10 jours, moment auquel les points de suture sont souvent retirés s’ils ne sont pas résorbables. Un léger gonflement, des douleurs modérées et des ecchymoses sont fréquents les premiers jours et répondent bien aux médicaments prescrits.
La maturation osseuse prend plus de temps. La plupart des patients ont besoin d’environ 4 à 6 mois pour que la greffe s’intègre avant la pose de l’implant (ou avant que l’implant ne soit entièrement chargé), bien que les délais varient selon le type de greffe, la technique et la guérison individuelle.
Risques possibles et leur gestion

Le soulèvement sinusien est une procédure bien établie, mais reste délicate car la membrane sinusienne est fine. Le problème peropératoire le plus fréquent est une déchirure de la membrane ; lorsqu’elle se produit, les chirurgiens peuvent souvent la réparer et poursuivre ou reprogrammer la pose de l’implant selon la gravité.
Parmi les autres risques possibles : infection, congestion sinusale, déplacement de la greffe ou sinusite. Choisir un praticien expérimenté, suivre les instructions post-opératoires et respecter les rendez-vous de suivi permet de minimiser les risques.
Questions fréquemment posées
Qui a besoin d’un soulèvement sinusien ?
Il est le plus souvent recommandé aux personnes souhaitant poser des implants dans la région des molaires ou prémolaires supérieures sans avoir assez de hauteur osseuse. Cela peut survenir après une perte dentaire, une perte osseuse parodontale ou en raison de sinus naturellement volumineux.
Le soulèvement sinusien est-il douloureux ?
La procédure est réalisée sous anesthésie, vous ne devriez donc pas ressentir de douleur pendant l’intervention. Une sensibilité postopératoire est courante et est généralement contrôlée par des antalgiques prescrits et des compresses froides durant les 24–48 premières heures.
Quand peut-on poser des implants après un soulèvement sinusien ?
S’il y a suffisamment d’os pour assurer une stabilité initiale, les implants peuvent être posés en même temps que le soulèvement. Lorsque la hauteur osseuse est très limitée, de nombreux praticiens attendent environ 4 à 6 mois pour que la greffe s’intègre avant de poser l’implant.
Combien de temps dure la procédure ?
De nombreuses procédures de soulèvement sinusien durent environ 30 à 60 minutes, selon qu’il s’agisse d’une approche ouverte ou fermée et de la quantité de greffe nécessaire. Votre clinique pourra vous donner une estimation plus précise après imagerie et examen.
Que faut-il éviter après l’intervention ?
Évitez les actions augmentant la pression dans les sinus, comme se moucher, utiliser des pailles ou faire un effort physique intense, jusqu’à ce que votre praticien vous donne le feu vert. Le tabac doit être évité pendant la cicatrisation car il peut altérer la circulation sanguine et ralentir la formation osseuse.
Orthodontie pendant l’adolescence
Orthodontie pendant l’adolescence
Le traitement orthodontique pendant l’adolescence est souvent plus rapide et plus prévisible, car les mâchoires sont encore en croissance et la plupart des dents permanentes ont fait éruption. Les traitements comme les bagues ou les aligneurs transparents peuvent améliorer la fonction masticatoire, faciliter le nettoyage et renforcer la confiance en soi. De nombreux adolescents commencent entre 10 et 14 ans, tandis qu’une évaluation orthodontique précoce est souvent recommandée vers l’âge de 7 ans.
Pourquoi le traitement orthodontique est important à l’adolescence

L’adolescence est une période de forte croissance des mâchoires et du visage. Lorsqu’on traite les problèmes orthodontiques à ce stade, le déplacement des dents peut être plus efficace et les résultats sont plus faciles à stabiliser.
Les soins orthodontiques ne concernent pas uniquement l’esthétique. Corriger les problèmes d’alignement et d’occlusion peut également améliorer la clarté de la parole, rendre la mastication plus confortable et favoriser la santé à long terme des gencives et des dents.
Raisons courantes pour lesquelles les adolescents ont besoin d’orthodontie
- Des dents encombrées ou qui se chevauchent et sont difficiles à nettoyer, augmentant le risque de caries et d’inflammation des gencives.
- Des mâchoires étroites, mal alignées ou asymétriques qui peuvent affecter la mastication, la parole et l’équilibre du visage.
- Surplomb, sous-occlusion, occlusion croisée ou béance qui peuvent entraîner une usure inégale des dents avec le temps.
- La respiration buccale et certaines habitudes orales pouvant influencer le développement dentaire et facial.
- Un complexe lié à des dents proéminentes ou mal alignées, pouvant affecter la confiance en soi sociale.
Options orthodontiques les plus courantes pour les adolescents

Bagues métalliques
Les bagues métalliques restent l’une des options les plus efficaces pour un large éventail de problèmes d’alignement et d’occlusion. Les brackets et fils exercent des forces douces et contrôlées qui déplacent progressivement les dents vers des positions plus saines.
Bagues en céramique
Les bagues en céramique fonctionnent comme les bagues métalliques, mais utilisent des brackets de la couleur des dents, moins visibles. Elles peuvent convenir aux adolescents qui souhaitent une apparence plus discrète tout en bénéficiant du contrôle offert par les bagues.
Bagues linguales
Les bagues linguales sont placées derrière les dents, donc invisibles de face. Elles peuvent convenir à certains cas, bien qu’elles nécessitent souvent un spécialiste formé spécifiquement et une période d’adaptation.
Aligneurs transparents (Invisalign Teen et systèmes similaires)
Les aligneurs transparents utilisent une série de gouttières personnalisées pour guider progressivement les dents vers la bonne position. Ils sont amovibles, ce qui facilite les repas et le brossage, et beaucoup d’adolescents apprécient leur discrétion.
Le succès dépend fortement du temps de port quotidien. Certains systèmes pour adolescents incluent des indicateurs de port permettant à l’équipe orthodontique et aux parents de vérifier si les aligneurs sont portés comme prescrit.
Âge idéal pour commencer un traitement orthodontique
Pour de nombreux adolescents, un traitement orthodontique complet commence entre 10 et 14 ans, lorsque la plupart des dents permanentes sont présentes et que la croissance des mâchoires est encore active. Cela dit, le bon moment varie selon chaque enfant.
De nombreuses associations orthodontiques recommandent une première évaluation vers l’âge de 7 ans. Cela ne signifie pas qu’un traitement doit commencer immédiatement, mais cela permet d’identifier précocement les problèmes en développement et de planifier le moment optimal pour intervenir.
Durée habituelle d’un traitement
La durée du traitement dépend de la complexité de l’occlusion et de l’alignement, du type d’appareil utilisé et de la rigueur avec laquelle l’adolescent suit les instructions. De nombreux traitements durent entre 12 et 30 mois, bien que des durées plus courtes ou plus longues soient possibles.
Facteurs influençant la durée
- Gravité de l’encombrement ou des problèmes d’occlusion.
- Schéma de croissance et développement des mâchoires.
- Hygiène bucco-dentaire et santé des gencives et des dents.
- Régularité dans le port des élastiques, des aligneurs et le respect des instructions.
- Assiduité aux rendez-vous de suivi.
Maintenir la stabilité des dents après le traitement

La rétention est une étape essentielle des soins orthodontiques. Les dents ont naturellement tendance à revenir à leur position initiale, surtout durant la première année après le traitement actif.
Options de contention
- Contention amovible : Souvent portée à temps plein au début, puis la nuit selon les recommandations.
- Contention collée : Un fil fin fixé derrière les dents pour maintenir l’alignement.
- Contrôles périodiques : Des suivis courts permettent de détecter les déplacements précoces et d’ajuster la contention si nécessaire.
De bonnes habitudes de brossage et d’utilisation du fil dentaire doivent être poursuivies après le traitement. En cas de bruxisme, un dentiste ou un orthodontiste peut recommander une gouttière nocturne pour protéger les dents et la contention.
Questions fréquemment posées
Le traitement orthodontique est-il douloureux ?
Il est normal de ressentir une pression ou une légère douleur après la pose ou l’ajustement des bagues, ou lors du changement de gouttière. L’inconfort disparaît généralement en quelques jours. Des aliments mous, une bonne hygiène et un soulagement approuvé par l’orthodontiste peuvent aider si nécessaire.
Faut-il attendre que toutes les dents permanentes soient en place pour commencer ?
Pas toujours. Certains traitements commencent plus tôt, notamment pour guider la croissance des mâchoires. De nombreux traitements complets pour adolescents débutent une fois la plupart des dents permanentes présentes, mais l’orthodontiste décidera en fonction du développement et du problème spécifique.
Un adolescent peut-il redresser ses dents sans bagues ?
Dans de nombreux cas légers à modérés, les aligneurs transparents sont une option. Pour des cas plus complexes d’encombrement ou d’occlusion, les bagues peuvent offrir un meilleur contrôle. Une consultation est la meilleure façon d’adapter la méthode au cas.
Les bagues affectent-elles l’école, le sport ou la musique ?
La plupart des adolescents s’adaptent rapidement. Les protège-dents peuvent protéger les bagues pendant les sports de contact, et la cire orthodontique réduit les irritations. En cas de pratique d’un instrument à vent, une courte période d’adaptation peut être nécessaire pour que les lèvres et les joues s’habituent aux brackets.
Les bagues provoquent-elles des caries ?
Les bagues ne causent pas de caries en elles-mêmes, mais elles peuvent retenir des aliments et de la plaque si le nettoyage est insuffisant. Un brossage minutieux, le nettoyage interdentaire et des visites régulières chez le dentiste réduisent ce risque.
Que se passe-t-il si le traitement est repoussé à l’âge adulte ?
Un traitement orthodontique peut être efficace à tout âge, mais à l’adolescence, il peut être plus rapide car la croissance permet de guider le développement. Chez l’adulte, les traitements peuvent être plus longs et certaines anomalies des mâchoires plus difficiles à corriger sans options plus complexes.
Implants dentaires pendant la grossesse | LYGOS DENTAL
Implants Dentaires Pendant la Grossesse : Ce Que Vous Devez Savoir
Les implants dentaires sont généralement reportés pendant la grossesse car il s’agit d’une procédure élective pouvant nécessiter une chirurgie, des examens d’imagerie et des médicaments. Lorsqu’un soin dentaire est nécessaire, la plupart des traitements de routine — y compris l’anesthésie locale et les radiographies dentaires avec les précautions appropriées — sont considérés comme sûrs. En cas de douleur, d’infection ou de dent cassée, votre dentiste peut proposer des options adaptées à la grossesse en attendant la pose de l’implant après l’accouchement.
Peut-on Avoir des Implants Dentaires Pendant la Grossesse ?
Dans la plupart des cas, les dentistes recommandent d’attendre la fin de la grossesse pour poser un implant dentaire. La pose d’un implant est en général élective, nécessite un acte chirurgical et peut exiger des visites de suivi ainsi que des médicaments pendant la cicatrisation.
Cela dit, les problèmes dentaires ne s’arrêtent pas pendant la grossesse. En cas de douleur intense, d’enflure, de traumatisme ou d’infection étendue, votre dentiste et votre équipe obstétricale peuvent évaluer les bénéfices et risques du traitement et choisir le plan le plus sûr pour vous et votre bébé.
Pourquoi La Plupart des Dentistes Recommandent d’Attendre
La raison principale est la prévisibilité. Le succès d’un implant dépend d’une cicatrisation stable de l’os et des gencives. La grossesse peut entraîner des changements — comme l’inflammation des gencives et les nausées — qui compliquent la chirurgie et la récupération.
Un autre facteur est la gestion des médicaments. La chirurgie des implants peut parfois nécessiter des antibiotiques et des antalgiques plus puissants. Votre équipe dentaire peut prescrire des options adaptées à la grossesse si nécessaire, mais éviter une chirurgie élective limite l’usage de médicaments dès le départ.
Radiographies Dentaires et Anesthésie : Ce Qui Est Considéré Sûr
Les radiographies dentaires modernes utilisent une très faible dose de radiation. Lorsqu’un examen est cliniquement nécessaire, les directives professionnelles indiquent que les radiographies dentaires et les anesthésiques locaux peuvent être utilisés en toute sécurité pendant la grossesse avec des précautions standards.
Si vous êtes enceinte, informez votre dentiste dès que possible. Il pourra limiter les imageries au strict nécessaire, utiliser une protection appropriée si indiqué, et choisir des médicaments adaptés à votre trimestre et vos antécédents médicaux.
Le Moment Opportun : Considérations Pour les Trois Trimestres
Lorsqu’un traitement dentaire ne peut pas être reporté, le moment choisi et le confort sont importants. Votre dentiste peut collaborer avec votre professionnel de santé pour planifier des soins qui vous maintiennent stable et à l’aise.
Premier Trimestre
Le premier trimestre est une période sensible pour le développement du fœtus. De nombreux professionnels préfèrent éviter les procédures électives à ce stade et se concentrer uniquement sur les soins urgents, comme la gestion de la douleur ou des infections.
Deuxième Trimestre
Le deuxième trimestre est souvent la période la plus confortable pour les traitements dentaires nécessaires car les nausées s’atténuent généralement et la position allongée est mieux tolérée. Néanmoins, les implants sont encore souvent différés sauf raison médicale majeure.
Troisième Trimestre
Les longues consultations peuvent être inconfortables en fin de grossesse. Être allongée peut provoquer des vertiges chez certaines personnes, et le stress est plus difficile à gérer. En cas de traitement urgent, le dentiste peut proposer des rendez-vous plus courts et ajuster la position du fauteuil pour votre confort.
Que Faire Si Une Dent Est Manquante ou Endommagée
Si vous avez besoin de pouvoir fonctionner confortablement en attendant, votre dentiste peut recommander des options temporaires ou non chirurgicales pour protéger la zone et améliorer la mastication et l’apparence.
Les alternatives courantes incluent :
- Une couronne ou obturation temporaire pour stabiliser une dent cassée
- Un appareil amovible partiel (“flipper”) pour une dent manquante
- Un pont à court terme (le cas échéant) pour maintenir l’espace
- Traitement des maladies des gencives ou des caries en vue d’un implant futur
- Extraction d’une dent irrécupérable en cas d’infection ou de douleur
Garder Une Bouche Saine Pendant la Grossesse
Des gencives saines et des dents stables facilitent la planification d’implants après l’accouchement. Ces habitudes réduisent également le risque d’infection ou de poussée pendant la grossesse.
Concentrez-vous sur l’essentiel :
- Brossez-vous les dents deux fois par jour avec un dentifrice fluoré et utilisez du fil dentaire quotidiennement
- Planifiez des contrôles dentaires réguliers et des nettoyages professionnels
- Limitez les collations sucrées fréquentes et buvez de l’eau après avoir mangé
- En cas de nausées matinales, rincez la bouche avec de l’eau ou un bain de bouche fluoré (évitez de brosser juste après avoir vomi)
- Informez votre dentiste des vitamines prénatales et de tout problème lié à la grossesse, comme le diabète gestationnel
Grossesse et Santé Gingivale : Gingivite et Parodontite
Les fluctuations hormonales peuvent accroître la sensibilité des gencives à la plaque dentaire, ce qui explique pourquoi la gingivite gravidique — gencives enflées ou saignantes — est courante. Un traitement précoce et une bonne hygiène à domicile permettent généralement de la contrôler.
Une maladie parodontale plus avancée peut affecter les tissus et les os qui soutiennent les dents. Des études ont montré une association entre la parodontite et des issues de grossesse défavorables, bien que les résultats varient. Dans tous les cas, traiter les maladies des gencives est bénéfique pour votre santé bucco-dentaire et peut réduire l’inflammation et l’inconfort.
Soins Dentaires Électifs vs Nécessaires
Une façon simple de décider est d’évaluer l’urgence. Les soins électifs peuvent être planifiés en toute sécurité après l’accouchement, tandis que les soins nécessaires préviennent des problèmes plus graves.
Généralement Électif
Pose d’implants, blanchiment cosmétique, et interventions esthétiques non urgentes.
Généralement Nécessaire
Traitement des infections, douleurs incontrôlées, drainage d’abcès, traitement de canal si nécessaire, et réparations pour éviter l’aggravation d’une dent.
Questions Fréquemment Posées
Puis-je commencer à planifier un implant pendant la grossesse ?
Oui. Une consultation et une planification non invasive peuvent être utiles, surtout si vous souhaitez poser un implant peu après l’accouchement. Votre dentiste peut déterminer quels examens d’imagerie sont appropriés maintenant ou à reporter.
Si j’ai déjà un implant, la grossesse peut-elle le faire échouer ?
La plupart des implants existants restent stables. Le principal problème est l’inflammation des gencives autour des dents et implants. Maintenez vos nettoyages réguliers et contactez votre dentiste en cas de saignement, gonflement ou douleur.
Et si j’ai une infection près d’une dent manquante ?
N’attendez pas. Les infections dentaires peuvent s’aggraver rapidement et affecter la santé générale. Votre dentiste peut traiter l’infection avec des approches et des médicaments adaptés à la grossesse.
Conclusion
Les soins dentaires font partie intégrante de la santé prénatale. Les traitements de routine et les procédures nécessaires sont généralement gérables pendant la grossesse, mais les implants dentaires sont en général mieux planifiés après l’accouchement pour une cicatrisation plus simple et moins de médicaments.
Si vous envisagez des implants, demandez à votre dentiste de coordonner avec votre obstétricien afin d’avoir un plan clair pour gérer les symptômes maintenant et planifier la pose plus tard.