Risques d’infection après la pose d’implants dentaires | LYGOS DENTAL
Risques d’infection après des implants dentaires
L’infection après un implant dentaire commence généralement par une inflammation de la gencive autour de l’implant et peut évoluer vers une perte osseuse (péri-implantite) si elle est ignorée. Les signes précoces incluent une douleur croissante, un gonflement, des saignements, un mauvais goût ou une mauvaise odeur, ou du pus. Des soins dentaires rapides et une bonne hygiène à domicile permettent souvent d’arrêter le problème avant que l’implant ne soit affecté.
Les implants dentaires sont un moyen fiable de remplacer des dents manquantes, mais ils nécessitent tout de même une cicatrisation chirurgicale. Comme pour toute chirurgie buccale, un site d’implant peut s’infecter si les bactéries s’accumulent ou si les tissus ont du mal à guérir. Savoir quoi surveiller permet d’agir rapidement et de protéger vos résultats.
Table des matières
Qu’est-ce qu’une infection d’implant dentaire ?
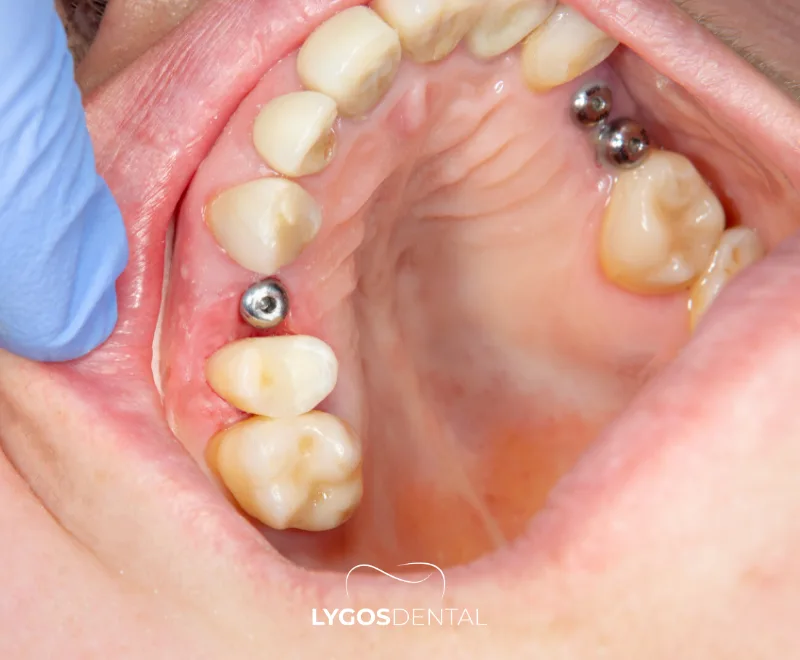
Une infection d’implant dentaire est une inflammation causée par des bactéries autour d’un implant. Elle peut n’impliquer que les tissus gingivaux (mucosite péri-implantaire) ou, dans les cas plus avancés, les tissus plus profonds et l’os de soutien (péri-implantite). Lorsque l’os est touché, l’implant peut se desserrer avec le temps.
Signes et symptômes précoces
Une certaine douleur est normale après une intervention, surtout durant les premiers jours. L’inquiétude survient lorsque les symptômes s’aggravent au lieu de s’améliorer, ou lorsque de nouveaux symptômes apparaissent après la période de cicatrisation initiale.
- Douleur et sensibilité croissantes ou persistantes autour de l’implant
- Rougeur, gonflement ou saignement de la gencive près de l’implant
- Mauvais goût, mauvaise haleine ou sensation de pression dans la zone
- Pus (écoulement) autour de l’implant ou sous la gencive
- Fièvre, fatigue ou ganglions enflés (moins fréquent, mais urgent lorsqu’ils sont présents)
Si vous remarquez du pus, de la fièvre ou un gonflement qui augmente rapidement, contactez votre dentiste dès que possible. Cela peut signaler une infection nécessitant un traitement rapide.
Causes courantes

Les infections des implants sont généralement liées à une accumulation de biofilm bactérien (plaque dentaire) au niveau de la gencive ou en dessous. Plusieurs facteurs peuvent favoriser cela.
- Mauvaise hygiène bucco-dentaire laissant la plaque s’accumuler autour de l’implant ou de la prothèse
- Tabagisme ou vapotage, qui réduit le flux sanguin et ralentit la guérison
- Diabète non contrôlé ou autres affections affectant la réponse immunitaire
- Mauvais ajustement d’une couronne ou d’un bridge retenant les aliments et rendant le nettoyage difficile
- Perturbation précoce du site de cicatrisation (par exemple, mâcher des aliments durs trop tôt)
- Utilisation incomplète ou inadéquate des antibiotiques prescrits (lorsqu’ils sont indiqués)
Facteurs de risque augmentant la probabilité d’infection
Certains patients sont plus sensibles aux maladies péri-implantaires. Votre dentiste peut ajuster votre plan de suivi si l’un des éléments suivants s’applique.
- Tabagisme ou consommation excessive d’alcool
- Antécédents de maladie des gencives (parodontite)
- Diabète mal contrôlé
- Médicaments ou maladies affaiblissant le système immunitaire
- Stress élevé, mauvais sommeil ou mauvaise alimentation ralentissant la guérison
- Visites dentaires de contrôle irrégulières après la pose de l’implant
Comment les dentistes diagnostiquent une infection d’implant

Le diagnostic commence généralement par un examen clinique de la gencive autour de l’implant. Votre dentiste peut vérifier la présence de saignements, gonflements, pus et profondeur des poches autour de l’implant. Des radiographies permettent d’évaluer le niveau osseux et d’exclure d’autres causes de douleur.
Options de traitement
Le traitement dépend de la précocité de la détection du problème. Les objectifs principaux sont d’éliminer les bactéries, de réduire l’inflammation et de protéger l’os environnant.
- Nettoyage professionnel et débridement autour de l’implant pour éliminer la plaque et les dépôts calcifiés
- Bains de bouche antiseptiques, comme la chlorhexidine, si recommandés par votre dentiste
- Antibiotiques si une infection bactérienne est confirmée ou fortement suspectée (votre dentiste choisira l’option adaptée)
- Ajustement de la couronne ou de l’occlusion si la prothèse retient la plaque ou provoque une pression excessive
- Nettoyage chirurgical et procédures de régénération pour les cas avancés de péri-implantite, si nécessaire
L’automédication avec des antibiotiques restants est risquée et peut retarder une prise en charge appropriée. Suivez toujours les instructions de votre dentiste.
Soins à domicile en attendant un rendez-vous
Si vous soupçonnez une infection, les soins à domicile peuvent réduire l’irritation, mais ne remplacent pas un traitement professionnel. Brossez doucement, gardez la zone propre et évitez de fumer.
- Rincez doucement avec de l’eau salée tiède (évitez les mouvements brusques juste après la chirurgie)
- Brossez délicatement avec une brosse à dents souple et nettoyez entre les dents comme conseillé
- Consommez des aliments mous et évitez de mâcher directement sur la zone de l’implant
- Prenez des antalgiques uniquement selon les recommandations de votre dentiste ou pharmacien
- Appelez la clinique en urgence si vous développez de la fièvre, un gonflement qui s’étend ou des difficultés à avaler
Que se passe-t-il si une infection d’implant n’est pas traitée ?
Si l’inflammation persiste, elle peut entraîner une perte osseuse progressive autour de l’implant (péri-implantite). Avec le temps, cela peut compromettre le soutien de l’implant et augmenter le risque d’échec. Dans de rares cas, l’infection peut se propager au-delà de la bouche et poser un problème de santé plus large.
- Inconfort et gonflement persistants
- Perte osseuse autour de l’implant et récession gingivale
- Relâchement ou perte de l’implant
- Traitement plus complexe et temps de guérison plus long si une réimplantation est nécessaire
Comment réduire le risque d’infection après une chirurgie implantaire
La plupart des problèmes peuvent être évités par des soins réguliers et un bon entretien. Votre dentiste peut adapter ses conseils selon votre historique médical et le type de prothèse posé.
- Suivez attentivement les instructions postopératoires, en particulier durant les 1 à 2 premières semaines
- Brossez deux fois par jour et nettoyez entre les dents avec les outils recommandés pour les implants
- Assistez aux visites de suivi pour détecter une inflammation précoce avant qu’elle n’atteigne l’os
- Arrêtez de fumer avant l’intervention et évitez la nicotine durant la guérison
- Gérez les maladies chroniques comme le diabète avec votre équipe médicale
- Planifiez des nettoyages professionnels de maintien des implants selon les recommandations
Prendre un rendez-vous
Si vous pensez avoir une infection à un implant — ou si vous souhaitez un contrôle préventif — contactez notre clinique pour prendre rendez-vous. Nous proposons des soins dentaires esthétiques, des couronnes, des implants dentaires et des services de dentisterie générale.
FAQ
Quelle est la fréquence des infections après des implants dentaires ?
L’infection précoce est rare (environ 1–5%); la péri-implantite touche environ 10% des implants.
Qu’est-ce que la règle 3/2 pour les implants dentaires ?
Placez l’implant 3 mm apicalement et 2 mm palatin à la couronne prévue.
Quels sont les premiers signes d’une infection d’implant ?
Douleur, gonflement, rougeur, pus/mauvais goût, saignement et sensibilité croissante autour de l’implant.
Quelle est la complication la plus fréquente des implants dentaires ?
La mucosite péri-implantaire est la complication la plus fréquente, inflammation gingivale réversible.
Quels sont les inconvénients des implants dentaires ?
Chirurgie, coût élevé, délai de guérison, échec possible et péri-implantite sont des inconvénients.
Effets des troubles thyroïdiens sur la santé dentaire | LYGOS DENTAL
Effets des troubles de la thyroïde sur la santé dentaire
Les troubles de la thyroïde peuvent influencer la santé bucco-dentaire en modifiant le flux salivaire, en causant des inflammations et en affectant la cicatrisation des tissus. Les personnes atteintes d’hypothyroïdie ou d’hyperthyroïdie peuvent remarquer une bouche sèche, un risque accru de caries, des saignements des gencives, des altérations du goût ou une cicatrisation plus lente après des soins dentaires. Des examens réguliers et des soins à domicile adaptés peuvent réduire la plupart des complications.
La glande thyroïde aide à réguler le métabolisme et de nombreux systèmes corporels, y compris les glandes salivaires, la réponse immunitaire et le renouvellement osseux. Lorsque les niveaux d’hormones thyroïdiennes sont trop bas ou trop élevés, des changements peuvent apparaître dans la bouche bien avant que les symptômes soient associés à la thyroïde.
Table des matières
Qu’est-ce qu’un trouble de la thyroïde ?

Les troubles de la thyroïde surviennent lorsque la glande thyroïde produit trop peu ou trop d’hormones, ou lorsque des modifications structurelles affectent son fonctionnement. Les pathologies courantes incluent :
- Hypothyroïdie : une thyroïde sous-active qui ralentit de nombreux processus corporels.
- Hyperthyroïdie : une thyroïde hyperactive qui accélère le métabolisme et peut augmenter la fréquence cardiaque.
- Goitre : une thyroïde élargie qui peut se produire avec des niveaux hormonaux normaux, bas ou élevés.
- Nodules thyroïdiens et cancer de la thyroïde : des masses dans la thyroïde ; la plupart sont bénignes, mais certaines nécessitent des examens complémentaires.
Pourquoi la santé thyroïdienne se reflète dans la bouche
La salive protège les dents et les gencives en neutralisant les acides, en éliminant les débris alimentaires et en aidant à contrôler les bactéries. Les troubles thyroïdiens et les maladies auto-immunes associées peuvent entraîner une réduction du flux salivaire, déclenchant une réaction en chaîne : plus de plaque dentaire, plus d’irritation des gencives, et un risque accru de caries.
Signes bucco-dentaires courants des troubles thyroïdiens

Bouche sèche et risque accru de caries
La bouche sèche (xérostomie) peut augmenter le risque de caries, l’accumulation de plaque dentaire et la mauvaise haleine, car la salive est l’une des principales défenses de la bouche. Si votre bouche est souvent sèche ou si vous avez besoin d’eau pour avaler les aliments, signalez-le lors de votre consultation dentaire.
Inflammation des gencives et changements parodontaux
Les déséquilibres hormonaux et l’inflammation peuvent rendre les gencives plus sensibles. Certaines personnes remarquent un gonflement, une sensibilité ou des saignements en se brossant ou en utilisant du fil dentaire. Les maladies des gencives progressent aussi plus rapidement en présence de sécheresse buccale et de plaque.
Modifications de la langue, du goût et de la cicatrisation
Les troubles thyroïdiens peuvent être associés à des changements du goût (dysgueusie), une sensation de brûlure ou un inconfort, ainsi qu’à une cicatrisation plus lente après des extractions ou d’autres soins. En cas d’hypothyroïdie, une augmentation de la langue (macroglossie) ou un gonflement général des tissus buccaux peut survenir chez certains patients.
Problèmes de développement dentaire chez l’enfant
Chez les enfants et les adolescents, les hormones thyroïdiennes jouent un rôle dans la croissance et le développement. L’hypothyroïdie est associée à un retard d’éruption dentaire et à un développement dentaire altéré, tandis que l’hyperthyroïdie peut être liée à une éruption plus précoce dans certains cas.
Hypothyroïdie et santé bucco-dentaire
L’hypothyroïdie peut affecter les tissus buccaux en réduisant l’activité métabolique et en modifiant les réponses immunitaires et inflammatoires. Les signes dentaires et buccaux fréquents incluent :
- Bouche sèche, pouvant entraîner des caries et une accumulation de plaque.
- Inflammation des gencives et risque accru de problèmes parodontaux.
- Augmentation de la langue ou gonflement des tissus buccaux chez certains patients.
- Altérations du goût et, dans certains cas, cicatrisation retardée.
Si l’hypothyroïdie est mal contrôlée, certaines personnes peuvent être plus sensibles aux sédatifs et autres médicaments agissant sur le système nerveux central utilisés en soins dentaires. Communiquez toujours votre diagnostic et la liste de vos médicaments à votre dentiste.
Hyperthyroïdie et problèmes dentaires
L’hyperthyroïdie peut accroître la sensibilité au stress et à certains médicaments. Les changements buccaux peuvent ressembler à ceux observés dans d’autres troubles inflammatoires, notamment :
- Sensibilité ou saignements des gencives plus marqués que d’habitude.
- Bouche sèche et risque accru de caries chez les personnes sujettes à la déshydratation ou à la respiration buccale.
- Sensibilité de la mâchoire ou des dents liée à la tension musculaire ou à une réactivité accrue aux stimuli.
- Progression plus rapide des problèmes bucco-dentaires en cas de contrôle insuffisant de la plaque.
En cas d’hyperthyroïdie non contrôlée ou de thyrotoxicose, des stimulants comme l’épinéphrine (présente dans certains anesthésiques locaux ou fils de rétraction) peuvent entraîner une réponse cardiovasculaire plus forte. Les dentistes peuvent alors utiliser la dose minimale efficace ou envisager d’autres options si nécessaire.
Effets des traitements thyroïdiens sur la santé buccale

Lévothyroxine et traitement hormonal substitutif
La lévothyroxine aide à rétablir des niveaux hormonaux normaux en cas d’hypothyroïdie. Certaines personnes signalent encore une bouche sèche ou des modifications du goût, qui peuvent être liées aux ajustements de dose, à d’autres médicaments ou à des troubles associés.
Médicaments antithyroïdiens
Les médicaments antithyroïdiens comme le méthimazole ou le propylthiouracile peuvent avoir des effets secondaires pertinents en dentisterie. Une complication rare mais grave est l’agranulocytose, qui peut se manifester par de la fièvre, un mal de gorge ou des ulcères buccaux dus à une baisse des globules blancs. Toute nouvelle fièvre ou douleur à la gorge sous traitement nécessite une consultation médicale urgente.
Iode radioactif et flux salivaire
Certains troubles thyroïdiens sont traités à l’iode radioactif. Chez certains patients, cela peut affecter les glandes salivaires et contribuer à la bouche sèche. Si vous avez reçu ce traitement, informez votre dentiste afin d’adapter votre plan de prévention.
Recommandations dentaires pour les patients atteints de troubles thyroïdiens
La plupart des personnes atteintes de troubles thyroïdiens peuvent conserver une bonne santé bucco-dentaire grâce à des soins préventifs réguliers et quelques habitudes ciblées :
- Programmez des contrôles réguliers et des nettoyages (souvent tous les six mois, ou plus fréquemment si une maladie des gencives est présente).
- Brossez-vous les dents deux fois par jour avec un dentifrice fluoré et nettoyez les espaces interdentaires une fois par jour.
- Stimulez la salive : buvez régulièrement, utilisez des gommes ou pastilles sans sucre et demandez des substituts salivaires si nécessaire.
- Limitez les grignotages fréquents de produits sucrés ou acides, surtout en cas de bouche sèche.
- Communiquez votre liste complète de médicaments, y compris la dose thyroïdienne, à votre équipe dentaire avant tout soin.
- Si votre hyperthyroïdie est mal contrôlée, demandez l’accord de votre médecin avant des traitements dentaires importants et discutez des options d’anesthésie.
Quand consulter rapidement
Contactez rapidement un dentiste ou un médecin si vous remarquez des aphtes persistants, un gonflement, des saignements inhabituels, une bouche très sèche ou des signes d’infection. Si vous prenez un traitement antithyroïdien et développez une fièvre ou un mal de gorge, consultez immédiatement, cela pourrait signaler une baisse dangereuse des globules blancs.
FAQ
Thyroïde et fractures dentaires
La maladie thyroïdienne fracture rarement les dents directement; sécheresse buccale et perte osseuse contribuent.
Hypothyroïdie traitement dentaire
Soignez normalement si contrôlée; reportez les soins électifs si l’hypothyroïdie est non traitée.
Manifestations buccales des troubles thyroïdiens
Signes possibles: bouche sèche, brûlures buccales, dysgueusie, maladie gingivale, éruption retardée.
Hypothyroïdie et anesthésie locale dentaire
L’anesthésie locale est sûre si contrôlée; évitez sédation profonde en hypothyroïdie sévère.
Les problèmes thyroïdiens peuvent-ils causer des problèmes dentaires ?
Oui, les troubles thyroïdiens aggravent sécheresse buccale, parodontite, cicatrisation, et métabolisme osseux.
Gonflement après l’extraction d’une dent de sagesse | LYGOS DENTAL
Gonflement après l’extraction des dents de sagesse
Le gonflement du visage après l’extraction des dents de sagesse est généralement normal. Il commence souvent dans les premières 24 heures, atteint son pic autour des jours 2–3, puis s’améliore au cours de la semaine suivante. Utiliser des compresses froides rapidement, garder la tête surélevée et suivre les instructions de votre dentiste peuvent aider. Consultez un professionnel si le gonflement s’aggrave après le troisième jour, dure plus d’une semaine ou s’accompagne de fièvre ou de pus.
Table des matières
Pourquoi votre visage gonfle après l’extraction des dents de sagesse
Le gonflement fait partie de la réponse inflammatoire du corps à la chirurgie. Lors de l’extraction, les tissus gingivaux et, dans de nombreux cas, l’os autour de la dent sont perturbés. Votre système immunitaire augmente le flux sanguin et envoie des cellules réparatrices dans la zone, ce qui peut provoquer une accumulation temporaire de liquide dans la joue et la mâchoire.
La gravité du gonflement dépend généralement de :
Ce qui influence l’ampleur du gonflement
Le gonflement varie d’une personne à l’autre. Les facteurs courants incluent :
- Si la dent était incluse ou partiellement sortie
- La durée et la complexité de la procédure
- Votre âge, votre état de santé général et votre vitesse de guérison
- La quantité de manipulation des tissus nécessaire et la méthode chirurgicale utilisée
Combien de temps dure généralement le gonflement
La plupart des gens remarquent un gonflement dans les 24 premières heures. Il atteint généralement son maximum entre 48 et 72 heures après la chirurgie, puis s’améliore progressivement.
Un calendrier simple peut aider à établir des attentes :
- Jour 0–1 : Le gonflement commence et peut sembler tendu ou gonflé.
- Jours 2–3 : Le gonflement est souvent à son maximum ; des ecchymoses peuvent apparaître.
- Jours 4–7 : Le gonflement diminue progressivement et le confort s’améliore.
- Après le jour 7 : Une légère enflure peut persister, surtout après des extractions difficiles, mais elle devrait continuer à s’améliorer.
Si le gonflement continue de s’aggraver après les premiers jours, ou ne commence pas à diminuer après environ une semaine, contactez votre dentiste ou chirurgien buccal.
Comment réduire le gonflement en toute sécurité

Premières 24 heures
Concentrez-vous sur la thérapie par le froid et le repos. Le froid aide à limiter l’accumulation de liquide dans les tissus.
- Appliquez une compresse froide sur la joue : 15–20 minutes, puis 15–20 minutes de pause, à répéter selon la tolérance.
- Reposez-vous et évitez les activités physiques intenses.
- Dormez avec la tête légèrement surélevée pour éviter l’accumulation de liquide.
Après 24 heures
Une fois le premier jour passé, une chaleur douce et une bonne hygiène bucco-dentaire peuvent favoriser le confort et la guérison.
- Rincez doucement avec de l’eau salée tiède 3–4 fois par jour (ou selon les instructions). Évitez les rinçages vigoureux.
- Hydratez-vous bien et choisissez des aliments mous. Les aliments froids ou à température ambiante sont généralement préférables au début.
- Prenez les médicaments prescrits exactement comme indiqué, y compris les anti-inflammatoires ou les antibiotiques.
Ce qu’il faut éviter après une extraction
Ces habitudes peuvent aggraver le gonflement, perturber le caillot ou ralentir la guérison :
- Fumer ou vapoter
- Consommer de l’alcool pendant la période de guérison initiale
- Manger ou boire chaud durant les premiers jours
- Utiliser des pailles, cracher avec force ou se rincer vigoureusement durant les premières 24 heures
- Aliments durs, croquants ou granuleux pouvant irriter le site chirurgical
- Toucher la zone avec les doigts ou la langue
Le gonflement est-il un signe de problème ?
Le gonflement en soi est attendu après une extraction de dents de sagesse. Ce qui compte, c’est l’évolution. Un gonflement normal atteint son pic autour des jours 2–3 puis diminue. Une augmentation soudaine, une douleur accrue ou de nouveaux symptômes peuvent indiquer une infection ou un alvéolite.
Quand contacter un dentiste
Appelez votre dentiste ou chirurgien buccal rapidement si vous remarquez l’un des éléments suivants :
- Un gonflement qui continue d’augmenter après le jour 3 ou qui persiste plus de 7 jours sans amélioration
- Fièvre, frissons ou sensation de malaise
- Présence de pus, mauvaise odeur ou goût persistant désagréable
- Gonflement important d’un seul côté ou asymétrie faciale qui s’aggrave
- Difficulté à avaler, respirer ou ouvrir la bouche
- Engourdissement qui ne s’améliore pas ou qui s’aggrave
Questions fréquentes
Combien de temps dure le gonflement après l’extraction d’une dent de sagesse ?
Le gonflement culmine jours 2–3 et diminue en 3–5 jours.
Pourquoi le troisième jour est-il le pire après une extraction dentaire ?
L’inflammation et l’œdème culminent vers le troisième jour, rendant la douleur maximale.
Quels symptômes faut-il surveiller après l’extraction d’une dent de sagesse ?
Surveillez saignement incontrôlé, douleur croissante, fièvre, pus, mauvais goût, gros gonflement, gêne respiratoire.
Puis-je savoir si j’ai une alvéolite sèche le troisième jour ?
Oui; douleur pulsatile intense, mauvaise odeur/goût, et os visible suggèrent une alvéolite sèche.
Comment puis-je savoir si j’ai une infection après l’extraction d’une dent de sagesse ?
Les signes d’infection incluent fièvre, gonflement aggravé, pus, douleur croissante et écoulement malodorant.
Guide des soins dentaires et des vacances post-traitement en Turquie
Guide du Traitement Dentaire en Turquie et des Vacances Post-Opératoires
Si vous venez en Turquie pour un traitement dentaire, planifiez votre voyage en tenant compte de la convalescence. Utilisez les 48 à 72 premières heures pour vous reposer, manger des aliments mous et effectuer les contrôles de suivi, puis ajoutez des visites touristiques douces. Choisissez une ville qui correspond à votre clinique et à votre style de vacances — escapades urbaines à Istanbul, plage à Antalya, ou calme égéen à Izmir et Çeşme.
Table des matières
Pourquoi les Gens Choisissent de se Faire Soigner les Dents en Turquie
La Turquie est une destination bien connue pour le tourisme dentaire car de nombreuses cliniques privées allient équipements modernes, praticiens expérimentés et forfaits qui simplifient les déplacements. Les prix peuvent être inférieurs à ceux pratiqués dans de nombreux pays européens et aux États-Unis, mais les économies exactes dépendent de la clinique, des matériaux utilisés et de la complexité de votre cas.
Avant de réserver, demandez un plan de traitement écrit précisant le nombre de visites, les marques/matériaux utilisés, les conditions de garantie et ce qui est inclus dans le devis. Si vous avez des conditions médicales ou prenez des médicaments régulièrement, informez-en la clinique dès le début afin que le dentiste puisse planifier en toute sécurité.
Comment Planifier le Traitement et les Vacances
Adaptez vos vacances au type de soins dentaires.
Certains traitements peuvent s’effectuer en un court séjour, tandis que d’autres nécessitent des visites échelonnées. Le blanchiment des dents et les procédures esthétiques simples peuvent être réalisées en quelques rendez-vous. Les implants, greffes osseuses et restaurations complexes nécessitent souvent plus de temps, des contrôles de suivi et parfois une seconde visite après la guérison.
Prévoyez des jours de repos dès le début.
Planifiez au moins quelques jours calmes juste après toute intervention chirurgicale. Les gonflements et douleurs atteignent généralement leur pic rapidement, alors gardez un emploi du temps flexible pour le repos, la prise de médicaments et une visite de contrôle si nécessaire.
Destinations les Plus Populaires pour les Soins et une Pause

Istanbul
Idéal pour une escapade citadine. Choisissez des activités calmes et accessibles à pied après le traitement : croisière sur le Bosphore, musées avec ascenseur, petites balades de quartier.
Antalya
Parfait pour une convalescence façon resort. De nombreux hôtels facilitent le repos, l’hydratation et la consommation d’aliments mous tout en restant proches des cliniques.
Izmir et Çeşme
Parfait pour un rythme égéen détendu. Alaçatı et Çeşme sont confortables une fois rétabli, avec de nombreuses options de restauration douce.
Muğla : Bodrum, Marmaris, Fethiye
Un bon choix pour se détendre au bord de la mer après une intervention. Gardez les excursions en bateau et les longues randonnées pour plus tard.
Ankara
Souvent choisie pour l’accès aux cliniques et les infrastructures médicales. Sert aussi de hub pour rejoindre la Cappadoce.
Conseils de Récupération pour des Vacances Confortables
Les premières 48–72 heures
- Restez peu actif. Évitez les charges lourdes, les exercices intensifs et les longues visites à pied.
- Dormez la tête légèrement surélevée en cas de gonflement.
- Suivez les instructions de votre dentiste pour la douleur, les antibiotiques (si prescrits) et l’hygiène bucco-dentaire.
- Restez bien hydraté. L’air en cabine, la chaleur estivale et les aliments salés peuvent aggraver les symptômes.
Jours 4 à 7
- Ajoutez des visites tranquilles : courtes promenades, cafés ombragés, attractions assises.
- Choisissez des activités à faible risque. Évitez les sports de contact, la plongée et tout ce qui peut heurter la mâchoire.
- Gardez une marge pour des contrôles ou une sensibilité inattendue.
En avion ou longs trajets
Si vous avez subi une extraction, une pose d’implant ou une greffe osseuse, demandez à votre dentiste si vous devez reporter le vol. Beaucoup conseillent d’éviter les vols les premiers jours après une chirurgie buccale, surtout pour les interventions complexes. Si vous devez voyager, gardez vos médicaments en bagage à main et prévoyez des repas faciles en route.
Alimentation et Boissons Après un Traitement Dentaire
Ce qui fonctionne généralement bien
Les aliments mous et tièdes sont plus doux pour les gencives en cours de guérison. En Turquie, les bonnes options incluent la soupe de lentilles, le yaourt, les légumes bien cuits, les œufs en douceur et le poisson tendre. Si mâcher est difficile, demandez au restaurant de ne pas inclure de pain dur, de graines ou de garnitures croquantes.
Ce qu’il faut limiter au début
- Les aliments très chauds ou très froids si vous êtes sensible.
- Les plats épicés ou acides si vos gencives sont douloureuses.
- L’alcool et les boissons gazeuses si votre dentiste les déconseille après l’intervention.
- Les en-cas durs (noix, chips, crackers) qui peuvent irriter ou se coincer dans la zone traitée.
Choisir une Clinique en Tenant Compte du Voyage

- Confirmez l’emplacement de la clinique, les options de transfert aéroport et comment les joindre pour les suivis.
- Demandez quels matériaux et travaux de laboratoire sont utilisés (marque d’implant, type de couronne, matériau des facettes) et réclamez une documentation.
- Vérifiez si un interprète est disponible si vous préférez un suivi en anglais.
- Privilégiez un consentement clair, un calendrier réaliste et un plan en cas de complications après votre retour.
Pourquoi Associer Traitement et Vacances Peut Fonctionner
Un environnement calme peut faciliter la récupération, et la Turquie offre à la fois repos côtier et escapades culturelles en ville. L’essentiel est de considérer le temps de repos comme partie intégrante du voyage. Si votre programme est doux et votre planning clinique réaliste, vous rentrerez avec un sourire plus sain et une belle expérience de voyage.
FAQ
Traitement dentaire en Turquie et guide de vacances post-traitement à Antalya
Planifiez tôt, reposez-vous 48 heures, évitez la baignade 24–48 heures, faites les contrôles.
Meilleur All-on-4 en Turquie
Choisissez une équipe expérimentée, planification CBCT, marques éprouvées, garanties écrites.
Combien coûte un nouvel ensemble de dents en Turquie ?
Une réhabilitation implantaire fixe complète en Turquie coûte environ 5 200–12 600 £.
Facettes abordables en Turquie
Les facettes en Turquie coûtent environ 150–450 $ par dent, selon le matériau.
Quel est le coût des implants dentaires en Turquie ?
Un implant unitaire en Turquie coûte environ 500–900 $ avec pilier et couronne.
Que manger pendant un traitement orthodontique | LYGOS DENTAL
Que manger pendant un traitement orthodontique
Le traitement orthodontique est un processus long visant à corriger les malpositions des dents et de la mâchoire. L’un des aspects les plus importants de ce processus est l’alimentation. Après la pose d’un appareil dentaire, certains aliments peuvent être difficiles à consommer ou risquent d’endommager l’appareil. C’est pourquoi la question « Que manger pendant un traitement orthodontique ? » est cruciale tant pour le succès du traitement que pour le confort du patient.
Dans cet article, nous avons préparé un guide complet destiné aux débutants en orthodontie ou à ceux qui rencontrent des difficultés à s’alimenter.
Table des matières
Qu’est-ce qu’un traitement orthodontique et pourquoi est-il réalisé ?
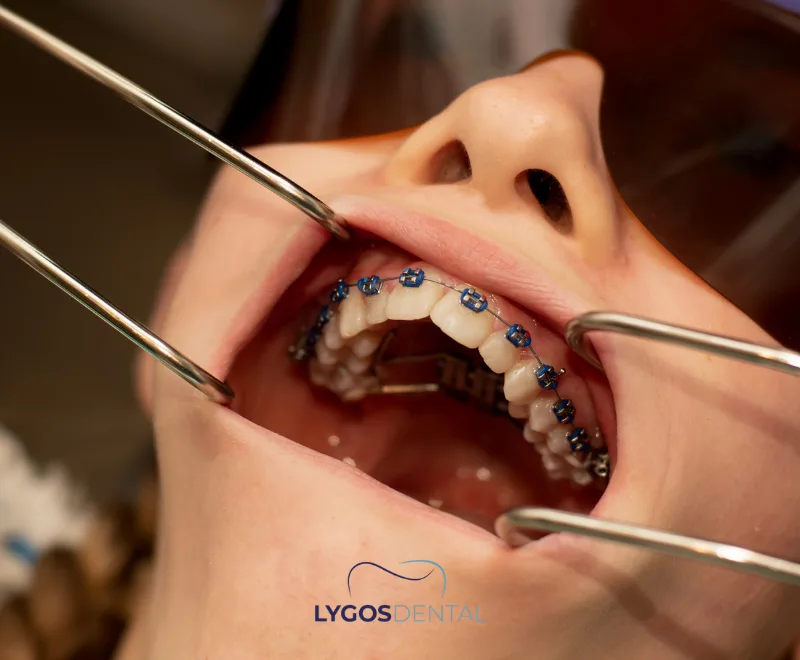
Le traitement orthodontique est une procédure dentaire spécialisée qui permet d’aligner correctement les dents et la structure de la mâchoire. Cela permet non seulement d’obtenir un sourire plus esthétique, mais aussi d’améliorer des fonctions comme la mastication et la parole.
Le traitement orthodontique traite des problèmes tels que le chevauchement dentaire, les espaces interdentaires ou une mâchoire mal alignée. Les dents sont progressivement déplacées vers la position souhaitée à l’aide de bagues métalliques, en céramique ou d’aligneurs transparents (comme Invisalign). Cependant, certains changements de mode de vie peuvent être nécessaires au cours de ce processus, le plus important étant les habitudes alimentaires.
À ce stade, une question se pose : Que manger pendant un traitement orthodontique ?
Bien que la réponse varie en fonction du type de traitement et de la structure dentaire du patient, en général, des aliments mous et fibreux qui ne nuisent pas à l’appareil sont recommandés.
Pourquoi la nutrition est-elle importante pendant un traitement orthodontique ?
Les bagues, attaches et fils créent une structure sensible dans la bouche. Les aliments durs ou collants peuvent endommager ces éléments. Une mauvaise alimentation peut également rendre l’hygiène bucco-dentaire plus difficile, entraînant des caries ou des problèmes de gencives.
C’est pourquoi la réponse à « Que manger pendant un traitement orthodontique ? » est directement liée non seulement au confort alimentaire, mais aussi au succès du traitement.
Une bonne nutrition offre les avantages suivants :
- Réduit le risque de cassure ou de décollement des bagues.
- Prévient les blessures à l’intérieur de la bouche.
- Facilite l’hygiène bucco-dentaire.
- Évite d’allonger inutilement la durée du traitement.
- Protège la santé des gencives.
En résumé, pendant un traitement orthodontique, la manière dont vous mangez est aussi importante que ce que vous mangez. Manger en petites bouchées et mâcher prudemment contribue grandement au bon déroulement du traitement.
Que manger les premiers jours après la pose de l’appareil

Pour les débutants, les premiers jours peuvent être particulièrement sensibles. Après la pose de l’appareil, une pression ou une douleur peut se faire sentir au niveau des dents. Durant cette période, il convient de privilégier des aliments mous, faciles à mâcher et ni trop chauds ni trop froids.
Voici quelques aliments recommandés pour les premiers jours :
- Yaourt et kéfir : Leur fraîcheur apaise les gencives et réduit la douleur.
- Soupes : En particulier les soupes de légumes, faciles à digérer.
- Purées : Purée de pommes de terre ou de carottes, nourrissantes et douces pour les bagues.
- Fruits mous comme la banane ou l’avocat : Faciles à mâcher et nutritifs.
- Légumes bouillis : Carottes, courgettes, brocolis riches en vitamines et tendres.
Consommer ce type d’aliments les premiers jours permet de soulager la douleur et de réduire les risques d’endommager l’appareil.
Aliments mous adaptés au traitement orthodontique
Même dans les phases plus avancées du traitement, il faut privilégier les aliments mous et respectueux des dents. Les aliments durs, collants ou croustillants peuvent desserrer les attaches, plier les fils et prolonger le traitement.
Voici des exemples d’aliments mous adaptés pendant le traitement :
- Produits laitiers : Fromage, yaourt, lait et lait ribot sont riches en calcium, soutiennent la santé dentaire et sont doux pour l’appareil.
- Plats à base d’œufs : Œufs durs ou en omelette, une source idéale de protéines.
- Céréales et pâtes cuites : Pâtes, riz et flocons d’avoine bien cuits sont sûrs pour les appareils dentaires.
- Purées de fruits et smoothies : Les fruits peuvent être consommés sous forme de purée ou de smoothie sans danger.
- Soupes : Lentilles, légumes ou soupes traditionnelles nutritives et faciles à consommer.
Ces aliments garantissent une bonne nutrition tout en protégeant l’appareil. Ils font partie des meilleures réponses à la question « Que manger pendant un traitement orthodontique ? »
Aliments à éviter avec un appareil dentaire
L’une des erreurs les plus fréquentes pendant le traitement orthodontique est de consommer des aliments interdits. Certains peuvent sérieusement endommager l’appareil et allonger la durée du traitement.
Éviter certains aliments est aussi important que de savoir quoi manger.
Aliments à éviter :
- Aliments durs : Noix, croûtes de pain dur, pommes, et autres fruits durs.
- Aliments collants : Caramel, chewing-gum, loukoum, bonbons gélifiés.
- Fruits à noyaux : Cerises, olives, abricots peuvent casser les attaches.
- Boissons acides : Les boissons gazeuses abîment l’émail des dents.
- Snacks croustillants : Chips, crackers, céréales peuvent se coincer dans l’appareil.
Éviter ces aliments permet de prolonger la durée de vie de l’appareil et de protéger la santé bucco-dentaire.
Aliments qui soulagent la douleur liée aux appareils dentaires

Après la pose de l’appareil ou un resserrement des fils, une légère douleur peut survenir. Choisir les bons aliments durant cette période peut atténuer l’inconfort.
Parmi les aliments qui soulagent la douleur liée à l’appareil :
- Aliments froids : Glaces, yaourt froid, smoothies apaisent les gencives.
- Soupes tièdes (non chaudes) : Soupe de légumes ou bouillon de poulet, réconfortantes par leur texture douce.
- Banane et avocat : Tendre, nourrissant et idéal pendant les périodes douloureuses.
- Purée de pommes de terre : Nourrissante et douce pour l’appareil.
- Flocons d’avoine : Texture douce qui n’accentue pas la douleur.
Ces aliments apportent une bonne nutrition tout en diminuant la pression et l’inconfort dans les dents.
Le traitement orthodontique demande patience et attention. Adopter de bonnes habitudes alimentaires pendant cette période protège la santé dentaire et garantit des résultats réussis.
Manger des aliments doux, fibreux et respectueux des dents raccourcit le temps de traitement et augmente le confort. Éviter les aliments durs, collants ou acides prévient les dommages aux attaches.
En résumé, chaque bonne réponse à « Que manger pendant un traitement orthodontique ? » a un impact direct sur votre traitement. Manger consciemment peut vous aider à obtenir un beau sourire et rendre le processus plus agréable.
Obtenez des informations maintenant !
Vous pouvez nous contacter ici pour en savoir plus sur la dentisterie esthétique, les couronnes dentaires, les implants dentaires et la dentisterie générale, prendre rendez-vous et obtenir des informations sur nos services.
[fluentform id= »4″]
FAQ
Que devrais-je manger pendant un traitement orthodontique avec bagues ?
Mangez des aliments mous non collants: yaourt, œufs, pâtes, riz, légumes cuits, fruits tendres.
Que dois-je éviter de manger en portant des bagues ?
Évitez aliments durs, collants, coriaces: noix, pop-corn, caramel, chewing-gum, glace, bonbons durs.
Puis-je croquer et manger un hamburger en portant des bagues ?
Oui, en le coupant en petits morceaux et sans mordre directement.
Quelles boissons dois-je éviter en portant des bagues ?
Évitez boissons sucrées ou acides: sodas, energy drinks, boissons sportives, jus fréquents.
Puis-je manger des cookies en portant des bagues ?
Oui, choisissez des cookies mous; évitez cookies durs et croquants, surtout devant.
Exercices pour la mâchoire destinés aux patients atteints d’ATM | LYGOS DENTAL
Exercices de la mâchoire pour les patients atteints de TMJ
Des exercices doux de la mâchoire peuvent aider de nombreuses personnes atteintes de TMJ/TMD à réduire la tension musculaire et à améliorer l’ouverture confortable de la bouche. Travaillez uniquement dans une zone sans douleur, bougez lentement et arrêtez si vous ressentez une douleur vive, un blocage ou une aggravation des symptômes. Associez les exercices à une bonne posture de la mâchoire et à des soins personnels simples comme la chaleur ou le froid, selon les conseils de votre professionnel de santé.
Les troubles temporo-mandibulaires (souvent abrégés en TMD ou « douleur TMJ ») peuvent rendre la mastication, la parole et le bâillement inconfortables. En complément d’un accompagnement professionnel, des exercices simples à domicile peuvent favoriser la guérison en améliorant le contrôle et en réduisant la tension musculaire.
Table des matières
Qu’est-ce que la TMJ
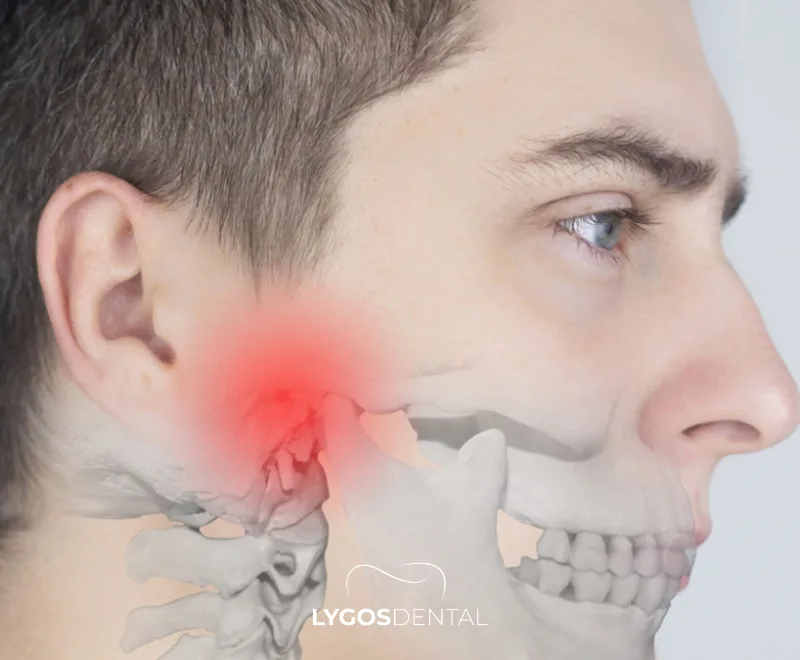
L’articulation temporo-mandibulaire relie votre mâchoire inférieure (mandibule) à votre crâne et fonctionne avec un groupe de muscles masticateurs. Lorsque l’articulation elle-même, les muscles environnants ou les deux sont irrités ou surmenés, des symptômes comme la douleur, la raideur ou des craquements peuvent apparaître.
Symptômes courants des troubles TMJ
Les symptômes de la TMJ/TMD varient, mais les signes courants incluent :
- Douleur ou sensibilité à la mâchoire (d’un ou des deux côtés)
- Douleur ou fatigue lors de la mastication
- Raideur dans les muscles du visage ou de la mâchoire
- Ouverture de bouche limitée ou asymétrique
- Sons de claquement, de craquement ou de frottement lors des mouvements de la mâchoire
- Pression ou douleur près de l’oreille (sans infection auriculaire)
- Maux de tête, douleurs au cou ou au visage liées à l’utilisation de la mâchoire
Comment les exercices soutiennent le traitement TMJ

Pour de nombreux patients, les soins de première intention sont conservateurs : auto-soins, gouttières ou protège-dents nocturnes si nécessaire, et kinésithérapie. Les exercices ciblés peuvent améliorer les schémas de mouvement, renforcer les muscles de soutien et soulager les spasmes musculaires protecteurs.
Les bénéfices observés avec une pratique régulière peuvent inclure :
- Meilleur contrôle de la mâchoire à l’ouverture et à la fermeture
- Moins de tension musculaire et de spasmes
- Amélioration progressive de l’ouverture confortable de la bouche
- Moins de sensibilité lors des activités quotidiennes comme manger ou parler
Exercices sûrs à faire chez soi
Faites ces exercices lentement et en douceur. Une légère extension ou un petit effort musculaire est acceptable, mais pas de douleur vive. Commencez une fois par jour et augmentez à 2 ou 3 courtes séances si bien toléré.
1) Ouverture et fermeture contrôlées
- Asseyez-vous ou tenez-vous droit, tête centrée (évitez d’avancer le menton).
- Détendez votre mâchoire et ouvrez lentement la bouche jusqu’à une limite confortable sans douleur.
- Faites une pause, puis refermez lentement sans serrer les dents à la fin.
Dose suggérée : 8 à 10 répétitions, 1 à 2 fois par jour.
2) Ouverture résistée (douce)
- Placez deux doigts ou la paume de votre main sous le menton.
- Commencez à ouvrir lentement la bouche tout en appliquant une légère résistance vers le haut.
- Maintenez l’effort 2 à 3 secondes, puis relâchez et refermez lentement.
Dose suggérée : 5 à 8 répétitions, une fois par jour au début.
3) Glissements latéraux
- Gardez vos lèvres détendues et vos dents légèrement séparées.
- Déplacez lentement la mâchoire inférieure vers la droite, puis revenez au centre.
- Déplacez lentement la mâchoire inférieure vers la gauche, puis revenez au centre.
Dose suggérée : 5 répétitions de chaque côté, 1 à 2 fois par jour.
4) Ouverture avec la langue au palais
- Reposez doucement la pointe de votre langue sur le palais, juste derrière les dents de devant.
- Gardant la langue en place, ouvrez lentement la bouche dans une amplitude confortable.
- Refermez lentement et revenez à une position détendue de la mâchoire.
Dose suggérée : 6 à 10 répétitions, 1 à 2 fois par jour.
5) Position détendue de la mâchoire (réinitialisation de 60 secondes)
- Laissez vos lèvres se toucher légèrement.
- Gardez les dents légèrement séparées, avec la langue reposant doucement sur le palais.
- Respirez lentement pendant 30 à 60 secondes et relâchez les tensions dans les joues et les tempes.
Dose suggérée : 1 à 3 fois par jour, surtout en période de stress ou après avoir parlé/mâché longtemps.
Conseils de sécurité et précautions
Les exercices sont plus efficaces lorsque votre technique est calme et maîtrisée. Ces conseils vous aident à rester en sécurité et constant :
- Restez dans une zone sans douleur. Arrêtez en cas de douleur aiguë, de blocage ou d’aggravation des symptômes.
- Bougez lentement. Les étirements brusques ou violents peuvent irriter l’articulation et les muscles autour.
- Utilisez de la chaleur ou du froid si cela aide (beaucoup préfèrent la chaleur humide pour les tensions musculaires, le froid après des poussées de douleur).
- Évitez de mâcher du chewing-gum, les grands bâillements, et les aliments durs ou très durs lors des poussées.
- Vérifiez votre posture devant un miroir et gardez la tête et le cou alignés.
Quand consulter un dentiste ou un médecin

Les exercices à domicile peuvent être utiles, mais certains symptômes nécessitent une évaluation professionnelle. Consultez si vous remarquez :
- Douleur sévère ou persistante ne s’améliorant pas avec l’auto-soin
- Changement soudain dans l’occlusion ou nouvelle difficulté à fermer les dents ensemble
- Blocage de la mâchoire (ouverte ou fermée) ou accrochages fréquents lors des mouvements
- Limitation significative de l’ouverture de la bouche
- Gonflement, fièvre, traumatisme ou signes d’infection
- Symptômes qui s’aggravent progressivement sur plusieurs jours ou semaines
Un dentiste, un kinésithérapeute ou un chirurgien maxillo-facial peut vous aider à identifier la cause de vos symptômes et établir un plan comprenant une thérapie par gouttière, des conseils médicamenteux, une thérapie manuelle, un travail postural et un renforcement ciblé.
FAQ
Traiter définitivement l’ATM
Une guérison définitive est rare; attelles, kinésithérapie, gestion du stress, et causes traitées.
Exercices ATM à la maison
Faites ouverture contrôlée, langue au palais, et isométriques doux, 5–10 répétitions.
Exercices ATM pour claquement de mâchoire
Ouverture contrôlée langue au palais et mouvements latéraux doux peuvent réduire les claquements.
Exercice pour détendre la mâchoire
Langue au palais, lèvres fermées, dents décollées, respirez lentement deux minutes.
Exercices ATM avant de dormir
Compresse chaude 10 minutes, puis étirements doux et respiration diaphragmatique lente.
Méthodes pour prévenir la carie dentaire chez les bébés | LYGOS DENTAL
Méthodes pour prévenir la carie dentaire chez les bébés
La carie dentaire chez les bébés peut être évitée grâce à un nettoyage précoce, une quantité adéquate de dentifrice au fluor, une routine pauvre en sucre et une visite chez le dentiste à l’âge d’un an. Commencez à essuyer les gencives et à brosser dès l’apparition de la première dent, brossez deux fois par jour avec l’aide d’un adulte, évitez les biberons au coucher contenant autre chose que de l’eau, et effectuez des contrôles réguliers pour repérer les taches précoces avant qu’elles ne deviennent des caries.
Table des matières
Pourquoi les dents de lait sont importantes
Les dents de lait ne sont pas des « dents d’entraînement ». Elles maintiennent l’espace pour les dents permanentes, facilitent une parole claire et aident les enfants à mâcher confortablement. Lorsqu’elles se carient, les enfants peuvent ressentir de la douleur, avoir des difficultés à manger et nécessiter des soins dentaires qui auraient pu être évités.
Quand commencer à nettoyer les dents de bébé

Commencez les soins bucco-dentaires avant même que votre enfant puisse se brosser les dents. Essuyez les gencives avec une compresse propre et humide ou un chiffon doux après les repas si vous le souhaitez, et commencez le nettoyage dès l’apparition de la première dent (souvent vers 6 à 10 mois). Des routines précoces rendent le brossage naturel et réduisent le risque de carie.
Brossage et dentifrice au fluor

Le brossage élimine la plaque, ce film collant qui nourrit les bactéries responsables des caries. Les jeunes enfants ont besoin d’aide, il est donc important de brosser pour eux ou avec eux jusqu’à ce qu’ils sachent cracher et bien se brosser seuls.
Brossage étape par étape pour bébés et tout-petits
- Brosser deux fois par jour : après le petit déjeuner et avant le coucher.
- Utilisez de petits mouvements circulaires doux le long des gencives et sur toutes les surfaces dentaires.
- Choisissez une brosse à poils souples et de petite taille (ou une brosse doigt pour les premiers mois).
- Soulevez la lèvre pour atteindre les dents de devant du haut — ce sont des zones où les caries sont fréquentes.
- Gardez cela rapide et calme. Une chanson ou un minuteur peut aider.
Quelle quantité de dentifrice utiliser
Utilisez un dentifrice au fluor, mais en petite quantité. Pour les enfants de moins de 3 ans, utilisez un frottis de la taille d’un grain de riz. De 3 à 6 ans, pas plus qu’un petit pois. Surveillez toujours le brossage et conservez le dentifrice hors de portée.
Habitudes alimentaires qui protègent les dents de bébé
Les caries ne sont pas causées uniquement par le sucre — c’est la fréquence et le moment qui comptent. Siroter des boissons sucrées pendant de longues périodes ou manger des collations sucrées juste avant de dormir maintient les acides sur les dents pendant des heures.
Limiter les collations et boissons sucrées
- Réservez les sucreries pour des occasions spéciales, pas pour une habitude quotidienne.
- Évitez les jus, le lait sucré et autres boissons sucrées dans les biberons ou tasses à bec.
- Proposez de l’eau entre les repas et après les collations.
- Choisissez des collations favorables aux dents comme le yaourt nature, le fromage, les œufs, les légumes et les fruits frais.
Éviter les biberons sucrés au coucher
Couchez votre enfant avec uniquement de l’eau. Le lait, les préparations pour nourrissons, les jus et les boissons sucrées peuvent stagner autour des dents pendant le sommeil, augmentant le risque de caries précoces — surtout sur les dents de devant du haut.
Première visite chez le dentiste et contrôles réguliers
Planifiez la première visite chez le dentiste dans les six mois suivant l’apparition de la première dent, et au plus tard pour le premier anniversaire de votre enfant. Ces premières visites sont axées sur la prévention : vérifier le développement, repérer les premières taches blanches et affiner vos habitudes de brossage et d’alimentation.
Mesures supplémentaires que votre dentiste peut recommander

Certains enfants bénéficient d’une protection supplémentaire, selon leur alimentation, la solidité de leur émail et leur risque de carie. Votre dentiste peut recommander :
- Un vernis fluoré pour renforcer l’émail.
- Le fluorure de diamine d’argent (SDF) pour ralentir ou arrêter les caries précoces si nécessaire.
- L’utilisation de fil dentaire adaptée à l’âge dès que les dents se touchent.
- Des scellants sur les molaires dès leur apparition (souvent plus tard dans l’enfance).
Liste de contrôle pour la routine à la maison
- Brosser deux fois par jour avec l’aide d’un adulte.
- Utilisez la bonne quantité de dentifrice au fluor en fonction de l’âge de votre enfant.
- Évitez de siroter fréquemment des boissons sucrées ; proposez de l’eau entre les repas.
- Proposez principalement des collations faibles en sucre et respectez des heures fixes.
- Prenez rendez-vous régulièrement chez le dentiste et suivez ses recommandations.
Questions fréquemment posées
Comment puis-je empêcher les dents de mon bébé de se carier ?
Brossez les dents sorties deux fois par jour au fluor; évitez biberon nocturne; limitez sucre.
Quelle est la règle 2-2-2 en dentisterie ?
Brossez 2 minutes, deux fois par jour, et consultez deux fois par an.
Quel aliment cause le plus la carie dentaire ?
Les aliments sucrés et collants, comme bonbons et biscuits, causent le plus de caries.
Pourquoi mon enfant de 2 ans a-t-il constamment des caries ?
Sucres fréquents, lait/jus au coucher, et brossage fluoré insuffisant causent souvent les caries.
Que dois-je faire pour prévenir la carie dentaire à 100 % ?
Impossible à 100%; réduisez le risque avec fluor, brossage, fil dentaire, moins de sucre.
Facettes en porcelaine en Turquie vs Espagne | LYGOS DENTAL
Facettes en Porcelaine en Turquie vs Espagne
Les facettes en porcelaine peuvent améliorer la couleur, la forme et l’alignement mineur des dents en peu de temps. La Turquie est souvent choisie pour ses coûts inférieurs par facette avec des cliniques modernes dans les grandes villes, tandis que l’Espagne est généralement plus chère mais attire les patients qui préfèrent un traitement au sein de l’UE. Le meilleur choix dépend de la complexité du cas, des plans de suivi et de la qualité de la clinique plutôt que du seul prix.
Table des matières
Ce que sont les Facettes en Porcelaine

Les facettes en porcelaine sont de fines coques en céramique collées sur la surface avant des dents. Elles peuvent corriger les taches qui ne réagissent pas bien au blanchiment, les petites fissures, les bords usés, les formes dentaires irrégulières et les espaces.
Les facettes ne conviennent pas à tous les cas. Une maladie gingivale active, des caries non traitées, un bruxisme important ou des problèmes d’occlusion peuvent nécessiter un autre traitement en premier lieu.
Pourquoi les Patients Choisissent les Facettes
- Un aspect naturel : les céramiques modernes imitent la translucidité de l’émail et réfléchissent la lumière comme les dents naturelles.
- Durabilité : avec une bonne hygiène bucco-dentaire et des contrôles réguliers, les facettes durent souvent de nombreuses années.
- Changement conservateur : de nombreux cas ne nécessitent qu’un léger meulage de la surface dentaire, contrairement aux couronnes complètes.
- Résultats rapides : la planification, la préparation et le collage final sont généralement réalisés en peu de temps.
Matériaux et Qualité du Laboratoire
Le résultat final dépend à la fois du matériau céramique et du travail de laboratoire. Les cliniques en Turquie et en Espagne utilisent couramment des empreintes numériques, des correspondances de teintes et des techniques de fraisage ou de superposition de haute précision.
Les options de facettes courantes comprennent :
Céramiques à Base de Zircone
La zircone est réputée pour sa solidité. Elle peut être un bon choix lorsqu’une durabilité supplémentaire est requise, bien qu’une translucidité très naturelle nécessite souvent une superposition avancée et un travail de teinte minutieux.
Porcelaine Feldspathique (Laminée)
Les facettes laminées sont très fines et peuvent avoir un aspect très naturel. Elles sont souvent utilisées dans les cas de design du sourire où l’objectif est un rendu éclatant mais réaliste avec un minimum d’épaisseur.
Facettes Entièrement Céramiques
Les options entièrement céramiques sans support métallique évitent l’ombrage gris au niveau de la gencive et sont largement utilisées pour les dents de devant. La marque et la technique exactes varient selon la clinique et le laboratoire.
Étapes du Traitement et Délais Typiques
La plupart des traitements de facettes suivent un plan structuré, que ce soit en Turquie ou en Espagne :
- Consultation et planification : examen, radiographies si nécessaire, et plan du sourire basé sur votre visage et votre occlusion.
- Préparation dentaire : une fine couche d’émail peut être retirée pour faire place à la facette.
- Empreintes et travail en laboratoire : des scans numériques ou des empreintes sont envoyés au laboratoire pour fabrication.
- Facettes temporaires : optionnelles, utilisées pour protéger les dents et prévisualiser le rendu pendant la fabrication des définitives.
- Collage et ajustements : les facettes sont collées et l’occlusion est vérifiée pour réduire le risque d’éclats.
Les délais varient selon les cas et la capacité du laboratoire. De nombreuses cliniques répartissent le traitement sur plusieurs rendez-vous en une à deux semaines, surtout pour les patients internationaux.
Se Faire Poser des Facettes à l’Étranger : Avantages et Inconvénients

Avantages
- Économies potentielles par rapport à certains marchés d’Europe de l’Ouest, notamment pour plusieurs facettes.
- Accès à des équipes de dentisterie esthétique expérimentées spécialisées dans le design du sourire.
- Possibilité de combiner le traitement avec un voyage, si votre emploi du temps permet des visites de suivi.
Inconvénients
- Logistique de suivi : si une facette nécessite un ajustement ou une réparation, retourner à la même clinique peut être contraignant.
- Communication : les différences de langue peuvent influencer les attentes concernant la teinte, la forme et le résultat final.
- Coût total du séjour : les vols, l’hébergement et les congés peuvent réduire l’écart de prix.
Comparaison des Prix : Turquie vs Espagne
Les prix dépendent du type de céramique, du nombre de facettes, de la complexité de votre occlusion et de ce qui est inclus (consultation, imagerie, temporaires, garantie et suivi). Les cliniques peuvent également appliquer des tarifs différents pour une seule facette ou pour un relooking complet du sourire.
Exemples de fourchettes de prix par facette que vous pouvez voir :
- Turquie : environ 150 à 400 € par facette dans de nombreuses cliniques, avec de grandes variations selon la ville et le laboratoire.
- Espagne : environ 300 à 600 € par facette, avec des prix plus élevés dans les grandes villes et les cliniques esthétiques haut de gamme.
Demandez toujours un plan de traitement écrit précisant le type de matériau, le nombre de facettes, ce qui est inclus dans le forfait et la politique en cas de remplacement ou de réparation.
Comment Choisir une Clinique en Toute Sécurité
- Vérifiez les qualifications : formation, licence et expérience du dentiste en matière de facettes.
- Examinez les standards de planification : présence d’étapes claires de design du sourire, aperçus (mock-up), et évaluation de l’occlusion.
- Renseignez-vous sur le laboratoire : interne ou externe, délais de fabrication, gestion des teintes.
- Vérifiez l’hygiène et la documentation : protocoles de stérilisation et consentement éclairé clair.
- Obtenez un suivi écrit : calendrier des contrôles, conditions de garantie, et procédure en cas de casse ou de décollement.
- Prévoyez une protection : si vous serrez ou grincez des dents, une gouttière nocturne peut protéger votre investissement.
FAQ
Est-ce que ça vaut la peine d’aller en Turquie pour des facettes ?
Oui, si l’économie est importante et si suivi et garantie sont confirmés.
Combien coûtent les facettes en porcelaine en Espagne ?
€350–€600 par dent est courant; certaines cliniques annoncent dès environ €450.
Combien coûte un jeu complet de facettes en Turquie ?
$2,000–$9,000 pour 16–20 facettes, selon matériau et clinique.
Combien de temps faut-il pour obtenir des facettes en porcelaine en Turquie ?
5–7 jours en deux visites; certains cas finissent en une semaine.
Facette Emax 2026 | LYGOS DENTAL
Facettes Emax 2026
Les facettes Emax sont des coques en céramique de disilicate de lithium ultra-minces collées sur le devant des dents pour améliorer la couleur, la forme et corriger de petits écarts ou problèmes d’alignement. En 2026, les outils de numérisation et de conception du sourire permettent aux dentistes de planifier les résultats avec plus de précision, souvent avec une réduction minimale de l’émail. Avec une bonne hygiène bucco-dentaire, de nombreux patients conservent leurs facettes pendant environ 10 à 15 ans.
L’esthétique dentaire ne se limite plus aux « dents blanches ». Pour beaucoup, cela influence la confiance en soi, les premières impressions, et la manière de parler ou sourire avec aisance.
Les facettes Emax restent une option populaire car elles offrent un rendu très naturel tout en assurant des performances céramiques solides et durables. Ce guide explique ce qu’elles sont, les nouveautés en 2026, les profils les mieux adaptés, le déroulement du traitement et les éléments influençant généralement le coût.
Table des matières
Que Sont Les Facettes Emax ?
Les facettes Emax sont des coques en céramique fines collées sur la face avant des dents. Elles sont généralement fabriquées à partir de verre-céramique de disilicate de lithium, un matériau reconnu pour sa solidité et sa translucidité proche de celle de l’émail naturel.
Grâce à sa capacité à transmettre la lumière de manière semblable à l’émail, le disilicate de lithium permet aux facettes Emax de s’intégrer harmonieusement aux dents voisines. Elles restent également stables en couleur et résistantes aux taches si elles sont bien entretenues.
Par rapport à de nombreuses facettes en porcelaine traditionnelles, les facettes Emax peuvent souvent être fabriquées en sections plus fines. Cela permet parfois de réduire moins la dent, voire pas du tout, ce qui aide à préserver l’émail naturel.
Tendances Des Facettes Emax En 2026
La dentisterie esthétique évolue vers des résultats plus personnalisés et moins invasifs. Pour les facettes Emax, les plus grands changements viennent de la planification numérique et d’une meilleure caractérisation céramique.
Conception Numérique Du Sourire (DSD) Et Scanner 3D
Les dentistes utilisent de plus en plus des photos haute résolution et des scans 3D pour cartographier les proportions du visage, le mouvement des lèvres et la position des dents. Cela facilite la prévisualisation du sourire et l’alignement des attentes avant toute préparation dentaire.
Facettes Ultra-Mince Et Préparation Minimale
Dans les cas appropriés, les facettes Emax peuvent être conçues comme des restaurations très fines (souvent entre 0,2 et 0,3 mm). Si l’occlusion et l’alignement le permettent, le dentiste peut réduire peu — voire pas du tout — l’émail tout en obtenant une forme naturelle.
Texture De Surface Et Superposition De Teintes Plus Naturelles
Les céramiques modernes et les techniques de laboratoire permettent de reproduire des détails subtils comme la translucidité en bord incisif, une texture douce et une réflexion réaliste de la lumière. L’objectif en 2026 est d’obtenir un effet « vos dents, en mieux » plutôt qu’un rendu trop uniforme ou opaque.
Planification Assistée Par Logiciel
Les logiciels de planification peuvent proposer des formes de facettes basées sur des mesures faciales et dentaires, que le dentiste ajuste ensuite. Cela accélère les maquettes et aide à standardiser la précision, notamment dans les cliniques utilisant un flux de travail CAD/CAM interne.
À Qui Sont Destinées Les Facettes Emax ?
Les facettes Emax sont idéales pour les patients souhaitant améliorer l’esthétique tout en conservant un maximum de structure dentaire naturelle. Le dentiste vérifiera tout de même l’occlusion, la santé gingivale et la qualité de l’émail avant de les recommander.
Bons Candidats
- Personnes recherchant une alternative durable au blanchiment répété pour des taches persistantes.
- Patients présentant de petits éclats, des fissures capillaires ou des bords incisifs usés.
- Ceux ayant de légers espaces entre les dents (diastème).
- Dents légèrement inégales, asymétriques ou de forme irrégulière.
- Patients désirant un sourire plus éclatant et plus jeune tout en gardant un aspect naturel.
Quand Les Facettes Emax Ne Sont Peut-Être Pas Adaptées
- Bruxisme sévère non protégé (par exemple sans gouttière nocturne).
- Maladie gingivale active ou carie non traitée.
- Mauvais alignement de la morsure risquant de surcharger les facettes.
- Émail très limité pour l’adhésion (votre dentiste l’évaluera).
Si l’un de ces cas s’applique, les dentistes traitent généralement le problème sous-jacent en premier, puis réévaluent les options de facettes.
Étapes De La Pose De Facettes Emax
- Consultation Et Planification Numérique
Le dentiste examine les dents et les gencives, discute des objectifs et réalise des empreintes numériques ou scans 3D. Une maquette ou prévisualisation peut être créée pour montrer le résultat attendu.
- Préparation Dentaire (Si Nécessaire)
Une petite quantité d’émail peut être retirée pour faire de la place à la facette. Avec des designs ultra-fins, la préparation est souvent minimale dans les cas appropriés.
- Facettes Temporaires
Des facettes temporaires peuvent être posées pendant que le laboratoire fabrique les restaurations finales, notamment si une réduction de l’émail a été nécessaire.
- Essai Et Collage
Le dentiste vérifie l’ajustement et la teinte, puis colle les facettes à l’aide de protocoles adhésifs adaptés à la céramique. Le façonnage final et le polissage permettent d’obtenir un rendu naturel.
- Suivi Et Entretien
La plupart des patients peuvent manger normalement peu de temps après la pose, mais il est recommandé d’éviter les aliments très durs ou fortement colorants au début. Des contrôles réguliers et une bonne hygiène quotidienne favorisent un résultat durable.
Quelle Est La Durée De Vie Des Facettes Emax ?

Avec une pose soignée, une bonne hygiène bucco-dentaire et des visites régulières chez le dentiste, les facettes Emax durent généralement entre 10 et 15 ans. Leur longévité dépend des forces masticatoires, d’habitudes comme le grignotage ou le mordillement, et du contrôle du bruxisme avec une gouttière.
Coût Des Facettes Emax En 2026
Les tarifs varient selon la localisation de la clinique, l’expérience du dentiste, la qualité du laboratoire et la complexité du cas. Des procédures complémentaires — telles que le remodelage gingival, le traitement des maladies des gencives ou la correction de la morsure — peuvent aussi influencer le coût global.
En Turquie, les cliniques annoncent souvent un tarif par dent. À titre indicatif, de nombreux praticiens proposent des facettes en céramique type Emax entre 9 500 et 20 000 TL par dent (tarifs courants en 2025 et début 2026), selon la ville, le laboratoire et la complexité du cas. Un devis final doit être établi après un examen et un plan de traitement écrit.
Pourquoi Choisir Les Facettes Emax ?
- Translucidité naturelle imitant l’émail pour un sourire réaliste.
- Performance céramique robuste, résistante aux éclats si bien conçue et collée.
- Stabilité de couleur et résistance aux taches avec un brossage quotidien.
- Possibilité de réduire au minimum la dent dans les cas appropriés.
- Bonne compatibilité gingivale si les marges sont bien conçues.
Conseils D’Entretien
- Brossez-vous les dents deux fois par jour avec un dentifrice non abrasif et une brosse souple.
- Utilisez du fil dentaire tous les jours ; envisagez des brossettes interdentaires si recommandé par votre dentiste.
- Évitez d’utiliser vos dents comme outils (ouvrir des emballages, mordre des stylos).
- Si vous grincez des dents, portez une gouttière nocturne comme conseillé.
- Effectuez des nettoyages professionnels et des contrôles au moins deux fois par an.
Prendre Un Rendez-Vous
Si vous envisagez des facettes, une consultation est le moyen le plus rapide de vérifier la faisabilité et d’obtenir un devis précis. Apportez ph
FAQ
Combien de temps durent les facettes Emax ?
En général 10–15 ans; plus longtemps avec bon entretien et gouttière nocturne.
Quelle est la règle 4-8-10 pour les facettes ?
Repère: 4 incisives, 8 jusqu’aux canines, 10 jusqu’aux prémolaires selon le sourire.
Qu’est-ce qui est mieux que les facettes Emax ?
Rien d’universel; la zircone est plus résistante, la feldspathique peut sembler plus naturelle.
Les facettes Emax ont-elles un aspect naturel ?
Oui; leur translucidité et la teinte sur mesure donnent un rendu naturel.
Que faut-il éviter avec des facettes Emax ?
Évitez mordre du dur, mâcher de la glace, ronger les ongles, et le bruxisme.
Prix Invisalign en Turquie par rapport au Royaume-Uni | LYGOS DENTAL
Prix d’Invisalign en Turquie vs Royaume-Uni
Invisalign est généralement moins cher en Turquie qu’au Royaume-Uni en raison des frais généraux des cliniques et des coûts d’exploitation locaux plus bas. Au Royaume-Uni, le tarif privé pour Invisalign se situe souvent entre £1,500 et £5,500+, tandis que les cliniques turques proposent généralement des tarifs à partir d’environ ₺40,000 pour les cas légers jusqu’à ₺120,000+ pour un traitement complet. Le prix final dépend de la complexité du cas, de l’expertise du praticien et de ce qui est inclus.
Table des matières
Comment Fonctionne le Traitement Invisalign
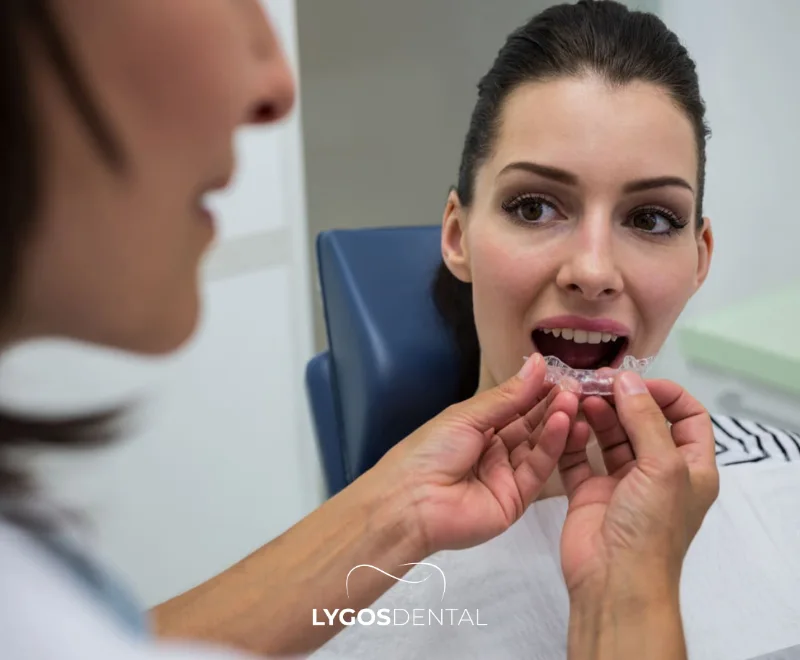
Invisalign est un système orthodontique qui aligne les dents à l’aide d’une série de gouttières transparentes et amovibles. Chaque gouttière est fabriquée sur mesure et conçue pour déplacer les dents par étapes progressives et planifiées. La plupart des patients portent chaque série pendant environ 1 à 2 semaines avant de passer à la suivante.
Le traitement commence généralement par un scan 3D et un plan numérique montrant comment les dents devraient se déplacer au fil du temps. Les gouttières doivent être portées 20 à 22 heures par jour et retirées pendant les repas et le brossage. Selon la morsure et l’alignement, le traitement dure souvent entre 6 et 18 mois, bien que les cas complexes puissent nécessiter plus de temps.
Prix Typiques d’Invisalign en Turquie et au Royaume-Uni
Les frais exacts varient selon la clinique et le cas, donc ces fourchettes servent de point de départ pour établir un budget. Un devis précis doit être basé sur un examen complet, un scan numérique et un plan de traitement dirigé par un clinicien.
Turquie : Fourchette de Prix Courante
La Turquie est largement choisie pour les aligneurs transparents car les soins dentaires privés y sont souvent moins chers que dans de nombreux pays d’Europe de l’Ouest. Les cliniques annoncent fréquemment des prix d’entrée pour Invisalign à partir d’environ ₺40,000 pour les cas simples, les traitements complets pouvant aller jusqu’à ₺120,000+ selon la complexité et les services inclus.
Certains prestataires fixent les prix Invisalign en devise étrangère (ou les basent sur une devise étrangère) tout en facturant les patients en livres turques, ce qui peut entraîner de grandes variations entre les cliniques et les villes.
Royaume-Uni : Fourchette de Prix Courante
Au Royaume-Uni, les frais pour Invisalign en pratique privée varient généralement entre £1,500 et £5,500+, selon le forfait (correction mineure ou traitement complet). Dans les zones où les coûts sont plus élevés, notamment à Londres centre, les cas complexes peuvent dépasser les fourchettes standard.
Lors de la comparaison des devis, vérifiez si les gouttières de contention, les aligneurs de retouche, les rendez-vous de suivi, ainsi que tout blanchiment ou collage sont inclus ou facturés séparément.
Pourquoi Invisalign Est Souvent Moins Cher en Turquie
Les gouttières Invisalign sont produites via le réseau mondial de fabrication d’Invisalign, donc la marque et les matériaux sont identiques. La différence de prix provient généralement des coûts d’exploitation locaux et de la manière dont le traitement est structuré et proposé.
En Turquie, le loyer des cliniques, les salaires et les frais de fonctionnement quotidiens sont généralement inférieurs à ceux du Royaume-Uni. La Turquie dispose également d’un marché dentaire privé très compétitif dans les grandes villes, et de nombreuses cliniques adaptent leurs tarifs pour attirer les patients internationaux.
Ce Qui Peut Faire Varier le Devis Final

Les prix d’Invisalign ne sont pas standards. Deux patients traités dans la même clinique peuvent recevoir des devis très différents car le plan, le nombre d’aligneurs et le temps de fauteuil peuvent varier.
Les principaux facteurs de coût comprennent généralement :
- La complexité du cas (encombrement, espaces, correction de la morsure, relation mandibulaire).
- L’étendue du traitement (une seule arcade ou les deux).
- Le nombre d’aligneurs et la nécessité de retouches.
- Les attaches, IPR (réduction interproximale) ou autres éléments requis pour le plan.
- L’expérience du praticien et son niveau de certification Invisalign.
- Ce qui est inclus (scans, suivis, gouttières de contention, retouches, urgences, soins post-traitement).
- La localisation et les frais généraux de la clinique (les cabinets en centre-ville facturent généralement plus).
Normes Cliniques et Sécurité : Turquie vs Royaume-Uni
Les deux pays disposent d’excellents praticiens, et les cliniques varient en qualité. La différence pratique pour de nombreux patients réside dans la manière dont la réglementation, le suivi et la responsabilité sont gérés localement.
Au Royaume-Uni, vous pouvez vérifier si un dentiste ou un orthodontiste est inscrit auprès du General Dental Council (GDC). Les cabinets dentaires en Angleterre sont régulés par la Care Quality Commission (CQC), et les informations d’inspection sont publiques. Ces vérifications permettent de valider plus facilement les qualifications avant de s’engager.
En Turquie, les cliniques réputées fournissent les qualifications des praticiens, leur statut de prestataire Invisalign et une documentation claire du traitement. Le secteur dentaire turc publie également des lignes tarifaires officielles via l’Association Dentaire Turque, bien que les prix des cliniques privées puissent varier considérablement.
Si Vous Envisagez Invisalign en Turquie : Conseils Pratiques
Voyager pour des aligneurs peut bien fonctionner si le plan est conçu avec un calendrier de suivi réaliste. L’essentiel est de s’assurer de pouvoir obtenir un conseil rapide en cas de besoin d’ajustement.
Avant de réserver, demandez :
- Un plan de traitement écrit et un devis détaillé (ce qui est inclus et ce qui ne l’est pas).
- Combien de visites en personne sont prévues, et comment le suivi à distance est géré.
- Le plan de contention post-traitement (type, coût et politique de remplacement).
- Ce qui se passe si vous perdez un aligneur ou si des retouches sont nécessaires après votre retour.
- Des photos de cas similaires traités par le praticien (avec le consentement du patient).
Obtenez des Informations Dès Maintenant !
Pour demander un devis personnalisé Invisalign, envoyez des photos récentes de vos dents (vue de face et de profil) ainsi que votre principale préoccupation (encombrement, espaces, morsure). Une clinique pourra alors confirmer si Invisalign convient et fournir un plan personnalisé après un scan numérique et un examen clinique.
Si vous envisagez également des soins dentaires esthétiques, des couronnes, implants ou soins dentaires généraux, vous pouvez demander un plan de traitement détaillé pour comparer les services sur une base équivalente.
FAQ
L’Invisalign est-il moins cher en Turquie ?
Oui, l’Invisalign est généralement moins cher en Turquie qu’au Royaume-Uni.
Quel pays a l’Invisalign le moins cher ?
Aucun pays n’est toujours le moins cher; le prix varie selon cas et clinique.
Les dentistes au Royaume-Uni travaillent-ils sur des dents traitées en Turquie ?
Oui, les dentistes au Royaume-Uni traitent souvent des complications, mais les garanties se transfèrent rarement.
Pourquoi l’Invisalign est-il si cher au Royaume-Uni ?
Au Royaume-Uni, frais Align, temps clinique et charges élevées rendent Invisalign coûteux.