Pont dentaire ou prothèse partielle : différences et comment choisir
Ponts dentaires et prothèses partielles : ce qu’ils sont et comment choisir celui qui vous convient
Un pont dentaire est fixé en place et remplace une ou plusieurs dents manquantes en s’attachant aux dents voisines ou à des implants. Une prothèse partielle est amovible et peut remplacer plusieurs dents manquantes dans la bouche. Le bon choix dépend de la santé de vos dents restantes, du nombre de dents manquantes, de votre occlusion et de vos projets à long terme.
Perdre une dent ne concerne rarement que l’apparence. Les dents manquantes peuvent modifier votre manière de mâcher, affecter la parole et redistribuer les forces que votre mâchoire et vos dents restantes doivent supporter.
Deux solutions courantes pour combler un espace sont les ponts dentaires et les prothèses partielles. Les deux peuvent être efficaces, mais ils résolvent le problème de manières différentes. Un examen rapide et un plan clair permettent de passer de « Lequel est le meilleur ? » à « Lequel me convient ? »
Les ponts dentaires expliqués simplement
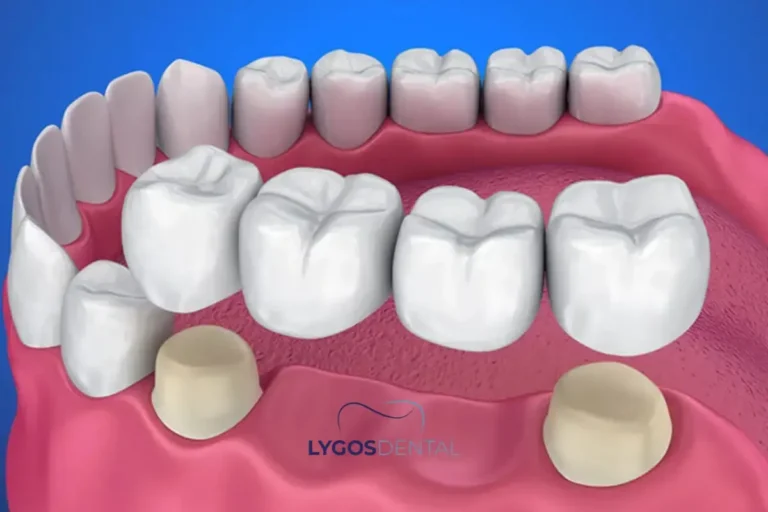
Table des matières
Un pont dentaire est une restauration fixe. Il remplace une dent manquante (ou plusieurs) en maintenant une dent artificielle entre deux supports. Dans de nombreux cas, ces supports sont les dents naturelles adjacentes, préparées pour recevoir des couronnes.
Comme un pont ne bouge pas, il donne souvent la sensation d’avoir à nouveau une dent naturelle. Vous ne l’enlevez pas la nuit, et l’entretien quotidien ressemble beaucoup au brossage et au passage du fil dentaire habituels. Le nettoyage sous la fausse dent demande une attention particulière, généralement à l’aide d’un passe-fil ou de petites brossettes interdentaires.
Types courants de ponts
Votre dentiste peut recommander un pont traditionnel (soutenu par des couronnes de chaque côté), un pont collé à la résine pour certains cas de dents de devant, ou un pont sur implants lorsque les implants sont l’ancrage le plus sûr à long terme. Le type le plus approprié dépend de la localisation de l’espace, des forces de mastication et de l’état des dents voisines.
La vie quotidienne avec une prothèse partielle
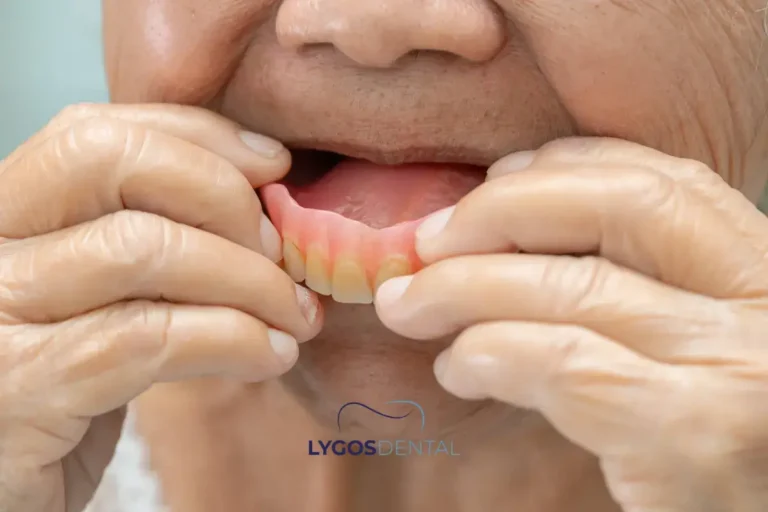
Les prothèses partielles sont amovibles. Elles peuvent remplacer plusieurs dents manquantes, même lorsque les espaces sont situés dans différentes zones de la bouche. Une prothèse partielle comporte généralement des dents artificielles fixées dans une base couleur gencive, parfois renforcée par une armature métallique fine ou un matériau flexible.
Vous retirez la prothèse partielle pour la nettoyer, et elle est généralement enlevée avant le sommeil. Les dentistes la considèrent souvent lorsque de nombreuses dents sont manquantes, lorsque les dents restantes ne sont pas de bons supports pour un pont, ou lorsqu’une perte dentaire future est possible et que la flexibilité est importante.
Il peut y avoir une courte période d’adaptation pour la parole et la mastication. La plupart des gens s’habituent en quelques jours à quelques semaines une fois l’ajustement correctement réalisé.
Pont vs Prothèse partielle : différences clés
Voici ce qui distingue généralement les deux options dans la pratique :
- Fixe vs amovible : les ponts restent en place ; les prothèses partielles sont retirées pour le nettoyage.
- Préparation des dents : les ponts nécessitent souvent de tailler les dents adjacentes ; les prothèses partielles ne requièrent généralement pas le même niveau de préparation.
- Routine de nettoyage : les ponts nécessitent un nettoyage soigné en dessous ; les prothèses doivent être retirées et nettoyées quotidiennement.
- Flexibilité : une prothèse partielle peut souvent être modifiée si une autre dent est perdue ; un pont, généralement non.
- Coût : les ponts coûtent souvent plus cher car ils impliquent des couronnes et un travail de laboratoire, bien que cela dépende des matériaux et de la complexité du cas.
Comment les dentistes choisissent entre les deux
Il n’existe pas de règle universelle. Les dentistes évaluent plusieurs facteurs cliniques avant de recommander un pont ou une prothèse partielle.
Ce que votre dentiste évalue
- Santé et solidité des dents adjacentes à l’espace
- Santé des gencives et soutien osseux
- Nombre de dents manquantes et leurs emplacements
- Forces de mastication et habitudes de grincement ou de serrement des dents
- Risque de perte dentaire future et nécessité de flexibilité
Dans certaines bouches, un pont est une solution propre et durable. Dans d’autres cas, utiliser un pont impliquerait de modifier des dents saines ou de surcharger des dents fragiles, ce qui peut augmenter les risques de complications à long terme. Dans ces cas, une prothèse partielle peut être le choix le plus sûr.
Confort, esthétique et habitudes quotidiennes
Le confort est souvent la première préoccupation. Les ponts ont tendance à sembler plus naturels car ils sont fixes. Les prothèses partielles peuvent paraître plus volumineuses au départ, mais un bon ajustement permet une bonne tenue sans frottement ni cliquetis.
D’un point de vue esthétique, les deux options peuvent offrir un rendu très naturel lorsqu’elles sont bien planifiées. Le choix des matériaux, la teinte des dents et la forme de la ligne gingivale jouent un rôle important.
Les habitudes quotidiennes comptent aussi. Si vous recherchez une solution « poser et oublier », un pont peut vous convenir. Si vous préférez une option évolutive, une prothèse partielle peut être plus pratique.

Penser à long terme
La santé bucco-dentaire à long terme compte plus qu’on ne le pense. Les ponts s’appuient sur les dents voisines. Si l’une des dents support souffre de carie, de maladie gingivale ou de fracture, tout le pont peut être compromis.
Les prothèses partielles sont plus adaptables. Si une autre dent est perdue plus tard, la prothèse peut souvent être modifiée au lieu d’être refaite entièrement. Cette flexibilité est précieuse pour les personnes ayant des problèmes de gencives persistants ou un risque accru de perte dentaire future.
Quand une autre option peut être pertinente
Certains patients peuvent aussi être candidats à des implants dentaires, soit pour remplacer une dent unique, soit pour soutenir un pont. Les implants permettent d’éviter de modifier les dents voisines, mais nécessitent un os suffisant et une période de cicatrisation. Un dentiste peut vous dire si les implants sont envisageables dans votre cas, et comment ils se comparent en termes de coût, de temps et d’entretien.
Pourquoi les conseils professionnels sont importants
Choisir entre un pont et une prothèse partielle ne dépend pas seulement du prix ou de la commodité. Il s’agit de la façon dont votre bouche fonctionnera dans les années à venir, et pas seulement la semaine prochaine.
Chez Lygos Dental, un examen complet et une discussion claire aident les patients à bien comprendre les avantages et les compromis. L’objectif est un plan qui protège les dents restantes, maintient une occlusion stable et s’adapte à votre quotidien.
Demandez des informations maintenant !
Contactez notre équipe pour en savoir plus sur la dentisterie esthétique, les couronnes dentaires, les implants dentaires et la dentisterie générale, et pour planifier une évaluation afin de choisir la meilleure option de remplacement dentaire pour vous.
Questions fréquemment posées (FAQ)
Devrais-je choisir un bridge ou une prothèse partielle ?
Choisissez un bridge si les dents voisines sont solides; une partielle pour plusieurs espaces.
Quelles sont les raisons pour lesquelles un dentiste recommanderait une partielle plutôt que deux bridges séparés ?
Partielle conseillée si grandes portées, piliers faibles, coût, ou pertes futures rendent bridges risqués.
Est-il préférable d’avoir un bridge ou une prothèse amovible ?
Le bridge est meilleur pour stabilité et mastication; la prothèse pour coût et adaptabilité.
Pourquoi un dentiste ne recommanderait-il pas un bridge ?
Un dentiste évite un bridge si dents piliers malsaines, insuffisantes, ou portée trop longue.
Quel est l’inconvénient d’avoir un bridge dentaire ?
Inconvénient majeur: tailler les dents voisines, augmentant caries et rendant le nettoyage plus difficile.
Que puis-je avoir à la place d’un bridge ?
Alternatives: implant, prothèse partielle, bridge collé, ou fermeture orthodontique.
Soulagement nocturne des maux de dents : des solutions simples, sans médicaments, qui fonctionnent vraiment
Soulagement de la Douleur Dentaire Nocturne : Solutions Simples Sans Médicaments Qui Fonctionnent Réellement
Si votre dent vous fait davantage mal la nuit, vous pouvez souvent atténuer la douleur avec un rinçage à l’eau salée tiède, une compresse froide sur la joue et en dormant avec la tête légèrement surélevée. Ces étapes ne résoudront pas la cause, mais elles peuvent faciliter le repos en attendant qu’un dentiste examine la dent et traite le problème.
La douleur dentaire au moment du coucher peut être brutale. Pendant la journée, vous êtes distrait, mais une fois allongé, la douleur peut soudainement paraître plus forte et persistante.
Si vous essayez de passer la nuit sans prendre de médicament tout de suite, il existe quelques gestes pratiques, sans médicament, qui peuvent aider à calmer la zone et à dormir plus confortablement en attendant des soins dentaires appropriés.
Pourquoi la Douleur Dentaire Est Pire la Nuit

Table des matières
S’allonger peut augmenter le flux sanguin et la pression autour de la tête et de la mâchoire. Lorsqu’un nerf dentaire est déjà irrité, cette pression supplémentaire peut intensifier la douleur ou la rendre « pulsatile ».
La nuit est également silencieuse, donc votre cerveau a moins de distractions et se concentre davantage sur l’inconfort. Beaucoup de gens produisent aussi moins de salive pendant le sommeil, ce qui rend la bouche plus sèche et accentue la sensibilité des dents.
Causes Courantes de Douleur Dentaire Nocturne
Les douleurs dentaires nocturnes ont généralement un déclencheur clair, même s’il n’est pas évident au départ. Les causes courantes incluent une carie profonde, une dent fissurée, un plombage desserré, une inflammation des gencives ou une infection en développement à l’intérieur de la dent.
Une sensibilité au chaud ou au froid qui devient une douleur constante peut indiquer l’implication du nerf. Une douleur aiguë lors de la mastication peut signaler une fissure, tandis qu’une douleur profonde et pulsatile (surtout avec la pression) peut être le signe d’une inflammation ou d’une infection importante.
Moyens Sans Médicament de Soulager la Douleur Dentaire la Nuit

Ces solutions ne soignent pas la cause sous-jacente, mais elles peuvent réduire l’irritation et atténuer la douleur assez longtemps pour vous permettre de vous reposer.
Rinçage à l’Eau Salée Tiède
L’eau salée tiède peut apaiser les gencives irritées et aider à éliminer les bactéries autour de la zone douloureuse. Mélangez environ ½ cuillère à café de sel dans 1 tasse (8 oz) d’eau tiède, rincez doucement pendant 20–30 secondes, puis recrachez.
Évitez de rincer vigoureusement si la dent est très sensible. Vous pouvez répéter le rinçage plusieurs fois dans la soirée, mais ne l’avalez pas.
Utilisez Une Compresse Froide (Extérieure Uniquement)
Si la joue est enflée ou sensible, appliquez une compresse froide sur l’extérieur de votre visage. Gardez-la en place pendant 10–20 minutes, faites une pause, puis répétez si nécessaire.
Enveloppez de la glace ou un pack froid dans un tissu fin pour protéger votre peau. Évitez de mettre de la glace directement sur la dent, surtout si le nerf est exposé.
Dormez avec la Tête Légèrement Surélevée
Si la dent lance lorsque vous êtes allongé, essayez un oreiller supplémentaire ou une position plus redressée. Réduire la pression vers le bas peut rendre la douleur pulsatile moins intense chez certaines personnes.
Si vous avez tendance à dormir du côté douloureux, changer de côté peut également réduire la pression sur la zone.
Évitez les Déclencheurs Avant de Dormir
Les collations sucrées, les boissons très chaudes et les boissons glacées peuvent augmenter la sensibilité juste avant le coucher. Les aliments durs ou croquants peuvent aussi aggraver une dent fissurée ou une gencive enflammée.
Si vous devez manger, privilégiez les aliments mous et mâchez de l’autre côté. Il est également conseillé d’éviter les bains de bouche à base d’alcool, qui peuvent irriter les tissus sensibles.
Nettoyez la Zone Délicatement
Parfois, la douleur est provoquée par de la nourriture ou de la plaque coincée entre les dents ou le long des gencives. Brossez doucement, utilisez le fil dentaire avec précaution, puis rincez pour calmer la zone.
Si le fil dentaire provoque une douleur aiguë ou des saignements importants, n’insistez pas. Vous ne voulez pas aggraver des tissus gingivaux déjà enflammés.
Quand les Solutions Maison Ne Suffisent Pas
Si vous répétez le même rituel contre la douleur dentaire plusieurs nuits d’affilée, ce n’est rarement « juste un de ces trucs ». Les caries ne guérissent pas d’elles-mêmes, et les infections ne disparaîtront pas sans traitement.
Reporter les soins par manque de temps, par peur ou pour des raisons financières est fréquent, mais attendre peut compliquer le traitement. Considérez la douleur nocturne comme un signal d’alerte précoce à vérifier rapidement.
Quand Consulter un Dentiste Immédiatement
Certains symptômes ne doivent pas être gérés à la maison. Consultez en urgence un dentiste (ou un médecin si nécessaire) si vous constatez l’un des signes suivants :
- Gonflement du visage, de la mâchoire ou des gencives
- Fièvre ou sensation de malaise général
- Mauvais goût, pus ou mauvaise odeur persistante
- Douleur irradiant vers la mâchoire, l’oreille ou le cou
- Difficulté à ouvrir la bouche, à avaler ou à respirer
Ces symptômes peuvent être des signes d’une infection qui peut se propager. Si les symptômes sont graves ou que vous avez des difficultés à respirer ou avaler, traitez cela comme une urgence.
Prendre Rendez-Vous
Chez Lygos Dental, nous considérons la douleur dentaire nocturne comme un signal d’alerte, et non comme une gêne. Si vous perdez le sommeil ou que la douleur revient fréquemment, prendre rendez-vous est la meilleure façon de soulager la douleur et d’éviter les complications.
Vous pouvez nous contacter pour en savoir plus sur la dentisterie esthétique, les couronnes dentaires, les implants dentaires et la dentisterie générale, et pour prendre rendez-vous.
Foire Aux Questions (FAQs)
Comment arrêter rapidement un mal de dent la nuit ?
Rincez à l’eau salée tiède, prenez ibuprofène/paracétamol selon l’étiquette, compresse froide; dentiste urgent.
Quelle est la règle 3 3 3 pour les maux de dents ?
C’est 600 mg d’ibuprofène trois fois par jour trois jours, avec avis médical.
Qu’est-ce qui tue la douleur nerveuse d’une dent ?
Anesthésie locale et traitement de la cause (dévitalisation/extraction) stoppent la douleur du nerf.
Que faire quand une dent fait si mal qu’on ne peut pas dormir ?
Prenez ibuprofène/paracétamol selon l’étiquette, compresse froide, tête surélevée; contactez un dentiste d’urgence.
Qu’est-ce qui aide un mal de dent en 5 minutes ?
Compresse froide et rinçage à l’eau salée tiède soulagent en minutes; prenez un antalgique.
Qu’est-ce qui aggrave un mal de dent la nuit ?
Allongé, la pression augmente; grincement nocturne et moins de distractions amplifient la douleur.
Qu’est-ce que la sédation dentaire pour les enfants ? Un guide simple et honnête pour les parents
Qu’est-ce que la dentisterie sédative pour les enfants ? Un guide simple et honnête pour les parents
La dentisterie sédative aide certains enfants à rester calmes et confortables pendant les soins dentaires grâce à des médicaments soigneusement choisis. Selon l’option utilisée, un enfant peut rester éveillé et détendu, se sentir très somnolent ou (dans certains cas) être complètement endormi. Elle est généralement recommandée en cas d’anxiété importante, de jeune âge, de besoins médicaux particuliers ou de procédures longues.
Amener un enfant chez le dentiste peut s’avérer étonnamment difficile. Certains enfants s’en sortent bien jusqu’à ce qu’ils entendent les instruments ou sentent l’odeur de la clinique. D’autres se sentent anxieux dès qu’ils s’installent sur le fauteuil.
La dentisterie sédative ne consiste pas à « endormir un enfant » pour le confort. Elle est utilisée pour réduire la peur, limiter les mouvements soudains et rendre les soins plus sûrs lorsque l’enfant ne peut pas supporter les soins dentaires de manière habituelle.
Qu’est-ce que la dentisterie sédative pour les enfants ?
Table des matières
La dentisterie sédative pour les enfants consiste à utiliser des médicaments pour aider un enfant à se détendre pendant les soins dentaires. Le niveau peut aller d’un simple apaisement à un sommeil profond, selon l’enfant et la procédure.
L’objectif est simple : un enfant plus calme, un traitement plus sûr et une meilleure expérience globale. La sédation n’est pas nécessaire pour chaque patient, et une bonne équipe dentaire ne la recommandera que lorsqu’elle apporte un réel bénéfice.
Pourquoi un enfant aurait-il besoin de dentisterie sédative ?
Chaque enfant réagit différemment aux visites chez le dentiste. La sédation peut être proposée dans les cas suivants :
- Un enfant a une peur intense du dentiste, des crises de panique ou un traumatisme passé
- Plusieurs traitements doivent être effectués lors d’un même rendez-vous
- L’enfant est très jeune et ne peut pas rester immobile de manière fiable
- Il existe un réflexe nauséeux sensible qui complique les soins
- L’enfant présente des troubles médicaux, sensoriels ou du développement
Dans les bonnes circonstances, la sédation peut protéger l’enfant sur le plan émotionnel et réduire le risque d’anxiété dentaire à long terme. Elle peut aussi permettre au dentiste de terminer les soins plus efficacement, ce qui peut réduire le nombre de visites.
Types de sédation couramment utilisés chez les enfants
Les dentistes commencent généralement par l’option la plus légère adaptée aux besoins de l’enfant et au traitement prévu. Voici les approches les plus courantes :
Protoxyde d’azote (gaz hilarant)
C’est l’une des options les plus utilisées. Votre enfant inhale le protoxyde d’azote à l’aide d’un petit masque pour se sentir plus calme, tout en restant éveillé et réactif. Les effets disparaissent rapidement une fois le masque retiré.
Sédation orale
La sédation orale est généralement administrée avant le rendez-vous, souvent sous forme liquide. Elle peut rendre un enfant somnolent et profondément détendu. Certains enfants se souviennent peu de la procédure par la suite, ce qui peut être utile en cas d’anxiété importante.
Sédation intraveineuse (IV)
La sédation IV est utilisée lorsqu’un niveau de relaxation plus profond est nécessaire. Elle agit rapidement et est étroitement surveillée pendant toute la durée du traitement par des professionnels formés. Cette option est généralement réservée aux procédures plus complexes ou aux niveaux d’anxiété plus élevés.
Anesthésie générale
L’anesthésie générale est utilisée dans certaines situations, comme des soins dentaires étendus, des besoins médicaux particuliers, ou lorsque les autres options ne conviennent pas. Votre enfant est complètement endormi, et l’équipe surveille en continu la respiration et les signes vitaux.
Comment la dentisterie sédative peut aider à long terme
L’aspect émotionnel est important. Un rendez-vous difficile peut rendre un enfant craintif face aux soins dentaires pendant des années.
Lorsqu’un traitement se déroule dans le calme, les enfants sont plus susceptibles de faire confiance au dentiste lors de la prochaine visite. Cela peut faciliter grandement les contrôles et nettoyages futurs pour toute la famille.
La dentisterie sédative est-elle sûre pour les enfants ?

Oui—lorsqu’elle est bien planifiée et réalisée par des professionnels qualifiés, la sédation dentaire pédiatrique est généralement considérée comme sûre. Avant de recommander une sédation, l’équipe dentaire examine les antécédents médicaux, l’âge, le poids, les médicaments et les éventuelles conditions de santé de votre enfant.
Pendant la procédure, l’équipe surveille la respiration, le rythme cardiaque et le taux d’oxygène. L’étape de sécurité la plus importante consiste à choisir une clinique disposant d’une formation appropriée, d’un équipement de surveillance et de protocoles d’urgence clairs.
Comment les parents peuvent préparer leur enfant

Suivez attentivement les instructions de la clinique—en particulier les règles concernant l’alimentation et les boissons avant le rendez-vous. Ces directives visent à réduire les risques et à rendre la sédation plus prévisible.
Lorsque vous parlez de la visite, restez simple et calme. Évitez les mots comme « douleur » ou « piqûre » qui pourraient créer de l’angoisse. Après les soins, il est courant que les enfants se sentent fatigués, émotifs ou un peu confus pendant quelques heures.
Prendre rendez-vous ou poser une question
Si vous souhaitez discuter des options de sédation, partager les préoccupations de votre enfant ou planifier un traitement, contactez la clinique pour obtenir des conseils personnalisés. De nombreuses pratiques peuvent aussi vous informer sur les services connexes comme les soins dentaires généraux, les couronnes, les implants ou la dentisterie esthétique.
Foire aux questions (FAQ)
Que se passe-t-il lorsqu’un enfant est sédaté ?
La sédation détend ou endort l’enfant, réduisant anxiété et mouvements pendant le soin.
Quel est l’âge minimum pour une sédation dentaire ?
Aucun âge minimum fixe; le dentiste évalue santé, poids et acte individuellement.
Quel type de sédation est utilisé chez les enfants ?
Protoxyde d’azote, sédatifs oraux, sédation IV ou anesthésie générale sont utilisés.
Quels sont les risques de la sédation chez les enfants ?
Les risques incluent problèmes respiratoires, hypoxie, allergies, nausées, vomissements et urgences rares.
Quelle est la sécurité de la sédation dentaire pour les enfants ?
La sédation dentaire est très sûre avec équipe formée et surveillance continue.
Combien de temps la sédation dure-t-elle chez les enfants ?
La durée varie de minutes (protoxyde) à plusieurs heures, selon médicament et dose.
Comment se brosser les dents sans brosse à dents ?
Comment se nettoyer les dents sans brosse à dents ?
Vous avez oublié votre brosse à dents ? Commencez par vous rincer la bouche avec de l’eau pour détacher les débris alimentaires, puis essuyez doucement vos dents et la ligne gingivale avec un doigt propre enveloppé dans un mouchoir ou un chiffon. Le chewing-gum sans sucre stimule la salive, et l’eau salée ou le bain de bouche peuvent réduire les bactéries et les odeurs. Les fruits et légumes croquants peuvent aider à éliminer les résidus. Brossez-vous les dents avec un dentifrice fluoré dès que possible.
La plupart des gens se sont déjà retrouvés sans brosse à dents au moins une fois — en voyage, lors d’une nuit à l’extérieur ou pendant une journée bien remplie qui s’est prolongée. Sauter un brossage n’est pas catastrophique, mais laisser la plaque et les débris alimentaires trop longtemps peut rapidement entraîner une mauvaise haleine et une irritation des gencives.
La brosse à dents et le dentifrice fluoré restent les meilleurs outils pour une hygiène bucco-dentaire quotidienne. En attendant de pouvoir les remplacer, les méthodes ci-dessous peuvent vous aider à rester à l’aise et à garder une bouche plus propre temporairement.
Peut-on se nettoyer les dents sans brosse ?
Oui — suffisamment pour tenir un court moment. Le but n’est pas un nettoyage en profondeur parfait, mais d’éliminer les débris visibles, de réduire l’acidité après un repas et de limiter le film bactérien responsable des odeurs et de l’inflammation gingivale.
Méthodes rapides pour se nettoyer les dents sans brosse à dents
1. Se rincer la bouche avec de l’eau
Si vous n’avez rien d’autre, un rinçage soigneux est le meilleur point de départ. Faites circuler de l’eau dans votre bouche pendant 20 à 30 secondes, recrachez, et répétez une ou deux fois.
- Déloge les particules alimentaires
- Dilue les acides après les repas
- Apaise les gencives
- Réduit la sensation de bouche sèche qui aggrave l’haleine
2. Utiliser un doigt propre comme mini-brosse
Ce n’est pas très élégant, mais cela peut être étonnamment efficace — surtout le long de la ligne gingivale — si vos mains sont propres.
- Lavez-vous les mains avec de l’eau et du savon.
- Enroulez un mouchoir, un chiffon propre ou un tissu autour de votre index.
- Si vous avez du dentifrice, utilisez une quantité de la taille d’un petit pois (ou moins).
- Frottez doucement les dents en petits cercles, en insistant sur la ligne gingivale et les surfaces de mastication.
- Rincez à l’eau.
3. Mâcher du chewing-gum sans sucre
Table des matières
Le chewing-gum sans sucre peut être utile lorsque vous n’avez pas accès à un lavabo. Mâcher stimule la salive, le moyen naturel de votre bouche pour éliminer les résidus.
- Aide à éliminer les restes alimentaires
- Neutralise les acides
- Rafraîchit l’haleine
- Maintient un environnement buccal humide
Si vous avez le choix, privilégiez les chewing-gums édulcorés au xylitol, une option populaire car non fermentescible comme le sucre.
4. Manger des fruits et légumes croquants
Vous avez peut-être entendu dire que les pommes sont la « brosse à dents de la nature ». C’est exagéré, mais les produits croquants peuvent frotter légèrement les surfaces dentaires et aider à déloger les débris.
- Pommes
- Carottes
- Céleri
- Concombre
Cela ne remplace pas le brossage et ne retire pas la plaque entre les dents, mais cela peut donner une sensation de fraîcheur dans la bouche.
5. Se rincer la bouche avec un bain de bouche ou de l’eau salée
Si vous avez du bain de bouche, suivez les instructions sur l’étiquette et évitez de l’avaler. Sinon, l’eau salée est une alternative simple.
Pour préparer un rinçage salin, dissolvez une petite pincée de sel dans un verre d’eau tiède, rincez pendant 20 à 30 secondes, puis recrachez. Beaucoup trouvent cela
apaisant pour les gencives sensibles.
6. S’essuyer les dents avec un chiffon propre
Avant les brosses modernes, le nettoyage avec un chiffon était courant. Cela reste une option d’urgence pratique.
- Enroulez un chiffon propre ou un essuie-tout autour de votre doigt.
- Humidifiez-le avec un peu d’eau (un peu de dentifrice peut être utilisé si vous en avez).
- Essuyez doucement l’avant, l’arrière et les surfaces de mastication de chaque dent.
- Rincez ensuite.
Comment les gens se nettoyaient les dents avant les brosses modernes

Les humains essaient de garder leurs dents propres depuis des milliers d’années. Différentes cultures utilisaient des outils simples et des matériaux naturels pour gratter ou essuyer les débris.
- Miswak ou autres bâtonnets à mâcher
- Bandelettes de tissu
- Cure-dents en brindilles végétales
- Poudres et pâtes à base de plantes
- Mélanges de sel et de cendres
Certains outils traditionnels, comme le miswak, sont encore utilisés aujourd’hui. Si vous testez des poudres naturelles, évitez celles qui sont trop abrasives et pourraient user l’émail à long terme.
Pourquoi une vraie brosse à dents reste indispensable
 Ces méthodes peuvent vous dépanner un jour ou deux, mais ne sont pas une solution durable. La plaque peut durcir en tartre en 48 à 72 heures, et le tartre nécessite généralement un nettoyage professionnel.
Ces méthodes peuvent vous dépanner un jour ou deux, mais ne sont pas une solution durable. La plaque peut durcir en tartre en 48 à 72 heures, et le tartre nécessite généralement un nettoyage professionnel.
Se brosser les dents deux fois par jour avec un dentifrice fluoré reste la routine la plus efficace pour éliminer la plaque, renforcer l’émail et réduire les risques de caries et de maladies gingivales.
Quand consulter un dentiste
Si vous êtes sans brosse à dents depuis plus de quelques jours, essayez d’en obtenir une au plus vite. Consultez un dentiste plus tôt si vous avez des saignements persistants des gencives, un gonflement, une mauvaise haleine persistante ou des douleurs dentaires.
Foire aux questions
Comment nettoyer les dents à la maison sans brosse à dents ?
Utilisez le fil dentaire, rincez au bain de bouche fluoré, essuyez avec une gaze propre.
Peut-on nettoyer les dents sans se brosser ?
Oui, partiellement; fil dentaire et rinçages au fluor aident, mais le brossage reste meilleur.
Qu’est-ce qui nettoie naturellement les dents ?
La salive et les légumes croquants aident, mais le fluor et le nettoyage mécanique protègent.
Dois-je brosser ma langue ?
Oui; brossez ou grattez doucement pour réduire bactéries et mauvaise haleine sans blesser.
Puis-je utiliser mon doigt pour brosser ?
Oui, en urgence; doigt propre avec dentifrice fluoré, mais moins efficace.
Ce à quoi il faut faire attention après la préparation dentaire
Après la Préparation Dentaire : À Quoi Faire Attention
Après la préparation dentaire pour une couronne, une facette ou une restauration similaire, une légère sensibilité et une gêne gingivale sont courantes. Protégez la dent (et toute couronne temporaire), privilégiez les aliments mous et maintenez la zone propre avec un brossage doux et un passage de fil dentaire soigneux. Appelez votre dentiste si la douleur s’aggrave, si l’enflure augmente, si la restauration temporaire se détache ou si votre occlusion semble irrégulière.
À Quoi S’Attendre Après la Préparation Dentaire
Une fois l’anesthésie dissipée, la dent peut sembler un peu “différente”. Vous pouvez ressentir une sensibilité à la température, à la pression ou aux sucreries, ainsi qu’une légère douleur gingivale si la gencive a été touchée pendant l’intervention. Ces symptômes diminuent généralement à mesure que la dent et la gencive se stabilisent.
Pourquoi la Sensibilité Apparaît
Table des matières
Pour faire de la place à une couronne, une facette ou un onlay, votre dentiste enlève une petite quantité d’émail afin que la restauration finale s’ajuste parfaitement. Cela peut temporairement exposer la dent aux variations de température et à la pression. Si le tissu gingival a été légèrement rétracté ou modelé, il peut également être sensible pendant quelques jours.
Que Faire Durant les 24 Premières Heures
Soyez Doux avec la Dent
Si vous avez une couronne ou une facette temporaire, évitez de mâcher de ce côté au début. Les temporaires protègent la dent, mais ne sont pas aussi solides que la restauration finale.
Attendez la Fin de l’Engourdissement Avant de Manger
Manger alors que vous êtes encore engourdi peut entraîner des morsures involontaires de la joue, des lèvres ou de la langue. Une fois la sensation revenue, commencez par des aliments mous et mâchez lentement.
Choisissez des Aliments et Boissons Amis des Dents
Durant les premiers jours, les choix suivants sont généralement les plus confortables :
- Aliments mous : soupe, pâtes, œufs, yaourt, légumes cuits
- Coupez les aliments en petits morceaux si la restauration temporaire se trouve sur une dent de devant
- Boissons tièdes plutôt que très chaudes ou glacées
- Évitez les aliments collants ou durs (caramel, chewing-gum, noix, bonbons durs)
Gardez la Zone Propre Sans l’Irriter
Une bonne hygiène favorise la guérison de la dent et des gencives, surtout en attendant la restauration finale. Utilisez une brosse à dents souple et exercez une légère pression autour de la dent préparée.
Lors du passage du fil dentaire à côté d’une couronne temporaire, descendez doucement le fil, nettoyez les côtés, puis retirez-le latéralement au lieu de le faire remonter brusquement. Cette technique aide à éviter que la restauration temporaire ne se desserre.
Gérer la Sensibilité et les Douleurs
Un petit “picotement” avec de l’eau froide ou du café chaud est fréquent pendant un court moment. En cas de besoin, un dentifrice désensibilisant et un analgésique en vente libre peuvent soulager, selon les indications sur l’emballage (ou celles de votre dentiste).
Si la dent est très sensible à la mastication ou si l’occlusion semble trop haute avec la restauration temporaire, contactez votre clinique. Un simple ajustement peut faire une grande différence.
Si Vos Gencives Ont Été Taillées ou Modelées

Les gencives guérissent généralement rapidement, mais peuvent rester sensibles quelques jours. L’objectif est un soin doux : gardez la zone propre et évitez les aliments qui piquent.
Les bonnes habitudes incluent :
- Bains de bouche à l’eau tiède salée à partir du lendemain de l’intervention
- Éviter les aliments épicés, durs ou très acides jusqu’à disparition de la sensibilité
- Utiliser une brosse à dents souple le long de la gencive
- Appliquer une compresse froide sur la joue en cas de légère enflure
Délais de Guérison Typiques

La plupart des gens se sentent presque normaux après quelques jours. En général :
- Sensibilité dentaire : s’améliore souvent en 2 à 5 jours
- Irritation gingivale légère : s’améliore souvent en 3 à 7 jours
- Si des points de suture ont été posés : guérison en 7 à 10 jours (selon le matériau)
Une fois votre couronne ou facette permanente posée, la dent est entièrement recouverte et la sensibilité diminue souvent davantage.
Quand Contacter Votre Dentiste
Contactez votre clinique si vous observez l’un des éléments suivants :
- Douleur intense ou croissante
- Enflure qui augmente au lieu de diminuer
- Couronne/facette temporaire qui semble lâche ou se détache
- Sensibilité durant plus d’une semaine sans amélioration
- Occlusion irrégulière ou “bizarre”
Les petits problèmes sont généralement faciles à corriger s’ils sont détectés rapidement.
Obtenez des Informations Dès Maintenant
Contactez-nous pour en savoir plus sur l’esthétique dentaire, les couronnes dentaires, les implants et la dentisterie générale. Nous pouvons vous aider à prendre rendez-vous et répondre à vos questions concernant votre plan de traitement.
Foire Aux Questions (FAQ)
Quelle est la meilleure chose à faire après une extraction dentaire ?
Appliquez une pression ferme avec une compresse et reposez-vous, en suivant les consignes du dentiste.
Quel est le moment le plus crucial après une extraction dentaire ?
Les premières 24 heures sont cruciales, car le caillot se forme et se stabilise.
Que ne devez-vous pas faire après une extraction dentaire ?
Évitez de fumer, les pailles, cracher ou rincer vigoureusement pendant 24 heures.
Pourquoi le jour 3 est-il le pire après une extraction dentaire ?
Le jour 3 est souvent le pire, car l’inflammation atteint son pic.
Quels sont les signaux d’alerte après une extraction dentaire ?
Saignement incontrôlé, douleur croissante, gonflement, fièvre, pus, goût fétide ou gêne respiratoire signalent un problème.
Boire de l’eau aide-t-il à guérir une extraction dentaire ?
Oui, l’eau favorise la cicatrisation en évitant la déshydratation; buvez à petites gorgées sans aspiration.
Que se passe-t-il si une dent qui devrait être extraite n’est pas retirée ?
Que se passe-t-il si une dent qui doit être extraite n’est pas retirée ?
Si une dent nécessitant une extraction n’est pas traitée, l’infection peut se propager aux gencives et à l’os de la mâchoire, la douleur revient souvent avec une plus grande intensité, et l’os de soutien peut commencer à se détériorer. Dans certains cas, les bactéries buccales peuvent affecter la santé générale. Consulter un dentiste rapidement réduit le risque d’abcès et de traitements d’urgence.
Les dentistes recommandent l’extraction uniquement lorsqu’une dent ne peut pas être sauvée en toute sécurité. Lorsqu’une dent gravement cariée, infectée ou endommagée reste en place, le problème peut dépasser la dent elle-même et affecter les gencives, l’os et les tissus environnants. Même si les symptômes vont et viennent, la cause sous-jacente continue généralement de progresser.
Pourquoi un dentiste peut recommander une extraction dentaire
La plupart des dents peuvent être traitées par des obturations, une thérapie de canal, des couronnes ou des soins parodontaux. L’extraction devient l’option la plus sûre lorsque conserver la dent mettrait le reste de votre bouche en danger.
Les raisons courantes pour lesquelles une dent peut devoir être retirée incluent :
- Carie avancée irréparable
- Infections répétées ou sévères
- Fractures profondes sous la gencive
- Parodontite sévère avec perte osseuse importante
- Dents de sagesse incluses ou problématiques
- Traitement orthodontique nécessitant de l’espace
Ce qui peut arriver si une dent nécessitant une extraction n’est pas retirée

Table des matières
1) L’infection peut se propager
Les bactéries d’une dent non traitée peuvent se propager aux gencives et aux tissus environnants. Ce qui commence comme une infection localisée peut évoluer en abcès dentaire, en gonflement du visage ou en une infection étendue nécessitant des soins urgents.
2) La douleur s’aggrave souvent
Une dent endommagée ou infectée guérit rarement d’elle-même. À mesure que le nerf s’irrite, vous pouvez ressentir une pression lancinante, une sensibilité à la température et une douleur irradiant vers la mâchoire, l’oreille ou la tête.
3) Perte osseuse et dents qui se déchaussent
L’infection peut endommager l’os qui soutient la dent. À mesure que l’os s’affaiblit, la dent peut devenir mobile et la zone peut être plus difficile à traiter plus tard. Dans les cas graves, la dent peut se détériorer ou tomber, blessant les tissus voisins.
4) Effets possibles sur la santé générale
Les infections buccales ne sont pas limitées à la bouche. Lorsque les bactéries pénètrent dans la circulation sanguine ou les sinus, elles peuvent contribuer à des complications plus larges, en particulier chez les personnes atteintes de maladies sous-jacentes. C’est pourquoi les équipes dentaires insistent sur un traitement précoce et le contrôle de l’infection.
Problèmes de santé pouvant être liés à une carie dentaire sévère non traitée
Des recherches ont établi des liens entre une mauvaise santé bucco-dentaire et certaines conditions systémiques. Une dent cariée ou infectée peut contribuer à des complications telles que :
- Infections des sinus (en particulier des molaires supérieures)
- Inflammation cardiovasculaire chez les personnes sensibles
- Infections respiratoires liées aux bactéries buccales
- Dégradation du contrôle glycémique chez les personnes diabétiques
- Rarement, infections qui se propagent à d’autres parties du corps
Ces risques varient d’une personne à l’autre, mais l’approche la plus sûre est de traiter l’infection rapidement et de ne pas la laisser s’installer.
Que se passe-t-il si la dent est extraite mais non remplacée
Laisser un espace vide après une extraction peut entraîner des changements dans votre occlusion et votre mâchoire au fil du temps. Remplacer la dent permet de maintenir la fonction et de réduire les complications à long terme.
1) Déplacement des dents et modifications de l’occlusion
Les dents ont naturellement tendance à se déplacer vers les espaces ouverts. Avec le temps, ce mouvement peut entraîner un encombrement, un mauvais alignement et un contact inégal entre les dents du haut et du bas.
2) Réduction de l’os de la mâchoire (résorption osseuse)
L’os de la mâchoire dépend de la stimulation des racines dentaires. Lorsqu’une dent est absente, l’os de cette zone peut commencer à s’amincir et à rétrécir, ce qui peut affecter le soutien facial et compliquer la pose d’implants futurs.
3) Difficultés à mâcher et à parler
L’absence de dents peut rendre la mastication moins efficace et vous pousser à éviter certains aliments. Si les dents de devant manquent, les sons de la parole peuvent aussi être affectés.
4) Stress de l’ATM et tension musculaire
Une occlusion déséquilibrée peut solliciter l’articulation temporo-mandibulaire et les muscles environnants. Certaines personnes remarquent un claquement de la mâchoire, des maux de tête ou une fatigue persistante de la mâchoire.
Quand l’extraction est généralement la seule option sûre
Un dentiste peut recommander une extraction lorsqu’une dent est irrécupérable ou que la conserver exposerait à des infections répétées ou à une défaillance structurelle. Cela inclut souvent les cas où :
- La carie est tellement avancée qu’il ne reste pas assez de structure saine pour une restauration
- L’infection atteint la racine et l’os environnant et revient sans cesse
- Une fracture s’étend verticalement ou sous la gencive
- La dent cause une douleur chronique malgré les traitements appropriés
- Les dents de sagesse sont incluses ou endommagent les dents voisines
- La planification orthodontique nécessite de l’espace pour un bon alignement
Quelles dents sont généralement les plus difficiles à extraire
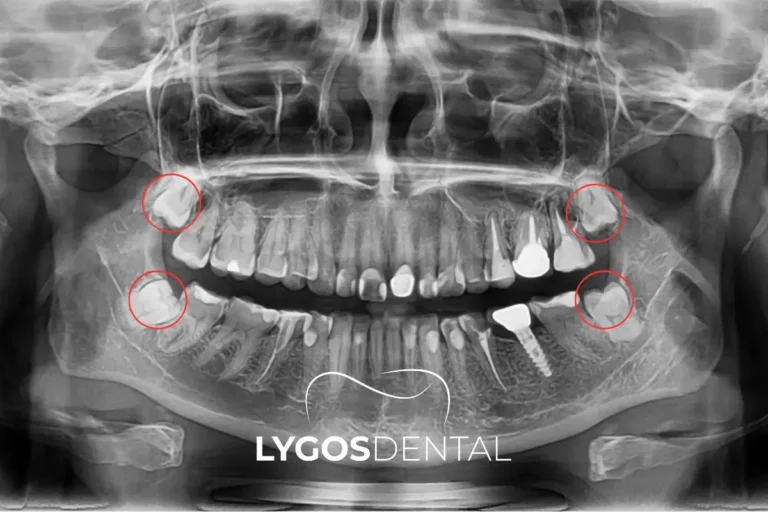
Les dents de sagesse — en particulier celles qui sont incluses — sont souvent les plus complexes. Leur position à l’arrière de la bouche, l’accès limité et la forme variée de leurs racines rendent leur extraction plus difficile. Certaines molaires avec des racines multiples ou courbées peuvent également nécessiter une approche chirurgicale.
Quand consulter un dentiste en urgence
Contactez rapidement un dentiste si vous présentez un gonflement du visage, de la fièvre, des difficultés à avaler, un mauvais goût accompagné d’un écoulement de pus ou une douleur qui s’étend et ne s’améliore pas. Ces symptômes peuvent indiquer une infection évolutive à ne pas négliger.
Questions fréquemment posées
Que se passe-t-il si une dent n’est pas extraite ?
Infection et dégâts peuvent s’aggraver, s’étendre à l’os, causant abcès, douleur, perte dentaire.
Que se passe-t-il si vous attendez trop longtemps pour arracher une dent ?
Attendre peut accroître l’infection, la douleur, les dommages radiculaires, et compliquer l’extraction.
Combien de temps une dent fera-t-elle mal avant que le nerf meure ?
La mort pulpaire peut prendre des jours à des mois, et la douleur persister.
Qu’est-ce qui arrête immédiatement la douleur du nerf dentaire ?
L’anesthésique local dentaire stoppe immédiatement; consultez un dentiste en urgence.
À quoi ressemble la sensation d’un nerf dentaire endommagé ?
Un nerf dentaire abîmé provoque douleur vive, persistante, au chaud, froid, ou mordant.
Quel est le meilleur antidouleur pour la douleur du nerf dentaire ?
L’ibuprofène est souvent le meilleur; le paracétamol aide si AINS déconseillés.
Arcade alvéolaire : son rôle dans la santé et la fonction bucco-dentaires
Arc Alvéolaire : Son Rôle dans la Santé Bucco-Dentaire et la Fonction
L’arc alvéolaire est la partie porteuse des dents des mâchoires supérieure et inférieure. Il maintient chaque dent dans une alvéole, aide à répartir les forces de mastication et soutient la forme des lèvres et de la partie inférieure du visage. Lorsque l’arc perd de l’os — souvent à cause de maladies des gencives ou de dents manquantes — les dents peuvent se déplacer, se desserrer et la fonction peut changer.
La plupart des gens considèrent la santé bucco-dentaire comme limitée aux dents et aux gencives, mais ces tissus reposent sur une fondation cachée : l’arc alvéolaire. Cette crête osseuse courbée soutient les alvéoles dentaires, guide l’occlusion des dents supérieures et inférieures, et joue un rôle direct dans la mastication et la parole.
Parce que l’arc alvéolaire réagit aux forces quotidiennes, il peut se renforcer par une stimulation saine et rétrécir lorsque les dents sont perdues ou que l’inflammation persiste. Comprendre cette structure permet d’expliquer pourquoi les soins parodontaux précoces, le remplacement des dents et la planification orthodontique sont importants.
Qu’est-ce que l’Arc Alvéolaire ?
L’arc alvéolaire est la crête osseuse du maxillaire (mâchoire supérieure) et de la mandibule (mâchoire inférieure) qui contient les alvéoles dentaires. Chaque racine dentaire est logée dans sa propre alvéole, ancrée par les fibres du ligament parodontal et entourée d’os alvéolaire.
Les cliniciens peuvent également utiliser des termes connexes tels que processus alvéolaire (la partie de la mâchoire qui porte les dents) et crête alvéolaire (le bord supérieur de cet os autour des dents). Ensemble, ces structures fournissent le soutien nécessaire à une fonction stable et confortable.
Pourquoi l’Arc Alvéolaire Est Important
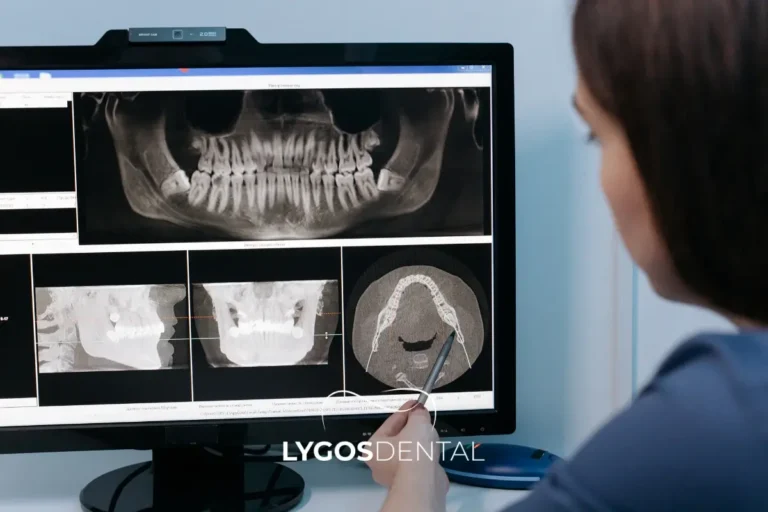
Table des matières
Il Stabilise les Dents
Un os alvéolaire sain assure un soutien ferme autour des racines. Lorsque la hauteur ou la densité osseuse diminue, les dents peuvent se desserrer, migrer ou devenir plus sensibles aux forces masticatoires.
Il Aide à Maintenir la Forme du Visage
L’arc soutient les tissus mous de la bouche et du bas du visage. La perte osseuse après une perte dentaire ou une maladie avancée des gencives peut contribuer avec le temps à un profil plus aplati autour des lèvres et des joues.
Il Soutient une Occlusion Équilibrée
La taille et la courbure des arcs supérieur et inférieur influencent l’occlusion dentaire. Un arc étroit peut accentuer le chevauchement, tandis qu’une forme irrégulière peut entraîner des malocclusions, des béances ou une usure excessive des dents.
Il Influence la Parole et la Mastication
L’arc guide l’espace lingual et le trajet de mastication. Lorsqu’il est irrégulier ou que les dents se déplacent, certains sons peuvent être plus difficiles à articuler et les aliments moins bien broyés.
Comment l’Arc Alvéolaire se Développe

Le développement de l’arc commence avec l’éruption des dents de lait et se poursuit durant l’adolescence, au fur et à mesure que les mâchoires grandissent et que les dents permanentes apparaissent. La génétique influence la forme de l’arc, mais les habitudes peuvent la modifier, surtout pendant la croissance.
- La succion du pouce ou l’usage prolongé de la tétine (peut rétrécir l’arc supérieur)
- La respiration buccale et l’obstruction nasale chronique (peuvent influencer la posture de la mâchoire et la forme de l’arc)
- La perte prématurée de dents (peut permettre le déplacement des dents voisines)
À l’âge adulte, l’os alvéolaire reste biologiquement actif. Il est maintenu par des forces de mastication saines et une bonne santé parodontale, et a tendance à se résorber là où les dents sont absentes.
Problèmes Courants Affectant l’Arc Alvéolaire
Maladie Parodontale et Perte Osseuse
Une maladie des gencives non traitée peut détruire les tissus de soutien et réduire la hauteur de l’os alvéolaire. À mesure que le soutien diminue, les dents deviennent mobiles et l’occlusion peut se modifier.
Perte Dentaire, Extractions et Traumatismes
Après une extraction, l’os de cette zone se résorbe souvent, surtout au cours des premiers mois. Sans plan de remplacement rapide, la crête osseuse peut perdre du volume et rendre plus difficile la pose d’un implant ou d’une prothèse.
Différences Développementales
Certaines personnes ont naturellement des arcs plus étroits ou plus larges, ce qui peut affecter l’espacement, l’encombrement et le confort respiratoire. Une évaluation précoce durant l’enfance peut aider à guider le traitement orthodontique et à réduire les complications.
Préoccupations Orthodontiques et Occlusales
Les malocclusions, chevauchements et béances sont souvent liés au développement des arcs et à l’éruption des dents. Le traitement orthodontique vise à aligner les dents dans une forme d’arc stable, tout en respectant les limites osseuses.
Comment les Dentistes Évaluent l’Arc Alvéolaire
Les dentistes évaluent l’arc alvéolaire par un examen clinique et des images. Les radiographies aident à mesurer le niveau osseux et à détecter les changements autour des racines, tandis que l’imagerie 3D (CBCT) peut être utilisée pour planifier des implants, greffes ou traitements orthodontiques complexes.
Votre dentiste évaluera également la santé des gencives, la mobilité dentaire, les contacts occlusaux et tout signe de parafonction comme le bruxisme. Ces éléments guident les décisions de prévention et de traitement.
Options de Traitement
Thérapie Parodontale
Un traitement précoce de l’inflammation gingivale aide à préserver le soutien osseux. Selon la gravité, les soins peuvent inclure un détartrage en profondeur, une thérapie antimicrobienne ciblée et des visites de maintenance régulières.
Expansion et Alignement Orthodontiques
Lorsque la largeur de l’arc contribue à l’encombrement ou aux malocclusions, les appareils orthodontiques peuvent créer de l’espace et améliorer la relation entre les arcs. Le traitement est planifié pour déplacer les dents en toute sécurité dans l’os disponible.
Greffe Osseuse
Si le volume osseux est insuffisant — souvent après une perte dentaire ou une maladie parodontale avancée — une greffe peut reconstruire la crête. Elle peut soutenir les implants ou restaurer la forme de l’arc pour une meilleure fonction et esthétique.
Implants et Restaurations Dentaires
Les implants permettent de préserver l’os en transmettant les forces de mastication à la mâchoire, tandis que les bridges ou prothèses restaurent la fonction et évitent les déplacements dentaires. Le meilleur choix dépend du niveau osseux, de l’occlusion et de la santé générale.
Comment Protéger l’Arc Alvéolaire
La protection de l’arc alvéolaire repose sur le contrôle de l’inflammation et le maintien de la fonction dentaire. Des soins à domicile réguliers, un nettoyage professionnel fréquent et un traitement précoce des saignements gingivaux sont les étapes les plus efficaces.
En cas de perte dentaire, discutez rapidement des délais de remplacement pour réduire la résorption osseuse. Pour les personnes qui grincent des dents, une gouttière nocturne peut aider à limiter les forces excessives sur les dents et l’os de soutien.
Quand Consulter un Professionnel
Prenez rendez-vous si vous remarquez un saignement gingival persistant, des dents qui bougent, une occlusion qui change ou des difficultés à mâcher. Ces signes peuvent indiquer des changements osseux qu’il est plus facile de traiter précocement.
Foire Aux Questions
Qu’est-ce que l’arc alvéolaire ?
L’arc alvéolaire est la courbure osseuse de la mâchoire contenant les alvéoles dentaires.
Quelle est la fonction de l’os alvéolaire pour les dents ?
L’os alvéolaire ancre les dents et amortit les forces de mastication.
Quelle est la fonction principale de la crête alvéolaire ?
La crête alvéolaire forme la base osseuse des dents et des prothèses.
Quelle est la fonction du processus alvéolaire ?
Le processus alvéolaire forme les alvéoles et maintient le support des dents.
Que signifie « alvéolaire » en dentisterie ?
Alvéolaire signifie relatif aux alvéoles dentaires et à l’os qui les entoure.
Que se passe-t-il lorsque l’os alvéolaire est perdu ?
La perte osseuse alvéolaire entraîne mobilité dentaire, résorption, mastication réduite et implants difficiles.
Qu’est-ce que la règle 7-4 et pourquoi est-elle importante en dentisterie pédiatrique ?
Qu’est-ce que la règle 7–4 en dentisterie pédiatrique ?
La règle 7–4 est une méthode rapide pour estimer l’éruption des dents de lait : de nombreux bébés ont leur première dent vers 7 mois, puis gagnent environ quatre nouvelles dents tous les quatre mois, jusqu’à ce que la plupart aient 20 dents primaires vers l’âge de 2½ à 3 ans. C’est un guide, pas un diagnostic. Si l’éruption semble très retardée, un contrôle dentaire est judicieux.
Que signifie la règle 7–4
Le nom peut prêter à confusion car différentes cliniques la décrivent de manière légèrement différente. En dentisterie pédiatrique courante, il est préférable de la comprendre comme un moyen mnémotechnique pour l’éruption des premières dents : la poussée dentaire commence souvent autour de sept mois, puis les nouvelles dents apparaissent par “salves” au cours des années suivantes.
Certaines personnes la résument par “quatre dents tous les quatre mois”, tandis que d’autres utilisent une simple soustraction pour estimer combien de dents un enfant peut avoir à un âge donné. Dans tous les cas, l’objectif est le même : aider les parents à repérer des schémas, non à compter les dents avec une précision scientifique.
Ce que la règle ne signifie pas

Table des matières
La règle 7–4 ne remplace pas un tableau d’éruption, et elle ne prédit pas l’ordre exact ni le mois exact de l’apparition d’une dent. Des enfants en bonne santé peuvent avoir des dents qui sortent plus tôt ou plus tard de plusieurs mois. Un dentiste évalue l’ensemble—croissance, antécédents familiaux, alimentation, habitudes orales et santé des gencives.
Jalons typiques des dents de lait

La plupart des dents primaires apparaissent entre 6 mois et 3 ans. Pour rester pratique, ces jalons sont souvent utilisés comme vérification rapide :
- Vers 6–10 mois : les premières incisives centrales inférieures apparaissent souvent.
- Vers 8–13 mois : les incisives centrales supérieures suivent généralement.
- Vers 12–23 mois : les premières molaires et les canines apparaissent habituellement.
- Vers 20–33 mois : les deuxièmes molaires complètent généralement l’ensemble.
- Vers 2½–3 ans : de nombreux enfants ont leurs 20 dents primaires.
Si vous souhaitez connaître les plages exactes par dent, demandez à votre dentiste un tableau d’éruption dentaire. Ces tableaux sont particulièrement utiles pour suivre l’espacement, les encombrements ou le moment d’apparition des molaires.
Pourquoi la règle 7–4 est importante
Les dents primaires ne sont pas des “dents d’entraînement”. Elles aident les enfants à mâcher confortablement, parler clairement et guider la position des dents permanentes. Si l’éruption est très en dehors de la fenêtre attendue, cela peut signaler des problèmes à examiner—comme une dent bloquée, une dent manquante ou (plus rarement) un facteur médical ou nutritionnel affectant le développement.
La règle est également utile car elle encourage des soins préventifs plus précoces. Une visite rapide chez le dentiste pédiatrique peut détecter des caries précoces, revoir la technique de brossage et aider les parents à prévenir les problèmes avant qu’ils ne deviennent douloureux.
Quand consulter un dentiste pédiatrique

Un dentiste peut vous rassurer lorsque le calendrier est normal pour votre enfant, et il peut enquêter si quelque chose semble inhabituel. Envisagez de prendre rendez-vous plus tôt si l’un de ces cas s’applique :
- Aucune dent n’a percé à 12 mois, ou une interruption soudaine survient après le début de la poussée dentaire.
- Une dent semble bloquée (la gencive est enflée pendant des semaines sans éruption) ou perce à un emplacement inhabituel.
- Votre enfant présente une douleur, un gonflement, de la fièvre ou un mauvais goût pouvant indiquer une infection.
- Perte prématurée d’une dent de lait en raison d’une carie ou d’un traumatisme.
- Vous remarquez une respiration buccale persistante, une succion du pouce après l’âge de la petite enfance ou d’autres habitudes affectant le développement de la mâchoire.
De nombreuses équipes dentaires pédiatriques recommandent une première visite dentaire avant l’âge d’un an ou dans les six mois suivant l’apparition de la première dent. Ce premier rendez-vous est généralement court et en douceur, et prépare le terrain pour des contrôles sans stress par la suite.
Comment protéger les dents de votre enfant dès le départ
Nettoyage quotidien
Commencez à nettoyer dès l’apparition de la première dent. Utilisez une brosse à dents souple adaptée à l’âge et une infime quantité de dentifrice au fluor. Lorsque votre enfant apprend à recracher (généralement vers 3 ans), vous pouvez passer à une quantité équivalente à un pois.
Alimentation et boissons
Le sucre fréquent présente un risque plus élevé que les friandises occasionnelles. Gardez les boissons et collations sucrées pour les repas si possible, et proposez de l’eau entre les repas. Évitez de coucher un enfant avec un biberon de lait ou de jus, car le sucre peut rester sur les dents pendant des heures.
Contrôles réguliers
Les visites de routine permettent de suivre l’éruption dentaire, de surveiller le développement de l’occlusion et de détecter les signes précoces de caries. Votre dentiste peut également recommander un vernis fluoré, et plus tard, des scellants lorsque les molaires permanentes apparaissent.
Questions fréquentes
Qu’est-ce que l’arc alvéolaire ?
L’arc alvéolaire est la courbure osseuse de la mâchoire contenant les alvéoles dentaires.
Quelle est la fonction de l’os alvéolaire pour les dents ?
L’os alvéolaire ancre les dents et amortit les forces de mastication.
Quelle est la fonction principale de la crête alvéolaire ?
La crête alvéolaire forme la base osseuse des dents et des prothèses.
Quelle est la fonction du processus alvéolaire ?
Le processus alvéolaire forme les alvéoles et maintient le support des dents.
Que signifie « alvéolaire » en dentisterie ?
Alvéolaire signifie relatif aux alvéoles dentaires et à l’os qui les entoure.
Que se passe-t-il lorsque l’os alvéolaire est perdu ?
La perte osseuse alvéolaire entraîne mobilité dentaire, résorption, mastication réduite et implants difficiles.
Qu’est-ce que la règle 2-2-2 pour le brossage des dents ?
Quelle est la règle 2-2-2 pour se brosser les dents ?
La règle 2-2-2 est un moyen rapide de se rappeler des habitudes de brossage saines : brossez-vous les dents deux fois par jour, pendant deux minutes à chaque fois, et planifiez des visites chez le dentiste régulièrement—souvent deux fois par an. Suivie de manière constante, elle aide à contrôler la plaque, protéger les gencives et détecter les petits problèmes tôt.
Que signifie la règle 2-2-2
Cette règle regroupe trois bases en un rappel simple. C’est facile, mais cela couvre les habitudes que les dentistes constatent que les gens négligent le plus souvent.
Se brosser les dents deux fois par jour
Visez un brossage le matin et un avant de vous coucher. Le brossage nocturne est important car le flux de salive diminue pendant le sommeil, ce qui facilite la tâche des bactéries.
Se brosser les dents pendant deux minutes
La plupart des gens arrêtent trop tôt sans s’en rendre compte. Deux minutes complètes vous donnent le temps nécessaire pour nettoyer la ligne gingivale et atteindre toutes les surfaces, y compris les dents du fond.
Consulter régulièrement votre dentiste
De nombreuses cliniques recommandent un contrôle et un nettoyage tous les six mois, mais l’intervalle idéal dépend de votre risque de caries et de problèmes gingivaux. Votre dentiste peut recommander des visites plus ou moins fréquentes selon votre bouche, vos antécédents médicaux et vos soins à domicile.
Pourquoi cette règle fonctionne
La plaque dentaire se forme constamment, et elle se transforme en tartre si elle n’est pas éliminée. Un brossage deux fois par jour et des nettoyages professionnels réguliers empêchent l’accumulation de plaque et permettent à votre dentiste de repérer les caries ou inflammations gingivales précoces.
Technique de brossage pas à pas

Table des matières
Si vous voulez une routine simple qui couvre toute la bouche, suivez cette séquence :
- Commencez par les surfaces extérieures des dents du haut, puis celles du bas.
- Passez aux surfaces intérieures, où la plaque se forme souvent près de la gencive.
- Brossez les surfaces masticatrices avec des mouvements courts et contrôlés.
- Inclinez les poils à environ 45 degrés vers la gencive et utilisez de petits cercles ou des mouvements doux d’avant en arrière.
- Brossez votre langue (ou utilisez un gratte-langue) pour réduire les bactéries et améliorer l’haleine.
Gardez une pression légère. Frotter plus fort ne nettoie pas mieux et peut irriter les gencives ou user l’émail avec le temps.
Habitudes qui améliorent les résultats
De petites décisions font une grande différence dans l’efficacité du brossage :
- Utilisez une brosse à poils souples adaptée à votre bouche.
- Remplacez votre brosse (ou tête de brosse) tous les 3 à 4 mois, ou plus tôt si les poils sont usés.
- Utilisez un dentifrice au fluor pour renforcer l’émail.
- Utilisez du fil dentaire une fois par jour pour nettoyer entre les dents, là où la brosse ne passe pas.
- Après un repas ou une boisson acide, attendez environ 30 minutes avant de vous brosser pour protéger l’émail ramolli. Rincez avec de l’eau en attendant.
Que se passe-t-il si vous sautez une nuit de brossage ?
Une seule nuit oubliée ne ruinera pas vos dents. Mais la plaque se forme rapidement pendant la nuit, et vous pouvez remarquer une mauvaise haleine ou des gencives sensibles.
Si cela devient fréquent, le risque augmente : plus de tartre, plus d’inflammation, et un risque accru de caries.
À quelle fréquence faut-il se brosser les dents ?
Pour la plupart des gens, deux fois par jour est l’idéal. Un troisième brossage doux après le déjeuner peut aider, surtout si vous êtes sujet aux caries ou portez des aligneurs.
Si vous vous brossez plus souvent, faites-le doucement et évitez de vous brosser juste après un repas acide. Un brossage excessif avec une pression trop forte peut irriter les gencives.
Un ordre pratique pour se brosser les dents
N’importe quel ordre convient tant que vous nettoyez chaque surface. De nombreux dentistes conseillent de suivre un schéma régulier pour ne rien oublier :
-
- Dents du haut, surfaces extérieures : de droite à gauche.
- Dents du bas, surfaces extérieures : de droite à gauche.
- Dents du haut et du bas, surfaces intérieures.
- Surfaces masticatrices, puis langue.
Pourquoi c’est important pour la santé bucco-dentaire à long terme
La règle 2-2-2 est facile à retenir, réaliste et simple à enseigner aux enfants comme aux adultes. À long terme, cela peut signifier moins de caries, moins de saignements des gencives et moins de visites d’urgence chez le dentiste.
Chez Lygos Dental, nos praticiens partagent souvent cette méthode avec les patients qui veulent une routine simple et durable.
Prendre rendez-vous
Si vous souhaitez un calendrier de nettoyage personnalisé ou de l’aide pour améliorer vos soins à domicile, contactez notre équipe pour prendre rendez-vous.
Les services incluent la dentisterie esthétique, les couronnes dentaires, les implants dentaires et la dentisterie générale.
Questions fréquentes
Quelle est la règle 2-2-2 en dentisterie ?
Brossez deux fois par jour deux minutes, et consultez le dentiste deux fois l’an.
Quelle est la règle 333 pour se brosser les dents ?
Brossez-vous dans les trois minutes après repas, trois minutes, trois fois par jour.
Quelle est la règle 222 en dentisterie ?
Brossez deux fois par jour deux minutes, et faites deux contrôles dentaires par an.
Quelle est la règle 222 pour se brosser les dents ?
Brossez deux fois par jour deux minutes, avec environ 2 centimètres de dentifrice.
Quelle est la règle 20 20 20 pour l’hygiène dentaire ?
C’est une séance d’hygiène de 60 minutes: 20 anamnèse, 20 détartrage, 20 polissage/examen.
Que signifient 323 et 333 et 222 en termes dentaires ?
323 = poches mm; 333 = 3×/jour 3 minutes; 222 = 2×/jour 2 minutes.
Qu’est-ce que le cancer de la muqueuse buccale ?
Qu’est-ce que le cancer de la muqueuse buccale
Le cancer de la muqueuse buccale (cancer de l’intérieur de la joue) est un cancer de la bouche qui débute dans la muqueuse des joues, le plus souvent dans les cellules squameuses. Il peut apparaître sous forme d’une plaie, d’une tache rouge ou blanche, ou d’une masse qui ne guérit pas. Une évaluation précoce et une biopsie sont essentielles car le traitement est généralement plus efficace avant que le cancer ne se propage.
Qu’est-ce que la muqueuse buccale ?
La muqueuse buccale est le tissu mou et humide qui tapisse l’intérieur de chaque joue. Elle aide à protéger la bouche contre les frottements, les bactéries et les irritations quotidiennes, tout en facilitant la parole et la mastication. Les petites blessures dans cette zone guérissent souvent rapidement, mais une irritation à long terme peut endommager les cellules au fil du temps.
Comment se développe le cancer de la muqueuse buccale

Table des matières
Le cancer de la muqueuse buccale commence généralement lorsque l’ADN des cellules du revêtement est endommagé de manière répétée. Avec le temps, des cellules anormales peuvent croître de façon incontrôlée et former une tumeur. Si elle n’est pas détectée à temps, la tumeur peut s’étendre plus profondément dans la joue, aux structures voisines comme la mâchoire, ou aux ganglions lymphatiques du cou.
Facteurs de risque courants
Le risque varie d’une personne à l’autre, mais ces facteurs sont fréquemment associés aux cancers de la cavité buccale :
- Usage du tabac : Fumer ou consommer du tabac sans fumée (y compris à mâcher) expose la bouche à des substances cancérigènes et augmente considérablement le risque.
- Consommation d’alcool : La consommation excessive et fréquente d’alcool irrite la muqueuse et peut amplifier les effets nocifs du tabac.
- Irritation chronique : Des dents pointues, des prothèses mal ajustées ou le mordillement répété de la joue peuvent provoquer une inflammation continue. L’irritation seule ne cause pas le cancer, mais elle peut contribuer à une dégradation tissulaire sur le long terme.
- Infection au HPV : Certains types de HPV à haut risque sont fortement associés aux cancers de la gorge (oropharynx). Le HPV peut aussi jouer un rôle dans certains cancers buccaux, selon le site et les facteurs individuels.
- Mauvaise hygiène bucco-dentaire : Les maladies gingivales non traitées, l’inflammation chronique et les infections persistantes peuvent affaiblir les défenses naturelles de la bouche.
Symptômes du cancer de l’intérieur de la joue
Le cancer de la muqueuse buccale peut commencer discrètement. Les signes d’alerte fréquents incluent :
- Une plaie à l’intérieur de la joue qui ne guérit pas
- Des taches blanches ou rouges à l’intérieur de la joue
- Une masse, un épaississement ou une zone rugueuse dans la joue
- Douleur ou sensibilité lors de la mastication
- Difficulté à ouvrir complètement la bouche
- Saignement inexpliqué dans la bouche
- Engourdissement dans la joue ou les zones avoisinantes
Si vous constatez l’un de ces symptômes pendant plus de deux semaines, prenez rendez-vous avec un dentiste, un chirurgien maxillo-facial ou un spécialiste ORL.
Diagnostic et traitement

Un professionnel dentaire commencera généralement par un examen buccal complet et une évaluation de vos symptômes et facteurs de risque. Si une zone suspecte est détectée, une biopsie est la seule façon de confirmer la présence d’un cancer. Des examens d’imagerie (comme un scanner, une IRM ou un PET/CT) peuvent être réalisés pour évaluer la taille de la tumeur et sa propagation éventuelle.
Options de traitement
Le traitement dépend du stade de la tumeur, de sa localisation et de votre état de santé général. Les options peuvent inclure :
- Chirurgie : Souvent le traitement de première intention pour les cancers précoces, visant à retirer la tumeur avec une marge de tissu sain.
- Radiothérapie : Peut être utilisée après la chirurgie ou comme traitement principal dans certains cas pour détruire les cellules cancéreuses ou réduire la taille de la tumeur.
- Chimiothérapie : Peut être combinée à la radiothérapie ou utilisée lorsque le cancer s’est propagé ou présente un risque élevé de récidive.
- Thérapie ciblée ou immunothérapie : Dans certains cas avancés ou récidivants, des médicaments ciblant des voies spécifiques ou stimulant le système immunitaire peuvent être envisagés par les oncologues.
- Reconstruction et rééducation : En cas d’ablation de tissu, des procédures reconstructives, de l’orthophonie et une réhabilitation dentaire peuvent aider à restaurer la fonction et l’apparence.
De nombreux patients bénéficient d’une prise en charge coordonnée incluant un chirurgien buccal, un chirurgien ORL, un oncologue médical, un radiothérapeute et un dentiste.
Comment réduire le risque de cancer de l’intérieur de la joue

Vous pouvez réduire votre risque en adoptant des habitudes qui protègent les tissus buccaux :
- Arrêtez de fumer et évitez tous les produits du tabac
- Limitez votre consommation d’alcool
- Brossez et utilisez du fil dentaire régulièrement et traitez les maladies des gencives dès leur apparition
- Corrigez les problèmes dentaires qui causent des irritations persistantes (dents coupantes, obturations cassées, prothèses mal ajustées)
- Prenez rendez-vous régulièrement chez le dentiste afin de détecter précocement tout changement
Chez Lygos Dental, un dépistage du cancer buccal peut être intégré aux examens de routine pour identifier rapidement les changements suspects.
Prendre rendez-vous
Si vous souhaitez discuter de symptômes, demander un dépistage buccal ou en savoir plus sur nos services, vous pouvez contacter notre clinique pour prendre rendez-vous.
Foire aux questions
Quelle est la cause du cancer de la muqueuse buccale ?
Tabac, alcool important, noix de bétel et HPV peuvent causer ce cancer.
Quel est le taux de survie du cancer de la muqueuse buccale ?
La survie relative à cinq ans est d’environ 69,5 %; localisée 88,4 %.
À quelle vitesse le cancer de la muqueuse buccale se propage-t-il ?
Il peut se propager rapidement, d’abord localement, puis aux ganglions cervicaux voisins.
Quels sont les symptômes du cancer de la muqueuse buccale de stade 1 ?
Le stade 1 peut causer une petite plaie persistante, une tache rouge/blanche, ou une masse.
Quels sont les 7 signes d’alerte du cancer de la bouche ?
Plaie non cicatrisante, tache rouge/blanche, masse, saignement, engourdissement, difficulté avaler/mâcher, dents mobiles.
Le cancer de la muqueuse buccale est-il guérissable ?
Oui—le cancer buccal précoce est souvent curable par chirurgie et/ou radiothérapie.