Pete Davidson tandheelkundige facings | LYGOS DENTAL
In de wereld van Hollywood, waar uiterlijk vaak een belangrijke rol speelt in het imago van…
Les gencives qui démangent sont généralement le signe d’une irritation ou d’une inflammation précoce le long de la ligne gingivale—souvent causée par une accumulation de plaque. Elles peuvent également être déclenchées par une bouche sèche, une sensibilité aux produits de soins bucco-dentaires, des allergies ou un frottement contre les gencives. Si la démangeaison s’accompagne de saignements, de gonflements, de mauvaise haleine ou de dents mobiles, une consultation dentaire est la prochaine étape la plus sûre.
Les gencives peuvent démanger d’une manière qui ressemble à un « chatouillement », une irritation ou une légère douleur. Certaines personnes le remarquent après le brossage, d’autres au réveil, et parfois c’est limité à une seule dent.
L’objectif est d’identifier la cause de l’irritation afin de calmer les tissus et d’éviter que cela n’évolue en un problème gingival plus grave.
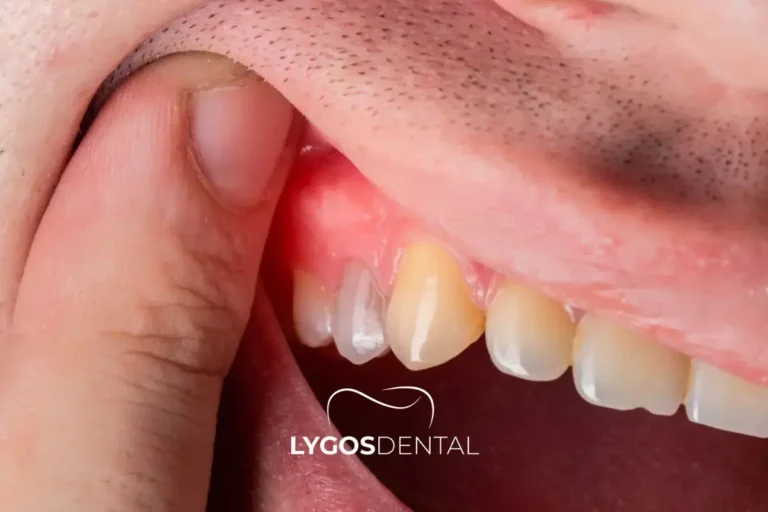
La plupart du temps, les démangeaisons sont la façon dont votre corps signale une irritation au bord des gencives. Cette irritation peut être causée par une inflammation (souvent due à la plaque), une réaction de contact à un produit, une sécheresse ou un frottement mécanique. La bonne solution dépend du déclencheur, donc il est utile d’observer les schémas—quand cela commence, où cela se produit et ce qui améliore ou aggrave la situation.

Si vous deviez désigner un principal responsable, ce serait la plaque le long de la ligne gingivale. La plaque est un film mou et collant qui se forme chaque jour. Lorsqu’elle stagne près des gencives, les tissus peuvent devenir enflammés et donner une sensation de démangeaison, de sensibilité ou de « chatouillement ». Le stade précoce de l’inflammation gingivale est appelé gingivite.
La gingivite est souvent réversible avec un nettoyage quotidien régulier et un détartrage-polissage professionnel si du tartre s’est accumulé.
Si les démangeaisons ont commencé peu après avoir changé de dentifrice, de bain de bouche, de produit blanchissant ou même de fil dentaire aromatisé, une sensibilité est possible. Les arômes forts et certains additifs peuvent irriter les tissus mous chez certaines personnes. Un indice utile est le timing : les symptômes apparaissent peu après l’utilisation et s’améliorent à l’arrêt.
Une bouche sèche peut rendre les tissus gingivaux sensibles et plus vulnérables. La salive aide à neutraliser les acides et à contrôler les bactéries, donc lorsqu’elle est en quantité réduite, la bouche peut devenir inconfortable et les inflammations gingivales peuvent apparaître plus facilement. La respiration buccale, certains médicaments, la déshydratation et le ronflement peuvent y contribuer.
Certaines personnes remarquent des démangeaisons buccales pendant les saisons allergiques. L’écoulement post-nasal, la congestion des sinus et l’inflammation générale peuvent rendre la bouche plus sensible. Si la démangeaison coïncide avec d’autres symptômes allergiques et disparaît en même temps qu’eux, les allergies peuvent en être la cause.
Les variations hormonales peuvent rendre les gencives plus réactives, ce qui les fait saigner ou s’irriter plus facilement. Cela se manifeste parfois à la puberté, pendant la grossesse ou à la ménopause. Un bon nettoyage quotidien et des visites dentaires régulières sont particulièrement utiles à ces moments-là.
Les appareils de rétention, aligneurs, prothèses ou un bord rugueux d’un plombage ou d’une couronne peuvent frotter contre la gencive et l’irriter. Si la démangeaison est localisée à un seul endroit—et surtout si elle est douloureuse—une irritation mécanique est à envisager.
Si vous avez récemment recommencé à nettoyer entre les dents ou que vous brossez de manière agressive, les gencives peuvent être irritées au départ. Privilégiez une technique douce et régulière. Le nettoyage interdentaire est l’un des moyens les plus efficaces pour apaiser l’inflammation gingivale à long terme.
Si la maladie parodontale progresse, les symptômes vont souvent au-delà des démangeaisons : saignement, récession gingivale et parfois mobilité dentaire. Une démangeaison persistante ne doit pas être ignorée, surtout si elle s’accompagne d’autres signes.
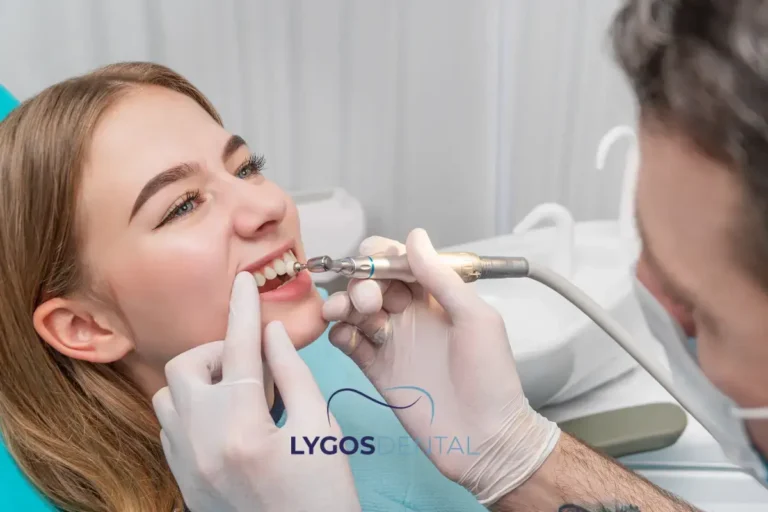
Si les démangeaisons sont légères et qu’il n’y a pas de gonflement évident, de douleur intense ou d’ulcères, ces étapes sont un bon point de départ.
Faites passer votre langue sur la zone. Si quelque chose semble tranchant, serré ou rugueux, ne limez ni ne coupez rien vous-même. S’il s’agit d’un aligneur ou d’un appareil, contactez votre dentiste pour obtenir des conseils.
Le traitement dentaire vise à éliminer la cause de l’irritation et à soutenir votre routine quotidienne afin que les symptômes ne reviennent pas.
Si la plaque et le tartre sont à l’origine de l’irritation, un nettoyage professionnel élimine ce que les soins à domicile ne peuvent pas. Pour beaucoup, c’est le point de bascule pour des gencives qui démangent ou saignent de façon persistante.
Votre dentiste peut mesurer les poches gingivales, vérifier l’inflammation et recommander les bons outils interdentaires en fonction de vos espaces et de la santé de vos gencives. Un soutien précoce peut prévenir l’aggravation.
Si un appareil ou aligneur pince, ou si un bord de restauration irrite la gencive, un petit ajustement peut faire une grande différence.
Prenez rendez-vous si vous remarquez l’un des éléments suivants :
Si les démangeaisons persistent, reviennent régulièrement ou sont limitées à une zone sensible, il est recommandé de faire un contrôle. Un traitement précoce est généralement plus simple et plus confortable.
Rincez à l’eau salée tiède, brossez doucement, utilisez du fil, évitez irritants; consultez dentiste.
Bains de bouche à l’eau salée tiède et compresses froides soulagent; évitez aliments épicés/acides.
Des gencives qui démangent indiquent souvent gingivite, allergie, irritation ou cicatrisation; persistance: examen dentaire.
Traitez la cause: hygiène, rinçage salé, stop irritants; consultez dentiste.
Ce n’est pas spécifique, mais le diabète augmente le risque de maladie gingivale.
Les démangeaisons peuvent débuter avec eczéma, allergie, maladie du foie ou des reins.