Vantagens das coroas dentárias de zircônio
Vantagens das Coroas Dentárias de Zircônio
As coroas dentárias de zircônio (zircônia) são restaurações totalmente cerâmicas conhecidas por sua aparência natural, com reflexo de luz, e alta resistência à mastigação. São compatíveis com a gengiva, livres de metal e menos propensas a causar sensibilidade térmica do que as opções com suporte metálico. Para muitos pacientes, oferecem uma solução durável e estética para dentes danificados, manchados ou amplamente restaurados.
Índice
O Que São Coroas Dentárias de Zircônio?
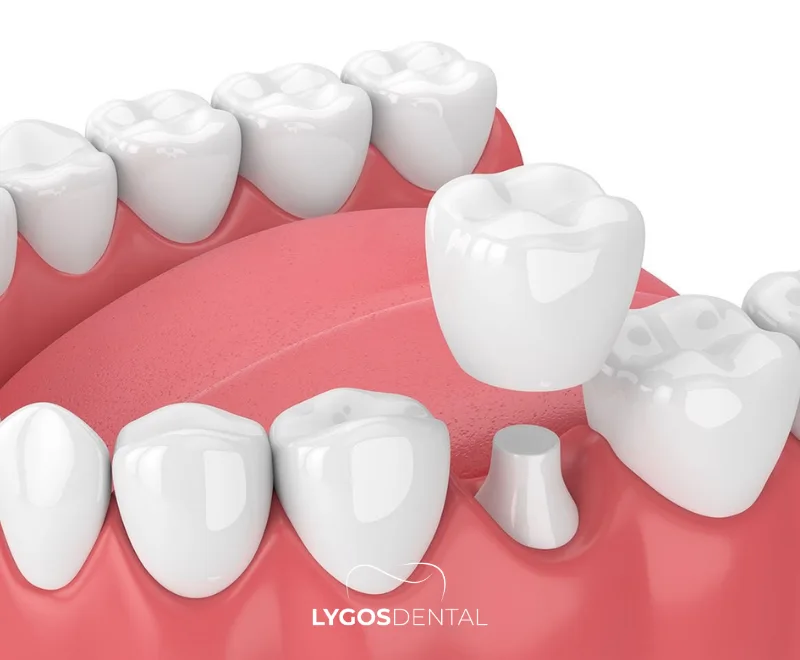
Uma coroa dentária de zircônio é feita de dióxido de zircônio (zircônia), uma cerâmica branca de alta resistência amplamente utilizada na odontologia moderna. Por não conter metal, evita a sombra escura na linha da gengiva que às vezes ocorre com coroas com suporte metálico. Sua estrutura semi-translúcida ajuda a coroa a se misturar com os dentes vizinhos para um acabamento mais natural.
Quando as Coroas de Zircônio São Recomendadas?
As coroas de zircônio são comumente utilizadas quando um dente precisa de resistência e também de uma melhoria estética, como:
- Dentes severamente descoloridos ou escurecidos que não respondem bem ao clareamento
- Dentes quebrados, rachados ou desgastados que necessitam de cobertura total
- Reformulação estética quando a ortodontia não é preferida ou adequada
- Substituição de coroas antigas que parecem artificiais ou irritam a gengiva
Principais Vantagens das Coroas de Zircônio

As coroas de zircônio são adequadas para pessoas de todas as idades com altas exigências estéticas. Elas são especialmente recomendadas para pessoas com:
- Expectativas estéticas,
- Dentes tortos ou desalinhados,
- Problemas de descoloração dentária,
- Espaços amplos entre os dentes,
- Estrutura dental quebrada ou desgastada,
- Insatisfação com coroas metálicas antigas.
Graças às vantagens das coroas de zircônio, também podem ser utilizadas com segurança em pessoas com gengivas sensíveis.
Preços das Coroas Dentárias de Zircônio em 2025
A partir de 2025, o custo das coroas dentárias de zircônio pode variar dependendo da qualidade do material usado, do número de coroas, da experiência do dentista e da localização da clínica.
Geralmente, o preço de uma única coroa de zircônio varia entre 3.000 TL e 7.500 TL. Algumas clínicas também oferecem pacotes para múltiplos dentes (por exemplo, 6 ou 8 coroas).
Considerando as vantagens das coroas de zircônio, sua longa durabilidade e benefícios estéticos fazem delas um investimento de bom custo-benefício.
Cuidados Pós-Tratamento com Coroas de Zircônio
Estética Natural
A zircônia pode ser estratificada ou tonalizada para combinar de perto com os dentes ao redor. Como não contém metal, não cria reflexos acinzentados na margem gengival. Isso é especialmente valioso para dentes anteriores e transformações estéticas do sorriso.
Alta Resistência e Desempenho a Longo Prazo
As coroas de zircônio são projetadas para suportar bem as forças de mastigação e podem ser usadas tanto nos dentes anteriores quanto posteriores. A durabilidade depende dos hábitos de mordida, do design da coroa e da higiene oral, mas muitos pacientes as utilizam por anos sem problemas. Seu dentista verificará sua mordida para reduzir o risco de lascas ou desgaste.
Compatibilidade com a Gengiva e Baixo Risco de Alergia
A zircônia é biocompatível, ou seja, geralmente é bem tolerada pelos tecidos moles. Para pacientes sensíveis a metais ou com histórico de irritação gengival, as coroas de zircônio costumam ser uma opção confortável. Um ajuste preciso e bom controle da placa ainda são essenciais para manter a gengiva saudável.
Menor Sensibilidade Térmica
Comparadas às coroas com suporte metálico, as de zircônio geralmente transmitem menos temperatura. Isso pode ajudar a reduzir o desconforto com alimentos quentes ou frios, especialmente em pessoas com dentes sensíveis. A sensibilidade ainda pode ocorrer se o nervo estiver inflamado ou se a mordida precisar de ajuste.
Resistência a Manchas e Fácil Manutenção
As coroas de zircônio são resistentes a manchas causadas por alimentos e bebidas do dia a dia, como chá e café. Elas não se descolorem como alguns materiais antigos ao longo do tempo. Escovação regular, uso de fio dental e limpeza profissional mantêm as margens saudáveis e o sorriso brilhante.
Zircônio Vs Coroas de Porcelana

A escolha da coroa ideal depende da estética, forças de mordida, saúde gengival e orçamento. As coroas tradicionais de porcelana geralmente têm suporte metálico, o que pode criar uma linha escura próxima à gengiva e afetar a reflexão da luz. As coroas de zircônio são totalmente cerâmicas, oferecendo geralmente um visual mais natural na margem gengival.
Para dentes anteriores, o zircônio é frequentemente escolhido por seu manuseio da luz e aparência realista. Para dentes posteriores, a decisão pode depender da mordida, hábitos de bruxismo e da quantidade de estrutura dentária remanescente. Um dentista pode recomendar o material mais adequado após uma avaliação.
Quem É Indicado para Coroas de Zircônio?
As coroas de zircônio podem ser ideais para muitos adultos que buscam um resultado durável e de aparência natural, incluindo aqueles com:
- Altas expectativas estéticas (especialmente nos dentes da frente)
- Dentes desalinhados que precisam de correção estética
- Descoloração persistente dos dentes
- Espaços que requerem remodelação restauradora
- Dentes quebrados, lascados ou com grandes restaurações
- Aparência indesejada ou irritação gengival causada por coroas metálicas antigas
Também podem ser apropriadas para pessoas com gengivas sensíveis, desde que mantenham a limpeza diária e consultas regulares.
Preços das Coroas Dentárias de Zircônio em 2026
Os preços variam conforme a clínica, localização, experiência do dentista, qualidade do laboratório e o tipo de zircônia utilizada (padrão, multicamadas ou premium). O custo final também pode mudar se forem necessários tratamentos adicionais, como tratamento de canal, gengival ou reconstrução dentária.
Na Turquia, as clínicas podem apresentar um valor por dente em uma faixa ampla — frequentemente entre 7.500 TL e 15.000 TL. Algumas oferecem preços por pacote quando várias coroas são planejadas. Para um orçamento preciso, é essencial um exame clínico e um plano de tratamento.
Cuidados e Manutenção
Bons cuidados prolongam a durabilidade das coroas e mantêm as gengivas ao redor saudáveis:
- Escove os dentes duas vezes ao dia e limpe entre os dentes com fio dental ou escovas interdentais
- Use enxaguante bucal sem álcool se recomendado pelo dentista
- Compareça a consultas regulares e limpezas profissionais (geralmente duas vezes ao ano)
- Evite mastigar itens muito duros, como gelo ou milho não estourado
- Se você range os dentes, pergunte sobre protetores noturnos para proteger as coroas e dentes naturais
Agende uma Consulta
Se estiver considerando coroas de zircônio, uma consulta ajuda a confirmar se são a opção certa para seus dentes e mordida. Seu dentista pode explicar o resultado esperado, o número de consultas e os tratamentos alternativos conforme suas necessidades.
Perguntas Frequentes
Quais são as desvantagens das coroas de zircónia?
Desvantagens: menor translucidez, ajustes difíceis, possível desgaste do antagonista e cimentação sensível.
Quanto tempo duram as coroas de zircónia?
Geralmente 10–15 anos; muitos duram 15–20+ com boa higiene e mordida.
Por que as coroas de zircónia caem?
Caem por má adaptação, falha do cimento, cárie, preparo curto ou bruxismo.
Os dentes podem ter cárie sob coroas?
Sim; pode haver cárie nas margens se a vedação falhar ou higiene for ruim.
Qual é a melhor pasta de dentes para coroas de zircónia?
Qual é a melhor pasta de dentes para coroas de zircónia?
Erros comuns de saúde bucal e dentária
Erros Comuns de Saúde Oral e Dentária
A maioria dos problemas dentários começa com hábitos do dia a dia: escovar com pressa, esfregar com uma escova dura, pular a limpeza interdental, beber bebidas açucaradas ou ácidas e adiar as visitas ao dentista. Escovação suave por dois minutos com creme dental com flúor, uso diário do fio dental, lanches mais inteligentes e exames regulares ajudam a proteger o esmalte, as gengivas e o hálito.
Índice
Erros ao Escovar os Dentes
Escovar Muito Rápido
Escovar por alguns segundos raramente remove a placa ao longo da linha da gengiva e entre os dentes.
Mire cerca de dois minutos, cobrindo todas as superfícies: externas, internas e de mastigação, além da língua para um hálito mais fresco.
Escovar com Muita Força ou Usar Cerdas Duras

Esfregar agressivamente ou usar uma escova de cerdas duras pode desgastar o esmalte e irritar as gengivas.
Use uma escova de cerdas macias e pressão suave. Se as cerdas se abrem rapidamente, é provável que você esteja escovando com muita força.
Não Trocar a Escova de Dentes Regularmente
Uma escova gasta limpa menos eficazmente e pode abrigar bactérias.
Troque sua escova de dentes ou cabeça da escova elétrica a cada 3–4 meses, ou antes se as cerdas estiverem desgastadas ou após uma doença.
Escovar Logo Após Comer Alimentos ou Bebidas Ácidas
Itens ácidos como frutas cítricas, refrigerantes, bebidas esportivas, vinho e balas azedas podem amolecer temporariamente o esmalte.
Escovar imediatamente depois pode aumentar o desgaste do esmalte. Enxágue com água primeiro e espere cerca de 30–60 minutos antes de escovar.
Escovar Antes ou Depois do Café da Manhã
Escovar antes do café da manhã remove a placa acumulada durante a noite e deixa uma camada protetora de flúor nos dentes.
Se preferir escovar depois do café da manhã, espere cerca de 30 minutos após comer (especialmente após café, suco ou frutas) para que o esmalte não esteja amolecido pelos ácidos.
Ignorar a Linha da Gengiva
A placa tende a se acumular onde os dentes encontram as gengivas, o que pode causar sangramento e inflamação.
Incline levemente a escova em direção à linha da gengiva e faça movimentos pequenos e suaves em vez de esfregar amplamente.
Ignorar a Língua
A língua pode armazenar bactérias que contribuem para o mau hálito e revestimento.
Escove suavemente sua língua ou use um raspador de língua uma vez ao dia.
Erros ao Usar Fio Dental e na Limpeza Interdental
Não Usar Fio Dental
A escova de dentes não consegue limpar entre os dentes, onde a placa frequentemente se esconde.
Limpe entre os dentes diariamente usando fio dental, escovas interdentais ou irrigadores orais—escolha o que você conseguir fazer de forma consistente.
Usar Fio Dental com Muita Força
Forçar o fio dental pode cortar as gengivas e tornar a experiência desagradável.
Guie o fio dental suavemente entre os dentes, curve-o em forma de “C” ao redor de cada dente e deslize para cima e para baixo.
Usar Fio Dental Apenas Quando Alimento Fica Preso
A limpeza interdental não serve apenas para remover alimentos—ela remove placa que causa cáries e doenças gengivais.
Transforme em um hábito diário, mesmo que não sinta nada preso.
Erros com Antissépticos Bucais
Usar Antisséptico Bucal como Substituto da Escovação
O enxaguante bucal pode auxiliar na higiene bucal, mas não remove a placa como a escovação e o uso do fio dental.
Use como complemento, não como substituto—especialmente se você tiver tendência à inflamação gengival ou cáries.
Enxaguar Imediatamente Após Escovar com Creme Dental com Flúor
Enxaguar logo após escovar pode remover o flúor, reduzindo seu benefício protetor.
Cuspa o creme dental após escovar e evite enxaguar por um tempo para que o flúor permaneça mais tempo nos dentes.
Usar Antissépticos Fortes com Muita Frequência
O uso frequente de enxaguantes fortes pode causar ressecamento ou irritação em algumas pessoas.
Siga as instruções do rótulo. Se seu dentista recomendar, normalmente será por curto prazo.
Erros na Dieta e Estilo de Vida
Comer com Frequência e Beber Bebidas Açucaradas
Cada lanche ou bebida açucarada pode iniciar um “ataque ácido” que enfraquece o esmalte.
Tente evitar beliscar com frequência. Beba água entre as refeições e reserve bebidas açucaradas ou ácidas para os horários das refeições quando possível.
Excesso de Alimentos e Bebidas Ácidas
Opções ácidas podem amolecer o esmalte, especialmente quando consumidas com frequência.
Use um canudo para bebidas ácidas, enxágue com água depois e evite escovar logo em seguida.
Não Beber Água Suficiente
A saliva ajuda a neutralizar ácidos e remover partículas de alimentos.
Manter-se hidratado apoia o fluxo salivar e pode ajudar a reduzir boca seca e mau hálito.
Fumar ou Usar Cigarros Eletrônicos
Produtos com tabaco e nicotina podem aumentar manchas, ressecar a boca, aumentar o risco de doenças gengivais e retardar a cicatrização.
Parar ou reduzir o uso pode melhorar a saúde gengival e reduzir complicações na saúde bucal com o tempo.
Ignorar Consultas Odontológicas e Sinais de Alerta Precoce
Esperar a Dor Começar
Muitos problemas dentários não doem até estarem avançados.
Consultas regulares ajudam a detectar cáries e doenças gengivais precocemente, quando o tratamento é mais simples e menos caro.
Ignorar Sangramento Gengival
Sangramento durante a escovação ou uso do fio dental é frequentemente sinal de inflamação gengival.
Se persistir por mais de uma ou duas semanas apesar de melhor limpeza, marque uma consulta para avaliar a saúde gengival.
Não Tratar a Sensibilidade Dentária
A sensibilidade pode vir de desgaste do esmalte, raízes expostas, cáries ou bruxismo.
Não se autodiagnostique—use um creme dental para sensibilidade e agende uma avaliação se persistir.
Erros com Clareamento Dental e Tratamentos Caseiros
Usar Produtos Clareadores em Excesso
O uso excessivo pode aumentar a sensibilidade e irritar as gengivas.
Siga a frequência recomendada e faça pausas se notar desconforto.
Tentar “Truques” Caseiros Agressivos
Métodos caseiros abrasivos ou ácidos podem danificar o esmalte.
Se quiser dentes mais brancos, consulte seu dentista sobre opções mais seguras e resultados realistas.
Bruxismo, Apertar os Dentes e Hábitos Mandibulares
Ignorar o Ranger Noturno
Ranger os dentes pode achatar os dentes, causar rachaduras e levar à dor na mandíbula ou dores de cabeça.
Se você acorda com dor na mandíbula ou nota desgaste nos dentes, pergunte sobre um protetor noturno ou outro tratamento.
Mastigar Gelo ou Objetos Duros
Mastigar itens duros pode lascar o esmalte e quebrar restaurações.
Escolha lanches mais macios e evite usar os dentes como ferramentas.
Perguntas Frequentes
Problemas dentários e soluções
Problemas comuns: cáries, doença gengival, sensibilidade; soluções: higiene, flúor, tratamento dentário.
Com que frequência devo escovar os dentes?
Duas vezes por dia por dois minutos, e após refeições açucaradas se possível.
Problemas orais e dentários
Incluem cáries, gengivite, periodontite, mau hálito, erosão, úlceras e perda dentária.
Quais são as 5 doenças de saúde oral?
Cárie, gengivite, periodontite, cancro oral e candidíase oral são cinco.
Definição de higiene oral
Higiene oral é o conjunto de hábitos diários que mantêm boca saudável.
Como prevenir a recessão gengival em fumantes
Como Prevenir a Recessão Gengival em Fumantes
A recessão gengival em fumantes muitas vezes se desenvolve silenciosamente porque o fumo reduz o fluxo sanguíneo e pode ocultar o sangramento. A prevenção foca em escovação suave, limpeza interdental diária, limpezas profissionais e exames precoces das gengivas. Parar de usar tabaco é o passo mais importante: melhora a cicatrização e reduz o risco contínuo, mesmo que gengivas já retraídas não voltem a crescer.
Índice
Por Que Fumar Aumenta o Risco de Recessão Gengival
Fumar afeta as gengivas de algumas maneiras interligadas. A nicotina contrai os vasos sanguíneos, então menos oxigênio e nutrientes chegam ao tecido gengival. Isso desacelera a reparação e torna as gengivas mais vulneráveis à irritação contínua.
O tabaco também altera o equilíbrio bacteriano da boca e enfraquece a resposta imunológica. Como resultado, a placa se transforma mais facilmente em tártaro, as infecções tornam-se mais difíceis de controlar e a doença gengival tende a progredir.
Muitos fumantes também sangram menos durante a escovação devido à circulação reduzida. Isso pode mascarar a inflamação e atrasar o diagnóstico, o que é uma das razões pelas quais a recessão pode ser notada tardiamente.
Causas Comuns da Recessão Gengival em Fumantes

- Acúmulo de placa e tártaro ao longo da linha da gengiva (frequentemente pior com boca seca).
- Doença gengival (gengivite e periodontite) que progride mais rápido e responde de forma menos previsível ao tratamento.
- Escovação agressiva ou escova de cerdas duras, que podem desgastar a margem gengival.
- Bruxismo ou apertamento, que pode aumentar o estresse sobre os tecidos de suporte.
- Trabalhos dentários mal ajustados ou problemas de mordida que prendem placa ou irritam as gengivas.
Sinais Precoces Que Você Não Deve Ignorar
A recessão geralmente é gradual. Se você fuma, vale a pena examinar suas gengivas regularmente com boa iluminação.
- Sensibilidade dentária ao frio, quente ou alimentos doces.
- Dentes parecendo “mais longos” ou raízes ficando visíveis.
- Entalhes perto da linha da gengiva ou mudança na forma como a gengiva abraça o dente.
- Comida ficando presa com mais frequência entre os dentes.
- Mau hálito persistente ou gosto ruim que retorna rapidamente após a escovação.
- Sangramento, inchaço ou sensibilidade — mesmo que leve ou ocasional.
Uma Rotina Diária Que Protege Suas Gengivas
Escove Suavemente, Duas Vezes ao Dia
Use uma escova de cerdas macias e movimentos circulares pequenos na linha da gengiva. Mire dois minutos. Escovação forte pode piorar a recessão, especialmente se as gengivas já estiverem inflamadas.
Limpe Entre os Dentes Todos os Dias
Fio dental, escovas interdentais ou irrigadores orais podem remover a placa onde a escova não alcança. Escolha a opção que você consegue fazer com regularidade; a técnica importa mais que a ferramenta.
Use Enxaguante Bucal com Propósito
Um enxaguante antisséptico pode reduzir a carga bacteriana, enquanto enxaguantes com flúor fortalecem o esmalte. Se você tem boca seca, procure opções sem álcool e pergunte ao dentista o que se adequa ao seu caso.
Não Pule a Limpeza da Língua
Um raspador de língua ou escovação da língua pode reduzir bactérias causadoras de odor e ajudar na higiene bucal geral.
Cuidados Profissionais Que Fazem a Maior Diferença

O cuidado em casa é essencial, mas não consegue remover o tártaro após endurecido. Limpezas profissionais regulares ajudam a controlar a inflamação gengival.
Se você fuma, muitos dentistas recomendam limpezas e exames gengivais a cada 6 meses, às vezes com mais frequência dependendo das medidas gengivais e acúmulo de tártaro.
Se a doença gengival for detectada precocemente, o tratamento pode incluir limpeza profunda (raspagem e alisamento radicular), cuidados antibacterianos direcionados e revisão da técnica de escovação.
Parar de Fumar: O Que Melhora e O Que Não
Parar o uso de tabaco é a medida de longo prazo mais forte para a saúde gengival. A circulação e a resposta imunológica melhoram com o tempo, o que apoia a cicatrização e torna o tratamento periodontal mais eficaz.
Parar de fumar não “faz crescer” gengivas já retraídas, mas pode desacelerar ou interromper danos adicionais. Se a recessão causar sensibilidade significativa ou expor raízes, seu dentista pode discutir opções como restauração com resina, enxertos ou tratamentos dessensibilizantes.
Nutrição Que Apoia o Tecido Gengival

A dieta não substitui o tratamento dentário, mas pode apoiar a reparação gengival e a função imunológica — especialmente se o fumo deixou os tecidos irritados.
- Vitamina C: apoia a formação de colágeno no tecido gengival.
- Vitamina D e cálcio: apoiam a estrutura óssea e dentária.
- Zinco: apoia a cicatrização e a função imunológica.
- Magnésio e vitamina K: apoiam o equilíbrio mineral e a reparação tecidual normal.
Se estiver considerando suplementos, discuta com um profissional de saúde — especialmente se usar anticoagulantes, tiver doença renal ou estiver grávida.
Quando Procurar um Dentista com Urgência
Agende uma consulta o quanto antes se notar sensibilidade, raízes visíveis, dentes soltos, pus, inchaço persistente ou mau hálito que não melhora com higiene. O tratamento precoce costuma ser mais simples e previsível.
Perguntas Frequentes
As gengivas retraídas voltam a crescer?
Não; recessão gengival não volta, mas enxerto gengival pode restaurar tecido.
Qual é a melhor pasta de dentes para gengivas retraídas?
Use pasta fluoretada pouco abrasiva; fluoreto estanoso pode reduzir inflamação e sensibilidade.
As gengivas melhoram depois de parar de fumar?
Sim; a circulação melhora, a inflamação reduz, mas a recessão não reverte.
Se as gengivas retraírem, os dentes vão cair?
Não necessariamente; o risco aumenta se periodontite progride e ocorre perda óssea.
Como os fumadores podem fortalecer as gengivas?
Pare de fumar, escove duas vezes, use fio, faça limpezas, trate doença gengival.
Alterações na estrutura dentária por idade
Mudanças na Estrutura Dentária com a Idade
Os dentes mudam ao longo da vida — desde o surgimento dos dentes de leite até o desgaste do esmalte, retração gengival e maior risco de perda dentária em idades mais avançadas. Saber o que é típico em cada fase ajuda a identificar problemas precocemente, planejar consultas e ajustar os cuidados diários. Com higiene consistente, alimentação inteligente e visitas odontológicas oportunas, a maioria dos problemas relacionados à idade pode ser prevenida ou controlada.
A saúde bucal não é estática. À medida que a mandíbula cresce, os dentes irrompem e os tecidos respondem à alimentação, aos hormônios e ao uso diário, a estrutura e função da boca mudam de maneira previsível.
Compreender essas mudanças facilita a proteção do seu sorriso em cada fase — seja cuidando de um bebê em fase de dentição, apoiando um adolescente com aparelho ou lidando com sensibilidade e saúde gengival na maturidade.
Índice
Desenvolvimento Dentário na Infância (0–3 Anos)

Mudanças Típicas
- Os dentes primários (de leite) geralmente começam a nascer por volta dos 6 meses, frequentemente com os dentes frontais inferiores.
- Por volta dos 3 anos, a maioria das crianças tem 20 dentes primários, que auxiliam na mastigação, fala e desenvolvimento da mandíbula.
- A dentição pode causar salivação excessiva e irritabilidade. Se a criança tiver febre alta ou parecer muito incomodada, consulte um pediatra.
Dicas de Cuidados Importantes
- Limpe as gengivas com um pano úmido e macio; assim que os dentes aparecerem, use uma escova dental pequena e macia.
- Evite colocar o bebê para dormir com mamadeira contendo leite ou bebidas açucaradas para reduzir cáries precoces.
- Agende a primeira visita ao dentista até o primeiro ano de vida ou até seis meses após o nascimento do primeiro dente.
Transição Dentária e Formação dos Dentes Permanentes em Crianças (4–12 Anos)
Mudanças Típicas
- Por volta dos 6 anos, os dentes de leite começam a amolecer e cair à medida que os permanentes nascem.
- Os primeiros molares permanentes (conhecidos como “molares de 6 anos”) geralmente surgem atrás dos dentes de leite e não substituem nenhum dente.
- O crescimento da mandíbula continua, influenciando o espaçamento, o apinhamento e o alinhamento da mordida.
Dicas de Cuidados Importantes
- Ajude as crianças a escovar os dentes duas vezes por dia e limpar entre os dentes à medida que os pontos de contato se apertam.
- Observe sinais precoces de apinhamento ou mordida irregular; muitos problemas ortodônticos são mais fáceis de corrigir quando identificados cedo.
- Mantenha as consultas regulares para detectar cáries rapidamente, especialmente com o surgimento dos molares permanentes.
Saúde Bucal na Adolescência (13–18 Anos)

Mudanças Típicas
- As alterações hormonais podem tornar as gengivas mais reativas, aumentando o risco de sangramento ou inflamação com o acúmulo de placa.
- A maioria dos dentes permanentes já está presente, por isso o tratamento ortodôntico é frequentemente iniciado nessa fase.
- As escolhas alimentares e a rotina agitada podem aumentar o risco de cáries, especialmente com lanches e bebidas açucaradas ou ácidas frequentes.
Dicas de Cuidados Importantes
- Capriche na escovação ao longo da linha da gengiva e ao redor de aparelhos ortodônticos, se houver.
- Incentive rotinas consistentes — escovar de manhã e à noite é indispensável nesta fase.
- Evite beber frequentemente bebidas ácidas; enxágue com água após lanches quando não for possível escovar.
Mudanças na Estrutura Dentária na Idade Adulta (19–40 Anos)
Mudanças Típicas
- A mastigação diária e os fatores de estilo de vida podem desgastar gradualmente o esmalte, especialmente com dietas ácidas ou refluxo.
- O apertar ou ranger dos dentes causado por estresse pode levar ao achatamento das superfícies dentárias, fraturas ou desconforto na mandíbula.
- Os dentes do siso podem nascer ou causar apinhamento e inflamação em alguns adultos.
Dicas de Cuidados Importantes
- Agende limpezas e exames regulares para detectar cáries precoces, inflamações gengivais e problemas de mordida.
- Se você range os dentes, pergunte sobre o uso de uma placa noturna para proteger o esmalte e aliviar a tensão na mandíbula.
- Use protetores bucais para esportes de contato e trate a sensibilidade cedo, em vez de evitar mastigar de um lado.
Problemas Dentários e Cuidados na Meia-Idade (41–60 Anos)

Mudanças Típicas
- A retração gengival se torna mais comum, expondo as raízes que são mais vulneráveis à cárie e à sensibilidade.
- O acúmulo de placa a longo prazo pode evoluir para doença periodontal, principal causa de perda dentária.
- Certos medicamentos e mudanças hormonais podem contribuir para boca seca, aumentando o risco de cáries.
Dicas de Cuidados Importantes
- Priorize avaliações periodontais profissionais; problemas gengivais são mais fáceis de estabilizar quando tratados precocemente.
- Use creme dental de baixa abrasividade e escova macia se notar esmalte mais fino ou aumento da sensibilidade.
- Se houver perda dentária, converse sobre opções de substituição como pontes ou implantes para apoiar a mastigação e evitar o deslocamento dos dentes.
Perda Dentária e Uso de Próteses na Terceira Idade (60+ Anos)
Mudanças Típicas
- O risco de cárie nas raízes aumenta com a retração gengival e a boca seca mais comum nessa fase.
- A perda dentária pode afetar a nutrição, a fala e a autoconfiança, especialmente quando a mastigação se torna menos eficiente.
- Próteses, pontes e implantes podem ser necessários para restaurar a função e o conforto.
Dicas de Cuidados Importantes
- Limpe as próteses diariamente e remova-as conforme orientado para reduzir irritações e o risco de infecção.
- Continue com as visitas ao dentista mesmo usando próteses — exames de câncer bucal e gengivais ainda são essenciais.
- Mantenha a saúde bucal com uma alimentação equilibrada e hidratação adequada, especialmente em casos de boca seca.
Com Que Frequência Visitar o Dentista
A maioria das pessoas se beneficia de exames regulares e limpezas profissionais. Seu dentista pode recomendar visitas mais frequentes se você tiver doença gengival, boca seca, histórico de cáries ou estiver em tratamento ortodôntico contínuo.
Agende Uma Consulta
Se quiser conselhos personalizados sobre odontologia estética, coroas dentárias, implantes ou odontologia geral, entre em contato com nossa clínica para agendar uma consulta.
Perguntas Frequentes
A estrutura dos dentes muda com a idade?
Sim, o esmalte desgasta-se, os dentes escurecem e a dentina espessa-se.
Que vitaminas ajudam os dentes a crescer?
Nenhuma vitamina faz crescer dentes adultos; vitaminas D e A apoiam o desenvolvimento.
Em que idade os dentes começam a ter cáries?
As cáries podem começar quando os dentes erupcionam, mesmo na infância.
Os dentes ficam mais tortos com a idade?
Sim, os dentes podem deslocar-se e apinhar-se com a idade, sem contenção.
Lesões orais em doenças autoimunes
Lesões Orais em Doenças Autoimunes
Doenças autoimunes podem causar úlceras bucais, dor e secura persistente quando a atividade imunológica inflama os tecidos orais ou danifica as glândulas salivares. As causas mais comuns incluem a doença de Behçet, lúpus, síndrome de Sjögren e pênfigo vulgar. O tratamento geralmente combina o controle da condição subjacente com alívio local da dor e cuidados orais adequados.
Doenças autoimunes são condições de longo prazo nas quais o sistema imunológico ataca erroneamente os próprios tecidos do corpo. Quando a boca é afetada, os sintomas podem parecer desproporcionalmente incômodos—a dor pode dificultar a alimentação, a fala e a escovação dos dentes.
As lesões orais nem sempre são causadas por doenças autoimunes, mas problemas recorrentes ou inexplicáveis na boca podem ser um sinal precoce. Um dentista ou médico pode usar esses sinais, junto com outros sintomas, para orientar testes e diagnósticos.
Índice
O Que É Uma Doença Autoimune?
Em um sistema imunológico saudável, as células imunológicas identificam e eliminam ameaças prejudiciais como bactérias e vírus. Em uma doença autoimune, esse sistema de defesa identifica erroneamente células normais como “estranhas” e cria inflamação que pode danificar órgãos e tecidos.
Muitas condições autoimunes podem afetar a saúde bucal diretamente (através da inflamação da mucosa oral) ou indiretamente (através da boca seca, efeitos de medicamentos ou surtos sistêmicos).
Sintomas Orais Comuns
Os sintomas orais podem afetar a mucosa oral, os lábios, a língua, as gengivas e as glândulas salivares. As pessoas frequentemente relatam um ou mais dos seguintes:
- Úlceras bucais dolorosas e recorrentes (aftas)
- Boca seca (xerostomia) e saliva espessa ou espumosa
- Inflamação, sangramento ou inchaço das gengivas
- Sensação de queimação ou dor na língua
- Alterações no paladar
- Lábios ou cantos da boca rachados e secos
Como esses sintomas se sobrepõem a problemas comuns como estresse, deficiências vitamínicas, infecções e traumas, os padrões são importantes. Úlceras que ocorrem com frequência, duram mais do que o esperado ou aparecem com outros sintomas sistêmicos merecem uma avaliação clínica.
Doenças Autoimunes Frequentemente Associadas a Lesões Orais
Doença de Behçet
A doença de Behçet é uma condição inflamatória multissistêmica na qual úlceras orais recorrentes são uma característica marcante. As úlceras são tipicamente dolorosas, podem ser múltiplas ao mesmo tempo e geralmente retornam em ciclos.
As lesões podem ocorrer em qualquer lugar da boca, incluindo lábios, bochechas, língua e palato. Quando as úlceras orais são profundas e persistentes—especialmente juntamente com úlceras genitais, sintomas oculares ou lesões cutâneas—a doença de Behçet deve ser considerada.
Lúpus Eritematoso Sistêmico (Lúpus)
O lúpus é uma doença autoimune sistêmica que pode afetar a pele, articulações, rins, sangue e o sistema nervoso. Úlceras orais são comuns e podem ocorrer durante períodos de maior atividade da doença.
As clássicas úlceras bucais do lúpus geralmente aparecem no palato e podem ser vermelhas ou brancas. Às vezes são indolores, o que significa que podem passar despercebidas se a boca não for examinada com cuidado.
Síndrome de Sjögren
A síndrome de Sjögren afeta as glândulas salivares e lacrimais, levando à boca seca e olhos secos. A redução da saliva altera a proteção natural da boca contra ácidos e microrganismos.
A boca seca aumenta o risco de cáries, doenças gengivais, infecções por fungos e irritações causadas por fala, mastigação ou uso de dentaduras. Algumas pessoas também percebem fissuras na língua, sensações de queimação e dificuldade em engolir alimentos secos.
Pênfigo Vulgar
O pênfigo vulgar é uma doença autoimune com formação de bolhas. Em muitos pacientes, os primeiros sinais aparecem dentro da boca como bolhas frágeis que se rompem rapidamente.
O resultado são erosões extensas e dolorosas que podem dificultar a alimentação e a higiene oral. O diagnóstico rápido e o tratamento especializado são importantes, pois os sintomas podem se estender além da boca.
Como o Lúpus, Behçet e Sjögren Afetam a Boca

Essas condições podem parecer semelhantes à primeira vista, mas seus padrões ajudam a diferenciá-las na clínica.
No lúpus, as úlceras geralmente envolvem o palato e podem ser indolores. Na doença de Behçet, as úlceras tendem a ser mais profundas, dolorosas e fortemente recorrentes.
Na síndrome de Sjögren, a secura é a principal causa dos problemas—irritação, fissuras, maior risco de cárie e infecções recorrentes—em vez de um único “tipo de úlcera”.
Opções de Tratamento
O tratamento é ajustado ao diagnóstico subjacente, à gravidade dos sintomas e à frequência das lesões. Os principais objetivos são reduzir a dor, acelerar a cicatrização e prevenir complicações como infecções ou cáries.
Tratamento Sistêmico (Prescrito por um Especialista)
Quando as lesões orais refletem uma doença autoimune ativa, pode ser necessário tratamento sistêmico para controlar a inflamação. Dependendo da condição, os profissionais podem usar corticosteroides, imunossupressores ou terapias biológicas direcionadas.
Tratamento Local e Cuidados de Apoio
Os cuidados locais focam no conforto e na proteção dos tecidos orais. As opções podem incluir géis tópicos de corticosteroide, enxaguantes bucais antissépticos e produtos anestésicos de curta duração.
Para a secura relacionada à síndrome de Sjögren, substitutos da saliva, sprays hidratantes e estratégias para estimular a produção de saliva podem ajudar a reduzir a irritação e diminuir o risco de cáries.
Autocuidados e Prevenção
Mudanças simples frequentemente reduzem os surtos e tornam as lesões menos dolorosas. Muitos pacientes melhoram ao evitar alimentos picantes ou ácidos durante feridas ativas e ao manter uma higiene bucal suave e constante.
Se você fuma, parar pode melhorar a cicatrização e reduzir a irritação. O controle do estresse também pode ajudar, pois o estresse é um gatilho comum para úlceras bucais recorrentes em geral.
As Lesões Orais São Permanentes?
Em muitas doenças autoimunes, as lesões orais aparecem e desaparecem em surtos, em vez de permanecerem permanentemente. A doença de Behçet é conhecida pelas úlceras orais recorrentes, enquanto as úlceras do lúpus geralmente estão relacionadas à atividade da doença.
Na síndrome de Sjögren, a secura pode ser de longo prazo, o que significa que os riscos subsequentes—cáries, doenças gengivais e irritação crônica—podem persistir sem prevenção contínua e acompanhamento odontológico.
Quando Procurar Atendimento Médico ou Odontológico
Procure avaliação se as úlceras bucais ocorrerem com frequência, durarem mais de duas semanas ou forem acompanhadas de febre, perda de peso, erupções cutâneas, dor nas articulações, sintomas oculares ou úlceras genitais.
O atendimento urgente é apropriado se você não conseguir ingerir líquidos suficientes, a dor for intensa ou houver sinais de infecção como vermelhidão disseminada, pus ou febre alta.
Perguntas Frequentes
Que doença autoimune causa lesões na boca?
Doença de Behçet, lúpus, pênfigo e líquen plano oral podem causar lesões.
Que doença autoimune causa fadiga extrema?
Lúpus, artrite reumatoide, Sjögren e tireoidite autoimune causam fadiga extrema frequentemente.
Qual é a melhor dieta para reverter uma doença autoimune?
Nenhuma dieta reverte autoimunidade; dieta mediterrânica pode reduzir inflamação e sintomas.
Como posso eliminar feridas bucais autoimunes?
Procure médico; trate a doença, use corticoide tópico e evite alimentos desencadeantes.
Qual doença autoimune é a mais difícil de diagnosticar?
Nenhuma é sempre a mais difícil; lúpus e vasculites são variáveis e difíceis.
A limpeza do tártaro danifica o esmalte dos dentes?
A limpeza de tártaro danifica o esmalte dos dentes?
A limpeza profissional de tártaro (também chamada de raspagem) não danifica o esmalte dos dentes quando realizada por um profissional de odontologia treinado. Os instrumentos são projetados para remover depósitos endurecidos da superfície dentária e ao longo da linha da gengiva. A sensibilidade temporária pode ocorrer após a limpeza, mas geralmente é causada por dentina exposta ou gengivas irritadas — não pela perda de esmalte.
Índice
O que é o tártaro
O tártaro (cálculo) é a placa que endureceu após os minerais da saliva se ligarem a ela. Diferente da placa macia, o tártaro não pode ser totalmente removido apenas com escovação depois que se forma.
Ele tende a se acumular perto da linha da gengiva, entre os dentes e atrás dos dentes inferiores da frente — áreas mais difíceis de limpar consistentemente.
Por que os dentistas removem o tártaro
O tártaro retém bactérias contra os dentes e gengivas. Com o tempo, isso aumenta o risco de inflamação gengival e pode contribuir para a doença periodontal (gengival).
Remover o tártaro ajuda a reduzir:
- Inflamação gengival (gengivite)
- Sangramento gengival e recessão gengival
- Mau hálito persistente
- Progressão para periodontite e perda dentária
- Manchas visíveis e superfícies dentárias ásperas
A limpeza de tártaro prejudica o esmalte?
Não — a remoção rotineira do tártaro não “remove” o esmalte quando feita corretamente. Profissionais da odontologia usam curetas manuais e/ou raspadores ultrassônicos para quebrar e remover o cálculo da superfície do dente.
Essas ferramentas são usadas com pressão e ângulos controlados, visando os depósitos e não desgastando a estrutura dentária. Após a limpeza, os dentes podem parecer mais lisos porque o acúmulo duro foi removido, não porque o esmalte foi retirado.
Se você já tem desgaste do esmalte, raízes expostas ou recessão gengival, pode sentir mais sensibilidade durante ou após a visita. Essa sensibilidade está relacionada à exposição da dentina ou das superfícies radiculares (as raízes não têm esmalte), não a um novo dano ao esmalte causado pela limpeza.
É normal ter sensibilidade dentária após a limpeza de tártaro?

Sensibilidade leve é comum por um curto período após a raspagem. Normalmente se manifesta como uma sensação rápida e aguda com ar frio, bebidas frias ou durante a escovação.
Por que a sensibilidade pode ocorrer
Razões comuns incluem:
- Tártaro anteriormente cobrindo áreas sensíveis perto da linha da gengiva
- Irritação gengival temporária após o uso de instrumentos em tecido inflamado
- Recessão gengival existente expondo dentina ou superfícies radiculares
Quanto tempo dura e quando ligar para seu dentista
A maioria das pessoas melhora dentro de alguns dias. Se o desconforto for intenso, durar mais de uma semana ou vier acompanhado de inchaço, sangramento persistente ou dor ao mastigar, entre em contato com seu dentista para descartar cáries, dentes rachados ou infecção gengival.
Com que frequência você deve fazer a limpeza de tártaro?

Não existe uma frequência perfeita para todos. Muitos pacientes se dão bem com um check-up e limpeza a cada seis meses, mas o intervalo ideal depende dos seus fatores de risco e histórico de saúde bucal.
Seu dentista pode recomendar limpezas mais frequentes se você:
- Fuma ou usa tabaco
- Tem histórico de doença gengival
- Tem diabetes ou outras condições que afetam a saúde gengival
- Usa aparelhos ortodônticos ou tem muitas restaurações que acumulam placa
- Forma tártaro rapidamente devido à composição da saliva ou genética
Dicas de cuidados após a limpeza para proteger dentes e gengivas
Para manter os resultados por mais tempo e reduzir a sensibilidade:
- Escove os dentes duas vezes ao dia com escova de cerdas macias e creme dental com flúor.
- Limpe entre os dentes diariamente com fio dental ou escovas interdentais.
- Por 24–48 horas, evite alimentos muito frios, muito quentes ou ácidos se estiver com sensibilidade.
- Se o dentista recomendar, use um creme dental dessensibilizante por uma ou duas semanas.
- Mantenha visitas regulares ao dentista para que o tártaro não tenha tempo de se endurecer novamente.
Perguntas frequentes
A remoção de tártaro danifica o esmalte?
Não; a remoção profissional de tártaro não danifica o esmalte quando bem feita.
Posso restaurar o meu esmalte dentário?
Não; o esmalte não volta, mas o flúor pode remineralizar áreas iniciais.
Por que dentistas recomendam limpeza profunda?
Porque remove tártaro subgengival, reduz bolsas e controla doença periodontal.
Como remover tártaro sem danificar o esmalte?
Com raspagem profissional e instrumentos adequados, evitando raspar em casa.
O que acontece se o tártaro não for removido?
O tártaro piora gengivite, halitose, recessão e perda óssea, aumentando perda dentária.
Problemas de saúde bucal após a menopausa
Problemas de Saúde Bucal Após a Menopausa
Após a menopausa, a redução do estrogênio pode diminuir a saliva, tornar as gengivas mais sensíveis e contribuir para a perda óssea na mandíbula. Muitas mulheres percebem boca seca, sangramento gengival, sensação de queimação ou mais cáries. Com cuidados consistentes em casa, produtos específicos para a secura e exames odontológicos regulares, essas mudanças geralmente são controláveis e evitáveis.
Índice
Por Que a Menopausa Afeta a Saúde Bucal
O estrogênio ajuda a manter os tecidos orais saudáveis e apoia a renovação óssea normal. Quando os níveis de estrogênio caem durante a menopausa, a boca pode ficar mais seca e os tecidos moles podem se tornar mais finos ou reativos. Ao mesmo tempo, mudanças relacionadas à idade e redução da densidade óssea podem afetar a mandíbula, que sustenta os dentes.
Problemas Bucais e Dentários Comuns

Doença Gengival (Gengivite e Periodontite)
As alterações hormonais podem tornar as gengivas mais propensas à inflamação e sensibilidade. Você pode notar inchaço, sangramento ao escovar, mau hálito ou retração gengival. A periodontite não tratada pode danificar o osso ao redor dos dentes e aumentar o risco de perda dentária.
Boca Seca (Xerostomia)
A redução do fluxo salivar é comum e pode mudar a sensação da boca no dia a dia. A saliva protege os dentes ao remover resíduos alimentares e neutralizar ácidos. Quando a saliva está baixa, cáries, acúmulo de placa e infecções orais se tornam mais prováveis.
Síndrome da Boca Ardente
Algumas mulheres desenvolvem uma sensação persistente de queimação, formigamento ou escaldadura na língua, lábios ou palato. Os sintomas podem variar e podem vir acompanhados de alteração no paladar ou sensação de secura. Como os gatilhos variam, vale a pena discutir os sintomas com um dentista ou médico para descartar outras causas.
Cárie Dentária
A boca seca e as mudanças na microbiota oral podem aumentar a chance de cáries. Restaurações existentes também podem começar a vazar com o tempo, o que pode esconder cáries nas bordas. Exames regulares e uso de flúor são especialmente úteis nessa fase.
Dentes Moles e Perda Dentária
As mudanças na densidade óssea após a menopausa podem afetar a mandíbula, assim como a coluna e os quadris. Se houver doença periodontal, a perda óssea pode progredir mais rapidamente e enfraquecer o suporte dentário. Tratamento gengival precoce e monitoramento da saúde óssea ajudam a reduzir o risco a longo prazo.
Boca Seca e Menopausa
A boca seca pode afetar a fala, a deglutição, a qualidade do sono e o conforto ao comer. Também pode causar feridas na boca, lábios rachados, mau hálito ou maior incidência de cáries. Se a secura for persistente, é importante tratá-la como uma questão médica e odontológica, não apenas um incômodo menor.
Medidas práticas que costumam ajudar:
- Beba água regularmente e mantenha água por perto à noite.
- Mastigue chiclete sem açúcar ou use pastilhas de xilitol para estimular a saliva (se apropriado para você).
- Limite o consumo de álcool e cafeína se eles piorarem a secura.
- Use substitutos de saliva, géis hidratantes ou enxaguantes para boca seca.
- Pergunte ao seu dentista sobre cremes dentais com alto teor de flúor ou tratamentos com flúor no consultório.
Se você também toma medicamentos que podem reduzir a saliva, seu dentista pode sugerir um plano personalizado. Procure atendimento imediato se desenvolver cáries frequentes, candidíase oral ou rachaduras dolorosas nos cantos da boca.
Osteoporose, Mudanças na Mandíbula e Estabilidade Dentária

A osteoporose pós-menopausa pode reduzir a força óssea geral, e a mandíbula não é exceção. A menor densidade óssea mandibular pode contribuir para dentes moles e influenciar o planejamento de implantes ou dentaduras. A coordenação entre dentista e médico é útil quando há alteração na densidade óssea ou tratamento em andamento.
Hábitos de apoio para a saúde óssea e bucal:
- Siga as orientações do seu profissional sobre ingestão de cálcio e vitamina D.
- Faça exercícios regulares com peso e de resistência, se forem adequados para você.
- Mantenha a doença periodontal sob controle com limpezas profissionais.
- Pergunte se um exame de densidade óssea é indicado para você, especialmente se houver fatores de risco.
Cuidados com a Gengiva Durante e Após a Menopausa
As gengivas podem ficar mais sensíveis, e a escovação que antes parecia normal pode causar sangramento repentino. O sangramento é sinal de inflamação, não deve ser ignorado. Uma rotina consistente geralmente melhora os sintomas em poucas semanas, mas o sangramento persistente deve ser avaliado.
Uma rotina diária amigável à gengiva:
- Escove os dentes duas vezes ao dia com escova de cerdas macias e técnica suave.
- Limpe entre os dentes diariamente com fio dental ou escovas interdentais.
- Use enxaguante bucal sem álcool se tiver boca seca.
- Troque a escova de dentes a cada 3 meses, ou antes se as cerdas estiverem desgastadas.
As limpezas profissionais e avaliações periodontais continuam importantes a cada seis meses, ou com mais frequência se recomendado. Se você fuma ou tem diabetes, peça estratégias extras de prevenção à sua equipe odontológica.
Como Medicamentos Relacionados à Menopausa Podem Afetar os Dentes

Terapia Hormonal
A terapia hormonal pode melhorar alguns sintomas da menopausa, e seus efeitos bucais variam de pessoa para pessoa. Se você notar nova secura na boca ou sensibilidade gengival após iniciar ou alterar a terapia, observe o momento e compartilhe com seu médico. Não interrompa nenhum medicamento prescrito sem orientação médica.
Antidepressivos e Medicamentos Contra Ansiedade
Vários medicamentos comuns podem reduzir o fluxo salivar e agravar a boca seca. Se você depende desses remédios, os cuidados odontológicos preventivos se tornam ainda mais importantes. Seu dentista pode recomendar o uso de flúor e consultas mais frequentes.
Medicamentos para Osteoporose (Incluindo Bifosfonatos)
Os medicamentos antirreabsortivos usados para osteoporose são importantes para a prevenção de fraturas. Em casos raros, estão associados a uma complicação mandibular chamada osteonecrose relacionada a medicamentos, especialmente após procedimentos odontológicos invasivos. Sempre informe seu dentista se estiver usando esses medicamentos e peça orientação ao seu médico e dentista antes de extrações ou cirurgias de implante.
Quando Procurar um Dentista
Agende uma consulta odontológica se notar sangramento gengival persistente, secura bucal contínua ou sensação de queimação que dure mais de duas semanas. Dor de dente, dentes soltos, inchaço ou feridas que não cicatrizam devem ser avaliados prontamente. O tratamento precoce costuma ser mais simples e ajuda a evitar problemas maiores.
Perguntas Frequentes
Por que os problemas dentários e gengivais aumentam após a menopausa?
A queda de estrogénio reduz saliva e suporte ósseo, aumentando inflamação e secura.
A menopausa aumenta o risco de doença gengival?
Sim; a perda de estrogénio aumenta inflamação periodontal e risco de perda óssea.
A sensibilidade dentária é normal durante a menopausa?
Sim; boca seca e retração gengival podem aumentar a sensibilidade temporariamente.
Com que frequência devem ser feitos check-ups dentários após a menopausa?
A cada 6 meses, ou a cada 3–4 meses se risco periodontal alto.
Esbranquiçar os dentes com vinagre é prejudicial?
Clarear os Dentes com Vinagre é Prejudicial?
Sim, clarear os dentes com vinagre pode ser prejudicial porque o vinagre é ácido e pode amolecer e desgastar o esmalte. Mesmo que os dentes pareçam um pouco mais claros no início, a exposição repetida pode aumentar a sensibilidade, irritar as gengivas e tornar os dentes mais propensos a manchas e cáries. Existem métodos de clareamento mais seguros, incluindo produtos aprovados por dentistas e tratamentos profissionais.
Índice
Por Que as Pessoas Tentam Clarear os Dentes com Vinagre

O interesse por um sorriso mais branco tornou os truques de clareamento “naturais” populares, e o vinagre é um dos mais divulgados. A maioria das pessoas usa vinagre de maçã, mas o vinagre branco também é mencionado em receitas online.
A ideia é simples: o ácido pode soltar algumas manchas superficiais e placa bacteriana, então um enxágue rápido pode fazer os dentes parecerem mais limpos. Algumas pessoas aplicam vinagre com algodão, diluem em água como enxaguante bucal ou misturam com bicarbonato de sódio e escovam.
Como o Vinagre Afeta o Esmalte Dentário
O vinagre tem um pH baixo, o que significa que é ácido. Quando os dentes são expostos a ácidos, o esmalte pode amolecer temporariamente. Se a exposição ao ácido for frequente ou prolongada, o esmalte pode se desgastar com o tempo.
O esmalte não se regenera. Uma vez que afina, a dentina subjacente fica mais exposta, o que pode deixar os dentes com aparência mais amarelada, mais sensíveis e mais fáceis de danificar.
O Vinagre Clareia Mesmo os Dentes?
O vinagre pode reduzir algumas manchas extrínsecas (superficiais), especialmente causadas por alimentos e bebidas. Qualquer mudança visível geralmente é leve e temporária.
O custo-benefício importa. Um método que “clareia” enfraquecendo o esmalte pode ter efeito contrário, pois o esmalte mais fino pode revelar a dentina amarelada e aumentar novas manchas. Um método de clareamento seguro deve melhorar a cor sem sacrificar a estrutura dentária.
Principais Riscos de Clarear os Dentes com Vinagre

Erosão do esmalte: O ácido pode desgastar o esmalte gradualmente, levando a mudanças permanentes na força e aparência dos dentes.
Sensibilidade dentária: À medida que o esmalte afina, os dentes podem reagir mais fortemente a alimentos e bebidas frias, quentes, doces ou ácidas.
Irritação gengival: O vinagre pode causar ardência e inflamação no tecido gengival, especialmente se as gengivas já forem sensíveis ou houver pequenos cortes.
Maior risco de cáries: O esmalte enfraquecido oferece menos proteção contra a cárie. Se escovar os dentes se tornar doloroso devido à sensibilidade, a placa pode se acumular mais rapidamente.
Resultados irregulares: A remoção de manchas pode ser desigual, e a erosão pode criar uma aparência opaca ou translúcida nas bordas dos dentes.
Erros Comuns que Agravam os Danos
Usar vinagre diariamente ou por longos períodos. Mesmo diluído, o vinagre ainda é ácido, e a exposição repetida aumenta os riscos.
Escovar os dentes imediatamente após usar vinagre. O ácido pode amolecer o esmalte, e escovar logo em seguida pode aumentar o desgaste. Se você consumiu algo ácido, enxágue com água e espere antes de escovar.
Combinar vinagre com bicarbonato de sódio. A mistura pode parecer “limpadora”, mas aumenta a abrasividade e não é um sistema de clareamento controlado.
Imitar receitas de redes sociais. Clareamento não é algo universal; sensibilidade existente, restaurações e saúde gengival influenciam o que é seguro.
Alternativas Mais Seguras ao Vinagre para um Sorriso Mais Branco

Opções Caseiras Aprovadas por Dentistas
Produtos clareadores vendidos sem receita podem ajudar quando usados conforme as instruções. Procure produtos desenvolvidos para os dentes (não ácidos caseiros) e siga cuidadosamente as orientações do rótulo.
Cremes dentais clareadores podem polir manchas superficiais e são um bom ponto de partida se você deseja uma melhoria leve sem usar alvejantes.
Clareamento Profissional
Se você deseja uma mudança de cor mais perceptível, o clareamento profissional é a opção mais segura. Dentistas podem verificar a presença de cáries, inflamação gengival e desgaste do esmalte antes do clareamento e então escolher o método mais adequado.
O clareamento feito no consultório e as moldeiras supervisionadas pelo dentista usam géis com peróxido em concentrações controladas. Esse método é mais previsível e mais fácil de ajustar caso haja sensibilidade.
Hábitos que Ajudam os Dentes a Parecerem Mais Brancos Naturalmente
Grande parte do “amarelamento” vem de manchas superficiais. Escovação diária com creme dental com flúor, uso do fio dental e limpezas regulares frequentemente deixam os dentes com aparência mais limpa.
Se chá, café, vinho tinto ou cigarro fazem parte da sua rotina, reduzir a frequência e enxaguar com água depois pode ajudar a desacelerar o aparecimento de manchas.
Quando Procurar um Dentista Primeiro
Se você tem sensibilidade, desgaste visível do esmalte, retração gengival ou cáries frequentes, evite o clareamento caseiro. O mesmo vale para pessoas com coroas, facetas ou restaurações nos dentes da frente, pois esses materiais não clareiam da mesma forma que o esmalte natural.
Um dentista pode identificar se a mudança de cor é causada por manchas superficiais, afinamento do esmalte ou um problema interno. Esse diagnóstico determina a forma mais segura de melhorar o seu sorriso.
Perguntas Frequentes
Posso branquear os dentes com vinagre?
Não; o vinagre é ácido, desgasta o esmalte e aumenta sensibilidade e risco de cárie.
Qual é a forma mais saudável de branquear os dentes?
Branqueamento com peróxido supervisionado por dentista, com moldeiras, é o mais seguro.
O vinagre branco pode danificar os dentes?
Sim; pode erodir o esmalte, piorar a sensibilidade e irritar as gengivas.
Qual é o melhor branqueador natural dos dentes?
Nenhum funciona bem; o melhor é limpeza profissional e pasta com flúor anti-manchas.
O que acontece se eu escovar os dentes com vinagre de sidra de maçã?
Pode desgastar esmalte, queimar tecidos, aumentar sensibilidade e elevar risco de cáries.
Quando os dentes permanentes nascem nas crianças?
Quando os Dentes Permanentes Nascem nas Crianças?
A maioria das crianças começa a ter dentes permanentes (adultos) por volta dos 6 anos, geralmente com os primeiros molares e os dentes frontais inferiores. A erupção continua até os primeiros anos da adolescência, com a maioria dos dentes permanentes no lugar aos 12–13 anos. Os terceiros molares (dentes do siso) podem surgir mais tarde, geralmente entre os 17 e 25 anos.
Índice
Cronograma Típico da Perda dos Dentes de Leite
Os dentes de leite ajudam na mastigação, na fala e no crescimento da mandíbula, além de manterem o espaço para os dentes permanentes que virão. A maioria das crianças começa a perder os dentes de leite por volta dos 6 anos, embora possa acontecer um pouco antes ou depois. Esse período é chamado de dentição mista, pois há dentes de leite e permanentes ao mesmo tempo.
Quando os Dentes Permanentes Começam a Nascer
Os dentes permanentes geralmente começam a erupcionar entre os 5 e 7 anos, sendo os 6 anos o ponto de partida mais comum. Os primeiros dentes que você pode notar são os primeiros molares permanentes (frequentemente chamados de “molares de 6 anos”) e os incisivos centrais inferiores. O tempo varia de criança para criança e pode ser influenciado por genética, crescimento geral e saúde bucal.
Ordem de Erupção dos Dentes Permanentes

As crianças nem sempre seguem o mesmo cronograma, mas a sequência costuma ser bastante consistente. Abaixo estão as faixas etárias típicas de erupção (as arcadas superior e inferior podem diferir):
- Primeiros molares permanentes (molares de 6 anos): 6–7 anos
- Incisivos centrais inferiores: 6–7 anos
- Incisivos centrais superiores: 7–8 anos
- Incisivos laterais: 7–9 anos
- Primeiros pré-molares (bicúspides): 9–12 anos
- Caninos (cúspides): 9–12 anos
- Segundos pré-molares: 10–12 anos
- Segundos molares: 11–13 anos
- Terceiros molares (dentes do siso): 17–25 anos (varia bastante)
Se a ordem for diferente no seu filho, isso não significa automaticamente que há um problema. Os dentistas observam padrões como apinhamento, dentes “presos” ou grandes atrasos entre os lados direito e esquerdo.
O Que São os Molares de 6 Anos e Por Que Eles São Importantes?
Os molares de 6 anos são os primeiros molares permanentes a erupcionar e não substituem nenhum dente de leite. Eles nascem atrás dos molares de leite, por isso é fácil confundi-los com “novos dentes de leite”. Como chegam cedo e têm sulcos profundos, estão mais sujeitos a cáries se a escovação for inconsistente.
Pergunte ao seu dentista se os selantes de fissura são adequados quando esses molares estiverem completamente erupcionados. Os selantes podem ajudar a proteger as superfícies mastigatórias contra a cárie, especialmente em crianças propensas a cáries.
E Se os Dentes Permanentes Nascerem Cedo ou Tarde?
Alguns meses de diferença geralmente são normais. Vale a pena marcar uma consulta odontológica se seu filho tiver entre 7–8 anos e ainda não começou a perder os dentes de leite, ou se um dente permanente estiver visível mas não conseguir romper a gengiva adequadamente.
Motivos comuns para erupção tardia incluem:
- Pouco espaço ou apinhamento na mandíbula
- As raízes dos dentes de leite não se reabsorverem a tempo
- Dentes extras (supranumerários) bloqueando a erupção
- Dentes se desenvolvendo em posição incomum
- Menos comumente, fatores médicos ou hormonais que afetam o crescimento
Seu dentista pode recomendar um exame e radiografias para confirmar se os dentes permanentes estão presentes e verificar sua posição. Em alguns casos, a remoção de um dente de leite retido pode ajudar o dente permanente a nascer normalmente.
Como Proteger os Dentes Permanentes Recém-Nascidos
Os dentes recém-nascidos podem ser mais difíceis de limpar pelas crianças, especialmente os molares posteriores. Hábitos diários consistentes durante os anos de dentição mista fazem diferença a longo prazo.
- Escovar duas vezes ao dia com creme dental com flúor (um dos pais deve supervisionar até a criança conseguir escovar de forma eficaz).
- Usar fio dental diariamente assim que os dentes se tocarem, especialmente ao redor dos molares.
- Limitar lanches e bebidas açucaradas frequentes entre as refeições.
- Manter visitas odontológicas regulares para monitorar a erupção, o espaçamento e o desenvolvimento da mordida.
- Considerar verniz de flúor e selantes de fissura se recomendados pelo dentista.
Perguntas Frequentes
Quando os dentes permanentes costumam nascer?
Por volta dos 6 anos, irrompem os primeiros molares e incisivos inferiores permanentes.
Existem dentes que nascem aos 7 anos?
Sim; os incisivos laterais permanentes costumam nascer aos 7–8 anos.
Que vitaminas ajudam os dentes a crescer?
Nenhuma vitamina faz dentes adultos crescerem; vitaminas D e A ajudam o desenvolvimento dentário.
Diferenças entre implantes e pontes dentárias
Diferenças Entre Implantes e Pontes Dentárias
Os implantes dentários substituem um dente ausente com um pino de titânio colocado no osso maxilar e uma coroa por cima, enquanto uma ponte dentária preenche o espaço fixando um dente falso aos dentes vizinhos. Os implantes geralmente duram mais e ajudam a preservar o osso, mas levam mais tempo e têm um custo inicial mais alto do que as pontes.
Índice
O Que São Implantes Dentários e Pontes Dentárias?
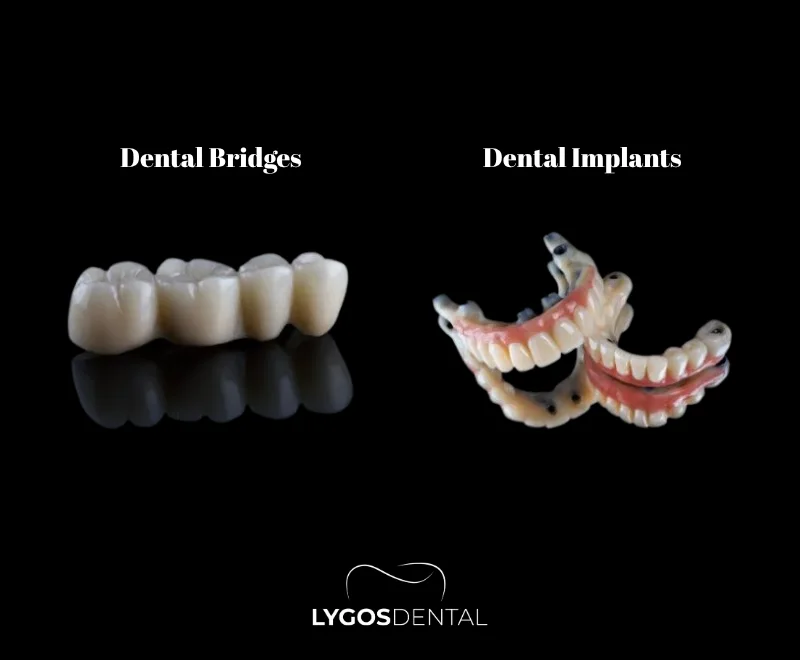
Um implante dentário é um pino em forma de parafuso feito de titânio ou outro material biocompatível que é colocado no osso maxilar para atuar como a raiz de um dente. Após a cicatrização, uma coroa (geralmente de porcelana ou zircônia) é fixada para restaurar a aparência e função de um dente natural.
Uma ponte dentária é uma prótese fixa que substitui um ou mais dentes ausentes utilizando os dentes ao lado do espaço como suporte. Esses dentes vizinhos são desgastados para receber coroas, e o dente de substituição (pôntico) é conectado entre eles.
Como Cada Tratamento é Realizado
Etapas do Tratamento com Implante
O tratamento com implante envolve um procedimento cirúrgico menor para colocar o implante no osso maxilar. O implante então precisa de tempo para se integrar ao osso (osseointegração), o que geralmente leva vários meses. Quando o local está estável, o dentista coloca a coroa final sobre o implante.
Etapas do Tratamento com Ponte Dentária
Para uma ponte dentária, o dentista prepara os dentes ao lado do dente ausente e faz moldagens ou escaneamentos digitais. Um laboratório dentário fabrica a ponte, e o dentista a cimenta na visita de retorno. Como não há cirurgia de implante, o tratamento normalmente é concluído mais rapidamente.
Principais Diferenças em Resumo

- Suporte: Os implantes são ancorados no osso maxilar; as pontes dependem dos dentes vizinhos.
- Impacto nos dentes próximos: Os implantes geralmente não exigem alteração dos dentes adjacentes; as pontes normalmente requerem o desgaste desses dentes.
- Suporte ósseo: Os implantes podem ajudar a retardar a reabsorção óssea na área do dente perdido; as pontes não substituem a raiz, então alterações ósseas podem continuar.
- Durabilidade: Os implantes costumam durar mais com boa higiene oral; as pontes geralmente precisam ser substituídas ao longo do tempo.
- Tempo de tratamento: Os implantes levam mais tempo devido ao processo de cicatrização; as pontes são geralmente finalizadas em um período mais curto.
Vantagens e Desvantagens
Vantagens dos Implantes
- Ajudam a preservar o osso maxilar na área do dente perdido.
- Geralmente não exigem desgaste dos dentes vizinhos.
- Função de mastigação forte e estável.
- Resultados com aparência natural quando bem planejados.
Possíveis Desvantagens dos Implantes
- Requerem procedimento cirúrgico e tempo de cicatrização.
- Nem sempre são ideais para todos (por exemplo, volume ósseo limitado ou certos riscos médicos).
- Custo inicial mais alto em comparação com muitas opções de ponte.
Vantagens das Pontes Dentárias
- Não é necessária cirurgia de implante.
- Caminho mais rápido para substituição dentária fixa em muitos casos.
- Frequentemente custo inicial mais baixo.
Possíveis Desvantagens das Pontes Dentárias
- Os dentes vizinhos geralmente precisam ser desgastados, o que pode afetar a estrutura de dentes saudáveis.
- Não substituem a raiz do dente, então alterações ósseas podem continuar sob a área do dente ausente.
- Podem precisar de substituição após anos de uso, cárie ou alterações gengivais.
Tempo de Tratamento e Recuperação
Com implantes, o tempo total depende da cicatrização e integração óssea, então o tratamento pode levar vários meses desde o início até a coroa final. Pode ocorrer leve inchaço ou desconforto após a colocação, e seguir as instruções pós-operatórias ajuda a reduzir complicações.
Com pontes, a maioria dos pacientes retorna rapidamente à rotina normal, pois não há local cirúrgico para cicatrizar. Pode ocorrer alguma sensibilidade temporária após o preparo dos dentes, especialmente se os dentes já eram sensíveis.
Custos e Valor a Longo Prazo

Os implantes geralmente são mais caros no início porque envolvem colocação cirúrgica, componentes e um processo clínico mais longo. As pontes podem ser mais econômicas no início, especialmente quando vários dentes adjacentes são substituídos.
A longo prazo, o valor depende da manutenção, saúde gengival, forças de mordida e se a restauração precisa ser substituída. Um dentista pode explicar a expectativa de vida útil e os custos de manutenção para o seu caso específico.
Qual Opção Pode Ser a Certa Para Você?
Os implantes podem ser preferidos quando você deseja evitar envolver os dentes vizinhos e tem suporte ósseo suficiente para uma colocação previsível. As pontes podem ser consideradas quando você precisa de uma opção fixa mais rápida, quando a cirurgia de implante não é adequada ou quando os dentes adjacentes já precisam de coroas.
A melhor escolha depende do histórico médico, hábitos de fumo, qualidade óssea, saúde gengival e seu orçamento. Um exame clínico e imagens são essenciais antes de decidir.
Dicas de Cuidados Para Proteger Sua Restauração
Escove os dentes duas vezes ao dia com uma escova de cerdas macias e use limpeza interdental (fio dental, passadores ou escovas interdentais) conforme orientado pelo seu dentista. Limpezas profissionais e check-ups de rotina ajudam a detectar problemas iniciais como inflamação gengival, alterações na mordida ou cáries ao redor da ponte.
Se você range os dentes, pergunte sobre uma placa noturna. Evite usar os dentes como ferramentas e tenha cuidado com alimentos muito duros, especialmente nas primeiras semanas após o tratamento.
Perguntas Frequentes
Um implante dentário é melhor do que uma ponte?
Muitas vezes sim; preserva dentes adjacentes e osso, mas a ponte pode servir.
O que é mais caro, uma ponte ou um implante?
Normalmente, o implante é mais caro inicialmente do que a ponte.
Os dentes sob uma ponte apodrecem?
Sim; dentes pilares podem ter cárie nas margens se a higiene falhar.
O que é a regra 2-2-2 na odontologia?
Escove duas vezes ao dia por dois minutos e consulte duas vezes ao ano.
O que posso fazer em vez de uma ponte?
Considere implante, prótese parcial removível, ponte adesiva ou fecho ortodôntico do espaço.