Lesões orais em doenças autoimunes
Lesões Orais em Doenças Autoimunes
Doenças autoimunes podem causar úlceras bucais, dor e secura persistente quando a atividade imunológica inflama os tecidos orais ou danifica as glândulas salivares. As causas mais comuns incluem a doença de Behçet, lúpus, síndrome de Sjögren e pênfigo vulgar. O tratamento geralmente combina o controle da condição subjacente com alívio local da dor e cuidados orais adequados.
Doenças autoimunes são condições de longo prazo nas quais o sistema imunológico ataca erroneamente os próprios tecidos do corpo. Quando a boca é afetada, os sintomas podem parecer desproporcionalmente incômodos—a dor pode dificultar a alimentação, a fala e a escovação dos dentes.
As lesões orais nem sempre são causadas por doenças autoimunes, mas problemas recorrentes ou inexplicáveis na boca podem ser um sinal precoce. Um dentista ou médico pode usar esses sinais, junto com outros sintomas, para orientar testes e diagnósticos.
Índice
O Que É Uma Doença Autoimune?
Em um sistema imunológico saudável, as células imunológicas identificam e eliminam ameaças prejudiciais como bactérias e vírus. Em uma doença autoimune, esse sistema de defesa identifica erroneamente células normais como “estranhas” e cria inflamação que pode danificar órgãos e tecidos.
Muitas condições autoimunes podem afetar a saúde bucal diretamente (através da inflamação da mucosa oral) ou indiretamente (através da boca seca, efeitos de medicamentos ou surtos sistêmicos).
Sintomas Orais Comuns
Os sintomas orais podem afetar a mucosa oral, os lábios, a língua, as gengivas e as glândulas salivares. As pessoas frequentemente relatam um ou mais dos seguintes:
- Úlceras bucais dolorosas e recorrentes (aftas)
- Boca seca (xerostomia) e saliva espessa ou espumosa
- Inflamação, sangramento ou inchaço das gengivas
- Sensação de queimação ou dor na língua
- Alterações no paladar
- Lábios ou cantos da boca rachados e secos
Como esses sintomas se sobrepõem a problemas comuns como estresse, deficiências vitamínicas, infecções e traumas, os padrões são importantes. Úlceras que ocorrem com frequência, duram mais do que o esperado ou aparecem com outros sintomas sistêmicos merecem uma avaliação clínica.
Doenças Autoimunes Frequentemente Associadas a Lesões Orais
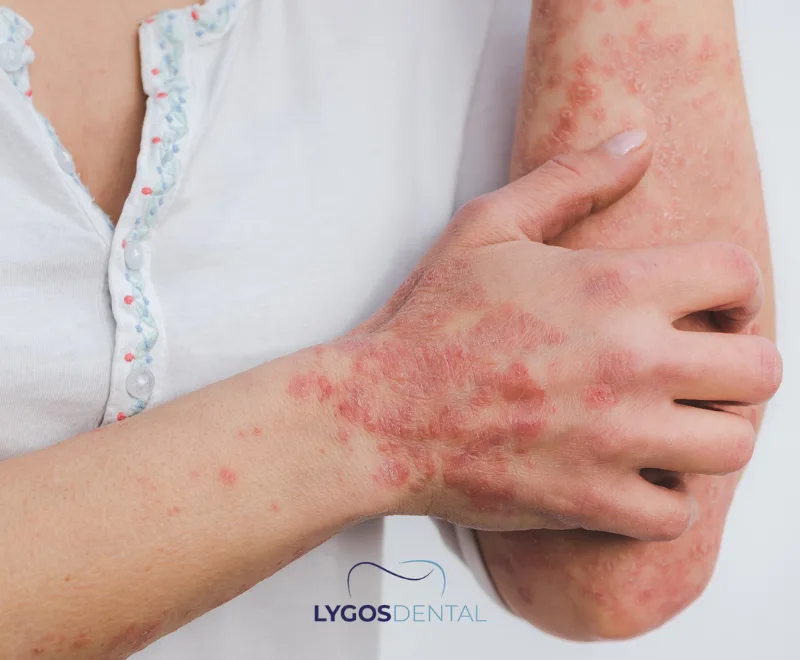
Doença de Behçet
A doença de Behçet é uma condição inflamatória multissistêmica na qual úlceras orais recorrentes são uma característica marcante. As úlceras são tipicamente dolorosas, podem ser múltiplas ao mesmo tempo e geralmente retornam em ciclos.
As lesões podem ocorrer em qualquer lugar da boca, incluindo lábios, bochechas, língua e palato. Quando as úlceras orais são profundas e persistentes—especialmente juntamente com úlceras genitais, sintomas oculares ou lesões cutâneas—a doença de Behçet deve ser considerada.
Lúpus Eritematoso Sistêmico (Lúpus)
O lúpus é uma doença autoimune sistêmica que pode afetar a pele, articulações, rins, sangue e o sistema nervoso. Úlceras orais são comuns e podem ocorrer durante períodos de maior atividade da doença.
As clássicas úlceras bucais do lúpus geralmente aparecem no palato e podem ser vermelhas ou brancas. Às vezes são indolores, o que significa que podem passar despercebidas se a boca não for examinada com cuidado.
Síndrome de Sjögren
A síndrome de Sjögren afeta as glândulas salivares e lacrimais, levando à boca seca e olhos secos. A redução da saliva altera a proteção natural da boca contra ácidos e microrganismos.
A boca seca aumenta o risco de cáries, doenças gengivais, infecções por fungos e irritações causadas por fala, mastigação ou uso de dentaduras. Algumas pessoas também percebem fissuras na língua, sensações de queimação e dificuldade em engolir alimentos secos.
Pênfigo Vulgar
O pênfigo vulgar é uma doença autoimune com formação de bolhas. Em muitos pacientes, os primeiros sinais aparecem dentro da boca como bolhas frágeis que se rompem rapidamente.
O resultado são erosões extensas e dolorosas que podem dificultar a alimentação e a higiene oral. O diagnóstico rápido e o tratamento especializado são importantes, pois os sintomas podem se estender além da boca.
Como o Lúpus, Behçet e Sjögren Afetam a Boca

Essas condições podem parecer semelhantes à primeira vista, mas seus padrões ajudam a diferenciá-las na clínica.
No lúpus, as úlceras geralmente envolvem o palato e podem ser indolores. Na doença de Behçet, as úlceras tendem a ser mais profundas, dolorosas e fortemente recorrentes.
Na síndrome de Sjögren, a secura é a principal causa dos problemas—irritação, fissuras, maior risco de cárie e infecções recorrentes—em vez de um único “tipo de úlcera”.
Opções de Tratamento
O tratamento é ajustado ao diagnóstico subjacente, à gravidade dos sintomas e à frequência das lesões. Os principais objetivos são reduzir a dor, acelerar a cicatrização e prevenir complicações como infecções ou cáries.
Tratamento Sistêmico (Prescrito por um Especialista)
Quando as lesões orais refletem uma doença autoimune ativa, pode ser necessário tratamento sistêmico para controlar a inflamação. Dependendo da condição, os profissionais podem usar corticosteroides, imunossupressores ou terapias biológicas direcionadas.
Tratamento Local e Cuidados de Apoio
Os cuidados locais focam no conforto e na proteção dos tecidos orais. As opções podem incluir géis tópicos de corticosteroide, enxaguantes bucais antissépticos e produtos anestésicos de curta duração.
Para a secura relacionada à síndrome de Sjögren, substitutos da saliva, sprays hidratantes e estratégias para estimular a produção de saliva podem ajudar a reduzir a irritação e diminuir o risco de cáries.
Autocuidados e Prevenção
Mudanças simples frequentemente reduzem os surtos e tornam as lesões menos dolorosas. Muitos pacientes melhoram ao evitar alimentos picantes ou ácidos durante feridas ativas e ao manter uma higiene bucal suave e constante.
Se você fuma, parar pode melhorar a cicatrização e reduzir a irritação. O controle do estresse também pode ajudar, pois o estresse é um gatilho comum para úlceras bucais recorrentes em geral.
As Lesões Orais São Permanentes?
Em muitas doenças autoimunes, as lesões orais aparecem e desaparecem em surtos, em vez de permanecerem permanentemente. A doença de Behçet é conhecida pelas úlceras orais recorrentes, enquanto as úlceras do lúpus geralmente estão relacionadas à atividade da doença.
Na síndrome de Sjögren, a secura pode ser de longo prazo, o que significa que os riscos subsequentes—cáries, doenças gengivais e irritação crônica—podem persistir sem prevenção contínua e acompanhamento odontológico.
Quando Procurar Atendimento Médico ou Odontológico
Procure avaliação se as úlceras bucais ocorrerem com frequência, durarem mais de duas semanas ou forem acompanhadas de febre, perda de peso, erupções cutâneas, dor nas articulações, sintomas oculares ou úlceras genitais.
O atendimento urgente é apropriado se você não conseguir ingerir líquidos suficientes, a dor for intensa ou houver sinais de infecção como vermelhidão disseminada, pus ou febre alta.
Perguntas Frequentes
Que doença autoimune causa lesões na boca?
Doença de Behçet, lúpus, pênfigo e líquen plano oral podem causar lesões.
Que doença autoimune causa fadiga extrema?
Lúpus, artrite reumatoide, Sjögren e tireoidite autoimune causam fadiga extrema frequentemente.
Qual é a melhor dieta para reverter uma doença autoimune?
Nenhuma dieta reverte autoimunidade; dieta mediterrânica pode reduzir inflamação e sintomas.
Como posso eliminar feridas bucais autoimunes?
Procure médico; trate a doença, use corticoide tópico e evite alimentos desencadeantes.
Qual doença autoimune é a mais difícil de diagnosticar?
Nenhuma é sempre a mais difícil; lúpus e vasculites são variáveis e difíceis.
A limpeza do tártaro danifica o esmalte dos dentes?
A limpeza de tártaro danifica o esmalte dos dentes?
A limpeza profissional de tártaro (também chamada de raspagem) não danifica o esmalte dos dentes quando realizada por um profissional de odontologia treinado. Os instrumentos são projetados para remover depósitos endurecidos da superfície dentária e ao longo da linha da gengiva. A sensibilidade temporária pode ocorrer após a limpeza, mas geralmente é causada por dentina exposta ou gengivas irritadas — não pela perda de esmalte.
Índice
O que é o tártaro
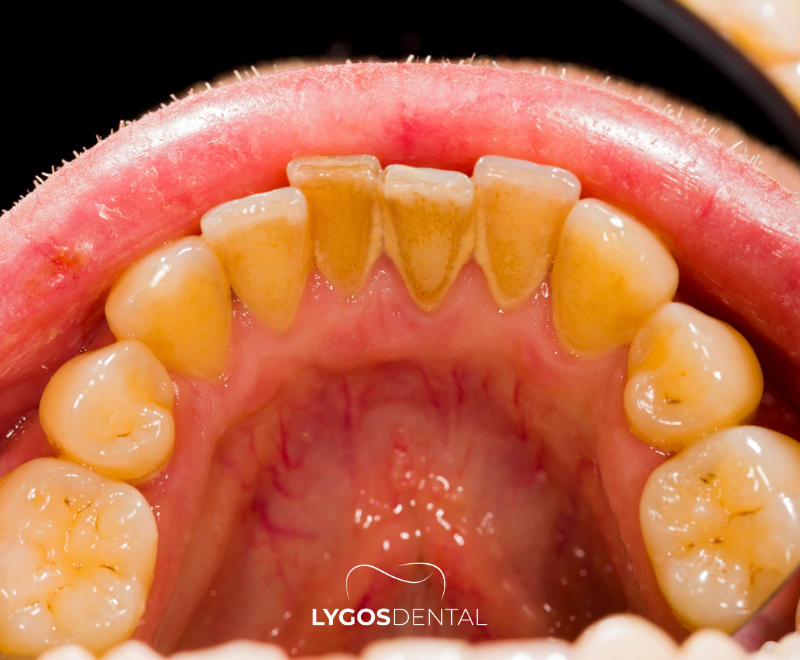
O tártaro (cálculo) é a placa que endureceu após os minerais da saliva se ligarem a ela. Diferente da placa macia, o tártaro não pode ser totalmente removido apenas com escovação depois que se forma.
Ele tende a se acumular perto da linha da gengiva, entre os dentes e atrás dos dentes inferiores da frente — áreas mais difíceis de limpar consistentemente.
Por que os dentistas removem o tártaro
O tártaro retém bactérias contra os dentes e gengivas. Com o tempo, isso aumenta o risco de inflamação gengival e pode contribuir para a doença periodontal (gengival).
Remover o tártaro ajuda a reduzir:
- Inflamação gengival (gengivite)
- Sangramento gengival e recessão gengival
- Mau hálito persistente
- Progressão para periodontite e perda dentária
- Manchas visíveis e superfícies dentárias ásperas
A limpeza de tártaro prejudica o esmalte?
Não — a remoção rotineira do tártaro não “remove” o esmalte quando feita corretamente. Profissionais da odontologia usam curetas manuais e/ou raspadores ultrassônicos para quebrar e remover o cálculo da superfície do dente.
Essas ferramentas são usadas com pressão e ângulos controlados, visando os depósitos e não desgastando a estrutura dentária. Após a limpeza, os dentes podem parecer mais lisos porque o acúmulo duro foi removido, não porque o esmalte foi retirado.
Se você já tem desgaste do esmalte, raízes expostas ou recessão gengival, pode sentir mais sensibilidade durante ou após a visita. Essa sensibilidade está relacionada à exposição da dentina ou das superfícies radiculares (as raízes não têm esmalte), não a um novo dano ao esmalte causado pela limpeza.
É normal ter sensibilidade dentária após a limpeza de tártaro?

Sensibilidade leve é comum por um curto período após a raspagem. Normalmente se manifesta como uma sensação rápida e aguda com ar frio, bebidas frias ou durante a escovação.
Por que a sensibilidade pode ocorrer
Razões comuns incluem:
- Tártaro anteriormente cobrindo áreas sensíveis perto da linha da gengiva
- Irritação gengival temporária após o uso de instrumentos em tecido inflamado
- Recessão gengival existente expondo dentina ou superfícies radiculares
Quanto tempo dura e quando ligar para seu dentista
A maioria das pessoas melhora dentro de alguns dias. Se o desconforto for intenso, durar mais de uma semana ou vier acompanhado de inchaço, sangramento persistente ou dor ao mastigar, entre em contato com seu dentista para descartar cáries, dentes rachados ou infecção gengival.
Com que frequência você deve fazer a limpeza de tártaro?

Não existe uma frequência perfeita para todos. Muitos pacientes se dão bem com um check-up e limpeza a cada seis meses, mas o intervalo ideal depende dos seus fatores de risco e histórico de saúde bucal.
Seu dentista pode recomendar limpezas mais frequentes se você:
- Fuma ou usa tabaco
- Tem histórico de doença gengival
- Tem diabetes ou outras condições que afetam a saúde gengival
- Usa aparelhos ortodônticos ou tem muitas restaurações que acumulam placa
- Forma tártaro rapidamente devido à composição da saliva ou genética
Dicas de cuidados após a limpeza para proteger dentes e gengivas
Para manter os resultados por mais tempo e reduzir a sensibilidade:
- Escove os dentes duas vezes ao dia com escova de cerdas macias e creme dental com flúor.
- Limpe entre os dentes diariamente com fio dental ou escovas interdentais.
- Por 24–48 horas, evite alimentos muito frios, muito quentes ou ácidos se estiver com sensibilidade.
- Se o dentista recomendar, use um creme dental dessensibilizante por uma ou duas semanas.
- Mantenha visitas regulares ao dentista para que o tártaro não tenha tempo de se endurecer novamente.
Perguntas frequentes
A remoção de tártaro danifica o esmalte?
Não; a remoção profissional de tártaro não danifica o esmalte quando bem feita.
Posso restaurar o meu esmalte dentário?
Não; o esmalte não volta, mas o flúor pode remineralizar áreas iniciais.
Por que dentistas recomendam limpeza profunda?
Porque remove tártaro subgengival, reduz bolsas e controla doença periodontal.
Como remover tártaro sem danificar o esmalte?
Com raspagem profissional e instrumentos adequados, evitando raspar em casa.
O que acontece se o tártaro não for removido?
O tártaro piora gengivite, halitose, recessão e perda óssea, aumentando perda dentária.
Problemas de saúde bucal após a menopausa
Problemas de Saúde Bucal Após a Menopausa
Após a menopausa, a redução do estrogênio pode diminuir a saliva, tornar as gengivas mais sensíveis e contribuir para a perda óssea na mandíbula. Muitas mulheres percebem boca seca, sangramento gengival, sensação de queimação ou mais cáries. Com cuidados consistentes em casa, produtos específicos para a secura e exames odontológicos regulares, essas mudanças geralmente são controláveis e evitáveis.
Índice
Por Que a Menopausa Afeta a Saúde Bucal
O estrogênio ajuda a manter os tecidos orais saudáveis e apoia a renovação óssea normal. Quando os níveis de estrogênio caem durante a menopausa, a boca pode ficar mais seca e os tecidos moles podem se tornar mais finos ou reativos. Ao mesmo tempo, mudanças relacionadas à idade e redução da densidade óssea podem afetar a mandíbula, que sustenta os dentes.
Problemas Bucais e Dentários Comuns

Doença Gengival (Gengivite e Periodontite)
As alterações hormonais podem tornar as gengivas mais propensas à inflamação e sensibilidade. Você pode notar inchaço, sangramento ao escovar, mau hálito ou retração gengival. A periodontite não tratada pode danificar o osso ao redor dos dentes e aumentar o risco de perda dentária.
Boca Seca (Xerostomia)
A redução do fluxo salivar é comum e pode mudar a sensação da boca no dia a dia. A saliva protege os dentes ao remover resíduos alimentares e neutralizar ácidos. Quando a saliva está baixa, cáries, acúmulo de placa e infecções orais se tornam mais prováveis.
Síndrome da Boca Ardente
Algumas mulheres desenvolvem uma sensação persistente de queimação, formigamento ou escaldadura na língua, lábios ou palato. Os sintomas podem variar e podem vir acompanhados de alteração no paladar ou sensação de secura. Como os gatilhos variam, vale a pena discutir os sintomas com um dentista ou médico para descartar outras causas.
Cárie Dentária
A boca seca e as mudanças na microbiota oral podem aumentar a chance de cáries. Restaurações existentes também podem começar a vazar com o tempo, o que pode esconder cáries nas bordas. Exames regulares e uso de flúor são especialmente úteis nessa fase.
Dentes Moles e Perda Dentária
As mudanças na densidade óssea após a menopausa podem afetar a mandíbula, assim como a coluna e os quadris. Se houver doença periodontal, a perda óssea pode progredir mais rapidamente e enfraquecer o suporte dentário. Tratamento gengival precoce e monitoramento da saúde óssea ajudam a reduzir o risco a longo prazo.
Boca Seca e Menopausa
A boca seca pode afetar a fala, a deglutição, a qualidade do sono e o conforto ao comer. Também pode causar feridas na boca, lábios rachados, mau hálito ou maior incidência de cáries. Se a secura for persistente, é importante tratá-la como uma questão médica e odontológica, não apenas um incômodo menor.
Medidas práticas que costumam ajudar:
- Beba água regularmente e mantenha água por perto à noite.
- Mastigue chiclete sem açúcar ou use pastilhas de xilitol para estimular a saliva (se apropriado para você).
- Limite o consumo de álcool e cafeína se eles piorarem a secura.
- Use substitutos de saliva, géis hidratantes ou enxaguantes para boca seca.
- Pergunte ao seu dentista sobre cremes dentais com alto teor de flúor ou tratamentos com flúor no consultório.
Se você também toma medicamentos que podem reduzir a saliva, seu dentista pode sugerir um plano personalizado. Procure atendimento imediato se desenvolver cáries frequentes, candidíase oral ou rachaduras dolorosas nos cantos da boca.
Osteoporose, Mudanças na Mandíbula e Estabilidade Dentária

A osteoporose pós-menopausa pode reduzir a força óssea geral, e a mandíbula não é exceção. A menor densidade óssea mandibular pode contribuir para dentes moles e influenciar o planejamento de implantes ou dentaduras. A coordenação entre dentista e médico é útil quando há alteração na densidade óssea ou tratamento em andamento.
Hábitos de apoio para a saúde óssea e bucal:
- Siga as orientações do seu profissional sobre ingestão de cálcio e vitamina D.
- Faça exercícios regulares com peso e de resistência, se forem adequados para você.
- Mantenha a doença periodontal sob controle com limpezas profissionais.
- Pergunte se um exame de densidade óssea é indicado para você, especialmente se houver fatores de risco.
Cuidados com a Gengiva Durante e Após a Menopausa
As gengivas podem ficar mais sensíveis, e a escovação que antes parecia normal pode causar sangramento repentino. O sangramento é sinal de inflamação, não deve ser ignorado. Uma rotina consistente geralmente melhora os sintomas em poucas semanas, mas o sangramento persistente deve ser avaliado.
Uma rotina diária amigável à gengiva:
- Escove os dentes duas vezes ao dia com escova de cerdas macias e técnica suave.
- Limpe entre os dentes diariamente com fio dental ou escovas interdentais.
- Use enxaguante bucal sem álcool se tiver boca seca.
- Troque a escova de dentes a cada 3 meses, ou antes se as cerdas estiverem desgastadas.
As limpezas profissionais e avaliações periodontais continuam importantes a cada seis meses, ou com mais frequência se recomendado. Se você fuma ou tem diabetes, peça estratégias extras de prevenção à sua equipe odontológica.
Como Medicamentos Relacionados à Menopausa Podem Afetar os Dentes

Terapia Hormonal
A terapia hormonal pode melhorar alguns sintomas da menopausa, e seus efeitos bucais variam de pessoa para pessoa. Se você notar nova secura na boca ou sensibilidade gengival após iniciar ou alterar a terapia, observe o momento e compartilhe com seu médico. Não interrompa nenhum medicamento prescrito sem orientação médica.
Antidepressivos e Medicamentos Contra Ansiedade
Vários medicamentos comuns podem reduzir o fluxo salivar e agravar a boca seca. Se você depende desses remédios, os cuidados odontológicos preventivos se tornam ainda mais importantes. Seu dentista pode recomendar o uso de flúor e consultas mais frequentes.
Medicamentos para Osteoporose (Incluindo Bifosfonatos)
Os medicamentos antirreabsortivos usados para osteoporose são importantes para a prevenção de fraturas. Em casos raros, estão associados a uma complicação mandibular chamada osteonecrose relacionada a medicamentos, especialmente após procedimentos odontológicos invasivos. Sempre informe seu dentista se estiver usando esses medicamentos e peça orientação ao seu médico e dentista antes de extrações ou cirurgias de implante.
Quando Procurar um Dentista
Agende uma consulta odontológica se notar sangramento gengival persistente, secura bucal contínua ou sensação de queimação que dure mais de duas semanas. Dor de dente, dentes soltos, inchaço ou feridas que não cicatrizam devem ser avaliados prontamente. O tratamento precoce costuma ser mais simples e ajuda a evitar problemas maiores.
Perguntas Frequentes
Por que os problemas dentários e gengivais aumentam após a menopausa?
A queda de estrogénio reduz saliva e suporte ósseo, aumentando inflamação e secura.
A menopausa aumenta o risco de doença gengival?
Sim; a perda de estrogénio aumenta inflamação periodontal e risco de perda óssea.
A sensibilidade dentária é normal durante a menopausa?
Sim; boca seca e retração gengival podem aumentar a sensibilidade temporariamente.
Com que frequência devem ser feitos check-ups dentários após a menopausa?
A cada 6 meses, ou a cada 3–4 meses se risco periodontal alto.
Esbranquiçar os dentes com vinagre é prejudicial?
Clarear os Dentes com Vinagre é Prejudicial?
Sim, clarear os dentes com vinagre pode ser prejudicial porque o vinagre é ácido e pode amolecer e desgastar o esmalte. Mesmo que os dentes pareçam um pouco mais claros no início, a exposição repetida pode aumentar a sensibilidade, irritar as gengivas e tornar os dentes mais propensos a manchas e cáries. Existem métodos de clareamento mais seguros, incluindo produtos aprovados por dentistas e tratamentos profissionais.
Índice
Por Que as Pessoas Tentam Clarear os Dentes com Vinagre

O interesse por um sorriso mais branco tornou os truques de clareamento “naturais” populares, e o vinagre é um dos mais divulgados. A maioria das pessoas usa vinagre de maçã, mas o vinagre branco também é mencionado em receitas online.
A ideia é simples: o ácido pode soltar algumas manchas superficiais e placa bacteriana, então um enxágue rápido pode fazer os dentes parecerem mais limpos. Algumas pessoas aplicam vinagre com algodão, diluem em água como enxaguante bucal ou misturam com bicarbonato de sódio e escovam.
Como o Vinagre Afeta o Esmalte Dentário
O vinagre tem um pH baixo, o que significa que é ácido. Quando os dentes são expostos a ácidos, o esmalte pode amolecer temporariamente. Se a exposição ao ácido for frequente ou prolongada, o esmalte pode se desgastar com o tempo.
O esmalte não se regenera. Uma vez que afina, a dentina subjacente fica mais exposta, o que pode deixar os dentes com aparência mais amarelada, mais sensíveis e mais fáceis de danificar.
O Vinagre Clareia Mesmo os Dentes?
O vinagre pode reduzir algumas manchas extrínsecas (superficiais), especialmente causadas por alimentos e bebidas. Qualquer mudança visível geralmente é leve e temporária.
O custo-benefício importa. Um método que “clareia” enfraquecendo o esmalte pode ter efeito contrário, pois o esmalte mais fino pode revelar a dentina amarelada e aumentar novas manchas. Um método de clareamento seguro deve melhorar a cor sem sacrificar a estrutura dentária.
Principais Riscos de Clarear os Dentes com Vinagre

Erosão do esmalte: O ácido pode desgastar o esmalte gradualmente, levando a mudanças permanentes na força e aparência dos dentes.
Sensibilidade dentária: À medida que o esmalte afina, os dentes podem reagir mais fortemente a alimentos e bebidas frias, quentes, doces ou ácidas.
Irritação gengival: O vinagre pode causar ardência e inflamação no tecido gengival, especialmente se as gengivas já forem sensíveis ou houver pequenos cortes.
Maior risco de cáries: O esmalte enfraquecido oferece menos proteção contra a cárie. Se escovar os dentes se tornar doloroso devido à sensibilidade, a placa pode se acumular mais rapidamente.
Resultados irregulares: A remoção de manchas pode ser desigual, e a erosão pode criar uma aparência opaca ou translúcida nas bordas dos dentes.
Erros Comuns que Agravam os Danos
Usar vinagre diariamente ou por longos períodos. Mesmo diluído, o vinagre ainda é ácido, e a exposição repetida aumenta os riscos.
Escovar os dentes imediatamente após usar vinagre. O ácido pode amolecer o esmalte, e escovar logo em seguida pode aumentar o desgaste. Se você consumiu algo ácido, enxágue com água e espere antes de escovar.
Combinar vinagre com bicarbonato de sódio. A mistura pode parecer “limpadora”, mas aumenta a abrasividade e não é um sistema de clareamento controlado.
Imitar receitas de redes sociais. Clareamento não é algo universal; sensibilidade existente, restaurações e saúde gengival influenciam o que é seguro.
Alternativas Mais Seguras ao Vinagre para um Sorriso Mais Branco

Opções Caseiras Aprovadas por Dentistas
Produtos clareadores vendidos sem receita podem ajudar quando usados conforme as instruções. Procure produtos desenvolvidos para os dentes (não ácidos caseiros) e siga cuidadosamente as orientações do rótulo.
Cremes dentais clareadores podem polir manchas superficiais e são um bom ponto de partida se você deseja uma melhoria leve sem usar alvejantes.
Clareamento Profissional
Se você deseja uma mudança de cor mais perceptível, o clareamento profissional é a opção mais segura. Dentistas podem verificar a presença de cáries, inflamação gengival e desgaste do esmalte antes do clareamento e então escolher o método mais adequado.
O clareamento feito no consultório e as moldeiras supervisionadas pelo dentista usam géis com peróxido em concentrações controladas. Esse método é mais previsível e mais fácil de ajustar caso haja sensibilidade.
Hábitos que Ajudam os Dentes a Parecerem Mais Brancos Naturalmente
Grande parte do “amarelamento” vem de manchas superficiais. Escovação diária com creme dental com flúor, uso do fio dental e limpezas regulares frequentemente deixam os dentes com aparência mais limpa.
Se chá, café, vinho tinto ou cigarro fazem parte da sua rotina, reduzir a frequência e enxaguar com água depois pode ajudar a desacelerar o aparecimento de manchas.
Quando Procurar um Dentista Primeiro
Se você tem sensibilidade, desgaste visível do esmalte, retração gengival ou cáries frequentes, evite o clareamento caseiro. O mesmo vale para pessoas com coroas, facetas ou restaurações nos dentes da frente, pois esses materiais não clareiam da mesma forma que o esmalte natural.
Um dentista pode identificar se a mudança de cor é causada por manchas superficiais, afinamento do esmalte ou um problema interno. Esse diagnóstico determina a forma mais segura de melhorar o seu sorriso.
Perguntas Frequentes
Posso branquear os dentes com vinagre?
Não; o vinagre é ácido, desgasta o esmalte e aumenta sensibilidade e risco de cárie.
Qual é a forma mais saudável de branquear os dentes?
Branqueamento com peróxido supervisionado por dentista, com moldeiras, é o mais seguro.
O vinagre branco pode danificar os dentes?
Sim; pode erodir o esmalte, piorar a sensibilidade e irritar as gengivas.
Qual é o melhor branqueador natural dos dentes?
Nenhum funciona bem; o melhor é limpeza profissional e pasta com flúor anti-manchas.
O que acontece se eu escovar os dentes com vinagre de sidra de maçã?
Pode desgastar esmalte, queimar tecidos, aumentar sensibilidade e elevar risco de cáries.
Quando os dentes permanentes nascem nas crianças?
Quando os Dentes Permanentes Nascem nas Crianças?
A maioria das crianças começa a ter dentes permanentes (adultos) por volta dos 6 anos, geralmente com os primeiros molares e os dentes frontais inferiores. A erupção continua até os primeiros anos da adolescência, com a maioria dos dentes permanentes no lugar aos 12–13 anos. Os terceiros molares (dentes do siso) podem surgir mais tarde, geralmente entre os 17 e 25 anos.
Índice
Cronograma Típico da Perda dos Dentes de Leite
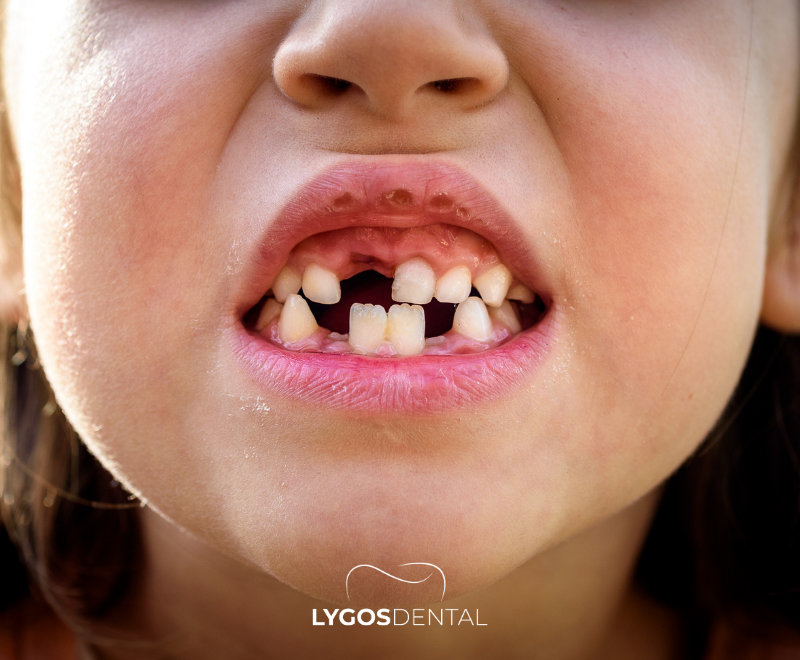
Os dentes de leite ajudam na mastigação, na fala e no crescimento da mandíbula, além de manterem o espaço para os dentes permanentes que virão. A maioria das crianças começa a perder os dentes de leite por volta dos 6 anos, embora possa acontecer um pouco antes ou depois. Esse período é chamado de dentição mista, pois há dentes de leite e permanentes ao mesmo tempo.
Quando os Dentes Permanentes Começam a Nascer
Os dentes permanentes geralmente começam a erupcionar entre os 5 e 7 anos, sendo os 6 anos o ponto de partida mais comum. Os primeiros dentes que você pode notar são os primeiros molares permanentes (frequentemente chamados de “molares de 6 anos”) e os incisivos centrais inferiores. O tempo varia de criança para criança e pode ser influenciado por genética, crescimento geral e saúde bucal.
Ordem de Erupção dos Dentes Permanentes

As crianças nem sempre seguem o mesmo cronograma, mas a sequência costuma ser bastante consistente. Abaixo estão as faixas etárias típicas de erupção (as arcadas superior e inferior podem diferir):
- Primeiros molares permanentes (molares de 6 anos): 6–7 anos
- Incisivos centrais inferiores: 6–7 anos
- Incisivos centrais superiores: 7–8 anos
- Incisivos laterais: 7–9 anos
- Primeiros pré-molares (bicúspides): 9–12 anos
- Caninos (cúspides): 9–12 anos
- Segundos pré-molares: 10–12 anos
- Segundos molares: 11–13 anos
- Terceiros molares (dentes do siso): 17–25 anos (varia bastante)
Se a ordem for diferente no seu filho, isso não significa automaticamente que há um problema. Os dentistas observam padrões como apinhamento, dentes “presos” ou grandes atrasos entre os lados direito e esquerdo.
O Que São os Molares de 6 Anos e Por Que Eles São Importantes?
Os molares de 6 anos são os primeiros molares permanentes a erupcionar e não substituem nenhum dente de leite. Eles nascem atrás dos molares de leite, por isso é fácil confundi-los com “novos dentes de leite”. Como chegam cedo e têm sulcos profundos, estão mais sujeitos a cáries se a escovação for inconsistente.
Pergunte ao seu dentista se os selantes de fissura são adequados quando esses molares estiverem completamente erupcionados. Os selantes podem ajudar a proteger as superfícies mastigatórias contra a cárie, especialmente em crianças propensas a cáries.
E Se os Dentes Permanentes Nascerem Cedo ou Tarde?
Alguns meses de diferença geralmente são normais. Vale a pena marcar uma consulta odontológica se seu filho tiver entre 7–8 anos e ainda não começou a perder os dentes de leite, ou se um dente permanente estiver visível mas não conseguir romper a gengiva adequadamente.
Motivos comuns para erupção tardia incluem:
- Pouco espaço ou apinhamento na mandíbula
- As raízes dos dentes de leite não se reabsorverem a tempo
- Dentes extras (supranumerários) bloqueando a erupção
- Dentes se desenvolvendo em posição incomum
- Menos comumente, fatores médicos ou hormonais que afetam o crescimento
Seu dentista pode recomendar um exame e radiografias para confirmar se os dentes permanentes estão presentes e verificar sua posição. Em alguns casos, a remoção de um dente de leite retido pode ajudar o dente permanente a nascer normalmente.
Como Proteger os Dentes Permanentes Recém-Nascidos
Os dentes recém-nascidos podem ser mais difíceis de limpar pelas crianças, especialmente os molares posteriores. Hábitos diários consistentes durante os anos de dentição mista fazem diferença a longo prazo.
- Escovar duas vezes ao dia com creme dental com flúor (um dos pais deve supervisionar até a criança conseguir escovar de forma eficaz).
- Usar fio dental diariamente assim que os dentes se tocarem, especialmente ao redor dos molares.
- Limitar lanches e bebidas açucaradas frequentes entre as refeições.
- Manter visitas odontológicas regulares para monitorar a erupção, o espaçamento e o desenvolvimento da mordida.
- Considerar verniz de flúor e selantes de fissura se recomendados pelo dentista.
Perguntas Frequentes
Quando os dentes permanentes costumam nascer?
Por volta dos 6 anos, irrompem os primeiros molares e incisivos inferiores permanentes.
Existem dentes que nascem aos 7 anos?
Sim; os incisivos laterais permanentes costumam nascer aos 7–8 anos.
Que vitaminas ajudam os dentes a crescer?
Nenhuma vitamina faz dentes adultos crescerem; vitaminas D e A ajudam o desenvolvimento dentário.
Diferenças entre implantes e pontes dentárias
Diferenças Entre Implantes e Pontes Dentárias
Os implantes dentários substituem um dente ausente com um pino de titânio colocado no osso maxilar e uma coroa por cima, enquanto uma ponte dentária preenche o espaço fixando um dente falso aos dentes vizinhos. Os implantes geralmente duram mais e ajudam a preservar o osso, mas levam mais tempo e têm um custo inicial mais alto do que as pontes.
Índice
O Que São Implantes Dentários e Pontes Dentárias?
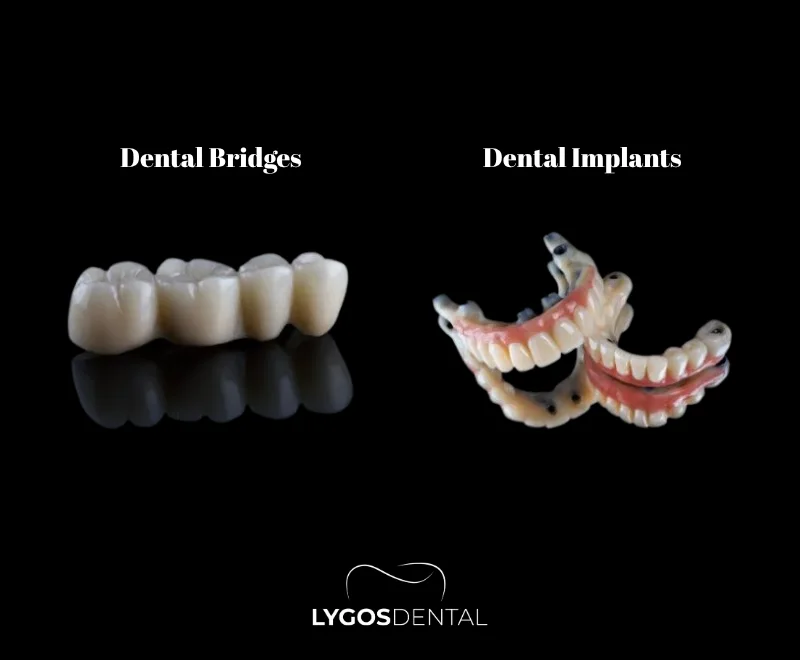
Um implante dentário é um pino em forma de parafuso feito de titânio ou outro material biocompatível que é colocado no osso maxilar para atuar como a raiz de um dente. Após a cicatrização, uma coroa (geralmente de porcelana ou zircônia) é fixada para restaurar a aparência e função de um dente natural.
Uma ponte dentária é uma prótese fixa que substitui um ou mais dentes ausentes utilizando os dentes ao lado do espaço como suporte. Esses dentes vizinhos são desgastados para receber coroas, e o dente de substituição (pôntico) é conectado entre eles.
Como Cada Tratamento é Realizado
Etapas do Tratamento com Implante
O tratamento com implante envolve um procedimento cirúrgico menor para colocar o implante no osso maxilar. O implante então precisa de tempo para se integrar ao osso (osseointegração), o que geralmente leva vários meses. Quando o local está estável, o dentista coloca a coroa final sobre o implante.
Etapas do Tratamento com Ponte Dentária
Para uma ponte dentária, o dentista prepara os dentes ao lado do dente ausente e faz moldagens ou escaneamentos digitais. Um laboratório dentário fabrica a ponte, e o dentista a cimenta na visita de retorno. Como não há cirurgia de implante, o tratamento normalmente é concluído mais rapidamente.
Principais Diferenças em Resumo

- Suporte: Os implantes são ancorados no osso maxilar; as pontes dependem dos dentes vizinhos.
- Impacto nos dentes próximos: Os implantes geralmente não exigem alteração dos dentes adjacentes; as pontes normalmente requerem o desgaste desses dentes.
- Suporte ósseo: Os implantes podem ajudar a retardar a reabsorção óssea na área do dente perdido; as pontes não substituem a raiz, então alterações ósseas podem continuar.
- Durabilidade: Os implantes costumam durar mais com boa higiene oral; as pontes geralmente precisam ser substituídas ao longo do tempo.
- Tempo de tratamento: Os implantes levam mais tempo devido ao processo de cicatrização; as pontes são geralmente finalizadas em um período mais curto.
Vantagens e Desvantagens
Vantagens dos Implantes
- Ajudam a preservar o osso maxilar na área do dente perdido.
- Geralmente não exigem desgaste dos dentes vizinhos.
- Função de mastigação forte e estável.
- Resultados com aparência natural quando bem planejados.
Possíveis Desvantagens dos Implantes
- Requerem procedimento cirúrgico e tempo de cicatrização.
- Nem sempre são ideais para todos (por exemplo, volume ósseo limitado ou certos riscos médicos).
- Custo inicial mais alto em comparação com muitas opções de ponte.
Vantagens das Pontes Dentárias
- Não é necessária cirurgia de implante.
- Caminho mais rápido para substituição dentária fixa em muitos casos.
- Frequentemente custo inicial mais baixo.
Possíveis Desvantagens das Pontes Dentárias
- Os dentes vizinhos geralmente precisam ser desgastados, o que pode afetar a estrutura de dentes saudáveis.
- Não substituem a raiz do dente, então alterações ósseas podem continuar sob a área do dente ausente.
- Podem precisar de substituição após anos de uso, cárie ou alterações gengivais.
Tempo de Tratamento e Recuperação
Com implantes, o tempo total depende da cicatrização e integração óssea, então o tratamento pode levar vários meses desde o início até a coroa final. Pode ocorrer leve inchaço ou desconforto após a colocação, e seguir as instruções pós-operatórias ajuda a reduzir complicações.
Com pontes, a maioria dos pacientes retorna rapidamente à rotina normal, pois não há local cirúrgico para cicatrizar. Pode ocorrer alguma sensibilidade temporária após o preparo dos dentes, especialmente se os dentes já eram sensíveis.
Custos e Valor a Longo Prazo

Os implantes geralmente são mais caros no início porque envolvem colocação cirúrgica, componentes e um processo clínico mais longo. As pontes podem ser mais econômicas no início, especialmente quando vários dentes adjacentes são substituídos.
A longo prazo, o valor depende da manutenção, saúde gengival, forças de mordida e se a restauração precisa ser substituída. Um dentista pode explicar a expectativa de vida útil e os custos de manutenção para o seu caso específico.
Qual Opção Pode Ser a Certa Para Você?
Os implantes podem ser preferidos quando você deseja evitar envolver os dentes vizinhos e tem suporte ósseo suficiente para uma colocação previsível. As pontes podem ser consideradas quando você precisa de uma opção fixa mais rápida, quando a cirurgia de implante não é adequada ou quando os dentes adjacentes já precisam de coroas.
A melhor escolha depende do histórico médico, hábitos de fumo, qualidade óssea, saúde gengival e seu orçamento. Um exame clínico e imagens são essenciais antes de decidir.
Dicas de Cuidados Para Proteger Sua Restauração
Escove os dentes duas vezes ao dia com uma escova de cerdas macias e use limpeza interdental (fio dental, passadores ou escovas interdentais) conforme orientado pelo seu dentista. Limpezas profissionais e check-ups de rotina ajudam a detectar problemas iniciais como inflamação gengival, alterações na mordida ou cáries ao redor da ponte.
Se você range os dentes, pergunte sobre uma placa noturna. Evite usar os dentes como ferramentas e tenha cuidado com alimentos muito duros, especialmente nas primeiras semanas após o tratamento.
Perguntas Frequentes
Um implante dentário é melhor do que uma ponte?
Muitas vezes sim; preserva dentes adjacentes e osso, mas a ponte pode servir.
O que é mais caro, uma ponte ou um implante?
Normalmente, o implante é mais caro inicialmente do que a ponte.
Os dentes sob uma ponte apodrecem?
Sim; dentes pilares podem ter cárie nas margens se a higiene falhar.
O que é a regra 2-2-2 na odontologia?
Escove duas vezes ao dia por dois minutos e consulte duas vezes ao ano.
O que posso fazer em vez de uma ponte?
Considere implante, prótese parcial removível, ponte adesiva ou fecho ortodôntico do espaço.
Tratamentos dentários com tecnologia CAD/CAM
Tratamentos Dentários com Tecnologia CAD/CAM
A odontologia CAD/CAM utiliza um scanner digital para capturar seus dentes, projetando e fresando restaurações como coroas, facetas, inlays/onlays e coroas sobre implantes com alta precisão. Muitos casos podem ser concluídos mais rapidamente do que os fluxos de trabalho laboratoriais tradicionais, muitas vezes com um processo de moldagem mais confortável e um resultado altamente natural — dependendo da sua mordida, dos materiais e das necessidades clínicas.
A odontologia avançou rapidamente para fluxos de trabalho digitais, e o CAD/CAM tornou-se uma das atualizações mais práticas tanto para os pacientes quanto para as clínicas. Em vez de moldagens com massa e dias de espera por um laboratório, muitas restaurações podem ser planejadas digitalmente e produzidas com tolerâncias mais precisas.
Este guia explica o que é a tecnologia CAD/CAM, onde ela é usada na odontologia moderna e o que esperar em termos de benefícios, limitações e preços.
Índice
O Que É a Tecnologia CAD/CAM?
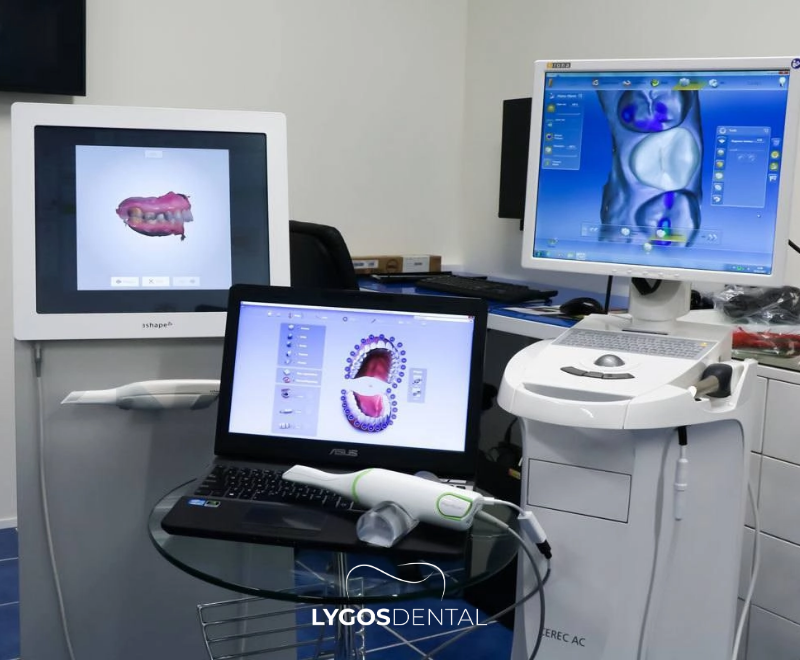
CAD/CAM significa Desenho Assistido por Computador (CAD) e Fabricação Assistida por Computador (CAM). Na odontologia, normalmente inclui três etapas:
- Escaneamento digital dos dentes e gengivas com um scanner intraoral (ou escaneamento de um modelo físico).
- Desenho da restauração em um computador usando software especializado.
- Fabricação da peça por fresagem ou impressão 3D, seguida do acabamento e colagem ou cimentação.
Os materiais CAD/CAM mais comuns incluem cerâmicas como zircônia, dissilicato de lítio (ex.: E.max) e outras opções de porcelana de alta resistência.
Onde o CAD/CAM É Utilizado na Odontologia
O CAD/CAM pode ser usado em uma ampla gama de tratamentos restauradores e estéticos. As aplicações mais comuns incluem:
Coroas e Pontes: Coroas de um dente e pontes de múltiplas unidades podem ser projetadas para combinar com sua mordida e linha do sorriso com mais precisão.
Facetas (Laminados): Finas lâminas cerâmicas para dentes anteriores podem ser planejadas digitalmente quanto à forma, simetria e tonalidade.
Inlays e Onlays: Restaurações personalizadas para cáries maiores ou cúspides fraturadas, quando um preenchimento convencional não é ideal.
Restaurações Suportadas por Implantes: Coroas, pontes e próteses totais sobre implantes podem ser projetadas com atenção ao perfil de emergência e ao acesso do parafuso/cimento.
Dispositivos Ortodônticos: Alinhadores transparentes e alguns tipos de contenções podem ser planejados digitalmente e produzidos com alta consistência.
Principais Vantagens Para os Pacientes
- Entrega mais rápida: muitos casos podem ser finalizados mais cedo e algumas clínicas oferecem opções no mesmo dia para restaurações selecionadas.
- Alta precisão: o escaneamento digital e a fabricação reduzem distorções e melhoram o encaixe das margens e contatos.
- Moldagens mais confortáveis: scanners podem substituir os materiais de moldagem incômodos na maioria dos casos.
- Estética natural: cerâmicas modernas imitam bem a translucidez e cor do esmalte.
- Materiais biocompatíveis: zircônia e outras cerâmicas são amplamente utilizadas e bem toleradas por muitos pacientes.
Seu dentista ainda pode recomendar uma abordagem convencional para certos casos, como problemas complexos de mordida, necessidade de tratamentos gengivais extensos ou quando uma restauração feita em laboratório é clinicamente preferível.
CAD/CAM Vs Odontologia Tradicional
Ambos os métodos podem produzir excelentes resultados. A diferença está geralmente no fluxo de trabalho e na velocidade, e não no objetivo final.
| Característica | Método Tradicional | Método CAD/CAM |
| Moldagens | Massa/pasta (pode causar reflexo de vômito) | Escaneamento digital com scanner intraoral (geralmente mais confortável) |
| Tempo de Produção | Vários dias (tempo de laboratório) | Geralmente mais rápido; às vezes no mesmo dia para casos selecionados |
| Precisão | Mais etapas em que podem ocorrer distorções | Fluxo de trabalho digital melhora consistência e ajuste |
| Estética | Depende do laboratório e dos materiais | Planejamento digital + cerâmicas modernas aumentam previsibilidade |
| Consultas | Geralmente 2 ou mais visitas | Podem ser menos visitas, dependendo do caso |
Para Quem o CAD/CAM É Indicado?
O CAD/CAM é indicado para muitas pessoas, mas a seleção do caso é importante. É comumente recomendado para pacientes que:
- Desejam uma restauração estética e de aparência natural para dentes visíveis.
- Precisam de uma coroa, faceta, inlay/onlay ou restauração sobre implante precisa.
- Preferem um processo de tratamento mais rápido e simplificado.
- Já tiveram problemas com moldagens no passado (reflexo de vômito, desconforto).
Um exame clínico, radiografias e, às vezes, uma análise digital da mordida ajudam o dentista a decidir se uma restauração CAD/CAM é a melhor opção para sua boca e mordida.
Perguntas frequentes
O que é a tecnologia CAD/CAM?
Conceção e fabrico assistidos por computador produzem restaurações dentárias precisas a partir de scans.
Tipos de Sistemas CAD/CAM na Odontologia
Tipos: chairside, laboratório e centros de produção; scanners intraorais com fresagem ou impressão 3D.
Vantagens e Desvantagens do CAD/CAM na Odontologia
Vantagens: rapidez, precisão; desvantagens: custo alto, treino, limites de material e estética.
A tecnologia CAD/CAM é segura?
Sim; é segura quando protocolos de digitalização, desenho e fabrico são seguidos.
Que tratamentos podem ser realizados com CAD/CAM?
Permite coroas, pontes, inlays/onlays, facetas, pilares implantares, guias cirúrgicos e próteses.
Sintomas de inflamação gengival (sintomas de gengivite)
Sintomas de Inflamação Gengival (Sintomas de Gengivite)
A inflamação gengival (gengivite) é um estágio inicial da doença gengival causada principalmente pelo acúmulo de placa na linha da gengiva. Os sinais comuns incluem gengivas vermelhas ou inchadas, sangramento ao escovar ou usar fio dental, mau hálito persistente, sensibilidade e recessão gengival. Com cuidados dentários precoces e higiene domiciliar consistente, a gengivite geralmente é reversível.
A saúde bucal desempenha um papel importante no bem-estar geral, e a doença gengival frequentemente começa de forma silenciosa. A gengivite pode parecer leve no início, mas é um sinal claro de que a linha da gengiva está sob ataque de bactérias. Identificar os sinais precocemente pode ajudar a evitar infecções mais profundas que afetam o osso e o suporte ao redor dos dentes.
Índice
O Que É Inflamação Gengival?
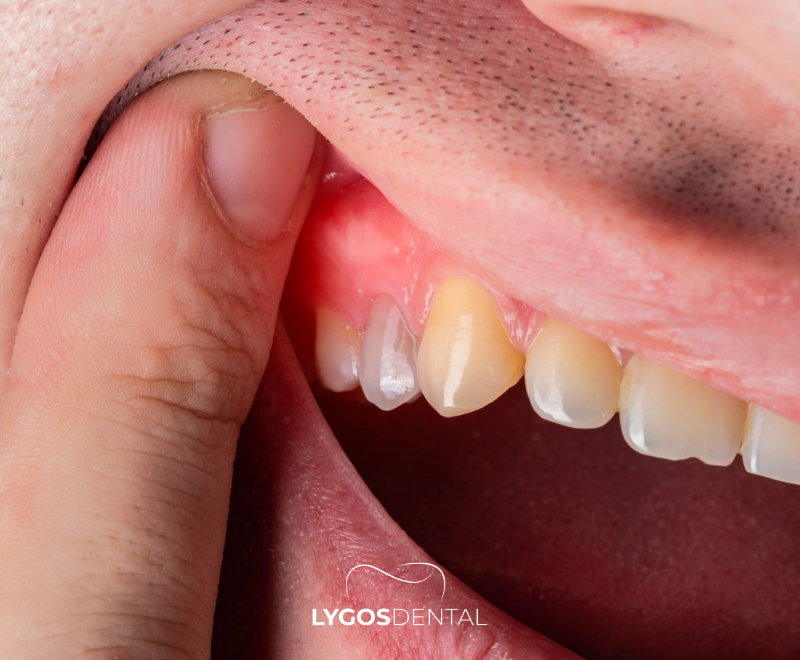
A inflamação gengival é a irritação e o inchaço do tecido gengival. O termo médico é gengivite, e geralmente se desenvolve quando a placa bacteriana não é removida de forma eficaz dos dentes e da linha da gengiva. Com o tempo, as gengivas reagem ficando vermelhas, inchadas e propensas ao sangramento.
A boa notícia é que a gengivite é tipicamente reversível quando tratada precocemente com limpeza profissional e melhora nos cuidados diários. Quando ignorada, pode progredir para periodontite, uma forma mais grave de doença gengival que pode levar à perda óssea e dentes soltos.
Causas Comuns e Fatores de Risco
O acúmulo de placa é o principal fator desencadeante, mas diversos fatores podem aumentar o risco ou agravar os sintomas. Alguns estão relacionados ao estilo de vida, enquanto outros estão ligados a alterações hormonais ou condições de saúde. Se você nota os sintomas com frequência, vale a pena analisar tanto sua rotina quanto seu histórico médico.
- Escovação e uso de fio dental irregulares, ou dificuldade para limpar ao redor de coroas, pontes, aparelhos ortodônticos ou implantes
- Fumo ou uso de tabaco
- Alterações hormonais (por exemplo, gravidez)
- Boca seca, que reduz o efeito de limpeza natural da saliva
- Diabetes e outras condições que afetam a resposta imunológica
- Certos medicamentos que reduzem a saliva ou irritam o tecido gengival
Sintomas Mais Comuns de Gengivite
A gengivite pode variar de pessoa para pessoa, mas os sinais principais são bastante consistentes. Muitas pessoas notam o sangramento primeiro, especialmente ao escovar ou usar fio dental. Se você tiver vários dos sintomas abaixo, um exame dentário é a forma mais segura de confirmar o que está acontecendo.
- Gengivas vermelhas, inchadas ou com aparência brilhante (gengivas saudáveis geralmente são firmes e rosadas)
- Sangramento ao escovar, usar fio dental ou morder alimentos firmes
- Mau hálito que não melhora com escovação e limpeza da língua
- Sensibilidade na linha da gengiva ou desconforto ao mastigar
- Recessão gengival (os dentes podem parecer mais longos)
- Sensibilidade aumentada a alimentos quentes, frios ou doces
- Gosto ruim na boca
A Inflamação Gengival Causa Mau Hálito?

Sim. Quando a placa e as bactérias se acumulam ao redor da linha da gengiva, elas liberam compostos que podem causar mau hálito persistente. Se o odor volta rapidamente após a escovação ou se vem acompanhado de sangramento ou gengivas inchadas, geralmente é um sinal de que o problema está vindo das gengivas, e não apenas da língua.
A limpeza profissional e o tratamento da inflamação gengival subjacente geralmente trazem uma diferença perceptível. Se o mau hálito persistir após o tratamento, o dentista também pode verificar cáries, boca seca, cáseos nas amígdalas ou outras causas.
A Gengivite Causa Dor?
A gengivite nem sempre dói, especialmente nos estágios iniciais. Isso é uma das razões pelas quais pode ser fácil não perceber. Algumas pessoas sentem leve sensibilidade ou uma sensação de “ardência” na linha da gengiva, enquanto outras notam sensibilidade ao comer ou beber.
Se você estiver com dor intensa, latejante, inchaço que se espalha ou uma bolha semelhante a espinha na gengiva, isso pode indicar uma infecção mais profunda e deve ser avaliado prontamente.
O Que Pode Acontecer Se a Gengivite Não For Tratada?
A gengivite não tratada pode ultrapassar a superfície das gengivas e afetar os tecidos de suporte ao redor dos dentes. Nesse ponto, os cuidados domiciliares sozinhos geralmente não são suficientes. O tratamento precoce é mais simples, menos invasivo e geralmente mais acessível do que a terapia avançada das gengivas.
- Periodontite (infecção que pode danificar o osso que sustenta os dentes)
- Recessão gengival e bolsas ao redor dos dentes que retêm bactérias
- Dentes soltos e, em casos avançados, perda dentária
- Abscessos gengivais ou drenagem de pus
Quando Você Deve Ir ao Dentista?
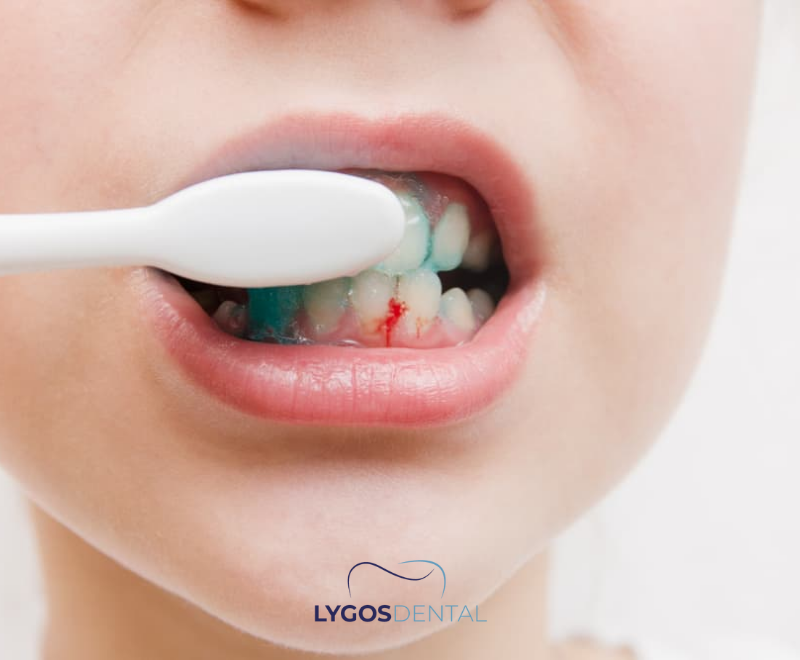
Agende uma consulta odontológica se notar algum dos sinais abaixo, especialmente se durarem mais de uma semana ou continuarem a se repetir. Um dentista pode confirmar se é gengivite, verificar periodontite e recomendar o plano de limpeza e cuidados domiciliares adequado.
- Sangramento nas gengivas ao escovar ou usar fio dental
- Vermelhidão, inchaço ou sensibilidade na linha da gengiva
- Mau hálito ou gosto ruim que não desaparece
- Recessão gengival ou dentes que parecem mais longos
- Sensibilidade, desconforto ao mastigar ou dentes que parecem soltos
Como Reduzir a Inflamação Gengival em Casa
Os cuidados domiciliares podem fazer uma grande diferença, mas funcionam melhor quando combinados com limpeza profissional, se a placa já se transformou em tártaro. Busque uma higiene suave e consistente em vez de escovação agressiva, que pode irritar ainda mais as gengivas.
- Escove os dentes duas vezes ao dia por dois minutos com uma escova de cerdas macias
- Limpe entre os dentes diariamente com fio dental ou escovas interdentais
- Preste atenção especial à linha da gengiva e aos molares do fundo
- Substitua a cabeça da escova regularmente, especialmente se as cerdas estiverem abertas
- Se você fuma, considere procurar apoio para parar — o tabaco está fortemente ligado à doença gengival
Precisa de Apoio Profissional?
Se você suspeita de inflamação gengival ou quer uma avaliação preventiva, entre em contato com nossa clínica para agendar uma consulta. Também podemos aconselhar sobre odontologia estética, coroas dentárias, implantes dentários e serviços odontológicos gerais conforme suas necessidades.
Perguntas Frequentes
O que é doença gengival?
Doença gengival é inflamação e infeção das gengivas e do suporte dos dentes.
Qual é o sintoma mais comum da doença gengival?
Sangramento gengival ao escovar ou usar fio é o sintoma mais comum.
Como a doença gengival é tratada?
Limpeza profissional, melhor higiene e, às vezes, antibióticos ou cirurgia periodontal tratam.
O que acontece se não for tratada?
Sem tratamento, pode causar recessão, perda óssea, dentes soltos, abscessos e perda dentária.
Quanto tempo demora para a doença gengival curar?
Gengivite pode melhorar em 1–2 semanas; periodontite requer cuidados contínuos.
Como uma dieta vegana afeta a saúde bucal?
Como a Dieta Vegana Afeta a Saúde Bucal?
Uma dieta vegana bem planejada pode apoiar uma boa saúde bucal, mas pode aumentar o desgaste do esmalte ou problemas gengivais se for rica em ácidos e açúcares ou pobre em cálcio, vitamina D e B12. Com alimentos fortificados, suplementos quando necessário e higiene oral consistente, a maioria dos veganos pode manter dentes e gengivas saudáveis.
Padrões alimentares veganos podem ser muito favoráveis aos dentes quando focam em alimentos integrais, minerais adequados e boas rotinas de higiene. Os problemas geralmente vêm de bebidas ácidas frequentes, açúcares pegajosos e deficiências nutricionais que afetam o esmalte e os tecidos gengivais. As seções abaixo abordam os riscos mais comuns e as medidas práticas que ajudam os veganos a manter um sorriso saudável.
Índice
Uma Dieta Vegana Prejudica a Saúde Bucal?
Uma dieta vegana não é automaticamente prejudicial aos dentes ou gengivas. A saúde bucal é moldada mais pela qualidade geral da dieta, frequência dos lanches, exposição ao flúor e higiene diária do que pela ausência de alimentos de origem animal.
Dito isso, uma dieta vegana mal planejada pode aumentar o risco de algumas formas previsíveis. Baixos níveis de cálcio ou vitamina D podem afetar a força dos dentes e do osso de suporte, enquanto baixa vitamina B12 pode estar ligada a aftas e problemas gengivais. Lanches veganos altamente processados e sucos de frutas frequentes também podem aumentar a carga ácida e açucarada na boca.
Como uma Dieta Baseada em Plantas Influencia os Dentes

Exposição ao Ácido e Erosão do Esmalte
Muitos alimentos básicos de origem vegetal são ácidos ou tornam-se ácidos na boca, especialmente quando consumidos com frequência. Frutas cítricas, alimentos à base de vinagre, vinho, kombucha e sucos de frutas podem amolecer o esmalte ao longo do tempo. Alimentos ricos em amido que permanecem nos dentes também podem alimentar bactérias produtoras de ácido, aumentando o risco de cáries.
Alimentos Integrais que Estimulam a Saliva
Alimentos inteiros e fibrosos podem trabalhar a seu favor. Vegetais crocantes, nozes e sementes estimulam a saliva, que ajuda a neutralizar os ácidos e remover partículas de alimentos. Alimentos ricos em água e hidratação constante apoiam o fluxo salivar, uma defesa importante contra cáries e mau hálito.
Nutrientes Essenciais que Veganos Devem Observar para a Saúde Bucal
Cálcio e Vitamina D
O cálcio ajuda a manter dentes e ossos fortes, enquanto a vitamina D apoia a absorção de cálcio. Sem laticínios, os veganos geralmente dependem de uma combinação de alimentos naturalmente ricos em cálcio e produtos fortificados.
Fontes veganas práticas incluem:
- Tofu com cálcio, leites e iogurtes vegetais fortificados
- Tahine (gergelim), sementes de chia, amêndoas
- Couve, brócolis, acelga e outras folhas verdes
- Vitamina D da exposição ao sol, alimentos fortificados ou suplementos quando necessário
Vitamina B12 e Saúde Gengival
A vitamina B12 é essencial para células sanguíneas saudáveis e função nervosa, e apoia a resposta imune na boca. Como a B12 é limitada em alimentos vegetais não fortificados, a deficiência é mais comum em veganos estritos que não usam alimentos fortificados ou suplementos.
A deficiência de B12 tem sido associada a sintomas orais como:
- Aftas ou feridas na boca
- Sensação de queimação ou formigamento na língua
- Sensibilidade gengival ou sangramento fácil
Um suplemento confiável de B12 ou consumo regular de alimentos fortificados com B12 é a maneira mais consistente de prevenir a deficiência.
Ômega-3 e Inflamação
As gorduras ômega-3 desempenham um papel no controle da inflamação, o que é importante para a saúde gengival. Alimentos vegetais fornecem principalmente ALA de linhaça, chia, nozes e cânhamo, enquanto DHA e EPA estão disponíveis em suplementos à base de algas.
Ferro e Zinco
O ferro e o zinco apoiam a função imunológica e a reparação dos tecidos. Se algum estiver consistentemente baixo, algumas pessoas notam mais feridas na boca ou cicatrização mais lenta após procedimentos dentários.
Fontes vegetais para priorizar:
- Lentilhas, feijões, grão-de-bico e sementes de abóbora
- Grãos integrais e aveia
- Caju e tahine
- Alimentos ricos em vitamina C nas refeições para melhorar a absorção de ferro
Hábitos Diários que Protegem os Sorrisos Veganos

- Evite beber com frequência suco de frutas, refrigerante, kombucha e outras bebidas ácidas.
- Após alimentos ou bebidas ácidas, enxágue com água e espere cerca de 30 minutos antes de escovar.
- Escove os dentes duas vezes por dia com creme dental com flúor e limpe entre os dentes diariamente (com fio dental ou escovas interdentais).
- Escolha lanches menos pegajosos e menos açucarados; combine frutas com nozes ou refeições em vez de beliscar o dia todo.
- Mastigue chiclete sem açúcar após as refeições se tiver boca seca (pode estimular a saliva).
- Agende consultas odontológicas regulares e limpezas profissionais (geralmente a cada seis meses ou conforme orientação).
Cremes Dentais Veganos São Eficazes?
O creme dental vegano pode ser tão eficaz quanto as opções convencionais quando contém ingredientes comprovadamente anticárie. Muitas fórmulas veganas incluem flúor, que fortalece o esmalte e reduz o risco de cáries. Alguns são sem flúor, então verifique o rótulo e siga a orientação do seu dentista se estiver escolhendo um ingrediente ativo alternativo.
Quando Consultar um Dentista
Agende uma consulta odontológica antes do seu próximo check-up de rotina se notar sangramento gengival persistente, nova sensibilidade, aftas que não cicatrizam, sensação de queimação na língua ou boca seca contínua. Esses sintomas podem ter várias causas, incluindo deficiências nutricionais, irritações ou doenças gengivais, e devem ser avaliados precocemente.
Agende uma Consulta
Entre em contato conosco para saber mais sobre odontologia estética, coroas dentárias, implantes dentários e odontologia geral. Podemos ajudá-lo a escolher um plano de cuidados bucais que se adapte à sua dieta e aos seus objetivos.
Perguntas Frequentes
Nutrição vegana e saúde dentária
A dieta vegana ajuda a saúde dentária com cálcio, vitamina D, B12 e higiene.
A nutrição vegetariana causa cáries?
Não; cáries resultam de açúcar, ácidos e placa, não do vegetarianismo.
Problemas dentários em vegetarianos
Vegetarianos podem ter erosão ou cáries se a dieta for ácida ou açucarada.
Os dentes dos vegetarianos são mais saudáveis?
Não automaticamente; higiene, flúor e frequência de açúcar determinam a saúde oral.
Por que se forma o tártaro?
Por Que o Tártaro Se Forma?
O tártaro (também chamado de cálculo dental) se forma quando a placa bacteriana permanece nos dentes tempo suficiente para endurecer. Minerais na saliva “fixam” o filme pegajoso em um depósito áspero — geralmente próximo à linha da gengiva e entre os dentes. Uma boa escovação, uso diário do fio dental e limpezas profissionais regulares evitam que a placa se transforme em tártaro e irrite as gengivas.
Índice
O Que é o Tártaro
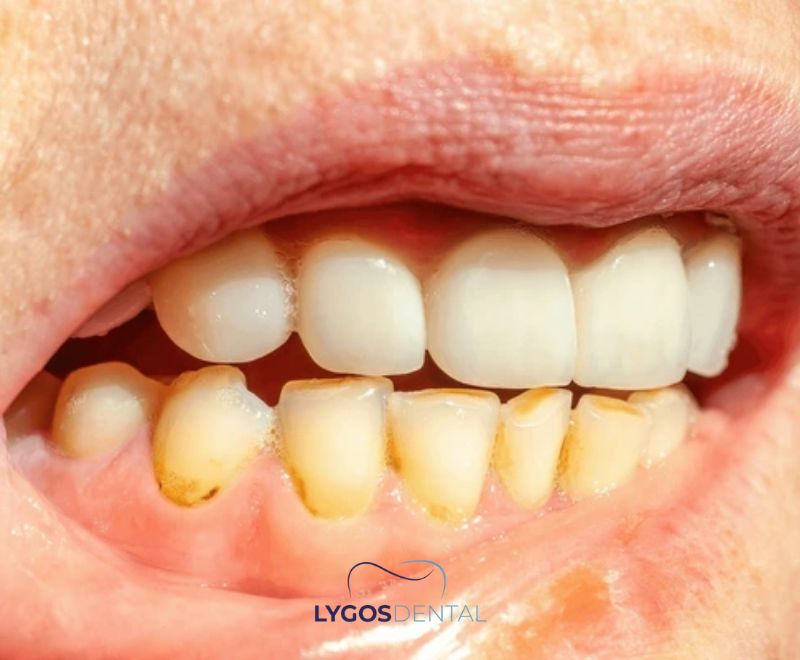
A placa é uma camada macia e pegajosa de bactérias e partículas de alimentos que se forma diariamente nos dentes. Quando não é removida adequadamente, ela pode se mineralizar e se transformar em tártaro. Ao contrário da placa, o tártaro adere à superfície do dente e cria uma área áspera onde nova placa se fixa com mais facilidade.
O tártaro tende a se acumular principalmente na linha da gengiva, atrás dos dentes inferiores da frente e nas superfícies externas dos dentes superiores de trás. Com o tempo, pode contribuir para inflamação gengival, mau hálito persistente e maior risco de cáries.
Por Que o Tártaro Se Forma
Placa Não Removida dos Dentes
A razão mais comum é a placa que não é removida durante a limpeza diária. Se a escovação for apressada ou irregular, a placa permanece ao longo da linha da gengiva e entre os dentes. Quando endurece, torna-se tártaro que não pode ser removido com a escova de dentes.
Minerais da Saliva e Boca Seca
A saliva contém naturalmente minerais como cálcio e fosfato. Pessoas com maior concentração de minerais na saliva podem desenvolver tártaro mais rapidamente. A boca seca (causada por desidratação, certos medicamentos ou respiração bucal) reduz o efeito de limpeza da saliva e pode acelerar o acúmulo.
Tabagismo e Uso de Tabaco
Fumar e usar outros produtos de tabaco pode aumentar a placa e o acúmulo de manchas. Também irrita o tecido gengival e pode mascarar sinais iniciais de doença gengival ao reduzir o sangramento visível. Essa combinação frequentemente leva a maior acúmulo de tártaro com o tempo.
Dieta Rica em Açúcar e Amido
Alimentos açucarados e ricos em amido alimentam bactérias formadoras de placa, especialmente quando o lanche é frequente. Alimentos pegajosos e bebidas doces podem permanecer nas superfícies dos dentes e entre eles. Quanto mais tempo a placa permanecer, maior a chance de endurecer e virar tártaro.
Não Limpar Entre os Dentes
A escova de dentes não alcança completamente os espaços apertados entre os dentes. Quando o fio dental ou escovas interdentais não são usados, a placa se acumula nessas áreas e perto da linha da gengiva. Por isso, muitas pessoas notam o tártaro primeiro entre os dentes e atrás dos dentes inferiores da frente.
Sinais de Que Você Pode Ter Tártaro
O tártaro pode parecer diferente dependendo de onde está e há quanto tempo está ali. Os sinais comuns incluem:
- Depósitos amarelos, castanhos ou marrons nos dentes (geralmente próximos às gengivas)
- Sensação áspera na superfície do dente que não sai com escovação
- Mau hálito persistente
- Gengivas sangrando ou sensíveis ao escovar ou usar fio dental
- Gengivas vermelhas, inchadas ou retraídas
- Sensibilidade dentária aumentada ou cáries mais frequentes
Hábitos Que Aceleram o Acúmulo de Tártaro

Pequenas escolhas diárias podem fazer grande diferença. Estes hábitos costumam aumentar a retenção de placa e a formação de tártaro:
- Escovar menos de duas vezes por dia ou por tempo insuficiente
- Pular o uso do fio dental ou escovas interdentais
- Não limpar a linha da gengiva de forma suave, mas completa
- Fazer lanches tarde da noite sem escovar os dentes depois
- Fumar ou vaporizar produtos com nicotina regularmente
- Alto consumo de bebidas açucaradas, doces ou carboidratos refinados
Como os Dentistas Removem o Tártaro
Depois que a placa se transforma em tártaro, os cuidados caseiros não conseguem removê-lo. Um dentista ou higienista dental o remove com instrumentos profissionais, geralmente com raspagem ultrassônica. Os dentes são então polidos para suavizar a superfície e dificultar a adesão da placa.
Se o tártaro se estende abaixo da linha da gengiva ou houver sinais de doença gengival, pode ser necessário um procedimento mais profundo (chamado raspagem periodontal e alisamento radicular). O dentista indicará o melhor tratamento com base na sua saúde gengival.
Muitas pessoas se beneficiam de uma limpeza profissional a cada 6 a 12 meses. Se você acumula tártaro rapidamente ou tem fatores de risco para doenças gengivais, o dentista pode recomendar visitas mais frequentes.
Como Evitar o Retorno do Tártaro
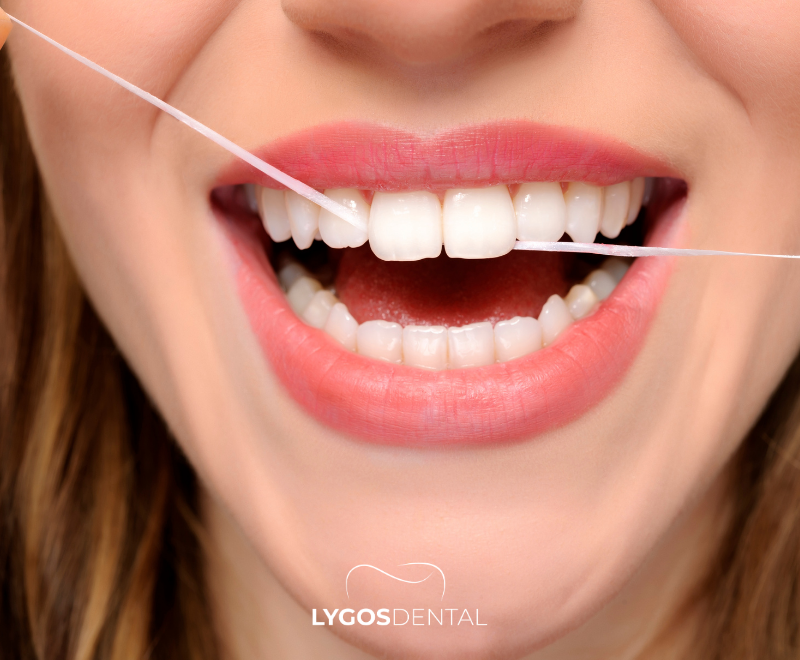
A prevenção depende de evitar que a placa endureça. Uma rotina simples funciona melhor quando feita com regularidade:
- Escove os dentes duas vezes por dia por dois minutos com creme dental com flúor, dando atenção especial à linha da gengiva.
- Use fio dental uma vez por dia ou escovas interdentais se tiver espaços mais largos, pontes ou aparelhos.
- Considere uma escova elétrica se tiver dificuldade com a técnica ou controle de placa.
- Enxágue a boca com água após as refeições e mantenha-se bem hidratado para favorecer o fluxo salivar saudável.
- Evite lanches açucarados frequentes e bebidas doces; mantenha doces apenas nas refeições quando possível.
- Agende check-ups dentários e limpezas regulares para que o tártaro seja removido precocemente.
Quando Procurar um Dentista
Agende uma consulta se notar sangramento nas gengivas, mau hálito persistente, inchaço gengival, dentes amolecidos ou dor ao mastigar. Esses podem ser sinais de gengivite ou doença periodontal mais avançada, que requer cuidados profissionais. O tratamento precoce é geralmente mais simples e ajuda a proteger o osso que sustenta os dentes.
Perguntas Frequentes
Como prevenir o acúmulo de tártaro?
Escove com flúor duas vezes ao dia, limpe entre dentes diariamente e faça limpezas regulares.
Qual é a principal causa do tártaro?
O tártaro forma-se quando a placa não é removida e mineraliza com a saliva.
É seguro raspar tártaro dos dentes?
Não; raspar em casa pode danificar esmalte e gengiva e aumentar infeções.
O que acontece se o tártaro não for removido?
Pode causar doença gengival, mau hálito, recessão, perda óssea e perda dentária.
Os dentes caem se o tártaro for limpo?
Não; a limpeza não solta dentes saudáveis, mas pode expor mobilidade já existente.